LA CATARATTA
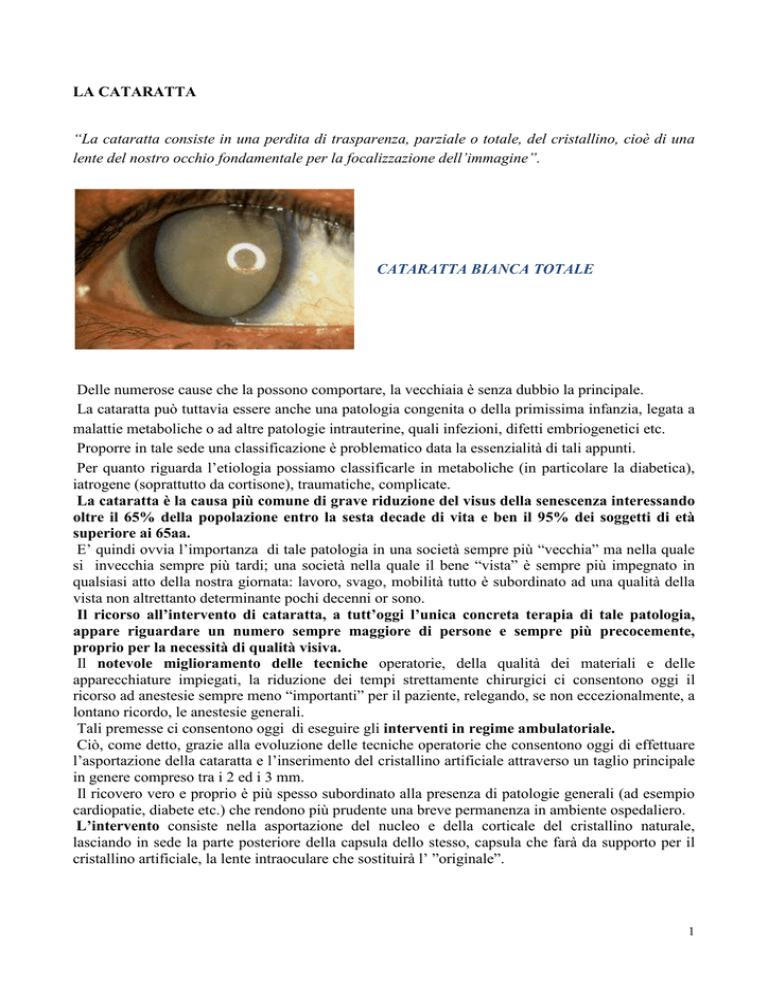
“La cataratta consiste in una perdita di trasparenza, parziale o totale, del cristallino, cioè di una
lente del nostro occhio fondamentale per la focalizzazione dell’immagine”.
CATARATTA BIANCA TOTALE
Delle numerose cause che la possono comportare, la vecchiaia è senza dubbio la principale.
La cataratta può tuttavia essere anche una patologia congenita o della primissima infanzia, legata a
malattie metaboliche o ad altre patologie intrauterine, quali infezioni, difetti embriogenetici etc.
Proporre in tale sede una classificazione è problematico data la essenzialità di tali appunti.
Per quanto riguarda l’etiologia possiamo classificarle in metaboliche (in particolare la diabetica),
iatrogene (soprattutto da cortisone), traumatiche, complicate.
La cataratta è la causa più comune di grave riduzione del visus della senescenza interessando
oltre il 65% della popolazione entro la sesta decade di vita e ben il 95% dei soggetti di età
superiore ai 65aa.
E’ quindi ovvia l’importanza di tale patologia in una società sempre più “vecchia” ma nella quale
si invecchia sempre più tardi; una società nella quale il bene “vista” è sempre più impegnato in
qualsiasi atto della nostra giornata: lavoro, svago, mobilità tutto è subordinato ad una qualità della
vista non altrettanto determinante pochi decenni or sono.
Il ricorso all’intervento di cataratta, a tutt’oggi l’unica concreta terapia di tale patologia,
appare riguardare un numero sempre maggiore di persone e sempre più precocemente,
proprio per la necessità di qualità visiva.
Il notevole miglioramento delle tecniche operatorie, della qualità dei materiali e delle
apparecchiature impiegati, la riduzione dei tempi strettamente chirurgici ci consentono oggi il
ricorso ad anestesie sempre meno “importanti” per il paziente, relegando, se non eccezionalmente, a
lontano ricordo, le anestesie generali.
Tali premesse ci consentono oggi di eseguire gli interventi in regime ambulatoriale.
Ciò, come detto, grazie alla evoluzione delle tecniche operatorie che consentono oggi di effettuare
l’asportazione della cataratta e l’inserimento del cristallino artificiale attraverso un taglio principale
in genere compreso tra i 2 ed i 3 mm.
Il ricovero vero e proprio è più spesso subordinato alla presenza di patologie generali (ad esempio
cardiopatie, diabete etc.) che rendono più prudente una breve permanenza in ambiente ospedaliero.
L’intervento consiste nella asportazione del nucleo e della corticale del cristallino naturale,
lasciando in sede la parte posteriore della capsula dello stesso, capsula che farà da supporto per il
cristallino artificiale, la lente intraoculare che sostituirà l’ ”originale”.
1
A differenza di quanto accadeva in passato, come detto, l’intervento si esegue attraverso incisioni
di dimensioni assai modeste del “guscio” esterno dell’occhio, solitamente al livello della cornea. Si
esegue poi l’asportazione di parte della capsula anteriore del cristallino ed attraverso questa breccia
si procede alla asportazione del nucleo e della corticale.
Per eseguire il tutto attraverso incisioni così piccole nucleo e corticale vengono frantumati in
frammenti e via via aspirati da uno strumento che emette ultrasuoni: il
FACOEMULSIFICATORE.
Tale apparecchio puo essere proposto con varie tecnologie (tra cui quella laser) ma il concetto è
sempre lo stesso. E’ dunque da charire, se ce ne fosse ancora necessità, che la cataratta non si
opera con il laser, inteso come raggio prodigioso che elimina il problema senza un vero e proprio
atto chirurgico.
INTERVENTO DI FACOEMULSIFICAZIONE
Sempre grazie alla evoluzione tecnologica, i cristallini artificiali sono oggi pieghevoli e possono
essere introdotti all’interno dell’occhio, grazie a speciali iniettori, in tagli di minime dimensioni (23 mm), per poi aprirsi all’interno della capsula.
2
CRISTALLINO ARTIFICIALE POSIZIONATO NEL SACCO CAPSULARE
CRISTALLINO ARTIFICIALE PIEGHEVOLE
3
Al contrario, fino a 15-20 aa or sono, la cataratta si estraeva in modo “monolitico” attraverso
incisioni di 7-8 mm, dimensioni necessarie anche per l’introduzione dei cristallini artificiali, allora
non pieghevoli.
Tale tecnica, detta EXTRACASPULARE, cui dobbiamo ancora oggi fare ricorso in casi
eccezionali, è per certi versi più agevole in una cataratta molto avanzata, con nucleo molto duro,
monolitico, che viene asportato fondamentalmente “tutto d’un pezzo”.
ESTRAZIONE EXTRACAPSULARE
Nella facoemulsificazione, al contrario, è preferibile che il nucleo non sia molto indurito. In tal
modo l’energia ultrasonica necessaria per la frammentazione sarà minore, diminuendo il rischio di
possibili danni alle altre strutture dell’occhio.
E’ questo il motivo per cui in passato, ai fini dell’intervento, si consigliava che la cataratta
maturasse molto mentre oggi, in apparente contraddizione, si consiglia esattamente il contrario.
Una volta operata, la cataratta non si riforma! Tuttavia, la parete posteriore del sacco capsulare
può, con una certa frequenza, tendere ad opacizzarsi nei mesi o negli anni successivi all’intervento
con un conseguente peggioramento visivo del tutto paragonabile a quando si ha la cataratta.
Tale situazione è stata definita, in passato, CATARATTA SECONDARIA. Non si tratta, come
detto di una vera cataratta e non si tratta di una opacizzazione del cristallino artificiale.
La opacità della capsula posteriore può essere disintegrata con il raggio LASER (YAG LASER) in
modo ambualtoriale ed in pochi secondi.
Il termine CATARATTA SECONDARIA ha così favorito la disinformazione secondo la quale la
cataratta possa essere operata solo con il laser, in pochi secondi e fuori dalla sala operatoria, fatto
che come abbiamo visto non corrisponde alla realtà.
Le complicanze della cataratta sono oggi solitamente assai modeste potendosi attestare, in mani
esperte, tra il 2 ed il 4% degli interventi.
“Complicanza” non significa necessariamente “perdita della vista” ma rappresenta un evento la cui
gravità può variare da stati che non comportano al paziente alcun problema soggettivo a stati di
deficit funzionale permanente, fino ad arrivare, nei casi più gravi, per fortuna rarissimi al giorno
d’oggi, alla perdita anatomica dell’occhio.
E’ possibile che tali complicanze rendano necessario, nel tentativo di risolverle o di limitarle,
altri interventi successivi, naturalmente di carattere diverso da quello in oggetto.
4
Non sono inoltre da considerare complicanza la necessità di utilizzare, dopo l’intervento, una
correzione ottica per ottimizzare la funzione visiva, come pure un senso di eccessiva luminosità o la
percezione delle cosiddette “mosche volanti”.
Dr Marco Martelli
Direttore della U.O.C. di Oculistica
Ospedale Sandro Pertini ASL ROMA/B
5










