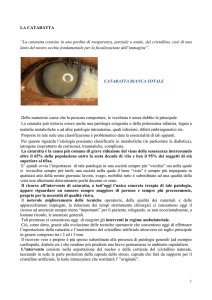
Le cataratte non sono tutte uguali
La cataratta è un’affezione che interessa principalmente l’età senile e colpisce il cristallino, una lente a
forma di lenticchia che si trova all’interno dell’occhio, che perdendo la sua naturale trasparenza diventa
opaco.
Il cristallino ha la funzione di mettere a fuoco le immagini sulla retina sia quelle lontane sia quelle vicine,
proprio come l’obiettivo di una macchina fotografica; questa funzione si perde con il trascorrere degli anni
e l’avanzare della presbiopia che ci costringe, a una certa età, all’uso degli occhiali da lettura: intorno ai
sessant’anni la funzione del cristallino può considerarsi esaurita.
La cataratta ha insorgenza ed evoluzione generalmente lenta e progressiva con calo della vista, visione
annebbiata con peggioramento del contrasto; quando queste condizioni influenzano lo svolgimento delle
abituali attività si programma l’intervento chirurgico, non esistono a oggi terapie mediche efficaci.
La rivoluzione nella chirurgia della cataratta risale al 1966 per opera del Dottor Charles Kelman che, ispirato
dagli strumenti del suo dentista, introdusse la tecnica che utilizza onde ultrasoniche per emulsionare il
cristallino e poter così rimuovere la cataratta attraverso un’incisione di pochi millimetri di larghezza: La
facoemulsificazione.
La facoemulsificazione è seguita dall’impianto del cristallino artificiale o IOL (Intra Ocular Lens) che oggi può
correggere ogni tipo di difetto di vista preesistente: miopia, ipermetropia, astigmatismo ed anche la
presbiopia.
La facoemulsificazione ha drasticamente diminuito il traumatismo e i rischi chirurgici, eliminato la necessità
di anestesia loco regionale, di punti di sutura e di un soggiorno ospedaliero prolungato e reso il recupero
visivo più rapido e completo.
Oggi l’intervento di cataratta è forse uno degli interventi chirurgici più standardizzati al mondo: è eseguito
con la stessa tecnica in tutti i paesi industrializzati.
Ogni intervento chirurgico non può però essere considerato privo di complicazioni che possono essere
generiche, ma più spesso sono legate al tipo di cataratta, alla specifica conformazione del globo oculare e
ad altre patologie oculari e sistemiche che possono essere associate.
Il rischio più grave ma fortunatamente raro è l’infezione (circa un caso ogni mille) che può coinvolgere con
rapidità tutte le strutture oculari. In questi rari casi è la precocità dell’intervento terapeutico che influenza
in modo decisivo la prognosi.
L’insorgenza di un marcato arrossamento dell’occhio operato, di dolore oculare o di annebbiamento visivo,
anche a distanza di settimane dall’intervento, deve obbligare a un controllo specialistico immediato.
Il rischio di complicazioni durante l’intervento e dopo dipendono, nella maggior parte dei casi, da condizioni
oculari o sistemiche preesistenti e possono essere anche gravi.
Le cataratte non sono tutte uguali:
-alterazioni delle palpebre e della superficie oculare possono provocare fastidiose e prolungate
sintomatologie dopo l’intervento di cataratta per alterazioni della superficie corneo congiuntivale.
-alterazioni o patologie della cornea, la lente che chiude al davanti l’occhio, possono essere scompensate
dalla facoemulsificazione e portare alla cecità corneale.
-la pseudosfoliatio capsulae, condizione di non raro riscontro, può complicare la cataratta provocando
aumento della pressione oculare e aumentato rischio intraoperatorio per danni all’iride/pupilla e
disinserzioni del sacco capsulare con difficoltà di inserimento del cristallino artificiale (IOL).
- alterazioni del vitreo o della retina possono favorire complicazioni postchirurgiche come il distacco
retinico.
- la maculopatia può impedire il recupero visivo o evolvere più velocemente se non preventivamente ed
adeguatamente trattata.
- precedenti interventi oculari possono favorire l’insorgenza di complicazioni sia intraoperatorie sia
postoperatorie.
- precedenti interventi di correzione laser della miopia/astigmatismo possono favorire errori di calcolo del
potere diottrico del cristallino artificiale impiantato con conseguenti difetti refrattivi residui.
- il diabete può aumentare il rischio di sviluppo di alterazioni corneali e retiniche che possono ridurre
notevolmente il recupero visivo.
Tutte queste condizioni devono essere ricercate e valutate attentamente prima di essere sottoposti
all’estrazione della cataratta se vogliamo evitare sorprese.