Roberta Ramonda, Andrea Doria, Ugo Fiocco, Leonardo Punzi
Cattedra ed Unità Operativa Complessa di Reumatologia
Dipartimento di Medicina, DIMED
Azienda Ospedaliera - Università di Padova
ARTRITE
REUMATOIDE
A
.Ma.R.V.
Associazione Malati
Reumatici del Veneto
ONLUS
Ringraziamenti alla Dr.ssa Paola Frallonardo
e al Dr. Costantino Botsios
Stampa: G.B. Graf Tel. 041 641273
Edizione ottobre 2013
Che cos’è l’artrite?
Il termine artrite deriva dal greco “arthron” che significa
articolazione e “ite” che vuol dire infiammazione. Quindi,
artrite letteralmente è l’infiammazione delle articolazioni.
Queste sono strutture complesse che collegano le ossa e ne
permettono il movimento.
Tutte le diverse componenti che ne fanno parte sono
specializzate per questa funzione:
• la cartilagine ricopre e protegge i capi ossei articolari,
sopporta ed ammortizza il carico esercitato sulle
articolazioni soprattutto durante il movimento
• il liquido sinoviale lubrifica e nutre i tessuti articolari
• a membrana sinoviale fornisce sostanze utili per la
produzione del liquido sinoviale ed ha una funzione
di sorveglianza nei confronti di elementi estranei che
potrebbero compromettere il buon funzionamento
dell’articolazione (Fig.1).
Figura 1. Immagine schematizzata di un’articolazione normale
3
Quanti tipi di artrite ci sono?
Le malattie articolari infiammatorie, dette artriti,
comprendono oltre 50 tipi diversi, che suddividiamo per
semplicità in alcuni gruppi principali:
1) Artriti primarie per le quali non è stato identificato
alcun agente responsabile specifico. Fra queste le più
conosciute sono l’artrite reumatoide e le spondiloartriti
2) Artriti da microcristalli, in cui i responsabili della reazione
infiammatoria sono alcuni cristalli che si formano in
articolazione; la più nota è la gotta, in cui i cristalli
si formano per un eccesso di acido urico circolante
nel sangue (iper-uricemia) e la condrocalcinosi o
pseudogotta, dovuta a cristalli di calcio
3) Artriti causate da alcuni germi a) artriti infettive (settiche)
che invadono e si annidano nell’articolazione; b) artriti
reattive in cui i germi, pur presenti in sedi diverse
dall’articolazione, provocano una reattività articolare
che può persistere e diventare cronica, anche dopo
che il germe scompare
4) Artriti in corso di connettiviti o vasculiti, malattie dovute
ad auto-anticorpi o ad infiammazione dei vasi, come
è possibile osservare ad es. nel lupus eritematoso
sistemico o nella sclerodermia
5) Artriti secondarie a malattie non reumatiche, quali
patologie della tiroide, del sangue ed alcuni tipi di
neoplasia.
4
E’ bene ricordare che quasi tutte queste forme di artrite
possono insorgere in qualsiasi età, anche se nei casi
giovanili e negli anziani assumono spesso caratteristiche
diverse.
L’artrite è una malattia frequente?
Le artriti si riscontrano in tutta la popolazione, con differenze
poco rilevanti e senza preferenze di razza o di condizione
sociale, con poche eccezioni. E’ stimato che le artriti
croniche colpiscono circa il 2-2,5% della popolazione, con
la fetta più rilevante costituita dall’artrite reumatoide (0,51%), dalla gotta (0,5-1%) e dalle spondiloartriti (0,5-1%).
Si conoscono le cause dell’artrite?
I possibili meccanismi che causano l’artrite possono
essere ricondotti a due fattori principali a) predisposizione
genetica e b) stimoli talvolta sconosciuti, talvolta noti.
Questi ultimi possono provenire dall’interno dell’organismo
(ad es. auto-anticorpi) o dall’esterno (ad es.germi, cristalli).
Dalla combinazione di questi fattori si scatena una cascata
di eventi che hanno come protagonisti alcune cellule del
sangue, i globuli bianchi o leucociti (da: leucos=bianco
e citos=cellula). Questi, a seconda della forma del loro
nucleo o della loro funzione, possono essere suddivisi in
vari tipi, fra i quali i più importanti per le artriti sono i
linfociti, i neutrofili ed i macrofagi. Queste cellule vengono
attirate nel luogo dell’infiammazione e sottoposte a varie
stimolazioni, con conseguente proliferazione e produzione
5
di sostanze caratteristiche dell’infiammazione, le citochine,
che servono a far “comunicare” fra di loro le cellule e per
questo sono dette anche interleuchine. Le più note sono il
tumor necrosis factor (TNF) e l’interleuchina-1 (IL-1). Queste,
a loro volta, stimolano la produzione di altre sostanze
capaci di danneggiare o addirittura distruggere sia l’osso
che la cartilagine articolare, allo stesso tempo i meccanismi
di protezione non riescono piú a bilanciare questa azione
dannosa sulle componenenti articolari (Fig.2).
α
TTNNFF α
re re
ttott
o
RecReecbeil
eile
b
solu
soluFαFα
N
er TN
perpT
0
ILI1
L10
ta
nis
taIL1
goo
isr
g n
AnAta
nta
tt ppeer IL1
ce
cett
))
A
dedl ere
l reL
(I 11RRA
(IL
ri e
rie
o
maatto n
oo
amm
nnn
a
ffiia
a
d
n
in
i
d
l
il
t
i
a
t
da
nn
ed
AA
ne
on
io
i
z
z
e
e
t
t
ro
PrPo
L11
IIL
ri e
attoorie
ma
mm
re
am
re
la
inffiia
i-n
oola
c
o
i
o
ic
r
t
r
P
r
r
P
a
a
nnnnoo
aa
DD
Figura 2. Attivitá delle citochine in corso di artrite
Il tessuto più coinvolto in questi processi infiammatori è
la membrana sinoviale che prolifera, fino a formare un
ispessimento tessutale detto “panno”, provocando un
aumento, talvolta considerevole, di liquido sinoviale (Fig. 3).
6
Figura 3. Immagine schematizzata di un’articolazione affetta da Artrite
Reumatoide
Cosa succede in un’articolazione colpita da artrite?
L’articolazione si presenta calda ed arrossata (per un
aumento dei vasi sanguigni della membrana sinoviale
dentro l’articolazione), gonfia (per aumento dello spessore
della membrana sinoviale e/o del volume di liquido
sinoviale), dolente (per liberazione di sostanze chimiche
che causano dolore).
L’infiammazione si può propagare anche al di fuori
dell’articolazione, provocando una reazione generalizzata
dell’organismo. Questa si può evidenziare eseguendo un
prelievo di sangue, da cui risultano incrementati alcuni
indici, detti indici di infiammazione (o flogosi), quale la
7
velocità di eritrosedimentazione (VES) e la proteina C
reattiva (PCR). Questi indici aumentano qualche ora dopo
l’inizio del processo infiammatorio e ritornano normali
quando l’infiammazione si spegne. Ovviamente, se le
artriti diventano croniche, la VES e la PCR permangono
costantemente elevate. Alcune artriti, per motivi non
completamente noti, non danno luogo ad un aumento di
questi indici, rendendo piú complessa la diagnosi da parte
del medico. Pertanto, in presenza di tumefazione articolare,
con presenza di versamento, è fondamentale aspirare il
liquido sinoviale ed analizzarlo per svelare rapidamente la
presenza di infiammazione e di alcuni agenti eventualmente
responsabili, quali i microcristalli ed i germi.
L’Artrite Reumatoide
L’artrite reumatoide (AR) è sicuramente una delle artriti più
gravi e disabilitanti. Di solito colpisce più articolazioni
contemporaneamente, per cui viene definita “poli-artrite”.
Il dolore e le deformazioni che puó comportare hanno
conseguenze rilevanti anche sulle più semplici attività
quotidiane, come aprire un barattolo, provvedere all’igiene
personale o camminare, ma anche sulle attività lavorativa,
sociale, familiare. Le cause che la determinano, pur non
essendo completamente note, sono in gran parte riconducibili
ad un’alterata regolazione del sistema immunitario che,
come in altre malattie auto-immunitarie, attacca il proprio
organismo. Nel caso dell’AR, il tessuto bersaglio è la
membrana sinoviale. Questa malattia colpisce soprattutto
le donne, in una fascia d’età compresa tra 30-45 anni; ne
possono essere affetti, comunque, anche uomini, bambini
ed anziani.
8
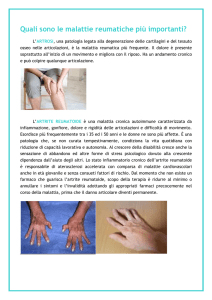
Quali sono i sintomi e i segni dell’AR?
Come in altre artriti, il sintomo principale è il dolore
associato a tumefazione articolare che in particolare
delle mani e dei polsi bilateralmente (Figg 3-4). Il dolore
infiammatorio è persistente anche a riposo. Vi è inoltre
senso di indolenzimento e di impaccio (rigidità) ad
articolazioni e muscoli, soprattutto al mattino al risveglio e
dopo il riposo, una ridotta capacità di movimento degli arti.
In alcuni casi possono comparire segni di interessamento
generale dell’organismo, quali febbre, malessere, facile
affaticabilità, mancanza d’appetito, perdita di peso.
Le articolazioni piccole delle dita di mani e piedi sono
più precocemente colpite dall’AR possono essere convolte
anche i polsi e le ginocchia, seguite successivamente dalle
spalle, gomiti, anche, ecc. Queste localizzazioni sono di
solito simmetriche. La colonna vertebrale viene in genere
risparmiata, tuttavia se viene colpito il tratto cervicale il suo
coinvolgimento è temibile dati i rapporti con la struttura
delicata del midollo spinale.
Figura 4. Aspetto delle mani colpite da Artrite Reumatoide all’inizio
della malattia con i caratteristici gonfiore e arrossamento delle piccole
articolazioni
9
Figura 5. Aspetti delle mani e dei polsi di paziente con Artrite
Reumatoide in fase tardiva dove sono presenti deformazioni articolari
L’AR puó colpire altri organi?
Talvolta la malattia può coinvolgere organi o sistemi extraarticolari (pertanto si definisce sistemica), come la cute, con
noduli sottocutanei detti noduli reumatoidi; le ghiandole
oculari, con secchezza per scarsa produzione di lacrime
(xero-oftalmia); le ghiandole salivari, con secchezza della
bocca (xero-stomia). Più raramente possono essere colpiti il
polmone (con fibrosi), il cuore (con pericarditi) ed i piccoli
vasi (con vasculiti). è importante considerare l’impegno
dell’osso. A livello delle articolazioni si possono riscontrare
erosioni ed osteoporosi localizzata. Ma anche l’osso extraarticolare, puó essere colpito da osteoporosi generalizzata.
Questa può essere determinata dallo scarso movimento
oppure secondaria all’assunzione di farmaci, in particolare
il cortisone.
10
Perché le articolazioni si gonfiano e si deformano?
Il tessuto bersaglio dell’AR è la membrana sinoviale
che viene attaccata dai leucociti dell’organismo, con
conseguente sinovite (infiammazione della membrana
sinoviale), che con il tempo si ispessisce formando un vero
e proprio “panno” sinoviale (Fig.2). Questi eventi portano
ad un’eccessiva produzione di citochine, proteine che a
loro volta stimolano la produzione e l’attività di sostanze
chiamate metalloproteasi, capaci di distruggere osso e
cartilagine, con conseguente deformazione e talvolta
immobilizzazione articolare nel caso che la malattia non
venga diagnosticata e curata (Fig 4).
Come si arriva alla diagnosi di AR?
- Visita medica
Il primo passo fondamentale, nel caso di gonfiore e
dolore articolare, è un’attenta visita medica, con accurata
anamnesi del paziente. Ci sono, inoltre, alcune indagini
fondamentali per chiarire la diagnosi di AR.
- Indagini di laboratorio: a livello del sangue si cerca di
indagare sulla presenza d’infiammazione, mediante la
VES e la PCR. Inoltre, altro esame utile di conferma del
sospetto diagnostico è il fattore reumatoide, presente nel
60-70% circa dei soggetti con AR. Tuttavia, va notato
che il fattore reumatoide non è specifico solo per questa
malattia, nonostante l’ingannevole denominazione. Infatti
si può ritrovare positivo in soggetti con altre malattie autoimmuni ed infezioni, quali l’epatite virale. Più specifici
sono gli anticorpi-anticitrullina (anti-CCP), che risultano più
specifici per l’AR, in quanto positivi raramente in malattie.
Va comunque osservato che almeno il 30% dei soggetti con
11
AR risulta agli esami del sangue negativo sia per il fattore
reumatoide che per gli anti-CCP, per cui la responsabilità
diagnostica maggiore spetta alla capacità di osservazione
clinica dello specialista reumatologo. Quando è presente
tumefazione articolare, può essere utile aspirare il liquido
sinoviale, sia a scopo terapeutico (riduce la pressione
intrarticolare, elimina elementi, sostanze dannose) che
soprattutto per analizzarlo, cercando di escludere altre
possibili patologie.
- Indagini strumentali
L’AR è caratterizzata, durante la sua evoluzione, dalla
formazione di erosioni ossee, il cui numero e dimensione
sono proporzionali alla gravità della malattia. Per cui, la
loro individuazione è particolarmente preziosa, sia ai fini
diagnostici che per valutare l’evoluzione della malattia. Le
radiografie classiche sono adeguate a tal scopo ma rilevano
i danni erosivi nelle fasi piú avanzate della malattia (Fig 5)
Figura 5. Esempio di radiografia nel caso di:
A. articolazione normale
B. articolazione in corso di AR nelle fasi piú precoci della malattia
C. articolazione in corso di AR nelle fasi piú tardive della malattia con
danno grave della struttura dell’osso (erosione)
12
Nelle fasi piú precoci per individuare i segni dell’impegno
infiammatorio articolare utile è l’ecografia, che indaga i
tessuti articolari e peri-articolari rileva la presenza anche di
minime quantitá di versamento articolare e con l’ausilio del
power Doppler l’infiammazione locale (Fig 6).
Il ricorso alla ben più costosa risonanza magnetica nucleare
(RMN) non dovrebbe essere eseguito come un esame di
routine, ma è indicato nelle forme precoci per una diagnosi
tempestiva.
Figura 6. Immagine ecografica con tecnica power Doppler di una
piccola articolazione di paziente con AR, dove è possibile evidenziare
“il fuoco” dell’infiammazione articolare
L’AR si puó curare?
Non si puó prescindere dal concetto che la cura dell’AR deve
comprendere innanzitutto l’informazione e l’educazione
del paziente, la consapevolezza della sua malattia, la
possibilitá di curarla ed una terapia occupazionale atta a
prevenire i danni da immobilizzazione.
13
La terapia delle artriti di qualsiasi tipo ha come
obiettivi essenziali la riduzione immediata del dolore e
dell’impotenza funzionale e, a più lungo termine, l’arresto
od il rallentamento della progressione della malattia. A breve
termine, il modo più efficace per ottenere la riduzione dei
sintomi è contrastare l’infiammazione. A tal scopo, i farmaci
di primo e più pronto impiego sono gli anti-infiammatori non
steroidei (FANS) che possono essere di tipo tradizionale,
come l’acido acetilsalicilico, l’indometacina, l’ibuprofene,
il naprossene, il diclofenac, la nimesulide ecc, o i cosiddetti
COX-2 (Coxib) quali il celecoxib o l’etoricoxib. I FANS sono
tra i farmaci più usati al mondo, essendo impiegati per il
controllo del dolore in generale e di varia natura.
Nel caso delle artriti, oltre al dolore, contribuiscono a far
ridurre altri segni dell’infiammazione, inclusi la febbre e la
rigidità mattutina. Tuttavia, questi farmaci possono talvolta
causare effetti indesiderati, anche gravi, seppur di rado. I
più frequenti sono quelli gastrointestinali, seguiti da quelli
cardiovascolari (soprattutto ipertensione arteriosa), renali
e cutanei, in particolare di tipo allergico, pertanto vanno
sempre assunti su consiglio del Medico e per periodi limitati.
L’effetto anti-infiammatorio più potente che conosciamo è
quello prodotto dai cortisonici (detti anche glucocorticoidi o
steroidi), farmaci che sono stati impiegati per la prima volta
nel 1948 in pazienti con artrite reumatoide. I cortisonici,
pur essendo anti-infiammatori, non svolgono un’azione
analgesica, in quanto non agiscono direttamente sul
dolore, ma aiutano a ridurlo spegnendo le cause che lo
generano. I cortisonici sono estremamente efficaci ed utili
14
a breve temine, mentre il loro impiego a lungo termine
va invece ponderato attentamente in quanto, se assunti
ad alte dosi e per anni, possono provocare molti effetti
indesiderati, anche gravi, quali ipertensione, diabete ed
osteoporosi. I cortisonici possono essere utilizzati anche
per iniezione intra-articolare, nei casi di una o poche
articolazioni coinvolte dall’artrite o in pazienti resistenti o
intolleranti ad altre terapie. A testimonianza dell’utilità di
tale tipo di trattamento, si ricorda che le infiltrazioni intraarticolari con cortisone rappresentano una delle terapie più
usate nelle artriti ad insorgenza pediatrica, in particolare
se interessano una o poche articolazioni .
Le linee-guida reumatologiche raccomandano, però, di
introdurre sempre più precocemente, ovvero appena vi sia
una ragionevole certezza sulla diagnosi, i farmaci capaci
di modificare l’evoluzione della malattia stessa, ossia i
cosiddetti Farmaci di fondo detti anche Disease modifying
antirheumatic drugs o DMARDs.
Il farmaco di prima scelta è il methotrexate, ben tollerato
anche se non esente da effetti collaterali, pratico nella
somministrazione (un giorno alla settimana). Altri farmaci
DMARDs sono l’idrossiclorochina o la sulfasalazina, la
leflunomide, la ciclosporina.
E’ indicata l’associazione di farmaci DMARDs per
potenziare l’effetto in pazienti non responsivi. Questi
farmaci devono essere somministrati sotto stretto controllo
medico, con valutazione periodica degli esami del sangue
per accertarne la tollerabilità, soprattutto a livello epatico.
Nonostante questi presidi terapeutici, una percentuale non
15
trascurabile di pazienti non risponde alla terapia, soprattutto
per ciò che concerne la progressione della malattia. In
questi casi, sono disponibili i farmaci cosiddetti “biologici”.
Cosa sono i farmaci “biologici”?
Il termine “biologico”, in questo caso non significa
“naturale” nel senso che questi farmaci non derivano da
piante o sostanze presenti in natura. Si tratta, invece, di
farmaci costruiti in laboratorio con tecniche molto sofisticate
di biologia molecolare. Per cui, partendo da una proteina
particolare si agisce per “riprogrammarla” in modo da
renderla attiva contro un bersaglio riconosciuto dannoso.
La loro produzione ha un costo rilevante e vengono erogati
solo da parte di Centri autorizzati. I farmaci “biologici” sono
farmaci anti-citochine, sostanze che, come abbiamo già visto,
sono ritenute le maggiori responsabili dell’infiammazione
in corso di artrite e determinarne la sua evoluzione. Nel
caso dell’AR, come per altre malattie autoimmuni i farmaci
biologici agiscono contro le citochine infiammatorie, nel
tentativo di “spegnere” il “fuoco” articolare responsabile
del danno. I farmaci biologici autorizzati per l’AR sono
adalimumab, etanercept, infliximab, anti-interleuchina1,
rituximab, tocilizumab, abatacept, certolizumab etc., sono
farmaci di solito ben tollerati e particolarmente efficaci,
l’indicazione all’impiego è dopo la mancata risposta dei
farmaci tradizionali DMARDs. E’ comunque necessario
un’attenta sorveglianza degli effetti indesiderati, che
possono essere anche particolarmente gravi, sia a breve
16
termine (infezioni) che a lungo termine (riportati rari casi
di neoplasia). In ogni modo, vanno esclusi dal trattamento
pazienti con neoplasie recenti ed infezioni gravi in atto o
infezioni croniche in particolare la tubercolosi o l’epatite
B, In ogni caso anche questi pazienti possono afferire
all’utilizzo di questi farmaci dopo un’appropriata terapia
profilattica prima e durante la somministrazione dei farmaci
biologici.
17
Da non dimenticare che:
- In caso di dolore, gonfiore, rigidità delle articolazioni è
consigliabile rivolgersi a un Reumatologo
- L’artrite è una malattia cronica che può avere un’evoluzione
invalidante sulla funzione articolare e sulla mobilità del
paziente, se non diagnosticata precocemente e trattata
adeguatamente
- Attualmente ci sono numerose terapie specifiche per la
cura dell’artrite, ma devono essere prescritte e assunte sotto
stretto controllo Medico
18
A.Ma.R.V.
Associazione Malati
Reumatici del Veneto
ONLUS
Progettazione e Coordinamento: A.Ma.R.V. - Onlus
Produzione e divulgazione: A.Ma.R.V. - Onlus su autorizzazione dell’autore
Proprietà riservata. Senza l’autorizzazione dell’A.Ma.R.V. è vietata la riproduzione anche parziale del testo nonché l’uso di esso sotto qualsiasi
forma rappresentativa, divulgativa, commerciale, lucrativa.
Si ringraziano i collaboratori che con competenza ed entusiasmo consentono
al nostro Centro di occuparsi adeguatamente di questa malattia.