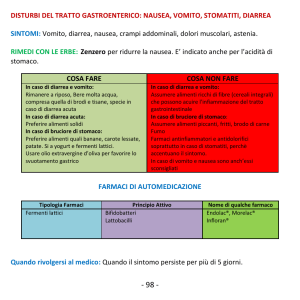
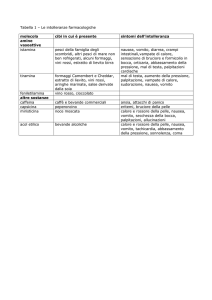
DIARREA
Definizione
Per diarrea si intende l’emissione di feci liquide o semiliquide alterate per
quantità (più o meno importanti) e qualità (presenza di muco, grassi, pus,
sangue).
In molti casi la diarrea si accompagna ad un aumento della frequenza delle
evacuazioni.
La diarrea può essere acuta o cronica: 4-6 settimane.
Si parla di dissenteria se c’è un’evacuazione imperiosa e spesso dolorosa
di liquidi con caratteristiche non più fecali, ma di materiali organici:
acqua, elettroliti, muco, proteine, sangue, grassi e pus.
Per tenesmo rettale, che spesso accompagna la diarrea, si intende lo
stimolo continuo ad evacuare, anche in assenza di emissione di materiale
fecale.
1
DIARREA
Fisiologia
In condizioni normali la quantità di feci prodotte oscilla da 50 a 250
g/die e il numero delle evacuazioni può variare da 1 ogni 2 giorni
(femmine) sino ad un massimo di 2-3 al giorno.
Ogni giorno l’intestino tenue e il colon ricevono complessivamente
circa 9 litri di liquidi sotto forma di alimenti e di secrezioni digestive:
saliva, succo gastrico, bile, secreto pancreatico, succo enterico.
I liquidi presenti nell’intestino al di sotto dello stomaco, in particolare
la bile e il succo pancreatico, sono ricchi di sodio (120-150 mEq/l), di
cloro (50-100 mEq/l), di bicarbonato (30-120 mEq/l), di potassio (5-10
mEq/l) e di proteine (5-10 g/l).
L’intestino riassorbe quasi totalmente questi liquidi e i sali in essi
contenuti in modo che il contenuto acquoso delle feci è normalmente
attorno ai 100 ml/die, il Na attorno a 5 mEq/die, il K inferiore a 10
mEq/die, il Cl e il HCO3 inferiori a 15 mEq/die.
Nel tratto prossimale del tenue il contenuto del lume è pressochè in
equilibrio osmolare con il plasma, invece nel tratto distale e nel colon
avvengono gli scambi Na/K e Cl/HCO3 che portano alla definitiva
composizione idrosalina delle feci.
2
DIARREA
Meccanismi fisiopatologici
I meccanismi capaci di provocare diarrea sono 5:
1) Diarrea osmotica: si verifica per l’accumulo nel lume intestinale di
soluti non assorbiti ed osmoticamente attivi per cui c’è un richiamo
abnorme di acqua dal sangue nel lume. Casi tipici sono l’intolleranza
al lattosio e altre maldigestioni e la somministrazione di lassativi
osmotici tipo sali di magnesio.
2) Diarrea secretoria o infiammatoria: in questo caso c’è uno stimolo
che provoca una iperescrezione di acqua ed elettroliti da parte della
mucosa intestinale. E’ quello che capita nelle diarree da infezioni e
tossinfezioni intestinali. Se lo stimolo è a carico della parete del tenue
la produzione di feci diarroiche è molto superiore a quella che si
verifica rispetto allo stimolo che agisce a livello del colon. Data la
presenza di una flogosi, le feci diarroiche (quasi acqua) contengono
quantità spesso notevoli di essudato (proteine), pus e sangue (si parla
in tal caso di dissenteria).
3) Diarrea motoria: si verifica per un aumento della motilità e della
velocità del transito intestinale (iperperistaltismo). Questo riduce il
tempo a disposizione per la digestione e l’assorbimento e quindi
diarrea. Caso tipico il cosiddetto colon irritabile e la sindrome da
carcinoide con iperproduzione di 5-idrossi-triptamina.
4) Diarrea da riduzione globale della superficie: in questo caso la
superficie intestinale di assorbimento è ridotta per cui c’è un
malassorbimento con conseguente diarrea. Questo può verificarsi o
per malattie che alterano i villi e la mucosa intestinale (sprue tropicale
e morbo celiaco), per ampie resezioni chirurgiche del tenue o per bypass ileali.
5) Diarrea da alterato assorbimento attivo: le pompe attive di
assorbimento degli elettroliti e soprattutto la pompa Cl/HCO3 può
essere alterata con conseguenti diarree cloridropeptiche (feci iperacide
e alcalosi metabolica dei bambini).
3
DIARREA
Cause più frequenti e più importanti
In moltissimi casi i meccanismi patogenetici prima descritti agiscono in
modo variamente combinato nell’ambito di una stessa causa.
Cause infettive: batteri, virus e parassiti, (colera, TBC, salmonellosi, tifo).
Disfunzione motoria: colon irritabile.
Cause infiammatorie: m. di Crohn, colite ulcerosa.
Farmaci: lassativi, antibiotici, ecc...
Alimenti: intolleranze , allergie.
Malassorbimento: congeniti (mucoviscidosi) o acquisiti (insufficienza
pancreatica).
Lesioni anatomiche: soprattutto post-chirurgiche (resezioni ileali, by-pass
intestinali).
Cause endocrine: ipertiroidismo, diabete, ipoparatiroidismo, carcinoide,
s. di Zollinger-Ellison.
Cause vascolari: insufficienza mesenterica.
Neoplasie: linfomi e carcinomi intestinali.
Cause
immunologiche:
gastroenterite esosinofila,
immunoglobuline.
deficit
di
4
DIARREA
Caratteri semeiologici ed esame delle feci
Durata: acuta (cause infettive) o cronica (oltre 4-6 settimane).
Modalità d’insorgenza: dopo certi cibi (funghi, carne, creme, uova), dopo
certi viaggi (diarrea del viaggiatore), dopo interventi chirurgici (resezione
o by-pass intestinale), diurna (funzionale) o notturna (organica).
Volume delle feci e frequenza delle evacuazioni: si correlano con il
rischio di grave disidratazione soprattutto in bambini e anziani; la
frequenza può arrivare a 10-20/die.
Carattere delle feci: molto liquide, contenenti sangue, muco, pus
(dissenterie coleriche o amebiche).
Presenza o meno di dolore e tenesmo rettale: più spesso si tratta di una
patologia del colon e del retto.
Presenza o meno di febbre: di solito cause infettive.
Esame delle feci: occorre valutare sempre:
il sangue occulto (benzidina)
presenza di parassiti o loro uova (ameba, giardia, ecc..)
la coprocoltura (per salmonelle, sigelle, E. Coli, ecc…)
5
DIARREA
Complicanze
Sono soprattutto legate alla disidratazione , agli squilibri idro-elettrolitici e
acido-base e all’eventuale perdita di sangue e proteine.
Disidratazione: per perdita di acqua, soprattutto grave nei p. non
autonomi (bambini, anziani, p. polipatologici). Se le perdite idriche non
vengono reintegrate la disidratazione porta a ipotensione, inizialmente
ortostatica e poi anche clinostatica, tachicardia con polso piccolo e
frequente, contrazione del VEC, ipoperfusione renale, oliguria ipertonica
(PS > 1030) e anche IRA organica.
Perdita di sodio: con iposodiemia, soprattutto se la reintegrazione è fatta
solo con acqua. L’iposodiemia può ridurre il senso della sete e quindi
peggioramento.
Perdita di potassio: e quindi ipokaliemia con rischio di aritmie cardiache.
L’ipokaliemia è conseguenza delle perdite intestinali di K ma anche
dell’iperaldosteronismo secondario alla contrazione del VEC con
conseguente iperpotassiuria. Se la deplezione di K diventa severa e
persiste, soprattutto se c’è concomitante malnutrizione e vomito, può
instaurarsi una nefropatia Kaliopenica con danno tubulare e poliuria
ipotonica che aggrava la disidratazione.
Acidosi metabolica: se vi è perdita importante di bicarbonato
dall’intestino.
Alcalosi metabolica: se vi è diarrea cloridrica da alterazione della pompa
Cl/HCO3. L’alcalosi è mantenuta anche dalla contrazione del VEC.
Anemia e ipoalbuminemia: per perdite ematiche e proteiche, specie in
caso di diarrea con malassorbimento.
Coliche renali: di acido urico o di ossalato di calcio nelle diarree croniche
di lunga durata.
6
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Definizione di Stipsi
Per stipsi o costipazione intendiamo un disturbo riferito dai p. in vario
modo:
difficoltà alla espulsione delle feci
evacuazioni diradate
sensazione di evacuazione non completa
espulsione di feci dure con o senza dolore (feci caprine)
necessità di assumere lassativi
Prima di tutto bisogna escludere che sia una stipsi soggettiva: come
criterio generale la stipsi deve comportare un numero di evacuazioni
inferiore a 2/settimana.
7
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Fisiopatologia della Stipsi
L’ileo immette quotidianamente nel colon 1-2 litri di materiale fecale
liquido che la peristalsi trasporta dal cieco al sigma. Durante questo
tragitto la mucosa colica riassorbe circa il 90% del contenuto acquoso e
le feci acquistano consistenza solida.
Quando il materiale contenuto nel sigma viene immesso nel retto, la
distensione dell’ampolla rettale induce lo stimolo alla defecazione, che
si realizza grazie alla contrazione dello sfintere anale interno e al
rilasciamento di quello esterno.
I meccanismi generali che provocano stipsi sono 5:
1) Stenosi meccanica del colon o del retto
2) Riduzione della peristalsi intestinale
3) Ridotta sensibilità del retto alla distensione
4) Alterazioni dei plessi nervosi che regolano la contrazione dello
sfintere anale interno e/o il rilasciamento di quello esterno
5) Insufficiente massa fecale.
8
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Cause più frequenti di Stipsi
Stipsi semplice: detta anche funzionale o idiopatica. E’ la forma più
diffusa, soprattutto femmine, non causata da lesioni organiche o malattie
sistemiche.
E’ molto in rapporto ad abitudini alimentari errate (poche fibre, poca
acqua), stile di vita (sedentario), stress emotivi (professione), allattamento,
cambiamenti di ambiente, uso incongruo di lassativi o diuretici.
Spesso si può dimostrare un rallentato transito intestinale o una sindrome
del colon irritabile.
Stipsi da cause intestinali organiche: stenosi neoplastiche, stenosi
infiammatorie, diverticoliti, megacolon congenito o acquisito, dolicocolon,
prolasso rettale.
Stipsi da lesioni neurologiche: lesioni del midollo, vasculopatie cerebrali,
m. di Parkinson, sclerosi multipla.
Stipsi
da
malattie
endocrino-metaboliche:
ipotiroidismo,
iperparatiroidismo, diabete, anemia, ipokaliemia, ipercalcemia.
Stipsi iatrogena: analgesici, antidepressivi, antispastici, antiacidi,
oppiacei, anticonvulsivanti, calcioantagonisti, beta bloccanti, diuretici,
ferro, tranquillanti.
Stipsi gravidica: per fattori multipli (psicologici, ormonali, sedentarietà,
aumento dell’utero, modificazioni dietetiche e di stile di vita, uso di
tranquillanti o ferro.)
9
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Conseguenze della Stipsi
Di per sé non sono in genere rilevanti:
problemi psicologici
malessere generale e astenia
cefalea
dispepsia con alitosi
ragadi
emorroidi
fecaloma con subocclusione intestinale
Indagini diagnostiche
La stipsi non va mai sottovalutata perché può essere un sintomo “banale”
ma causato da una malattia grave, soprattutto tumori intestinali.
Per cui, una volta accertata la sua presenza reale, fare sempre:
esami ematici generali
esame feci con ricerca del sangue occulto
esplorazione rettale
clisma opaco
rettoscopia e colonscopia
10
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Definizione di meteorismo
Si definisce meteorismo un abnorme aumento del contenuto intestinale
di gas.
Normalmente il contenuto di gas nell’intestino è 100-150 ml, con
variazioni individuali da 30 a 200 ml.
La quantità di gas che transita dalla bocca al retto in una giornata è di
300-350 ml e la rapidità di questo transito è in rapporto con la peristalsi
intestinale.
Il contenuto gassoso è composto per il 60-70% di aria atmosferica, che
in pratica è azoto e ossigeno, e per il 30-40% da gas che si formano in
vario modo nell’intestino. In primo luogo anidride carbonica che si
forma nella porzione prossimale dell’intestino per l’interazione tra
l’HCl gastrico e il HCO3 pancreatico e della digestione degli alimenti,
soprattutto carboidrati.
Gli altri gas ben rappresentati sono l’idrogeno e il metano e piccole
quote di idrogeno solforato, amine volatili, indolo, scatolo,
ammoniaca, acido butirrico e acido valerianico, in gran parte
provenienti dai processi digestivi e dal metabolismo della flora
batterica intestinale.
Soprattutto l’O2 e la CO2 intestinali (ma anche gli altri se in eccesso)
sono in parte riassorbiti dalla parete intestinale, immessi nel torrente
circolatorio ed eliminati dal polmone. La rimanente parte è eliminata
con le feci e la flatulenza.
11
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Meccanismi patogenetici di meteorismo
I meccanismi che possono portare al meteorismo sono 4:
1) Aumento dell’aria ingerita: si parla anche di aerofagia. Alcune
persone, spesso per motivi psicologici, aumentano abnormemente la
fisiologica introduzione di aria con la deglutizione della saliva, prima
volontariamente e poi in modo inconscio.
2) Aumento della produzione o della assunzione di gas
dall’alimentazione: un’elevata assunzione di zuccheri o di certi
alimenti come fagioli, lenticchie, fave o bevande dolci arricchite di
fruttosio o sorbitolo portano ad elevata produzione di anidride
carbonica e possono dare meteorismo. Anche un’elevata introduzione
di bevande arricchite di CO2 (acqua gassata, coca-cola, ecc.) può
contribuire a questo.
3) Aumento dei gas prodotti dalla flora batterica intestinale: il
metabolismo batterico produce soprattutto CO2, idrogeno, ammoniaca,
indolo, scatolo, amine volatili, acido butirrico e acido valerianico.
Quando c’è un’abnorme colonizzazione batterica intestinale (per es.
per achilia gastrica, ristagno fecale, malassorbimento), la produzione
di questi gas aumenta in modo significativo.
4) Alterato assorbimento dei gas intestinali: in corso di patologie
epatiche ed intestinali il normale assorbimento dei gas e il loro
trasporto nel torrente circolatorio è compromesso, con conseguente
accumulo nell’intestino.
12
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Sintomi e segni di meteorismo
Gonfiore addominale: è il sintomo prevalente che il p. riferisce come
fastidio, a volte dolore, necessità di slacciare la cintura, senso di pienezza,
a volte nausea, in rapporto o meno con i pasti e certi cibi; le donne a volte
lo scambiano per grasso accumulato. La distensione, il peso e il fastidio a
livello dell’ipocondrio destro sono riferiti come mal di fegato, fegato
gonfio.
Difficoltà respiratorie: la distensione addominale genera disturbo nella
contrazione del diaframma e quindi dispnea che può trovare sollievo in
clinostatismo.
Alitosi: non c’è sempre, è legata alla ritenzione e assorbimento dei gas
intestinali poi eliminati per via respiratoria; soprattutto segno di
alterazione dei processi digestivi.
L’esame obiettivo mette in rilievo:
all’ispezione, addome espanso
alla palpazione, dolorabilità diffusa
alla percussione, timpanismo diffuso con ingrandimento dell’aia di
Traube e scomparsa dell’ottusità epatica e splenica
all’ascoltazione, possiamo avere sia una riduzione dei borborigmi
metallici prodotti dalla peristalsi (per ridotta motilità) sia
un’accentuazione (iperperistaltismo) in rapporto al meccanismo che ha
prodotto il meteorismo.
13
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Definizione di occlusione intestinale
Si definisce occlusione o ileo l’arresto della funzione intestinale con
mancata emissione delle feci e dei gas (alvo chiuso a feci e gas).
Non bisogna farsi trarre in inganno: l’emissione di piccole quantità di
feci, soprattutto dopo clistere, non è elemento sufficiente per escludere
l’occlusione: potrebbe essere materiale ristagnato nelle ultime porzioni
dell’intestino (clistere falsamente positivo).
E’ un sintomo grave che quasi sempre necessita dell’intervento del
chirurgo.
I possibili meccanismi sono due: ileo meccanico e ileo dinamico (o
paralitico).
L’ileo meccanico è un ostruzione organica del tubo intestinale che non
può essere vinta dall’iperperistaltismo che si genera a monte
dell’ostruzione e che può essere percepita con l’ascoltazione (almeno
in un primo tempo).
L’ileo dinamico è determinato da una paralisi della muscolatura
intestinale che condiziona un arresto della peristalsi e quindi della
progressione delle feci e dei gas; in questo caso con l’ascoltazione non
si percepisce più il rumore della peristalsi su tutto l’ambito addominale.
I sintomi principali sono il meteorismo, il dolore addominale e il
vomito.
14
STIPSI – METEORISMO
OCCLUSIONE INTESTINALE
Principali cause di occlusione intestinale
Cause di ileo meccanico
Occlusione da processi a partenza dall’intestino: neoplasie, processi
granulomatosi o infiammatori.
Occlusioni da processi “ab extrinseco”: neoplasie extra intestinali,
aderenze peritoneali sequela di peritoniti o interventi chirurgici
sull’addome (briglie cicatriziali).
Occlusione da vizi di posizione: strozzamento di ernie, invaginazione,
volvolo.
Occlusione da masse fecali diventate solide per disidratazione
(fecalomi), grossi calcoli biliari, corpi estranei (garze chirurgiche) o
gomitoli di vermi (ascaridi).
Cause di ileo dinamico
Peritonite acuta.
Trombosi delle arterie mesenteriche.
Traumi addominali, anche chirurgici (è normale l’ileo dinamico post
chirurgico per l’effetto dell’anestesia).
15
VOMITO
Definizione
Per vomito si intende l’espulsione rapida dalla bocca di parte o di tutto il
contenuto gastrico, che può essere alimentare o non alimentare.
Non va confuso con il rigurgito che è la emissione di cibo subito dopo
l’atto della deglutizione, in genere dovuto a stenosi o diverticoli esofagei
(il cibo in questo caso non arriva allo stomaco).
Di solito il vomito è preceduto dalla nausea che esprime la sensazione di
vomito imminente. Il vomito è dovuto alla contrazione violenta del
diaframma e dei muscoli addominali che provoca aumento della pressione
intragastrica con fuoriuscita del suo contenuto.
A livello bulbare esiste un centro del vomito che può essere sollecitato da
vari stimoli.
Nell’atto del vomito si distinguono 3 fasi:
1) fase premonitrice (vagotonica), caratterizzata da nausea, malessere
generale, angoscia, imbarazzo gastrico, sudorazione fredda, pallore,
ipotensione e tachicardia.
Questa fase manca nel vomito da sollecitazione meccanica dei centri
bulbari;
2) fase di espulsione, preceduta da una o più inspirazioni che
distendono l’esofago, è provocata da contrazione energica del
diaframma e dei m. addominali ed eventualmente da contrazioni
gastriche antiperistaltiche, mentre il piloro è chiuso e il cardias si
apre. Contemporaneamente c’è il sollevamento del velopendulo e
della glottide che impedisce il passaggio del materiale vomitato nelle
cavità nasali e nelle vie respiratorie;
3) fase post-emetica (simpaticotonica), ricompare il colore cutaneo, il
polso torna pieno e c’è stato di sollievo ed euforia.
16
VOMITO
Meccanismi e cause del vomito
Sono molteplici, ma si possono classificare in 4 gruppi.
1) Vomito da stenosi o occlusione intestinale: c’è un ostacolo
meccanico che può essere alto (vomito precoce dopo l’ingestione di
cibo) o basso (vomito più tardivo). Cause: stenosi del piloro per
ulcera, carcinoma gastrico stenosante, occlusione intestinale a vari
livelli.
2) Vomito riflesso da stimoli che sollecitano il centro del vomito a
partenza da varie sedi periferiche. Gli stimoli periferici possono
essere:
stimoli vagali a partenza gastrica: per riflessi di tipo meccanico o
chimico. Cause: indigestione, ubriachezza, cibi guasti, intossicazioni,
veleni, farmaci gastrolesivi;
stimoli vagali a partenza addominale: peritonite, appendicite,
colecistite, coliche biliari, coliche epatiche, altri dolori addominali;
stimoli vagali da altra sede: stimolazioni del faringe, colpi di tosse
violenta, lesioni midollari, infarto cadiaco, cefalea intensa;
stimoli dai nuclei vestibolari: che si ripercuotono agevolmente sul
centro del vomito: labirintiti virali, mal di mare, automobile, aereo.
3) Vomito centrale da agenti tossici o sollecitazioni meccaniche che
stimolano direttamente il centro del vomito:
agenti tossici che stimolano direttamente il centro del vomito:
possono essere stimoli esogeni come farmaci (digitale, apomorfina,
anestetici) o stimoli endogeni da patologie sistemiche come anemia,
insufficienza epatica, acidosi diabetica, stati tossinfettivi gravi;
sollecitazione meccanica del centro del vomito: trauma cranico con
formazione di un’ematoma, ipertensione endocranica, tumore,
edema, ascesso cerebrale, encefalopatia ipertensiva. Spesso in questo
caso manca la nausea, il vomito è a getto, improvviso, spesso a
digiuno, con bradicardia, cefalea e papilla da stasi.
4) Vomiti particolari:
iperemesi gravidica, di solito nei primi 3-4 mesi, causato da fattori
psichici, meccanici, ormonali;
vomito periodico nei bambini, per crisi acetonemiche;
vomito provocato, in caso di anoressia psichica;
vomito isterico, psicogeno.
17
VOMITO
Tipi di vomito in rapporto alla natura del materiale vomitato
Possiamo evere vomiti alimentari o non alimentari:
1) Vomito alimentare: emissione di cibo come tale oppure
parzialmente digerito. Va messo in relazione con i pasti: quasi subito
(occlusione alta), dopo 1-2 ore (ulcera gastrica), dopo 2-4 ore (ulcera
duodenale), dopo 10-12 ore (occlusione più bassa, gastrectasia).
2) Vomito non alimentare: il contenuto gastrico aspulso non è cibo.
Ne abbiamo di diversi tipi:
Vomito acquoso: chiaro, acido, con poca mucina, in pratica è succo
gastrico prodotto in eccesso (ulcera ipersecretiva).
Vomito mucoso: è succo gastrico anacido e ricco di mucina (gastriti
atrofiche).
Vomito biliare: verdastro, per bile refluita dal duodeno nello
stomaco (reflusso duodeno gastrico da occlusione intestinale, s.
dell’ansa afferente nei gastroresecati).
Vomito emorragico: c’è sangue nello stomaco. Si parla anche di
ematemesi, può essere rosso vivo (sanguinamento da varici esofagee)
o caffeano per sangue ristagnante (ulcera, cancro gastrico).
Vomito fecaloide: materiale da cibi digeriti, putridi o addirittura feci
(occlusione bassa)
Vomito purulento: per apertura di un ascesso nello stomaco.
Vomito di parassiti: vermi tipo ascaridi che si localizzano
prevalentemente nell’intestino tenue.
Naturalmente a volte il vomito è misto, alimentare e non.
18
VOMITO
Altri caratteri del vomito oltre alla natura
Quantità: va valutata almeno con approssimazione (numero di episodi e
quantità emessa ogni volta: scarsa, discreta, abbondante). E’ importante
per il bilancio idrico e salino e quindi la reintegrazione.
Modalità di espulsione: valutare se c’è nausea o meno (il vomito centrale
da stimoli meccanici non è preceduto da nausea); valutare i rapporti con i
pasti o meno (il vomito centrale è spesso a digiuno).
Sapore: denunciato dal p. come acido (succo gastrico), amaro (bile),
disgustoso (fecaloide).
Odore: normalmente acre e nauseante, può essere fecaloide nelle
occlusioni basse.
19
VOMITO
Complicanze del vomito
Sono di 3 tipi:
1) Complicanze respiratorie: il materiale va nell’albero tracheobronchiale con rischio di soffocamento, atelettasia, polmonite ab ingestis,
edema polmonare. Rischio elevato nei p. defedati, in coma, anestetizzati,
che hanno turbe muscolari-neurologiche con alterato funzionamento della
glottide o tracheostomizzati.
2) Complicanze meccaniche: la più grave è la rottura dell’esofago,
oppure emorragie esofagee, strozzamenti di ernie inguinali o sventramenti
addominali in post-operati.
3) Complicanze metaboliche: compaiono con vomiti abbondanti e
ripetuti. Il succo gastrico è costituito soprattutto da acqua, HCl (il cloro è
90-150 mEq/l), sodio (30-60 mEq/l), potassio (5-10 mEq/l) e un po’ di
proteine (2 g/l).
In una prima fase prevale la perdita di acido cloridrico con aumento della
bicarbonatemia che può superare la capacità di riassorbimento dei
bicarbonati da parte del tubulo prossimale; arriva dunque molto NaHCO 3
nel tubulo distale: il Na è riassorbito in scambio con il potassio ad opera
dell’aldosterone e il HCO3 è eliminato con le urine. Il risultato finale nella
prima fase è: alcalosi metabolica con aumento del pH urinario.
In una seconda fase, alla perdita di HCl si associano gli effetti della
disidratazione e della contrazione del VEC per la perdita di acqua e sodio.
La contrazione del VEC provoca da una parte accentuazione del
riassorbimento tubulare di HCO3 e dall’altra una forte attivazione del
sistema renina-angiotensina-aldosterone con forte scambio distale Na/K-H.
Alla perdita di K con questo sistema si associa la perdita di K propria del
vomito per cui il risultato ultimo sarà: alcalosi metabolica extracellulare,
acidosi intracellulare, ipopotassiemia e caduta del pH urinario (aciduria
paradossa).
Se il vomito è abbondante e reintegrato solo con acqua avremo anche
iposodiemia.
Se il vomito è abbondante e ripetuto e impedisce un’alimentazione
regolare provocherà anche perdita di peso.
20