Apparato gastrointestinale.
GENERALITA'
apparato digerente è quella parte dell'organismo umano che comprende il tratto preposto all'introduzione, alla
processazione, alla digestione ed all'assimilazione dei nutrienti introdotti con l'alimentazione.
Ad esso si associano altre strutture di supporto e alcune ghiandole accessorie.
Nel suo insieme, l'apparato digerente decorre dall'estremità buccale all'orifizio anale, passando per la regione del
collo, del torace, dell'addome, della pelvi e del perineo, prendendo rapporto, sostanzialmente, con tutti gli organi
e le strutture contenute in queste sedi anatomiche.
La fisiologia dell'apparato digerente è particolarmente articolata, intervenendo a questo livello processi meccanici,
endocrini e metabolici straordinariamente articolati e complessi.
Il tratto digerente origina nella cavità orale con i denti, preposti a sminuzzare i cibi introdotti, e la lingua, che
interviene nel rimescolare il bolo alimentare e lo sospinge verso l'esofago.
Le ghiandole salivari secernono saliva nella bocca, al fine di umidificare il bolo alimentare e facilitarne il
passaggio nell'esofago attraverso i meccanismo della deglutizione; la saliva presenta altresì una iniziale azione
digestiva a livello degli amidi.
Il tratto prosegue poi nel collo con l'esofago e giunge a livello dello stomaco, che è situato nella cavità
addominale.
E' a livello di questo importante organo che proseguono i processi di digestione degli alimenti, iniziati
precedentemente nella cavità orale. Il cibo che qui giunge con la deglutizione, transita attraverso una valvola
chiamata cardias, viene mescolato con il succo gastrico, ed assume l'aspetto di una poltiglia omogenea che
rende il nome di chimo.
Il succo gastrico presenta un livello di acidità particolarmente elevato (ph 2-4) che è fondamentale per la
processazione e la successiva digestione degli alimenti. La mucosa gastrica presenta una struttura appropriata
tale da difendere la parete dello stomaco stesso dall'insulto chimico dovuto all'elevata acidità gastrica.
Il chimo gastrico permane nello stomaco per un tempo variabile tra i 60 minuti e le tre ore, a seconda
essenzialmente della sua composizione in grassi e proteine.
Il chimo contenuto nello stomaco attraversa successivamente lo sfintere pilorico per entrare nella prima
porzione dell'intestino tenue, che prende il nome di duodeno.
In questo primissimo e breve segmento di intestino, il materiale proveniente dallo stoma co viene addizionato di
due componenti secretorie, provenienti da altrettante importantissime ghiandole annesse all'apparato digerente:
•
•
la bile, prodotta dal fegato e immagazzinata nella cistifellea o colecisti, contenente enzimi atti a
rendere più digeribili i grassi;
il succo pancreatico, prodotto dalla componente esocrina del pancreas, contenente enzimi atti a
frammentare (e quindi a rendere più assimilabili) i grassi e le proteine;
Le patologie a carico di questi due importanti annessi dell'apparato digerente sono la principale causa delle
cosiddette "sindromi da maldigestione" che hanno come principale conseguenza quella di non riuscire ad
assimilare i nutrienti comunque assunti regolarmente con l'alimentazione.
Il processo di digestione e di assorbimento viene rispettivamente terminato e proseguito a livello dell'intestino
tenue.
Questa è la parte più lunga di tutto il tubo digerente, giungendo a misurare fino a 6 - 7 metri nell'uomo adulto.
Si divide tipicamente in due parti, diverse e consecutive: digiuno e ileo.
Le patologie a carico di questo segmento sono la principale causa delle cosiddette "sindromi da malassorbimento",
che hanno come principale conseguenza quella di non riuscire ad assimilare i nutrienti regolarmente introdotti con
la digestione e regolarmente processati tramite i meccanismi digestivi precedentemente esposti.
I residui dei processi digestivi vengono portati, attraverso la valvola ileo-cecale, all'ultima porzione del tubo
digerente, che prende il nome di intestino crasso.
Questo tratto è caratterizzato da un diametro molto più elevato rispetto agli altri segmenti.
L'intestino crasso è suddivisibile in alcuni segmenti consecutivi:
•
•
•
•
cieco (con l'appendice vermiforme)
colon (ascendente con flessura destra, trasverso, flessura sinistra e discendente)
sigma
retto (ampolla rettale, canale anale, sfintere anale)
E' a questo livello che viene assorbita la maggior parte dell'acqua contenuta nel materiale enterico, che rende
quindi le feci da liquide a pastose e formate.
Le feci vengono espulse periodicamente verso l'esterno attraverso l'ano o sfintere anale.
Apparato genetourinario
APPARATO GENITALE FEMMINILE
Nella prima figura sono indicate le parti che compongono l'apparato genitale femminile:
Vulva
Vulva
Con questo termine si indicano gli organi genitali femminili esternamente visibili: le grandi e piccole labbra, il clitoride e il vestibolo
della vagina. Talvolta si include nei genitali esterni il monte di venere (l'area cutanea al di sopra della sinfisi pubica) e il sistema
pilifero del pube.
Le grandi labbra sono ricoperte da uno strato cutaneo fortemente pigmentato ricco di ghiandole sudoripare che, specialmente nel
mondo animale, svolgono una funzione di attrazione sessuale. Le piccole labbra decorrono anteriormente al clitoride, formando il
epuzio clitorideo.
Il clitoride corrisponde al pene. Analogamente al pene, ha una parte ricoperta dal prepuzio e termina nel glande del clitoride. La
lunghezza di corpo e glande è di circa 3-4 cm. La parte posteriore del glande ha una sensibilità particolarmente sviluppata. Come
il pene nell'uomo, il clitoride ha un'erezione durante l'eccitazione, e sporge verso l'esterno.
Analogie tra organo genitale femminile e maschile
Tra le grandi e le piccole labbra c'è il vestibolo della vagina. In fondo al vestibolo, il bulbo vestibolare è ricoperto da muscolo
bulbocavernoso, che corrisponde al corpo spongioso uretrale maschile. Durante l'eccitazione si riempie di sangue arterioso e
spinge lateralmente le grandi e le piccole labbra consentendo la penetrazione.
Nel tratto terminale posteriore dei bulbi sono situate due ghiandole (ghiandole vestibolari maggiori di Bartolini) che hanno il
compito di secernere un fluido lubrificante. Queste ghiandole sono spesso soggette ad infezioni. In prossimità dell'orifizio vaginale
ci sono numerose ghiandole vestibolari (ghiandole vestibolari minori) che secernono un secreto mucoso. Talvolta la frigidità
femminile si manifesta con una carenza delle secrezioni vaginali e mucose.
Vagina
La vagina ha normalmente una profondità di 7-10 cm, ma durante il rapporto, per la sua elasticità, può arrivare a una volta e
mezzo. L'orifizio vaginale è normalmente occluso dall'imene, la cui forma e dimensioni possono essere molto diverse. In
occasione del primo rapporto sessuale nella maggioranza dei casi l'imene si lacera causando una lieve emoraggia. La forma
interna della vagina si adatta agli organi adiacenti e le pareti presentano pliche grossolane (rughe), ricche di plessi venosi che
stimolano il glande durante il coito. La parte terminale della vagina è più larga rispetto all'orifizio vaginale e finisce a fondo cieco
con il fornice vaginale posteriore dove, durante il rapporto, si raccoglie lo sperma. Poiché l'utero è inclinato in avanti, ciò favorisce
la risalita degli spermatozoi nell'utero stesso e nelle tube.
Il secreto mucoso delle ghiandole e le cellule epiteliali sfaldate costituiscono il terreno di coltura della flora vaginale fisiologica, tra
la quale i batteri di Döderlein producono acido lattico che alza l'acidità (pH4-5) proteggendo gli organi genitali femminili da infezioni
provenienti dall'esterno.
Ovaie
Le ovaie si trovano a fianco dell'utero e sono ad esso collegate dalle tube di Fallopio. Ogni ovaio contiene migliaia di uova.
Durante la vita feconda un uovo matura una volta per ciclo, esce dall'ovaio e attraversa la tuba di Fallopio e raggiunge l'utero.
ovocita rimane fecondabile per circa 24 ore. Se l'uovo viene fecondato dallo spermatozoo, si annida nel rivestimento dell'utero
endometrio) e ha inizio la gravidanza, altrimenti viene espulso insieme all'endometrio durante la mestruazione.
Tube
La funzione della tuba è quella di favorire la fecondazione dell'uovo che avviene nel primo tratto, ovvero nell'ampolla e di
trasportare gli ovociti fecondati all'utero. La mucosa interna delle tube forma pliche longitudinali piuttosto alte rivestite da un
epitelio ciliato che assicura, insieme a cellule secernenti, un flusso liquido in direzione dell'utero che trascina con se la cellula
uovo. Il massimo di questa attività è raggiunto al momento dell'ovulazine. Anche le cellule muscolari lisce presentano onde
peristaltiche in direzione dell'utero.
Utero
L'utero è il contenitore che accoglie l'uovo fecondato e ne consente lo sviluppo fino al parto. Pesa di norma 50-80 g e accoglie una
cavità a forma di fessura. In gravidanza si sviluppa fino a pesare oltre un kg di peso.
L'utero è avvolto in gran parte dal peritoneo ed è situato nella parte mediana del corpo, anche se inclinazioni a destra e a sinistra
non costituiscono una eccezione.Normalmente l'utero e inclinato in alto e in avanti verso la vagina, ma in taluni casi (20%) è
inclinato verso il basso e all'indietro e si trova vicino al retto (utero retroverso). Nella maggior parte dei casi si tratta di una forma
asintomatica, in rari casi può provocare dolore in regione sacrale durante la mestruazione o durante i rapporti sessuali quando il
pene tocca il collo dell'utero durante una penetrazione profonda.
Dal punto di vista anatomico si distinguono una porzione superiore arrotondata dove c'è l'imbocco delle tube, una porzione
principale (corpo), un breve segmento di passaggio (istmo) e un collo. Una parte del collo sporge nella vagina e presenta l'orifizio
esterno dell'utero.
Poiché in gravidanza avanzata l'utero deve sopportare un peso superiore ai 5 kg, è fissato tramite robuste connessioni
connettivali. In seguito a numerosi parti o in età avanzata la tensione del legamento si allenta e l'utero scende verso il basso.
Talvolta quindi, la porzione vaginale dell'utero e del collo (e anche l'utero) sporgono in stazione eretta nel vestibolo della vagina
prolasso).
APPARATO GENITALE MASCHILE
Nella prima figura sono indicate le parti che compongono l'apparato genitale maschile:
Pene
La capacità di modificare la forma e la consistenza del pene durante l'erezione è dovuta alla struttura anatomica del pene che
include due corpi cavernosi e un corpo spongioso dell'uretra. Il corpo spongioso che circonda l'uretra, in corrispondenza dell'apice
del pene forma il glande, che è la parte più sensibile. Al centro dei due corpi cavernosi c'è un'arteria che, tramite rami più piccoli,
può fare affluire il sangue negli spazi vascolari del tessuto cavernoso. In condizioni normali, la muscolatura vasale liscia blocca tali
derivazioni arteriose, mentre all'inizio dell'erezione invece, per azione del sistema parasimpatico, la muscolatura vasale si rilascia
ed il sangue ad alta pressione riempie il corpo cavernoso dilatandolo e conferendogli rigidità.
Il corpo cavernoso uretrale, invece, rimane flaccido per consentire allo sperma di fuoriuscire attraverso l'uretra.
Pene ricurvo
Talvolta, il pene in erezione può manifestare una certa curvatura. Si tratta di un fenomeno piuttosto frequente e, se la curvatura è
leggera, non da nessun tipo di inconveniente; se la curvatura è pronunciata, è bene rivolgersi ad uno specialista.
La curvatura è dovuta ad un diverso sviluppo dei corpi cavernosi.
Il pene è ricoperto da uno strato cutaneo molto elastico e mobile che forma una plica sopra il glande formando il prepuzio. Il
prepuzio serve a proteggere il glande. In certi casi, si verifica un'anomala ristrettezza del prepuzio che non consente al glande di
scoprirsi totalmente durante l'erezione (fimosi). Questo disturbo può portare a difficoltà di erezione, se grave, o a difficoltà
igieniche. In caso di igiene insufficiente, nella plica del glande si può accumulare uno
smegma biancastro composto da cellule epiteliali morte e da secrezioni prepuziali
che, se non rimosso, può causare irritazioni. La fimosi può essere curata con la
circoncisione (l'asportazione del prepuzio).
Testicoli
I testicoli includono la gonade (didimo), le ghiandole sessuali maschili, e l'epididimo.
All'interno delle gonadi vengono prodotti gli spermatozoi, ma è durante il passaggio
nel canale dell'epididimo, che dura circa 12 giorni, che ha luogo la "capacitazione" degli spermatozoi, ovvero la creazione della
loro capacità di fecondare l'uovo. Le
cellule del canale dell'epididimo hanno anche la funzione di eliminare gli spermatozoi eventualmente alterati.
Dotto deferente
Gli spermatozoi passano poi nel nel dotto deferente e nella vescicola seminale dove vengono immagazzinati. Se non vengono
eiaculati vengono riassorbiti dall'organismo. Le vescicole seminali producono la maggior parte del liquido seminale. Tale fluido è
denso e ricco di fruttosio per rifornire gli spermatozoi dell'energia necessaria al loro movimento.
La prostata
La prostata è una ghiandola attraversata dai condotti eiaculatori che sboccano nell'uretra prostatica. Il
tratto finale di tali condotti è chiuso da fibre muscolari che, durante la minzione, impediscono all'urina di
passare nelle vescicole seminali. Al contrario, durante l'eiaculazione uno sfintere interno, situato
all'uscita della vescica, blocca il reflusso di sperma nella vescica. La funzione della prostata è di
produrre un secreto pari a circa un quarto del volume spermatico. Tale secreto contiene prostaglandine
e altre sostanze. Alle prostaglandine viene attribuita la funzione di far contrarre la muscolatura liscia
della vagina e dell'utero favorendo la risalita degli spermatozoi.
Uretra
L'uretra è un condotto che decorre all'interno della prostata; ha un tratto intermedio che attraversa il
pavimento pelvico ed un tratto passante all'interno del corpo spongioso del pene. L'uretra possiede un
gran numero di ghiandole uretrali. Le ghiandole bulbouretrali hanno la funzione, all'inizio dell'eccitazione
sessuale, di secernere un secreto mucoso per facilitare il successivo passaggio dello sperma durante l'eiaculazione.
Sperma
Il volume di sperma varia a seconda della durata dell'astinenza sessuale, così come il numero degli spermatozoi in esso contenuti.
Dopo 5 giorni lo sperma raggiunge il volume massimo ed una fertilità ottimale.
IL RENE
La cellula vivente può essere paragonata a una minuscola fabbrica che richiede un costante afflusso di materie prime e lo
smaltimento continuo di sostanze di rifiuto, alcune delle quali risulterebbero tossiche a concentrazioni elevate. L'attività integrata
degli apparati digerente, cardiovascolare, respiratorio e urinario evita lo sviluppo di una simile intossicazione all'interno del corpo. Il
tubo digerente assorbe i nutrienti dal cibo e il fegato ne regola la concentrazione ematica. Il sistema cardiovascolare trasferisce
questi nutrienti e l'ossigeno dall'apparato respiratorio ai tessuti periferici. Allontanandosi da questi tessuti il sangue trasporta
l'anidride carbonica e le scorie prodotte ai luoghi di escrezione. Molti rifiuti organici vengono rimossi ed escreti dall'apparato
urinario.
L'apparato urinario svolge diverse funzioni:
elimina i prodotti organici di scarto specialmente i rifiuti azotati come l'urea e l'acido urico
regola la concentrazione plasmatica di sodio, potassio, cloro, calcio ed altri ioni che vengono eliminati con le urine
regola la volemia e la pressione arteriosa attraverso il controllo dell'acqua persa con le urine, la liberazione di ormoni come
l'eritropoietina (che stimola la produzione di globuli rossi) e la liberazione della renina
contribuisce alla regolarizzazione del pH ematico
conserva nutrienti preziosi , come il glucosio e gli amminoacidi, che non vengono eliminati con le urine
collabora con il fegato nell'opera di disintossicazione dai veleni
Il sistema digerente demolisce le proteine negli amminoacidi costituenti, che poi vengono assorbiti. Quando gli amminoacidi sono
inglobati nelle cellule, alcuni vengono utilizzati direttamente per la sintesi di nuove proteine, altri subiscono la rimozione del gruppo
amminico (-NH2) e vengono poi utilizzati come fonte di energia o per la sintesi di nuove molecole. I gruppi amminici sono liberati
sotto forma di ammoniaca (NH3), una sostanza molto tossica. Il sangue trasporta l'ammoniaca al fegato dove viene trasformata in
urea, una sostanza molto meno tossica.
I reni filtrano dal sangue l'urea che viene eliminata con l'urina, un liquido contenente acqua in cui sono disciolte sostanze di rifiuto
e una parte dei nutrienti in eccesso.
La produzione dell'urina comporta essenzialmente tre fasi: la filtrazione, il riassorbimento e la secrezione.
Il sangue carico di prodotti di rifiuto provenienti dalle cellule penetra nel rene tramite un'arteria renale e, dopo essere stato filtrato,
ne esce attraverso la vena renale. I reni producono quindi l'urina, un liquido che contiene acqua, ioni e piccoli composti solubili.
L'urina abbandona i reni incanalandosi negli ureteri che, grazie a una serie di contrazioni peristaltiche, la fanno affluire alla
vescica, un organo cavo muscolo-membranoso che funge da serbatoio di raccolta dell'urina. Le pareti della vescica sono
costituite da un robusto strato di fibre muscolari lisce che si possono estendere in misura notevole. L'urina si raccoglie nella
vescica grazie a due sfinteri posizionati poco sopra il punto di congiunzione con l'uretra. Quando la vescica si dilata, i recettori
nella sua parete innescano un'azione riflessa che provoca l'apertura automatica dello sfintere interno, quello cioè posto più in
alto. Lo sfintere esterno è invece controllato dalla volontà. L'urina completa il suo tragitto verso l'esterno attraverso l'uretra, un
piccolo canale lungo circa 3,8 cm nella donna e 20 cm nell'uomo.
Conformazione e struttura della vescica
La vescica è interamente rivestita da epitelio di transizione che poggia su una lamina propria ricca di tessuto connettivo che, a
eccezione del cosiddetto triangolo, si può sollevare in pieghe. Queste pliche costituiscono superfici di riserva che, in caso di forte
riempimento vescicale, si appiattiscono.
Al di sotto dello strato connettivale, un potente strato muscolare interno si estende circolarmente intorno alla vescica e ad esso si
sovrappone uno strato muscolare esterno longitudinale, le cui fibre si dirigono dal davanti all'indietro e sono in grado di modellare
la vescica durante lo svuotamento. I due strati sono uniti da fibre oblique.
La muscolatura della vescica è formata da cellule muscolari lisce innervate dal sistema neurovegetativo, non sottoposte a controllo
volontario. In corrispondenza dello sbocco dell'uretere, una parte dello strato muscolare interno forma una valvola che impedisce il
reflusso dell'urina negli ureteri. Al sopraggiungere di un'onda peristaltica, la distensione della parete nell'ultimo tratto dell'uretere
aumenta. Di conseguenza le fibre muscolari, che circondano lateralmente e superiormente lo sbocco dell'uretere, vengono
attivate.
Così l'uretere viene un poco sollevato e l'urina può venire immessa a fiotti nella vescica.
Un anello muscolare orientato in direzione opposta sposta l'apertura dell'uretere verso l'interno e verso il basso (soprattutto
durante lo svuotamento vescicale) impedendo il reflusso dell'urina. In modo analogo due fasci muscolari si dispongono dal davanti
all'indietro intorno all'origine dell'uretra (i cosiddetti sfinteri) chiudendo l'entrata della vescica (sfintere uretrale interno).
Lo sfintere uretrale esterno, che è dotato di motilità volontaria, è costituito da fibre muscolari striate e, nella donna, è situato
immediatamente al di sotto dello sfintere interno, mentre nell'uomo si trova al di sotto della prostata..
Decorso dell'uretra
femmina
maschio
I RENI
Le funzioni escretorie sono espletate dai reni che sono responsabili di tutte le operazioni di filtrazione e trasporto
ell'urina.
I reni, destro e sinistro, sono situati nello spazio retroperitoneale, fra i muscoli del dorso e la fascia peritoneale. Il loro asse
longitudinale è lievemente inclinato: il polo renale superiore è generalmente più vicino alla colonna vertebrale rispetto a quello
inferiore. I reni sono situati piuttosto in alto nel tronco, precisamente in corrispondenza del passaggio dorso-lombare. Il rene destro
è lievemente spostato verso il basso dal voluminoso lobo epatico destro. Entrambi i reni comunque sono situati immediatamente al
di sotto del diaframma e durante la respirazione si spostano leggermente. Anche nella posizione eretta il rene, a causa del proprio
peso, si sposta verso il basso.
Tale mobilità è resa possibile dal fatto che i reni sono rivestiti da una robusta capsula che a sua volta è ricoperta da tessuto
adiposo e da tessuto connettivo lasso.
Struttura del rene
Ciascun rene ha la forma di un fagiolo americano, con una parte depressa, detta ilo, situata in corrispondenza del margine
mediale. Il rene dell'adulto è lungo circa 10-14 cm, largo 5-7 cm, presenta uno spessore di 4-5 cm e ha un peso di circa 150
grammi. È da tener conto però che tali valori subiscono variazioni notevoli in relazione alla costituzione individuale e alle abitudini
mentari.
Nella forma tipica il rene presenta due facce, anteriore e posteriore, due margini, laterale e mediale, e due poli, superiore e
superiore.
La superficie dell'organo è ricoperta da una densa capsula fibrosa e, vista in sezione, la parte più interna della capsula ripiega
verso l'interno dell'ilo per delineare una cavità interna, il seno renale. I vasi renali e l'uretere fuoriescono dal rene attraverso l'ilo.
Visto in sezione, il rene può essere suddiviso in una parte più esterna, corticale, ed una più interna, midollare. Quest'ultima
contiene da 6 a 18 strutture coniche dette piramidi le cui estremità, papille, si aprono nel seno renale. La sostanza corticale si
sistema anche tra le piramidi a costituire le cosiddette colonne renali.
All'interno del seno renale si trovano i calici minori in numero pari a quello delle piramidi. Ciascun calice minore ha forma di un
imbuto che circonda la papilla renale. I calici minori confluiscono in tre calici maggiori i quali fanno capo al bacinetto renale. Al
bacinetto renale si collega l'uretere.
Sezione del rene
Al confronto con altri organi, l'organizzazione microscopica del rene è piuttosto complessa.
L'unità funzionale del rene è il nefrone. L'uomo possiede approssimativamente 1-1.5 milioni di nefroni. All'interno di ogni singolo
nefrone avvengono le tre funzioni principali dei reni:
la filtrazione:
la filtrazione del sangue avviene nei glomeruli, costituenti dei corpuscoli renali.
Durante la filtrazione, la pressione idrostatica spinge l'acqua attraverso una membrana: le molecole di soluto abbastanza
piccole da attraversare i pori della membrana vengono trascinate dalle molecole dell'acqua circostante. Il filtrato prodotto si
trasferisce poi lungo il resto del nefrone, al sistema collettore.
il riassorbimento:
il riassorbimento è dato dalla rimozione di acqua e molecole di soluto dal filtrato. Sono coinvolti molti meccanismi: il
riassorbimento dell'acqua avviene passivamente per osmosi, il riassorbimento dei soluti può implicare la semplice diffusione o
l'azione delle proteine di trasporto dell'epitelio tubolare. Le sostanze riassorbite dal filtrato si trasferiscono nel liquido
peritubolare dal quale possono eventualmente rientrare nel sangue.
la secrezione:
la secrezione è il trasporto dei soluti attraverso l'epitelio dal filtrato: la secrezione di solito implica l'attività delle proteine di
trasporto dell'epitelio tubolare.
Dal punto di vista funzionale ciascun nefrone si compone di due diverse parti: il corpuscolo renale che si occupa della filtrazione
ed il tubulo renale che realizza il riassorbimento e la secrezione.
Corpuscoli renali
Si tratta di una formazione sferica delle dimensioni di 0,2-0,3 mm, prevalentemente costituita da una rete capillare a gomitolo, il
glomerulo, attraverso il quale la parte liquida del sangue viene filtrata e raccolta in una struttura circostante a forma di calice, la
capsula di Bowman. La capsula di Bowman rappresenta l'inizio a fondo cieco del sistema tubolare. Nel corso dell'evoluzione
questa parte, che si pone in continuità con il tubulo contorto prossimale, si è dilatata e ha circondato il glomerulo. Ne è risultata
una struttura dotata di doppia parete, il cui foglietto interno è strettamente in rapporto con l'endotelio capillare del glomerulo. Le
cellule epiteliali di tale strato della capsula di Bowman si sono trasformate nei tipici podociti (cellule formate di pedicelli), tra i cui
prolungamenti l'acqua e le piccole molecole solubili vengono filtrate dal glomerulo passando quindi nel sistema tubolare.
Tale liquido è denominato filtrato glomerulare o preurina.
Il corpuscolo renale possiede, quindi, un polo vascolare nell'unico punto che non risulta circondato dalla capsula di Bowman
(sbocco e origine dei vasi afferenti ed efferenti) nonché un polo urifero situato dal lato opposto, che costituisce l'inizio del sistema
tubolare e che comunica con la camera glomerulare, lo spazio compreso tra i foglietti parietale e viscerale della capsula.
Il sangue rimasto nell'arteriola efferente dal glomerulo a questo punto è molto "concentrato", contenendo una modesta quantità di
acqua con relativi soluti e particelle troppo voluminose per superare la barriera delle pareti dei capillari, come globuli rossi e
bianchi, grosse proteine o goccioline di grasso. Oltre il glomerulo l'arteriola efferente si ramifica nuovamente in altri capillari delle
pareti permeabili, che si attorcigliano e si intrecciano in una rete attorno al tubulo, consentendo il riassorbimento dal filtrato
delle sostanze utili, che vengono reimmesse nel circolo sanguigno; invece, le sostanze di rifiuto rimaste nel sangue dopo
la filtrazione vengono trasferite nel filtrato per essere eliminate.
Corpuscolo renale
Nefrone
Tubuli renali
Il tubulo renale si suddivide dapprima nel tubulo prossimale, poi nell'ansa di Henle (che discende nella sostanza midollare) e infine
nel tubulo distale, che conduce al dotto collettore.
Attraverso i capillari glomerulari circa 200 l di filtrato glomerulare raggiungono giornalmente la camera glomerulare ed il 99% di
tale liquido deve rientrare nel torrente sanguigno. Il nefrone, infatti, restituisce al sistema circolatorio i materiali utili e quasi
tutta l'acqua, trattenendo le scorie che dovranno essere eliminate. Tale compito è affidato ai tubuli renali e si realizza tramite due
meccanismi: il riassorbimento tubolare e la secrezione tubolare.
Il riassorbimento tubolare
Le cellule del tubulo prossimale riassorbono normalmente il 60% del volume di filtrato prodotto nel corpuscolo renale.
Il sodio viene assunto attivamente, in un processo che comporta dispendio di energia, dalle cellule tubolari, viene trasportato
attraverso il citoplasma e rilasciato sul versante opposto in corrispondenza della membrana basale dove viene immesso nei
capillari peritubulari. Il trasporto attivo del sodio è centrale rispetto a tutti gli altri meccanismi di riassorbimento: con la
fuoriuscita del sodio dal lume si stabilisce una differenza di pressione osmotica fra lume e sangue, cui segue una fuoriuscita di
acqua dal lume tubulare.
Il trasporto attivo del sodio è allo stesso tempo il presupposto per il riassorbimento degli zuccheri, degli amminoacidi e di altre
sostanze organiche, in quanto questi elementi possono penetrare nella cellula solo se legati al sodio.
La secrezione
La composizione ed il volume del filtrato cambiano sostanzialmente nel tragitto dallo spazio capsulare al tubulo contorto distale.
Circa il 60% di acqua ed il 65% dei soluti sono riassorbiti ed un altro 29% di acqua e 25% di sostanze disciolte soprattutto ioni
sodio e cloro, penetrano nel liquido peritubulare della midollare lungo l'ansa di Henle. Il riassorbimento selettivo o la
secrezione, in particolare lungo il tubulo contorto distale, mettono a punto poi l'aggiustamento definitivo della
composizione del filtrato.
La filtrazione non sospinge tutte le sostanze disciolte fuori dal plasma ed il sangue circolante nei capillari peritubulari contiene
ancora una certa quantità di sostanze potenzialmente pericolose. In genere la loro presenza non è significativa, perché le restanti
concentrazioni sono troppo basse per determinare problemi fisiologici. Se la concentrazione di ioni o componenti specifici nei
capillari peritubulari resta troppo elevata, i tubuli possono attivare una secrezione attiva di queste sostanze all'interno del filtrato.
Maggiore è la concentrazione, maggiore sarà la secrezione
Apparato endocrino
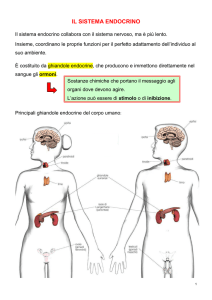
GLI ORMONI E L’APPARATO ENDOCRINO
Per trasmettere informazioni agli organi, l'organismo, oltre che del sistema nervoso, si serve di speciali sostanze chimiche, gli
ormoni, prodotte da particolari ghiandole dette endocrine.
A differenza del sistema nervoso, dove le informazioni sono trasmesse molto rapidamente, l'apparato endocrino agisce
lentamente. Gli ormoni che si diffondono nel sangue necessitano di 5-10 secondi per scatenare il primo effetto. Normalmente,
agiscono nell'arco di 30 minuti fino a tre ore, mentre alcuni, come l'ormone della crescita, da effetti che sono visibili solo dopo
alcuni mesi.
Gli ormoni
Vengono definiti ormoni tutti i messaggeri chimici che provocano una reazione specifica. Ad ogni ormone corrisponde un recettore
specifico sulle cellule bersaglio, a cui si lega l'ormone, in grado di riconoscerlo anche a bassissime concentrazioni.
Ogni cellula può possedere, per un determinato ormone, un solo tipo di recettore, ma diversi tessuti possono avere diversi
recettori per lo stesso ormone. Ciò può causare la circostanza che lo stesso ormone possa avere effetti diversi su diversi organi.
Ad esempio, l'adrenalina aumenta l'irrorazione sanguigna dei muscoli scheletrici (attraverso i recettori
sangue in corrispondenza del tratto gastrointestinale (recettori α ).
β ), ma riduce l'afflusso di
Gli ormoni, in genere, raggiungono i recettori attraverso il torrente sanguigno, ma possono raggiungerli anche tramite i
fluidi interstiziali (ormoni paracrini) o agendo direttamente sulle cellule che li producono (ormoni autocrini).
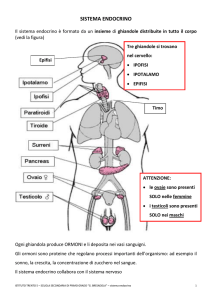
L'apparato endocrino
Le ghiandole che producono ormoni sono l'ipofisi, il pancreas, le ghiandole surrenali, la tiroide (descritte in questa sezione) e le
ovaie e la placenta per le donne e i testicoli per gli uomini.
Ipofisi
L'ipofisi (ghiandola pituitaria) è un organo che ha le dimensioni di una nocciola ed un peso di 0,4 - 1 g.
È situata al di sotto dell'ipotalamo a cui è collegata con il peduncolo ipofisario.
L'ipofisi produce numerosi ormoni che a loro volta regolano l'attività di altre ghiandole endocrine, esercitando una funzione di
controllo sul sistema ormonale. Per tale funzione è stata anche definita ghiandola "maestra".
Ipofisi
L'ipotalamo ha rapporto con il sistema limbico che è responsabile delle emozioni. Questo spiega lo stretto legame tra emozioni e
tasso ormonale. Psiche e bilancio ormonale sono strettamente connessi: ad esempio, periodi di stress possono aumentare il livello
della corteccia surrenale bloccando il ciclo mestruale.
L'ipofisi è formata da due parti: il lobo anteriore ed il lobo posteriore.
Il lobo anteriore accoglie una varietà di cellule secernenti ormoni ed è perciò una vera e propria ghiandola endocrina, mentre il
lobo posteriore riceve assoni di cellule nervose secernenti ormoni che si trovano nell'ipotalamo.
obo anteriore produce:
L'ormone della crescita (GH) che regola la crescita, tramite la sintesi di sostanze a livello epatico, accelerando il ciclo cellulare
della maggior parte dei tessuti e il consumo di proteine e carboidrati.
Una carenza di ormone della crescita si manifesta con statura piccola, ma proporzionata; un eccesso, talvolta procurato da un
tumore ipofisario, determina una crescita eccessiva di tutte le parti del corpo e deformità.
La prolattina che stimola le mammelle a produrre latte.
Quattro ormoni che a loro volta stimolano altre quattro ghiandole endocrine:
ACTH, che stimola le ghiandole surenali
FSH, che favorisce la maturazione delle cellule germinali nell'ovaio e nel testicolo
LH, che aumenta la produzione di testosterone
TSH, che aumenta la produzione di ormoni tiroidei e la proliferazione di cellule tiroidee, facendo aumentare le dimensioni
dell'organo.
Gli ormoni rilasciati dall'ipotalamo si distinguono in "releasing hormones" (RH) o liberine e "Inhibiting hormones" (IH) o statine,
rispettivamente se favoriscono o inibiscono la secrezione di determinati ormoni ipofisari.
Ormoni rilasciati dall'ipotalamo:
CRH, che favorisce la liberazione di ACTH (che a sua volta stimola le ghiandole
surrenali)
GH-RH, che stimola la produzione di ormone della crescita
GH-IH, che riduce la secrezione di ormone della crescita
Gn-RH, che stimola la produzione di altri ormoni, regolando la funzione sessuale
M-RH, che stimola la produzione di melanotropina aumentando la pigmentazione
cutanea
M-IH, antagonista del MRH
P-RH, che favorisce la liberazione di prolattina
P-IH, antagonista del PRH
T-RH, che stimola la secrezione di FSH nel lobo anteriore dell'ipofisi
Pancreas
Il pancreas è una ghiandola lunga e sottile. Ha due funzioni principali: secerne grandi quantità di enzimi che intervengono in
maniera determinante nella digestione dei carboidrati, dei grassi e delle proteine e secerne gli ormoni insulina, il suo antagonista
glucagone, e la somatostatina, che svolgono l'importante funzione di regolare il livello di glucosio nel sangue e regolano il
metabolismo dei carboidrati.
Il glucosio, contenuto in numerosi alimenti, è la fonte principale di energia per tutte le cellule dell'organismo. L'insulina agisce per
abbassare il livello di glucosio nel sangue, stimolando le cellule ad assorbirlo ed il fegato ad assorbire e ad immagazzinare il resto,
mentre il glucagone stimola il fegato a liberare glucosio.
La carenza o l'assenza totale di liberazione di insulina da parte del pancreas provoca un disturbo chiamato "diabete mellito".
Ghiandole surrenali
Le due ghiandole surrenali sono situate al di sopra del polo superiore dei reni. Sono al di fuori della capsula renale, ma ancora
all'interno del tessuto adiposo protettivo della loggia renale e perciò seguono ogni movimento del rene, pur essendo degli organi
completamente autonomi.
Sono formati da due parti: la midollare e la corticale.
Ghiandole surrenali
La corteccia surrenale produce tre gruppi di ormoni steroidei: l'aldosterone, che che controlla la concentrazione nell'organismo di
diverse sostanze chimiche tra cui il sodio e il potassio, un gruppo di ormoni, tra cui l'idrocortisone, che regola il metabolismo dei
carboidrati e un terzo gruppo costituito dagli ormoni maschili androgeni e dagli ormoni femminili estrogeni e progesterone.
Da notare che sia maschi che femmine producono ormoni sia maschili che femminili, ma gli androgeni prevalgono nell'uomo e gli
estrogeni nella donna.
Tiroide
La tiroide è una ghiandola situata nella regione anteriore del collo, davanti e lateralmente alla laringe ed ai primi anelli della
trachea. E' formata da due lobi, destro e sinistro, riuniti da una parte trasversale, detta istmo. Con una certa frequenza, dal 30 al
50 %, è possibile apprezzare un sottile prolungamento che si origina dall'istmo tiroideo, il lobo piramidale di Morgagni, residuo del
dotto tireoglosso (dotto che nel feto congiunge la tiroide alla lingua). E' bene ricordarlo, in quanto eventuali residui del dotto
possono dare origine a cisti o fistole mediane del collo.
Sebbene alla nascita il peso medio della tiroide sia di circa 2 grammi, nell'adulto raggiunge il peso di circa 20 grammi, ma può
subire notevoli variazioni da un individuo all'altro.
Nel suo complesso la forma della ghiandola ricorda quella di una farfalla. Ciò è bene evidente nell'immagine ecografica della
tiroide.
La tiroide è circondata da una capsula che, mediante una guaina (peritiroidea), è fissata alla laringe, alla
trachea ed ai fasci nervosi e vascolari del collo. Tra la guaina peritiroidea e la capsula fibrosa propria della
tiroide esiste uno spazio in cui decorrono i vasi: questo spazio viene chiamato spazio pericoloso per la facilità
con cui si verificano emorragie durante gli interventi chirurgici. Anteriormente e lateralmente la tiroide è
ricoperta dai muscoli (muscoli sottoioidei e muscoli sternocleidomastoidei). Posteriormente ai lobi laterali si
trova il fascio nerveovascolare del collo, in cui si trovano l'arteria carotide comune, la vena giugulare interna, il
nervo vago.
La tiroide è in rapporto anatomico di vicinanza, tra l'altro, con due importanti strutture: i nervi ricorrenti e le
paratiroidi. I nervi ricorrenti (o laringei inferiori) innervano la maggior parte dei muscoli della laringe. Le
paratiroidi, generalmente presenti in numero di quattro, due superiori e due inferiori, sono piccoli organi
endocrini che secernono il Paratormone, un ormone che insieme alla calcitonina prodotta dalla tiroide, regola
il metabolismo del calcio e del fosforo.
La posizione delle paratiroidi non è costante e le loro piccole dimensioni, dell'ordine dei millimetri, rende impossibile in condizioni
normali l'identificazione mediante l'ecografia.
Si può perciò intuire quanto sia delicato un intervento della tiroide, in quanto la lesione di queste piccole strutture può comportare
danni a livello delle corde vocali quando si provoca una lesione dei nervi ricorrenti, mentre si hanno alterazioni del controllo del
metabolismo del calcio se vengono rimosse tutte le ghiandole paratiroidee. In quest'ultimo caso è necessario intervenire con una
terapia farmacologica.
La ghiandola tiroidea è costituita da piccole cavità (follicoli) contenenti gli ormoni tiroidei. Questi vengono sintetizzati dalle cellule
che circondano i follicoli, quindi riversati nella cavità e accumulati sotto forma di una grossa molecola chiamata tireoglobulina.
Successivamente gli ormoni tiroidei vengono secreti nel sangue che li trasporterà in tutto l'organismo dove potranno esplicare le
loro funzioni. La tireoglobulina, contenente gli ormoni, rimane immagazzinata nei follicoli per vari mesi. La quantità accumulata è in
grado di rispondere al normale fabbisogno dell'organismo per tutto questo periodo. Questo è il motivo per cui anche in totale
cessazione della sintesi ormonale, la carenza viene apprezzata dopo diversi mesi.
La tiroide ha la funzione di secernere ormoni. Il 90 % della secrezione ormonale è costituito dalla tiroxina (ormone indicato con la
sigla T4), il 10 % dalla triiodotironina (ormone indicato con la sigla T3). In generale i valori normali di tiroxina nel sangue variano
da 5 a 12 microgrammi su decilitro di sangue, mentre i valori di triiodiotironina variano da 80 a 180 nanogrammi su decilitro di
sangue. I valori possono sensibilmente differire a seconda del laboratorio in cui viene eseguita la ricerca e dall'ordine di misura
considerato. Entrambi gli ormoni sono importanti in eguale misura, infatti una parte considerevole della tiroxina viene trasformata
n triiodotironina nei tessuti periferici. Per produrre normali quantità di ormoni è necessario assumere con la dieta circa 1
milligrammo di iodio alla settimana. Per prevenire la possibile carenza di iodio, il sale da cucina viene spesso arricchito con ioduro
di sodio.
Gli ormoni tiroidei all'interno del circolo ematico vengono legati a proteine che li trasportano nei tessuti e liberati all'interno di
questi. È la forma libera che è biologicamente attiva, perciò quando gli ormoni vengono dosati nel sangue si usa dosare la frazione
libera, indicata con FT3 e FT4.
Gli ormoni tiroidei hanno nell'organismo due effetti principali:
1. aumento del metabolismo nella sua totalità
2. stimolazione della crescita nel bambino
Gli ormoni tiroidei aumentano sia il metabolismo basale dell'individuo che l'attività metabolica di tutti i tessuti. Per metabolismo
basale si intende l'entità della spesa energetica di un soggetto in condizioni di riposo, in stato di veglia. Ad esempio, in un soggetto
con aumento degli ormoni tiroidei si avrà un consumo energetico aumentato.
Per attività metabolica dei tessuti si intende un aumento della velocità di utilizzazione delle sostanze energetiche.
Inoltre, gli ormoni tiroidei aumentano la risposta dei tessuti alle catecolamine (dopamina, adrenalina, noradrenalina). In generale si
può dire che queste sostanze permettono all'organismo di reagire agli stress aumentando la quantità di sangue pompata dal
nostro cuore e, quindi, il flusso di sangue che arriva ai nostri tessuti, e stimolando il metabolismo cellulare (si pensi ad esempio
alla reazione che si ha di fronte ad un pericolo).
L'influenza della tiroide a livello cellulare di tutto l'organismo spiega il motivo per cui la produzione di un'adeguata quantità di
ormoni tiroidei è indispensabile al normale accrescimento corporeo, allo sviluppo e maturazione dei vari apparati, in particolare per
l'apparato scheletrico e riproduttivo.
Per mantenere il metabolismo ad un livello normale deve essere continuamente secreta esattamente la giusta quantità di ormoni
tiroidei, infatti piccole variazioni possono avere ripercussioni notevoli sull'organismo.
La sintesi e la secrezione degli ormoni tiroidei è controllata da ghiandole sopradescritte: ipotalamo e ipofisi.
Diabete
Esistono due tipi di diabete.
Tipo I Diabete insulino-dipendente che necessita sempre di iniezioni di insulina poiché il pancreas non e in grado
di produrre insulina. Questo tipo di diabete spesso esordisce in giovane età, in forma acuta.
Tipo II Diabete non insulino-dipendente è più comune, circa il 90% della popolazione diabetica ne è affetta.
Solitamente insorge intorno ai 40 anni e oltre. Tuttavia i sintomi non sono cosi acuti e importanti come per il
diabete tipo I. in questo tipo di diabete il pancreas produce insulina ma non abbastanza oppure l'organismo non e
in grado di utilizzarla. Il diabete di tipo II è generalmente controllato con la dieta, l'esercizio e i farmaci per via
orale. Tuttavia in alcuni casi sono necessarie le iniezioni di insulina. I diversi tipi di insulina permettono di trattare
ciascun diabetico individualmente.