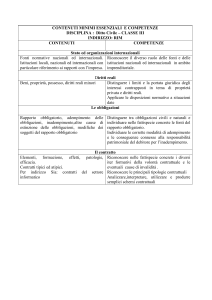
www.ildirittoamministrativo.it
Annaclara Viola
Prestazioni sanitarie e responsabilità civile
Ogni comportamento illecito riceve dal nostro ordinamento un particolare
trattamento sanzionatorio che trova nella responsabilità civile l’istituto che
ricomprende e disciplina tutte le conseguenze giuridiche causate dalle condotte
dannose.
Conseguenza pregnante della responsabilità civile è l’obbligo del risarcimento del
danno causato da fatto illecito sia esso di natura contrattuale ovvero
extracontrattuale.
I due sistemi risarcitori si distinguono profondamente non solo con riguardo ai
presupposti giuridici ma anche in relazione alla distribuzione dell’onere della prova e
al termine di prescrizione del diritto al risarcimento.
La responsabilità da illecito contrattuale ricorre infatti quando sussiste alla base del
danno sofferto un rapporto obbligatorio contrattuale, genericamente o
specificamente disciplinato dalla legge (art. 1173 c.c.), con la conseguenza che la
violazione di uno o più obblighi negozialmente assunti provoca l’obbligo di
risarcimento qualora ne sia derivato un danno all’altra parte contraente (artt. 1218
e 1223 c.c.). In tale settore, è richiesta al creditore solamente la dimostrazione
dell’esistenza del vincolo contrattuale e del suo mancato ovvero inesatto
adempimento entro il termine di prescrizione decennale di cui all’art. 2946 c.c. che
costituisce il limite temporale di sbarramento per far valere il diritto al risarcimento
del danno, peraltro non estendibile ai danni non prevedibili nel tempo in cui è sorta
l’obbligazione (art. 1225 c.c.).
La responsabilità aquiliana è integrata invece dalla violazione del generale principio
del neminem laedere e riceve disciplina dall’art. 2043 c.c., a norma del quale anche i
comportamenti colposi caratterizzati da negligenza, imprudenza, imperizia ovvero
da inosservanza di leggi, regolamenti, ordini o discipline possono dare luogo
all’obbligo risarcitorio nei confronti del soggetto che ha subito pregiudizio.
Il forte impatto di siffatta disciplina ed i possibili abusi in sede processuale
giustificano il regime giuridico previsto con riguardo all’onere della prova che
incombe sul danneggiato, tenuto pertanto a dimostrare la colpa ovvero il dolo
dell’autore dell’illecito, il danno subito ed il nesso di causalità tra condotta ed
evento di danno, non essendo sufficiente la mera allegazione del pregiudizio
sofferto.
1
www.ildirittoamministrativo.it
Inoltre, in un’ottica di salvaguardia della certezza delle situazioni giuridiche
soggettive onde evitare di esporre per eccessivo tempo i soggetti alla possibile
instaurazione di cause risarcitorie ex art. 2043 c.c., il termine di prescrizione del
diritto da far valere in giudizio è ridotto a cinque anni anche perché la responsabilità
extracontrattuale permette di ottenere la liquidazione non soltanto dei danni
prevedibili al sorgere dell’obbligazione ma anche di quelli imprevedibili, ragion per
cui è necessario circoscrivere temporalmente il periodo oltre il quale nessuna
pretesa può essere avanzata.
Poste tali premesse di ordine generale, l’attività sanitaria ha, negli ultimi anni,
ricevuto particolare attenzione dalla dottrina e dalla giurisprudenza a fronte delle
questioni giuridiche correlate all’inquadramento dogmatico della materia.
Appaiono, infatti, indubbie le peculiarità che caratterizzano le prestazioni mediche
eseguite all’interno di strutture sanitarie, con la conseguenza che i possibili danni
subiti dai pazienti vanno ricostruiti non soltanto in relazione all’attività propria del
medico curante ma anche con riguardo al contesto ospedaliero (pubblico o privato)
in cui tale prestazione professionale si incardina.
Sebbene la regolamentazione codicistica sia comune alle altre professioni, la
responsabilità sanitaria ha ricevuto dalla giurisprudenza recente un inquadramento
differenziato ed aggravato dalle finalità garantiste che governano il settore.
In particolare, l’art. 32 della Costituzione ha giocato un ruolo importante e
determinante nella definizione della responsabilità del medico in quanto consacra la
salute come diritto fondamentale dell’individuo nonché come interesse della
collettività.
Tale premessa giuridica e di valore ha radicalmente trasformato la relazione medico
– paziente e quella paziente – ente ospedaliero che ha, dunque, perso il carattere di
supremazia rispetto ai cittadini da cui se ne deduceva in passato l’impossibilità di
qualificare il relativo rapporto in termini contrattuali, potendo il paziente ricevere
tutela solamente entro gli stretti confini dell’illecito extracontrattuale.
L’innovazione costituzionale ha permesso di mettere al centro dell’attenzione
l’individuo ed il suo intangibile diritto alla salute nei cui confronti lo Stato assume un
vero e proprio obbligo di salvaguardia, dovendosi considerare la strutture
ospedaliera al servizio del cittadino e non mero erogatore di servizi per la collettività
da cui ne discende, pertanto, il capovolgimento nella descrizione del rapporto
paziente – ospedale.
Non può stupire, dunque, il notevole incremento del contenzioso civile in materia di
responsabilità sanitaria connesso, ovviamente, ad un aumento di consapevolezza da
parte dei cittadini circa la posizione di diritto dagli stessi vantata, non essendo più
semplicemente destinatari di “assistenza clinica” bensì parti di un vero e proprio
rapporto giuridicamente disciplinato.
2
www.ildirittoamministrativo.it
Al riguardo, la tutela risarcitoria in materia di responsabilità sanitaria si è evoluta in
modo pressoché parallelo all’attività di interpretazione delle norme codicistiche alla
luce dei principi costituzionali.
Suddetto processo interpretativo ha accompagnato i progressi della scienza medica
ed il mutato assetto gestionale ed organizzativo che ha colpito le strutture pubbliche
e private nelle quali la professione medica trova la propria concreta esplicazione,
dando vita ad un profondo ed innovativo intervento giurisprudenziale in materia.
Il momento nevralgico di tale cambiamento è rappresentato dall’affermazione di
una nuova e più ampia figura di responsabilità definita da “contatto sociale”,
caratterizzata dall’assoggettamento di una certa fattispecie alla disciplina propria
delle obbligazioni contrattuali, pur mancando un vero e proprio negozio giuridico
patrimoniale.
La Suprema Corte ha, infatti, sostenuto nel 1999 nonché precisato nel 2007 che
l’obbligazione del medico dipendente del servizio sanitario per responsabilità
professionale nei confronti del paziente, ancorché non fondata su contratto, ma sul
contatto sociale (connotato dall’affidamento che il malato pone nella
professionalità dell’esercente una professione protetta) ha natura contrattuale
individuata non con riferimento alla fonte dell’obbligazione ma al contenuto del
rapporto, in base al quale il medico è tenuto all’esercizio della propria attività
nell’ambito dell’ente con il quale il paziente ha stipulato il contratto, ad essa
ricollegando obblighi di comportamento di varia natura, diretti a garantire che siano
tutelati gli interessi emersi o esposti a pericolo in occasione del detto “contatto”.
Dai principi enucleati dalla Corte di Cassazione è possibile individuare due momenti
che segnano gli estremi della responsabilità sanitaria:
Relazione negoziale atipica che viene ad instaurarsi tra paziente ed ospedale a
seguito della domanda del soggetto diretta a ricevere il servizio sanitario e
della relativa accettazione da parte di un altro soggetto – operatore nel
settore (contratto di spedalità). Tale nuova figura contrattuale trae origine da
ciò che caratterizza il servizio reso dalla struttura sanitaria, rispetto a quello
tradizionalmente reso dal medico, ossia l’erogazione oltre alla prestazione
principale di cura, di una serie di altre prestazioni che concorrono in modo
complesso ed unitario a garantire il risultato finale.
Rapporto medico – paziente definito come rapporto che nella previsione
legale è di origine contrattuale (contratto di prestazione d’opera intellettuale)
e tuttavia in concreto viene costituito senza una base negoziale e talvolta
grazie al contatto sociale.
Le conseguenze immediate di questa ricostruzione sono evidenti in quanto viene
ampliato il confine dei rapporti idonei a generare obbligazioni giuridicamente
3
www.ildirittoamministrativo.it
rilevanti nonché viene estesa la responsabilità di natura contrattuale anche a
rapporti ab origine non necessariamente negoziali.
Peraltro, i due momenti definitori della responsabilità sono tra loro correlati in
quanto l’ospedale si impegna ad eseguire una prestazione complessa nei confronti
del paziente e della quale risponderà autonomamente ex art. 1218 c.c., mentre il
medico, incardinato nella struttura ospedaliera in quanto dipendente, è tenuto ad
eseguire la propria opera professionale per conto dell’ente con il quale sussiste una
relazione di immedesimazione organica e da cui discende appunto l’obbligo di
prestare l’attività, di cui l’ente ospedaliero risponde ex art. 1228 c.c. e 2049 c.c.
Ne consegue che il medico risponde contrattualmente dei danni cagionati a causa
del contatto sociale instaurato con il paziente che si innesta a sua volta sul contratto
di spedalità stipulato a monte con l’ente ospedaliero.
Infatti, come precisato dalle Sezioni Unite del 2008, il medico e l’ospedale
rispondono a titolo contrattuale dei danni arrecati dal sanitario per il solo fatto del
“contatto” intervenuto con il paziente, indipendentemente dall’assunzione formale
di obblighi riconducibili ad una fonte negoziale tipica.
In particolare, la Suprema Corte ha affermato che “per quanto concerne la
responsabilità della struttura sanitaria nei confronti del paziente è irrilevante che si
tratti di una casa di cura privata o di un ospedale pubblico in quanto sono
equivalenti a livello normativo gli obblighi dei due tipi di strutture verso il fruitore
dei servizi senza possibilità di limitazioni di responsabilità o differenze risarcitorie a
seconda della diversa natura pubblica o privata della struttura sanitaria”.
Peraltro, la Corte ha costantemente inquadrato la responsabilità della struttura
sanitaria nella responsabilità contrattuale sul rilievo che l’accettazione del paziente
in ospedale, ai fini del ricovero o di una visita ambulatoriale, comporta la
conclusione di un contratto, mentre l’obbligazione del medico dipendente dalla
struttura, ancorché non fondata sul contratto ma sul contatto sociale, ha parimenti
natura contrattuale.
Il recente orientamento interpretativo ha peraltro il grande merito di scindere la
colpa del medico dalla responsabilità dell’ospedale in quelle ipotesi in cui sia
ravvisabile una responsabilità autonoma della struttura per inosservanza di obblighi
e doveri suoi propri, tra i quali quello dell’efficiente organizzazione non solo
sanitaria1.
Da ciò consegue l’apertura a forme di responsabilità autonome dell’ente che
prescindono dall’accertamento di una condotta negligente dei singoli operatori e
trovano invece la propria fonte nell’inadempimento delle obbligazioni direttamente
1
Cfr. Piero Calabrò, Responsabilità civile in materia sanitaria – Dall’evoluzione giurisprudenziale all’abnorme crescita
dei casi giudiziari.
4
www.ildirittoamministrativo.it
riferibili all’ente in considerazione dell’esistenza di un autonomo ed atipico
contratto a prestazioni corrispettive al quale si applicano le regole ordinarie
sull’inadempimento ex art. 1218 c.c.
Per quanto concerne, invece, le obbligazioni mediche che l’ente svolge per il tramite
dei medici propri ausiliari, è possibile abbandonare il richiamo alla disciplina del
contratto d’opera professionale e fondare semmai la responsabilità dell’ente per
fatto del dipendente sulla base dell’art. 1228 c.c.
L’impostazione del tema in termini di obbligazione contrattuale comporta che il
problema del riparto dell’onere probatorio debba seguire i criteri fissati in materia
contrattuale secondo i quali il creditore che agisce per il risarcimento del danno
deve dare la prova della fonte negoziale o legale del diritto, limitandosi alla mera
allegazione della circostanza dell’inadempimento della controparte, mentre il
debitore convenuto è gravato dall’onere della prova del fatto estintivo, costituito
dall’avvenuto adempimento.
Al riguardo, sono state espresse opinioni critiche dalla dottrina sul ricorso alla
distinzione tra obbligazioni di mezzi ed obbligazioni di risultato che, sebbene
operante solamente all’interno della categoria delle obbligazioni di fare, ha causato
contrasti sia in ordine all’oggetto o contenuto dell’obbligazione sia in relazione
all’onere della prova e quindi sullo stesso fondamento di responsabilità del
professionista.
Le obbligazioni di mezzi si caratterizzerebbero per il comportamento dedotto in
obbligazione a prescindere dal risultato eventualmente perseguito dall’attività del
debitore con la conseguenza che la diligenza svolgerebbe funzione di criterio
determinativo del contenuto del vincolo, il cui risultato è del tutto aleatorio e
dunque estraneo alla direzione finalistica dell’impegno assunto.
Le obbligazioni di risultato, invece, si caratterizzerebbero per il fine perseguito che
se non raggiunto comporta inadempimento da parte del debitore a prescindere
dalla condotta tenuta.
Tale impostazione non è immune da dubbi in quanto non può prescindersi dal fatto
che un risultato appare dovuto in tutte le obbligazioni con la conseguenza che non
può utilizzarsi tale distinzione per fare atteggiare diversamente il regime dell’onere
della prova a seconda del tipo di obbligazione che viene posta in essere in quanto
ciò provocherebbe un diverso sistema di acquisizione delle prove dipendente dalla
natura dell’obbligazione assunta (nelle obbligazioni di mezzi il creditore dovrebbe
provare la mancanza di diligenza in capo al debitore, mentre nelle obbligazioni di
risultato il debitore dovrebbe dimostrare che il mancato risultato sia dipeso da causa
a lui non imputabile a fronte dell’allegato inadempimento da parte del creditore).
Orbene, il meccanismo di ripartizione dell’onere della prova, ai sensi dell’art. 2697
c.c. in materia di responsabilità contrattuale, è identico sia che il creditore agisca per
l’adempimento dell’obbligazione ex art. 1453 c.c. sia che domandi il risarcimento
5
www.ildirittoamministrativo.it
per l’inadempimento contrattuale ex art. 1218 c.c., senza richiamarsi in alcun modo
alla distinzione tra obbligazioni di mezzi o di risultato (Corte di Cassazione n.
13533/2001 e SS.UU. n. 577/2008).
Tuttavia, ritengono le SS.UU. del 2008 che l’inadempimento rilevante nell’ambito
dell’azione di responsabilità per risarcimento del danno nelle obbligazioni c.d. di
comportamento non sia qualunque inadempimento bensì solo quello che costituisce
causa o concausa efficiente del danno, essendo peraltro onere dell’attore
dimostrare l’esistenza del contratto (o il contatto sociale) e l’aggravamento della
patologia o l’insorgenza di un’affezione.
Ciò comporta che l’allegazione del creditore - paziente non può attenere ad un
inadempimento generico bensì ad un inadempimento qualificato ossia
astrattamente efficiente alla produzione del danno, dovendo, invece, il debitore
dimostrare o che tale inadempimento non vi è proprio ovvero non è stato nella
fattispecie causa del danno lamentato.
Ragionando in tal modo però non può non rilevarsi come al creditore si chieda in
effetti una prova che non sempre gli sarà “prossima e vicina” in quanto dovrebbe
essere in grado di ricostruire chiaramente l’iter causale che ha dato luogo al danno,
pur in mancanza di adeguate conoscenze tecniche e professionali che soprattutto in
campo medico sono alquanto complesse ed articolate.
Ne consegue che, in ogni caso, dovrebbe trovare applicazione il principio di
vicinanza della prova, non potendosi addossare astrattamente ad un soggetto
l’onere di dimostrare un fatto a lui distante ovvero difficilmente raggiungibile
soprattutto quando i rapporti contrattuali, come quelli di natura professionale,
presentano una discrasia tra le conoscenze e le competenze possedute dalle parti.
Altre due questioni che meritano un breve cenno, in conclusione del discorso qui
sviluppato, sono la risarcibilità dei danni non patrimoniali sofferti sia dal paziente
che dai congiunti e la possibile esclusione di responsabilità in capo alla struttura
sanitaria pubblica.
Il danno non patrimoniale, diversamente da quello patrimoniale, trae la propria
specifica origine dalla disposizione di cui all’art. 2059 c.c. alla luce del quale tale
pregiudizio deve essere risarcito solo nei casi determinati dalla legge. L’originaria
interpretazione della norma limitava il risarcimento alle sole ipotesi di reato così
come previsto dall’art. 185 c.p.
Al riguardo è però intervenuta la Corte Costituzionale che nel 2003 ha affermato che
ogni lesione di valori di rilievo costituzionale inerenti la persona comporta il ristoro
del danno non patrimoniale da intendersi in primo luogo come danno morale
soggettivo ossia “transeunte turbamento” dello stato d’animo della vittima del fatto
illecito, includendo il complesso delle sofferenze e dei patimenti interiori inferti al
danneggiato dell’evento dannoso indipendentemente dalla sua rilevanza penalistica.
6
www.ildirittoamministrativo.it
Diversa connotazione assume il danno esistenziale che, oggetto di analisi da parte
della giurisprudenza di legittimità, ha acquisito la dignità di autonoma voce di
danno da ravvisare in qualsivoglia “pregiudizio provocato sul fare areddituale del
soggetto che alteri le sue abitudini e gli assetti relazionali propri, inducendolo a
scelte di vita diverse quanto all’espressione e realizzazione della sua personalità nel
mondo esterno”.
Ne consegue che, mentre il danno morale sussiste in re ipsa per il solo fatto della
gravità della lesione subita, la liquidazione del danno esistenziale necessita della
prova in merito all’attività umana non patrimoniale e realizzatrice della personalità
individuale che sia stata compromessa nella sua esplicazione.
Sul tema, sono intervenute le SS.UU. che nel 2008 hanno inteso introdurre un
criterio unitario teso ad uniformare il danno non patrimoniale al fine di evitare la
possibile suddivisione in sottocategorie spesso abusate nella quantificazione del
danno risarcibile che, al contrario, avendo dimensione unica, potrà essere
determinato sulla base dei vari elementi non patrimoniali pregiudicati dall’azione
illecita con la conseguenza che il danno esistenziale non deve essere ignorato nella
fase liquidatoria ma semplicemente ricompreso ed incluso nell’ampia categoria del
danno non patrimoniale di cui costituisce, di fatto, una forma di estrinsecazione.
Peraltro, i danni morali strettamente intesi non sono da riferire esclusivamente al
paziente che abbia subito un trattamento medico lesivo in quanto, sebbene in
passato la Corte di Cassazione riteneva che soltanto la vittima primaria del reato può
chiedere il risarcimento del danno morale, oggi viene riconosciuto il diritto al
risarcimento del danno morale anche ai prossimi congiunti che potranno agire iure
propri in caso di decesso del parente nonché a fronte di lesioni personali da questi
riportate, trovando anche tale danno causa immediata e diretta nel fatto dannoso.
La base normativa impiegata per giungere a tale ampliamento di tutela è l’art. 29
della Costituzione che, riconoscendo i diritti della famiglia, attribuisce a quest’ultima
un ruolo primario nello sviluppo e nell’articolazione della personalità di ogni
individuo con la conseguenza che la tutela di cui all’art. 2059 c.c. offre al nucleo
familiare un’occasione di ripristino, in termini meramente economici, della frattura
subita al suo interno o per la morte di un congiunto ovvero per le lesioni dallo stesso
riportate a seguito di prestazioni sanitarie peggiorative dello stato di salute del
paziente.
Una questione problematica è rappresentata dalla possibile esclusione di
responsabilità in capo alla struttura sanitaria pubblica per fatto del proprio medico
dipendente.
Occorre precisare che tra medico ospedaliero e ed ente ricorre un rapporto di
immedesimazione organica che permette di intravedere nell’opera professionale
del medico la realizzazione degli obiettivi attribuiti dalla legge al sistema sanitario
7
www.ildirittoamministrativo.it
con la conseguenza che l’ospedale svolge la sua fondamentale funzione proprio
attraverso le prestazioni sanitarie eseguite dai propri dipendenti.
Tale identificazione fisiologica e necessaria, che ricorre in tutto il settore del
pubblico impiego, subisce una frattura irreversibile qualora il dipendente ponga in
essere un’azione dolosa che in quanto tale si pone al di fuori dello schema lavorativo
che governa la relazione di immedesimazione.
Nello specifico ambito sanitario è difficile poter affermare che il danno cagionato da
un medico sia accompagnato dall’elemento psicologico del dolo ma, dai dati
statistici, è possibile individuare casi in cui la condotta colposa è talmente grave da
porsi essa stessa fuori da quel modulo professionale che regge la suddetta
identificazione.
Ci si può dunque domandare quali conseguenze possano essere riservate alla colpa
che sia talmente grave da confinare con le situazioni di dolo ad esempio perché il
medico, alla luce di determinate circostanze, non poteva non prevedere gli esiti
drammatici di una certa azione.
Orbene, in tal caso, certamente non si può procedere ad un’imputazione per dolo
perché, sebbene sia presente nel medico la rappresentazione della condotta
altamente pericolosa, manca l’elemento della volontarietà del danno. Tuttavia, si
potrebbe parimenti individuare uno spazio di colpa gravissima entro cui
l’immedesimazione organica viene meno, non potendosi riferire l’azione del medico
alla struttura salvo il ricorrere di elementi da cui desumere una responsabilità
dell’ente per fatto proprio ex art. 1218 c.c.
E’ dunque possibile interrogarsi sulle peculiarità di ogni caso concreto in relazione al
quale modulare il trattamento sanzionatorio in sede civile (e solo nei confronti del
medico) perché non tutte le situazioni presentano i requisiti oggettivi per affermare
la responsabilità per fatto degli ausiliari ex art. 1228 c.c. che, sebbene concepita in
chiave fortemente garantista, potrebbe tradursi in ostacolo allo svolgimento di
attività di rilievo costituzionale che però portano con sé anche un certo margine di
rischio costante.
8