ANDROGENI
Gli androgeni sono un gruppo di ormoni di natura steroidea che stimolano lo sviluppo in senso
maschile degli organi sessuali e dei caratteri sessuali secondari. Nella donna il ruolo fisiologico
degli androgeni sembra principalmente legato allo sviluppo dell’apparato pilifero in epoca
puberale. Un eccesso di androgeni provoca irsutismo, associato a virilizzazione nei casi in cui
l’iperproduzione è più spiccata e interessa gli ormoni biologicamente più attivi. Gli ormoni
androgeni presenti in circolo nella donna sono principalmente: testosterone, diidrotestosterone,
androstenedione e deidroepiandrosterone (DHEA). Androstenedione e DHEA (definiti anche preandrogeni) sono gli androgeni principali nella donna da un punto di vista quantitativo. Dotati di
un’attività androgenica intrinseca minima, sono convertiti alla periferia in testosterone e
diidrotestosterone.
L’androstenedione nella donna è prodotto in quantità pressoché equivalenti dal surrene e
dall’ovaio. Il valore medio sierico di 4-A è 300-800 ng/dl. La maggior parte del 4-A è legato
all’albumina (85%), alla SHBG (8%) o circola libero (7%).
Il DHEA è prodotto invece quasi esclusivamente dal surrene. Il suo valore medio sierico è 3-8
ng/ml. Diminuisce bruscamente con l’inizio della menopausa precoce.
90%
DHEA
Surrene
DHEA-S
(fegato)
50%
50%
Ovaio
10%
5--reduttasi (unità pilo-sebacea)
TESTOST.
ANDROSTENEDIONE
DHT
5--reduttasi
aromatasi
25%25%
3--androstenediolo +
3--androstenediolo
50%
TESTOSTERONE
estradiolo
DHEA-S: è prodotto è prodotto quasi esclusivamente dal surrene in percentuale del 90% e dall’ovaio
per il 10%.
Il testosterone è il principale androgeno biologicamente attivo presente in circolo, deriva in quantità
approssimativamente equivalenti dalla secrezione ghiandolare di ovaio e surrene (25% + 25%) e per il
50% dalla conversione periferica di 11--androstenedione in Testosterone a livello di fegato, milza e
tessuto adiposo. Il suo valore sierico medio è di 35 ng/dl. E’ l’unico androgeno ad essere legato ad
una proteina specifica, la SHBG (69%). Il testosterone libero è costituito dal free-testosterone (1%) e
dal testosterone legato all’albumina (30%).
1
ANDROGENI
Origine del testosterone plasmatico
25
25
A
Ovaio
Surrene
50
DHT: Il diidrotestosterone deriva quasi esclusivamente dalla conversione periferica del testosterone ad opera della 5-reduttasi, essendo trascurabile la secrezione diretta ghiandolare. Il DHT è l’ormone direttamente responsabile
dell’accrescimento pilifero.
L’attività androgena, nella donna è quindi sostenuta da più fattori: la secrezione di vari ormoni dall’ovaio e dal surrene e la
conversione di questi stessi ormoni, a livello dei tessuti periferici, in composti biologicamente più attivi.
I follicoli piliferi sono tra i tessuti in grado di fissare il testosterone circolante in forma libera o legato
all’albumina e di trasformarlo, mediante l’azione della 5--reduttasi, in diidrotestosterone che agisce
direttamente “in loco” accellerando la crescita dei peli terminali. Il follicolo pilifero è in grado di
fissare anche i pre-androgeni A e DHEA e metabolizzarli direttamente in DHT. L’iperandrogenismo
può quindi essere causato dall’eccessivo produzione di androgeni da parte dell’ovaio o del surrene
(es, per la presenza di un tumore surrenale), ma anche da un’aumentata trasformazione periferica del
testosterone nel più attivo DHT.
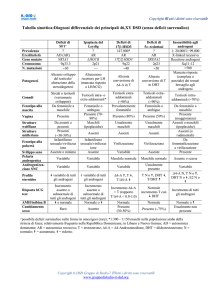
Discrepanza tra i risultati degli studi di origine metabolica e i parametri di laboratorio usati in clinica:
Nonostante un aumento del production rate e del turnover del testosterone, la concentrazione di testosterone circolante, nelle
stesse pazienti, rientra in un’ampia percentuale di casi nei limiti dei valori normali. Questo apparente contrasto può essere
spiegato tenendo conto che la concentrazione in circolo di una sostanza rappresenta la risultante della produzione e della
metabolizzazione secondo la formula: C = PR/CM. C = concentrazione plasmatica; PR = production rate; CM = clearance
metabolica. Per esempio nelle pazienti con irsutismo da aumentata utilizzazione periferica di androgeni, il testosterone
viene più rapidamente captato dai tessuti bersaglio dove è convertito in diidro-testosterone; come conseguenza aumenta la
formazione di testosterone dai preandrogeni. Aumentando sia il production rate che la clearance metabolica, la
concentrazione plasmatica di testosterone può restare normale nonostante l’aumentato turnover.
Gli androgeni T e DHT circolano legati a una globulina prodotta dal fegato nota come SHBG (Sex Hormone Binding
Globulin) ed in minor misura all’albumina. Nelle donne solo l’1% del testosterone presente in circolo é libero e
biologicamente attivo. Quando si dosa il testosterone si misura abitualmente il testosterone totale, vale a a dire quello legato
e quello libero. In alcune condizioni morbose, la produzione di SHBG da parte del fegato può essere ridotta o aumentata. Se
la sintesi di SHBG é ridotta, per es. in una paziente con ipotiroidismo primitivo, per mantenere costante la quota di
testosterone libero la clearance metabolica del testosterone tende ad aumentare e i livelli di testosterone totale circolante
2
ANDROGENI
risultano ridotti. L’inverso avviene quando la sintesi di SHBG é stimolata cpme in caso di ipertiroidismo, la cirrosi epatica,
la gravidanza, terapia estrogenica. Le SHBG hanno un’altissima affinità per il T, DHT, T, E2 e DHEA. Solo l’1% del T
circola libero; ma nell’iperandrogenismo la quantità di T che circola libero aumenta. Così pure nella dnna irsuta aumenta la
clearance del T e quindi si può aver iperandrogenismo nonostante normali livelli di T. L’androstenedione ha una scarsissima
affinità per la SHBG e circola soprattutto libero e solo in parte legato debolmente all’albumina. Ha un tasso di produzione,
metabolismo, concentrazione sierica sempre uguale in uomini e donne normali ed irsute.
In conclusione, mentre mediante studi di ordine metabolico é possibile dimostrare che l’irsutismo si associa costantemente a
un’aumentato metabolismo degli androgeni, non sono disponibili nella pratica clinica dei parametri di laboratorio che
permettano di documentare, in tutte le pazienti irsute, l’entità dell’iperandrogenismo.
I livelli plasmatici di T, di DHEA-S e di 17-OH-P, l’eliminazione urinaria dei 17-KS urinari abitualmente dosati nei
laboratori clinici, forniscono una informazione preziosa per indirizzare la diagnosi eziologica in alcune pazienti, ma
rappresentano un indice assai grossolano dell’iperandrogenismo e risultano alterati solo nei casi di più conclamata
deviazione della norma, né possono essere utili per monitorare la risposta alla terapia.
17-OH-P
In caso di deficit della 21 idrossilasi si assiste ad un aumento sierico del 17-OH-progesterone (>2 ng/ml in fase follicolare
precoce), da mancata trasformazione del 17-OH-P in desossicortisolo, che caratterizza la iperplasia surrenalica
non classica (NCAH) (26). Test all’ACTH: 25 g in flebo; in caso di NCAH da deficit di 21-idrossilasi si avrà un valore
sierico di 17-OH-P >10 ng/ml.
test al Gn-RH: esagerata produzione di 17--OH-P per una disregolazione della 17-20 desmolasi, enzima costituente del
citocromo P450 a sua volta controllato dal gene CYP 11 e conseguente mancata trasformazione del 17-OH-P in
Androstenedione. .
FAI (Free Androgen Index): gli androgeni liberi aumentano in circolo nelle pazienti PCOS. Si calcola con la formula (T) x
(6.11-2.38 x log 10 [SHBG]).
SHBG ridotta:
La diminuzione dell’ SHBG (Sex Hormones Binding Globulin) determina un più alto livello sierico di androgeni
liberi che facilmente e più rapidamente sono captati dai tessuti periferici ed in particolare dal tessuto adiposo e dal fegato
dove il T è trasformato in DIIDROTESTOSTERONE ad opera della 5-alfa-reduttasi e dove avviene la trasformazione
dell’ANDROSTENDIONE in ESTRONE attraverso l’azione della aromatasi.
Gli elevati e costanti livelli sierici di estrogeni anzitutto annullano la ciclicità delle Gn la cui produzione diventa costante e
non più ciclica e nello stesso tempo privilegiano la produzione di LH a discapito della produzione di FSH alterando il
loro tradizionale rapporto. Gli elevati e costanti livelli sierici di estrogeni inoltre producono una iperprolattinemia che si
osserva nel 25% delle PCOS per effetto diretto degli estrogeni sulle cellule lattotrope dell’adenoipofisi.
3
ANDROGENI
Tab. 22 –
Biosintesi dei principali androgeni
COLESTEROLO
DHEA-S
20--OH e 20,22-desmolasi
Clivaggio della catena laterale
(P450 scc)
B
C
Pregnenolone
A
A
Progesterone
DHEA
17-OH-Pregnenolone
A
B
17-OH-Progesterone
A
Androstenedione
C
D
D
Desossicortisolo
A)
G
OVAIO
Fegato, milza e cute
Testosterone
E
SURRENE
Elevati livelli sierici di androgeni:
F
R
indispensabili per una prima valutazione globale (tab. 19).
A = 3-β-olo-deidrogenasi
Utili poi i dosaggi di: androstenedione che riflette
con più immediatezza la ipersecrezione andr dell’ova calcorrettamente.
DHT
Cortisolo
= 17 idrossilasi
(P450
17)essere dosate come pure la HPRL. I DHDHEA-S. I 17OH-KS uri aggiungononiendi
Le B
gonadotropine
dovrebbero
sempre
C = 17-20 Desmolasi (P45017)
2
E
D = 21 Idrossilasi
E = 11 Idrossilasi
F = aromatasi
R = 5--reduttasi
G = 11--idrossi-deidrogenasi
R
3 β-Androstenediolo +
3-β-androstendiolo
Il progesterone inoltre può trasformarsi in 11-desossi-corticosterone tramite 21-OH
Il 11-desossicorticosterone si trasforma in corticosterone tramite l’azione della 11-OH
Il corticosterone si trasforma in aldosterone tramite l’azione di 18-OH e 18-deidrogenasi
4
ANDROGENI
Nella donna in età fertile ha una concentrazione plasmatici di 4-9
nmol/L
20 µmol/l fa sospettare un ca. surrenale. In queste pazienti é utile
eseguire un test di inibizione con desametasone (2 mg/die x 7 gg): la mancata soppressione del
DHEA-S é indicativa della presenza di un tumore surrenale, mentre una completa soppressione si
rileva nell’iperplasia surrenalica congenita.
Un tasso di > 5 ng/ml fa sospettare un deficit di 21-idrossilasi. Se quest’ultimo è tra 2 e 5 ng/ml si
ricorrerà al test all’ACTH: in caso di risposta esagerata (> 10
ng/ml dopo 60’) si porrà diagnosi di deficit di 21-idrossilasi; se
invece il tasso è< 10 ng/ml si doserà il T e se questi è > 2 ng/ml
si sospetterà un ca. ovarico, se < 2 ng/ml si sospetterà una
PCOS (tab. 19). Nelle forme di iperplasia surrenale congenita da deficit della 21-idrossilasi a
insorgenza tardiva non é comunque sufficiente dosare il 17-OH progesterone plasmatico in
condizioni basali, ma é necessario eseguire un test di stimolo con ACTH che induce in queste
pazienti un esagerato incremento dei valori di 17-OH-progesterone. Nelle pazienti con irsutismo
senza virilizzazione i dati ottenibili con i comuni esami ormonali sono in genere scarsamente
indicativi. Nelle pazienti con ovaio policistico si può osservare incostantemente un aumento
modesto di DHEA-S o del testosterone o di entrambi. Nelle pazienti in cui si sospetta una
policistosi ovarica é anche utile dosare LH e FSH in almeno 3 campioni di sangue prelevati a
distanza di 20-30 minuti. I livelli di LH tendono a essere superiori alla norma con rapporto
LH/FSH aumentato. Comunque, data la grande variabilità dei tassi delle gonadotropine nel
plasma, questi dati devono essere interpretati con cautela. Una sindrome di Cushing può essere
facilmente esclusa in base alla valutazione dei dati clinici e a un test di inibizione con
desametazone. Nella maggior parte dei casi di irsutismo da aumentata utilizzazione periferica
degli androgeni solo studi di ordine metabolico, non eseguibili nella pratica clinica, possono
dimostrare l’esistenza dell’iperandrogenismo, mentre la misura dei livelli plasmatici o il dosaggio
dei metaboliti urinari, possono risultare del tutto normali.
Il 3-β-androstendiolo è il metabolita ultimo della via degli androgeni e spesso il suo aumento è
l'unico dato rilevabile in una donna irsuta, deriva dalla riduzione del DHT a livello epatico e
cutaneo di DHT. I dosaggi vanno effettuati entro i primi 7 giorni del ciclo e al mattino entro le ore
10.00. I livelli di androgeni nel sangue sono pulsatili quindi occorre ripetere diverse volte i
dosaggi.
5
ANDROGENI
Tessuti bersaglio degli androgeni:
Testosterone
DHT
Encefalo
Ghiandole sebacee
Ossa
Mammelle
Ingrossamento genitali esterni
Fegato
muscoli
Gli androgeni fanno crescere i peli e trasformano il vello in peli terminali.
Sul cuoio capelluto possono avere tale effetto o effetto opposto.
Nell’ovaio gli androgeni sono prodotti nella teca follicolare e nello stroma attivato (tecosi stromale).
DNA
proteine
ribosoma
T
T+R
T
mRNA
5--reduttasi
ribosoma
DHT+R
DHT
proteine
CELLULA BERSAGLIO
6
ANDROGENI
17-OH-P
>5
ng/ml
DHEA-S
< 20 µmol/l
> 20
2-5
<2
nessuna
diminuzione
Test DXM
ACTH test
>10
< 10
TESTOSTERONE
< 2 ng/ml
> 2 ng/ml
Ca.surrene
diminuzione
notevole
Ca. ovarico
Deficit 21 idrossilasi
PCOS
Tab. 19 –
Tabella sinottica per la diagnosi delle principali patologie iperandrogeniche
7
ANDROGENI
B)
Test dinamici: sono quasi tutti inutili e poco affidabili tranne il test all’ACTH per
la diagnosi di deficit della 21-beta-idrossilasi ad insorgenza tardiva;
: si dosano il cortisolo e il 17-OH-P 60’ prima e dopo la
aumento notevole
di del 17-OH-P in caso di deficit della
21-idrossilasi; tale test in particolare serve a rivelare il
iniezione di ACTH: ci sarà un
deficit parziale e tardivo della 21-idrossilasi che clinicamente poco o nulla si differenzia dalla PCOS.
Il
esplora le riserve di gonodatropine ipofisarie e la sensibilità
risposta
esplosiva per la produzione di LH
nella PCOS, però tale reperto non è costante.
dell’ipofisi
alla
stimolazione;
mostra
una
8
ANDROGENI
Tab. 19 - ORIGINE DEI PRINCIPALI ANDROGENI
Ovaio
25%
a) Testosterone
b) DHT
50%
c) 4-Androstenedione
d) DHEA
10%
e) DHEA-S
f) 17-OH-KS
g) 3--androstenediolo
g) HPRL
h) Cortisolo
Surrene
25%
Organi periferici
50% 1 (cute)
95%2 (cute) e fegato
50%
90%
100%
Metabolita ultimo degli androgeni
100%
i) 17-OH-P
l) SHBG
m) LH
n) FAI
o) INSULINA
p) HDL
r) TRIGLICERIDI
100% (fegato)
a) Testosterone:
25% ovaio e 25% surrene e 50%
conversione periferica 4-Androstenedione.
Il Testosterone é presente in circolo in tre frazioni (fig.3.1)
1ª frazione strettamente legata alle SHBG, biologicamente inattiva; costituisce la maggior parte del Testosterone.
2ª frazione debolmente legata all’albumina, biologicamente attiva.
3ª frazione libera, ancora più piccola, é libera cioè non é legata ad alcuna proteina sierica ed é biologicamente attiva.
Usando la precipitazione con solfato di ammonio, sia il testosterone libero che quello legato all’albumina vengono separate
dal Testosterone legato alle SHBG. La diagnosi clinica di irsutismo é meglio correlata a questo insieme di due frazioni che
non alla frazione terza o al T totale.
I livelli plasmatici di T totale (v.n. 20-50 mg/dl) sono elevati nella maggior parte delle p/ti anovulatorie e irsute. Non è
necessario dosare il testosterone libero (dosaggio difficoltoso e costoso perché il dosaggio routinario del T totale è
sufficiente per lo screening di tumori testosteronici secernenti che presentano valori di T > 200 mg/dl.
1
2
dall’Androstenedione
dal Testosterone
9
ANDROGENI
fig. .1 Le tre frazioni del Testosterone plasmatico
DONNA
NORMALE
FREE T
DONNA
IRSUTA
T + ALB
T + SHBG
UOMO
0
20
40
60
80
100
b) DHT: è un indice dell’attività della 5-alfa-reduttasi a livello periferico. Non ha interesse pratico.
c) Androstenedione: 50% ovaio e 50% surrene. Indica più
direttamente
del
testosterone
Origine del D-4-Androstenedione
nelle paz. irsute
l’eccesso di produzione ovarica e/o
surrenalica. Però è soggetto a
Surrene
45%
maggiori variazioni rispetto al
PCOS
testosterone.
55%
d) DHEA: 90% surrene e 10% ovaio.
e) DEHA-S
é di origine esclusivamente
surrenalica. I livelli circolanti sono più alti di qualsasi
altro steroide.
Origine del DHEA-S nelle pazienti irsute
45%
Surrene
PCOS
55%
E’ l’unico steroide esattamente dosabile con
un unico campione perché le sue variazioni
sono minime, alti nei livelli circolanti e lunga
la sua emivita. Un lento turnover risulta in
elevate e stabili quantità plasmatiche senza
10
ANDROGENI
significative variazioni. I suoi valori costituiscono una misura diretta dell’attività androgenica del
Valori normali di DHEA-S indicano che
l’iperandrogenismo è da ricercarsi in alterazioni dell’ovaio
surrene.
DHEA-S e 17-OH-KS in caso di Iperprolattinemia
SHBG T libero in caso di iperprolattinemia
Un DHEA-S lievemente aumentato in un reperto costante nelle p/ti anovulatorie PCOS.
Valori di DHEA-S < 700 mg/dl non richiedono ulteriori accertamenti nei casi in cui si riscontrano valori di DHEA-S > 700
mg/dl la funzione surrenalica deve essere soppressa con DEX per rivedere la natura e il grado di contenuto del surrene
prescrivendo DEX 2 mg per 4 al dì per 5 giorni. Dosaggio DHEA-S a giorni 0 e 6. La mancata soppressione orienterà per
una diagnosi di tumore surrenalico ? una TAC del surrene (inserire tabella DHEA-S).
11
ANDROGENI
DHEA-S
DHEA-S > 700 microg/dl
DHEA-S < 700 mg/dl
Con dosaggio 17-OH-P normale esclude problemi surrenalici
Non Sopprimibile
Sopprimibile (Test DXM)
Tumore surrenalico
Iperplasia surrenalica
g) Prolattina: di origine ipofisaria, va dosata solo in caso di iperandrogenismo
associato a galattorrea.
h) Cortisolo: é di origine esclusivamente surrenalica. Il dosaggio del cortisolo libero
urinario è indispensabile se si sospetta un ipercortisocismo.
i) 17-alfa-OH-Progesterone é elevato nei casi di deficit
della 21-idrossilasi (CAH). Può essere moderatamente elevato nei casi di PCOS.
l) SHBG: produzione intraepatica. In caso di epatopatie la sua produzione diminuisce e quindi aumenta la quota libera di
testosterone circolante cioè la quota che é subito disponibile per essere usata.
Tab. - VARIAZIONE DELLA PRODUZIONE DI SHBG
AUMENTATA
RIDOTTA
1. Ipertiroidismo
1. Terapia con androgeni
2. Terapia con estrogeni
2. Ipotiroidismo
3. Cirrosi epatica
3. Terapia corticosteroidea
4. Gravidanza
5. Obesità
6. Acromegalia
12