Una categoria diagnostica si può inquadrare se:
- esistono segni (osservazione dell ’esaminatore) e sintomi (paziente)
- segni e sintomi sono presenti insieme (sindrome)
Sospetto diagnostico deve essere confermato da più CRITERI INDI PENDE NTI
I più usati sono:
- storia naturale della malattia (esordio ad un età caratteristica; ev ento
scatenante specifico; decorso clinico: presenza di eventuali periodi di
remissione)
- risposta a tratt amenti specifi ci
- cause (eziologia e patogenesi)
Ed es. Corea di Huntington: lesione nucl eo caudato; alterazione cromosoma 4)
Le cause delle malattie mentali sono spesso IGNOTE, quindi
la diagnosi delle malattie mentali si basa essenzialmente su storia clinica e risposta a
trattamenti.
Mancando una causa accertata, le malattie mentali v engono distinte (come nel
secolo scorso) in base a quale f acoltà mentale colpiscono:
- alterazioni del pensiero e facoltà cognitive
(SCHIZOFRENIA e D ELIRI )
- alterazioni dell’umore
(TUR BE dell’AFFETTI VITA’ e STATI ANSIOSI)
- disturbi del comportamento sociale
(ALTERAZIONI di CARA TTERE e PERSONALITA’)
- alterazioni di: capacità di apprendere, memoria, intelligenza
(RI TARDO MENTALE e DEMENZA)
SCHIZOFRENIA
Incidenza: entrambi i sessi; 1% popolazione ( + 2-3% di alterazione
schizotipica della personalità)
dementia praecox
Kraepelin:
(ini zio secolo)
Bleuler:
due principali
malattie mentali
frenosi maniaco-depressiva
- no precoce
- aspetti dell a personalità e emozionali/aff ettivi scissi
SCHIZOFRENIA o sdoppiamento della mente
Sintomi prodromici (isolamento sociale, incapacità a svol gere
mansioni caratteristiche del proprio ruolo,
comportamento/idee stravaganti, trascuratezza igiene,
appiattimento aff ettivo)
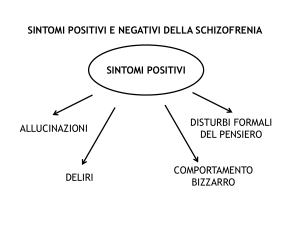
Episodi di psicosi (ripetuti, con sintomi positivi - presenza di
idee deliranti, allucinazioni , comportamenti bizzarri,
convinzi oni aberranti
Fase di sintomi residui sintomi residui o negativi assenza di rapporti sociali e interpersonali
Episodi di psicosi e sintomi residui sono considerati dalla maggior
parte degli esperti fasi diverse della stessa malattia
DIA GNOSI:
- manif estazioni continue per almeno 6 mesi
- almeno un episodio seguito da una fase “residua”
- escludere alterazioni umore, psicosi indotte da droghe
NEL C ORSO DELL’EPISODIODI PSICOSI DEVO ESSERE PRE SENTI
uno o più dei seguenti gruppi di sintomi:
1. convinzi oni aberranti (delirio di persecuzione o
esistenza di una forza esterna che guida le loro azioni)
2. allucinazioni, specialm ente acustiche
3. incoerenza dei pensieri, idee sconnesse, povertà del
linguaggio, appiattimento emotivo
Possibile presenza di comp. eccentrici, posture inconsuete, rigidità
SCHIZOFRENIA
CATATONIC A
- mutismo
- posture anormali
SCHIZOFRENIA
PARANOIDE
- delirio persecutorio
PROGNOSI è SOLIT AMENTE SFAVOREV OLE
SCHIZOFRENIA e GENET ICA
La schizof renia ha una componente genetica.
- percentuale di incidenza (1%) è omogenea
(indipendentemente da fattori sociali e ambientali)
- percentuale di incidenza se si considerano fami liari è 15%
Studi sui GEMELLI:
- monozigoti (identico patrimonio genetico)
- dizigoti (patrimonio genetico simi le a quello di due
fratelli)
CONC ORDA NZA (rischio di contrarre stessa malattia) tra monozigoti dovrebbe
essere MAGGIORE.
RISU LTATI: percentuale di concordanza dei monozigoti è 30-50%, mentre
nei dizigoti è del 15% (come nei f ratelli)
Ma il restante 50-70% si dev e spiegare in base ad altri fattori NON G ENETI CI.
E SE MAGG IOR RISCHIO FOSSE CONN ESSO AL TRAUMA DI AV ERE UN
FRATE LLO SCHIZOFRE NICO ?
E SE MONO ZIGO TI FOSSERO ANDATI INCO NTRO A PIU’ TRAUMI
PERINATALI?
Confronto tra incidenza in bam bini adottati i cui genitori naturali avevano o no
sviluppato la malattia
RISU LTATI: i bam bini adottati con genitori naturali schizof renici hanno
maggiore probabilità di manifestare la malattia
- cause genetiche molto rilevanti
- ambiente di sviluppo ha ruolo marginale
- figli di schizof renici spesso possono presentare forma lieve di
disturbo o ALTERAZIONE
SCHIZOTIPICA della PERSONA LITA ’
(isolamento sociale, eloquio sconnesso e
incoerente, comportamento sospettoso,
pensieri ossessivi e superstiziosi)
Studi di linkage cromosomico hanno ev idenziato relazione tra schizofrenia e
due polimorfismi del braccio lungo del cromosoma 5 (parziale trisomia)
Ma tale alterazione cromosomica non è osservabile in tutti i pazienti: per cui
probabilmente la schizofrenia dipende da diverse anomali e genetiche, con loci sia
principali che secondari.
Malattia “completa” frutto di diversi geni “malati” (ognuno con ef fetti specifici )
SCHIZOFRENIA
disturbo a base tendenzialmente genetica, non
dominante (corea di Huntington) nè recessivo
(fenilchetonuria)
POLIGENI CA e MULTI FATTORI ALE
Div ersi geni che interagiscono tra di loro e con ambi ente perinatale (lesioni),
malattie infantili ed esperienze sociali successiv e.
MODIFI CAZIONI ANATOMICHE
TAC e RMN mostrano riduzione del tessuto cerebrale soprattutto nel lobo f rontale
dimostrata da:
- dilatazione ventricoli laterali (spesso a seguito di un
periodo prodromico protratto)
- dilatazione terzo ventricolo
- allargamento solchi
TRAT TAMENT O FARMACOLOGIC O della SCHIZOFRENIA
Dopo anni ‘50
- RESERPINA
- ANTI PSICOT ICI TI PICI
- ANTI PSICOT ICI A TIPICI
Non f unzionano come sedativi
(pazienti v iolenti o agitati vengono
calmati in poche ore dall’assunzione)
ma uso protratto per parecchie
settimane calma o abolisce del tutto
deliri, allucinazioni e alcune
alterazioni del pensiero.
fenotiazine (clorpromazina)
butirrofenoni (aloperidolo)
tioxanteni
(clozapina)
Ef fetti coll aterali: questi farmaci inducono una sindrome simile al parkinsonismo
(deficienza nell a trasmissione dopaminergica).
Indipendentemente da loro struttura chimica agiscono sui sintomi schizofrenici
BLOCCANDO i RECE TTORI DOPAMINERGICI
Se ne conoscono adesso almeno 6: D1, D 2a , D 2b, D 3, D 4 e D 5
Recettori D 1 e D5
connessi proteina che attiva adenilil-ciclasi
(conversione ATP-->AMPc). Si trovano in corteccia e ippocampo
bassa affinità per psicofarmaci
Recettori D 2
Particolare importanza per i rcettori D2a che agiscono
come autorecettori inibitori. Si trovano sulla membrana degli stessi neuroni
dopaminergici e ne regolano la produzione. Si trovano nel caudato (questo spiega
i sintomi extrapiramidali) e sistema lim bico (n. accumbens, amigdal a, ippocampo
e alcune zone corticali)
alta affinità ant ipsicotici tipici
Recettori D 3 e D4
Alta concentrazione in sist. limbico e corteccia.
Bassissima concentrazione nei nuclei della base
alta affinità per psicofarmaci (clozapina)
IPOTESI DOPAMINERGICA della SCHIZOFRENIA
Schizof renia basata su un eccessivo l ivell o di trasmissione dopaminergica
1. sostanze antipsicotiche bloccano recettori D
2. f armaci che aumentano liberazione di D (LDOPA , cocaina, amfetamina) inducono psicosi
simil i a schizof renia paranoide
3. autopsia di cervello schizof renico mostra aumento
di recettori D2 in nucleo caudato, nucleo
accumbens e tubercolo olfattiv o
Neuroni dopaminergici all’interno del
SN sono organizzati in quattro
sottosistemi principali:
- TUBER OINFUNDIBOLA RE
- NIGROSTRI ATA LE
- MESOLIMBICO
- MESOCORTIC ALE
Si ipotizza che diversi sintomi della
schizof renia possano essere messi in
relazione diretta con il f unzionamento:
dis-f unzionamento di un sistema
specif ico tra quelli indicati
Sistema DA TUBER OINFUNDIBOLA RE
- dal nucleo arcuato dell’ipotalamo al peduncolo ipofisario
- secrezione prolattina
- genesi alterazioni neuroendocrine della schizof renia
Sistema DA NIGROSTRI ATAL E
- dalla substant ia nigra al putamen e nucleo caudato
- degenerazione parziale del sistema fav orisce genesi Parkinson
- coinvol to in comparsa di effett i collaterali extrapiramidali
assunzione acuta di psicof armaci (tremore mani/
rigidità muscolare) e cronica (discinesia tardiva)
Sistema DA MESOLIMBICO
- da area tegmentale ventrale al sist. limbico, n. accumbens,
amigdala, ippocampo, cort. frontale mesiale, giro
del cingolo anteriore e corteccia entorinale
- ruolo fondamentale in emozioni e memoria
- iperattività ---> sintomi positivi (attraverso modulazione di
ef ferenze da n. accumbens e setto-ipotalamo-area
cingolo-lobi frontali)
Sistema DA MESOCORTIC ALE
- da area tegmentale ventrale a neocortex (cort. prefrontale)
- ruolo fondamentale in motivazione e progr. motoria,
attenzione e comportamento sociale
- ipoattività ---> sintomi negativi (f rontale)
NELLA SCHIZOFREN IA ESI STONO DUE D IVE RSE ALT ERAZIONI
NEUR OTRASMET TITORIALI:
- AUMENT O attività DA MESOLIMBICA (D 2 , D 3, D 4)
responsabile dei sintomi POSITIVI
risponde molto bene agli antipsicotici
- DIMI NUZIONE attività DA ARE A PREF RONTALE
responsabile dei sintomi NEGATI VI
non risponde bene agli antipsicotici
Nella schizof renia riduzione
feedback da area mesolim bica a
corteccia prefrontale, che comporta
mancata regolazione del sist
mesolim bico da parte della corteccia
1. Come vengono distinte le malattie mentali?
In base alla facoltà “superiore” che colpiscono
2. Quali sono i principali “sottotipi” ?
Alterazioni del pensiero e delle facoltà cognitive (SCHIZOFRENIA o DELIRI);
alterazioni dell’umore (TURBE AFFETTIVITA’ e STATI ANSIOSI); disturbi del
comportamento sociale (ALTERAZIONE di CARATTERE e PERSONALITA’);
alterazioni delle capacità di apprendimento, memoria e intellettive (RITARDO
MENTALE e DEMENZA
4. Come si inquadra oggi una malattia mentale?
In base a sintomi (soggettivi) e segni (oggettivi), che insieme compongono una
sindrome, e in base a criteri indipendenti.
5. Quali sono i criteri indipendenti più usati nella psichiatria moderna?
Il decorso clinico, la risposta a trattamenti specifici, l’eziologia e la patogenesi del
disturbo (cause)
6. In che sottotipi morbosi Kraepelin suddivideva il disturbo schizofrenico?
Dementia praecox e frenosi maniaco-depressiva
7. Dopo la revisione del concetto di schizofrenia operata da Bleuler, in che cosa
consistono gli episodi di schizofrenia (o sdoppiamento della mente)?
In cosiddetti episodi di psicosi che si compongono di allucinazioni e idee deliranti
8.Come si articola una crisi schizofrenica “tipo”?
In una fase caratterizzata da sintomi prodromici e in un successivo episodio di
psicosi
9. In cosa consiste un episodio di psicosi?
In un alternarsi di sintomi positivi e sintomi residui o negativi. I primi sono
caratterizzati da allucinazioni e idee deliranti, i secondi da assenza di rapporti
interpersonali.
10. Su quali criteri si basa la diagnosi di schizofrenia?
Manifestazioni continue per almeno 6 mesi, presenza di fase residua o negativa
dopo quella positiva, esclusione di alterazioni dell’umore o psicosi da droghe
11. Che differenza tra la schizofrenia catatonica e la schizofrenia paranoide?
S. catatonica: mutismo e posture anormali (“passiva” o depressiva); s. paranoide:
delirio persecutorio (“attiva” o maniacale)
12. Quali sono le cause della schizofrenia?
E’ un disturbo multifattoriale a base poligenica.
13. Che tipo di disturbo viene talvolta osservato nei figli naturali di pazienti
schizofrenici?
Una forma lieve del disturbo detta alterazione schizotipica della personalità, che
consiste in: isolamento sociale, eloquio incoerente, pensieri superstiziosi e ossessivi,
comportamento sospettoso.
14. Quale danno genetico è stato osservato chiaramente in pazienti schizofrenici?
Due polimorfismi del braccio lungo del cromosoma 5, nello specifico una parziale
trisomia
15. Esistono modificazioni anatomiche connesse alla schizofrenia?
Dilatazione dei ventricoli (1° e 2°), dilatazione del terzo ventricolo, allargamento
dei solchi con conseguente riduzione del tessuto cerebrale (soprattutto frontale)
16. Quali farmaci vengono usati nel trattamento della schizofrenia?
La reserpina, gli antipsicotici tipici (fenotiazine -clorpromazina-, tioxanteni aloperidolo- e butirrofenoni) e gli antipsicotici atipici (clozapina)
17. Attraverso quale meccanismo agiscono questi farmaci?
Bloccando i recettori dopaminergici e inducendo una sindrome simile al
parkinsonismo
18. In cosa consiste l’ipotesi dopaminergica della schizofrenia?
Nel fatto che si ipotizza, alla base del disturbo schizofrenico, un eccessivo livello di
trasmissione dopaminergica
19. Quali sono i sottosistemi del SN che utilizzano la DA come neurotrasmettitore?
Sistema tuberoinfundibolare, nigrostriatale, mesolimbico e mesocorticale.
20. Quali relazioni tra il sistema tuberoinfundibolare e la schizofrenia?
Il sistema tuberoinfundibolare, connesso alla secrezione della prolattina, si estende
dal nucleo arcuato all’ipofisi, e come tale è responsabile delle alterazioni
neuroendocrine della schizofrenia.
21. Quali relazioni tra il sistema nigrostriatale e la schizofrenia?
Il sistema nigrostriatale, la cui ridotta attività favorisce la sindrome di Parkinson,
è coinvolto nella comparsa degli effetti extrapiramidali, si estende dalla substantia
nigra al putamen e nucleo caudato
22. Quali relazioni tra il sistema mesolimbico e la schizofrenia?
Il sistema mesolimbico si estende dall’area tegmentale del mesencefalo fino al
sistema limbico (vari nuclei e strutture) e alla corteccia entorinale ed è coinvolto
nei processi di memoria ed emotivi. La sua iperattività è responsabile dei sintomi
positivi della schizofrenia.
23. Quali relazioni tra il sistema mesocorticale e la schizofrenia?
Il sistema mesocorticale si estende dall’area tegmentale del mesencefalo fino alla
corteccia cerebraleprefrontale , ed ha un ruolo fondamentale nella
programmazione motoria, motivazione, comp. sociale ed attenzione. La sua
ipoattività è responsabile dei sintomi negativi della schizofrenia
24. Che tipo di alterazioni neurotrasmettitoriali principali esistono nella
schizofrenia?
Un aumento dell’attività DA mesolimbica responsabile dei sintomi positivi e
sensibile agli antipsicotici e
una diminuzione dell’attività DA dell’area prefrontale responsabile dei sintomi
negativi e refrattaria alla somministrazione di farmaci antipsicotici