PRIMO
PIANO
terapie
farmacologiche
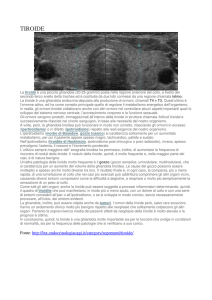
Ghiandola dalla
caratteristica forma di
farfalla, presenta due
lobi collegati fra loro
da un sottile istmo.
La tiroide è di colore
rosso-bruno, poco
consistente alla
palpazione in
condizioni normali.
L’accesso chirurgico è
reso difficoltoso da un
fitto plesso vascolare
peritiroideo
di Chiara Chiodini
biologa
36
nuovo
Collegamento
diagnosi e trattamento
LE PATOLOGIE
TIROIDEE
La tiroide è una ghiandola endocrina in grado di produrre diversi
ormoni responsabili del metabolismo corporeo. Si tratta dell’unico
caso di ghiandola endocrina il cui
secreto, prima di essere immesso
nel sangue, può accumularsi in
sede extracellulare. Gli ormoni tiroidei, infatti, legati alla tireoglobulina,
si accumulano nel lume dei follicoli
sottoforma di colloide. Gli ormoni
prodotti dalla tiroide sono la tiroxina, o tetraiodotironina o T4, e la
triiodotironina o T3. La T3 è la forma
attiva dell’ormone e costituisce il
20% del prodotto totale della tiroide. L’80% viene mantenuto nella
forma T4, pronto ad essere convertito in T3 secondo le necessità dell’organismo. La ghiandola pituitaria,
o ipofisi, posizionata alla base del
cervello, permette la produzione
dell’ormone tireotropo TSH, o thyroid-stimulating hormone, che a sua
volta stimola la produzione e il rilascio di tiroxina da parte della tiroide. L’ipofisi è regolata a sua volta
da un’altra area cerebrale, l’ipotala-
PRIMOPIANO terapie farmacologiche
LA TIROIDE
La tiroide è posta nella
regione antero-inferiore
del collo, al di sotto della
laringe. Presenta due lobi
collegati fra loro da un
sottile istmo; ogni lobo è
grande circa quanto la
falange ungueale del pollice
della mano, con lunghezza
di circa 4 cm e larghezza
di 1-2 centimetri.
Il fitto plesso vascolare
peritiroideo è caratterizzato
dalla presenza di diversi
rami arteriosi. Giungono
infatti a questa ghiandola
le arterie tiroidee inferiori,
rami delle succlavie, e le
arterie tiroidee superiori,
rami delle carotidi esterne.
Figura 1
mo, che produce il TRH, o thyrotropin-releasing hormone. Quando la
funzione tiroidea è troppo bassa,
l’ipofisi aumenta la produzione di
TSH per stimolare la tiroide.
Per la formazione degli ormoni tiroidei è indispensabile anche la presenza di iodio: tale oligoelemento è
presente in natura, introdotto prevalentemente per via alimentare e
recuperato dalla quota di iodio
endogeno legato al catabolismo.
Il significato funzionale degli ormoni
tiroidei è di aumentare il consumo
di ossigeno cellulare, stimolare la
sintesi delle proteine, influenzare
l’accrescimento staturale, regolare
il metabolismo dei carboidrati, dei
lipidi e delle vitamine.
La tiroide elabora, inoltre, un altro
ormone, la calcitonina, diversa
dagli ormoni iodati, che interviene
nel metabolismo del calcio e dei
fosfati soprattutto a livello osseo.
L’importanza
dello iodio
La corretta funzione della ghiandola tiroidea viene garantita da un
adeguato apporto nutrizionale di
iodio. In forma anionica, tale elemento viene assorbito dalla tiroide
e combinato chimicamente con
l’aminoacido tirosina per sintetizzare l’ormone tiroideo.
La presenza dello iodio nell’organismo è di circa 15 mg, e l’apporto
necessario è di 150 ug/giorno. Tuttavia, la presenza di questo elemento negli alimenti e nelle acque è
molto variabile.
La carenza di iodio si traduce nello
sviluppo di diverse patologie, più o
meno gravi a seconda dell’età e del
sesso, come l’iper o l’ipoproduzione di ormone tiroideo da parte della
ghiandola, condizioni definite ipoti-
roidismo e ipertiroidismo. Una
carenza di ormone tiroideo durante
la vita fetale e neonatale può avere
effetti diversi fino all’arresto irreversibile della maturazione dell’encefalo, comportando gravi conseguenze sullo sviluppo intellettivo.
Nel feto si può verificare, di conseguenza, ritardo mentale, sordomutismo e paralisi spastica. Nelle sue
forme più gravi, la carenza di iodio
può portare a cretinismo. In Europa
sono presenti diverse aree con
carenza iodica moderata e questa
condizione comporta l’instaurarsi di
deficit cognitivi e neuropsicologici
minori.
Figura 1: rappresentazione grafica dell’asse ipotalamo-ipofisario-tiroideo.
(JAMA, 2010 Sep 22;304(12):1402)
nuovo
Collegamento
39
Le malattie
della tiroide
Le malattie della tiroide comprendono
patologie benigne, patologie infiammatorie e patologie neoplastiche.
L’ipertiroidismo
Nell’ipertiroidismo, la tiroide appare
iperattiva e produce una quantità di
ormoni tiroidei di molto superiore ai
bisogni dell’organismo. I risultati di
un recente studio mostrano come
tale patologia colpisca maggiormente i giovani e le donne. Più del 70%
dei casi di ipertiroidismo è correlato
al morbo di Basedow, una malattia
autoimmune nella quale gli autoanticorpi sono rivolti contro i recettori del
TSH, causando così una continua
stimolazione a produrre T3 e T4 da
parte della tiroide. Alcuni pazienti
colpiti da tale malattia sviluppano
una condizione oculare definita
“esoftalmo”, nella quale il bulbo oculare appare protrudente, gli occhi
sono rossi e acquosi e le palpebre
gonfie e parzialmente retratte. Ciò
conferisce al paziente uno sguardo
attonito. Solitamente questa condizione presenta una moderata gravità. Il fumo di sigaretta è un fattore
determinante, comportando un elevato rischio di sviluppare problemi
oculari gravi nelle persone colpite
da morbo di Basedow.
Fra gli altri sintomi si ricordano: perdita di peso, nervosismo, irritabilità,
eccessiva sudorazione, tremori e
debolezza muscolare. Anche la
tachicardia, le palpitazioni, l’apprensione, l’insonnia, la perdita di
grasso e di massa muscolare e il
gozzo rappresentano una sintomatologia compatibile con l’ipertiroidismo. Tali manifestazioni possono
essere di lieve entità o addirittura
assenti nei pazienti anziani.
Diagnosi. La storia clinica del
paziente e un accurato esame fisi-
40
nuovo
Collegamento
co possono indicare l’eventuale
presenza di ipertiroidismo. Un semplice esame del sangue può
mostrare la presenza di una quantità troppo elevata di ormoni tiroidei
o, al contrario, una bassa quantità
di TSH. Ad ulteriore conferma della
patologia, è possibile effettuare uno
scan tiroideo dopo l’assunzione di
un elemento radioattivo. Ciò serve
ad evidenziare eventuali aree con
funzionalità anomala all’interno
della ghiandola tiroidea.
Trattamento. Il trattamento dell’ipertiroidismo è finalizzato ad annullare
gli effetti che l’eccesso degli ormoni tiroidei provoca nell’organismo.
L’uso di farmaci tireostatici appartenenti al gruppo delle tionamidi, in
dosi decrescenti, può essere utile
proprio allo scopo di regolarizzare
la produzione di ormoni. Se la terapia con farmaci risulta inefficace, in
caso di recidive o di allergia ai farmaci antitiroidei, è invece necessario ricorrere alla chirurgia.
Figura 2: Segni caratteristici dell’ipertiroidismo in paziente affetto da morbo
di Basedow (JAMA, 2005 Jul 6;294
(1):146)
L’ipotiroidismo
L’ipotiroidismo è una condizione
determinata da una riduzione nella
produzione degli ormoni tiroidei e si
associa ad un rallentamento generalizzato delle funzioni corporee. Le
conseguenze
dell’ipotiroidismo
variano in base allo stadio evolutivo
durante il quale insorgono. Nella
vita fetale si verificano alterazioni
gravi ed irreversibili nello sviluppo
corporeo e cerebrale. Anche nel
bambino si possono verificare alterazioni permanenti dello sviluppo
somatico, sessuale ed intellettivo.
Se questa condizione si manifestasse in età adulta, è possibile
osservare un rallentamento dell’attività fisica e mentale, delle funzioni
cardiovascolare, gastrointestinale e
neuromuscolare.
La sintomatologia correlata all’ipotiroidismo comprende una sensazione generalizzata di freddo, depressione, problemi di sonnolenza diurna, difficoltà a mantenere la concentrazione, perdita della memoria,
aumento ponderale, stipsi, cute
secca e ruvida e capelli secchi e fragili. I sintomi tendono ad apparire
gradualmente, nell’arco di un lungo
periodo di tempo. In particolare, un
rallentamento del metabolismo negli
anziani viene considerato naturale e
dovuto all’età; pertanto, una condizione di ipotiroidismo senile risulta
spesso misconosciuta.
L’ipotiroidismo potrebbe svilupparsi
in seguito a malattie metaboliche
da accumulo o in presenza di una
carenza o di un eccesso di iodio o
in seguito a lesioni ipotalamiche. Si
tratta di una malattia la cui reale
incidenza è difficilmente valutabile
poiché influenzata da fattori genetici ed ambientali.
Diagnosi. La diagnosi viene solitamente effettuata con un esame del
sangue, controllando i valori del
TSH e della frazione di T4 libera. Un
valore di TSH elevato in modo anormale indica ipotiroidismo: è stato
chiesto alla ghiandola di produrre
più T4 perché presente in concentrazione insufficiente nel sangue.
Trattamento L’ipotiroidismo è una
condizione permanente. In quasi
tutti i pazienti, tuttavia, l’ipotiroidismo può essere tenuto sotto controllo utilizzando farmaci a base di
tiroxina che contengono la quantità
di ormoni necessaria al fabbisogno
giornaliero del paziente.
La tiroidite di Hashimoto
Nell’adulto, la forma più comune di
ipotiroidismo è la tiroidite di Hashimoto, una malattia autoimmune. Alla
base della patologia vi è un processo infiammatorio che porta alla
distruzione dei follicoli. Nella patogenesi della malattia sono determinanti sia l’immunità cellulo-mediata che
42
nuovo
Collegamento
l’immunità anticorpo-mediata.
Le cellule infiammatorie predominanti nel tessuto tiroideo sono i linfociti B e T. I linfociti T helper vengono attivati contro le cellule tiroidee
attraverso un meccanismo di attivazione non noto. Una volta attivato, il
linfocita T helper produce diverse
citochine che perpetuano e rendono cronico il processo infiammatorio autoimmune.
Diagnosi. La diagnosi si basa sull’anamnesi clinica del paziente, sull’esame obiettivo e su importanti
indagini di laboratorio e strumentali, come il dosaggio del TSH e delle
frazioni libere degli ormoni tiroidei
nel sangue; appare utile anche la
ricerca degli anticorpi anti-tireoperossidasi, con una positività nel
95% dei casi, e l’ecografia tiroidea.
Talvolta può anche essere necessario il ricorso all’esame citologico o
alla scintigrafia.
Trattamento. Il trattamento della
tiroidite di Hashimoto si basa sulla
semplice osservazione, in presenza
di eutiroidismo, o sulla terapia
ormonale sostitutiva, in presenza di
ipotiroidismo. Questa si basa sull’utilizzo di levotiroxina, un analogo
sintetico dell’ormone T4 prodotto
dalla tiroide. La somministrazione
orale quotidiana ristabilisce il normale livello plasmatico di ormoni
tiroidei, risolve positivamente eventuali sintomi dell’ipotiroidismo e ne
previene le complicanze.
Il gozzo tiroideo
Ogni aumento di volume della
ghiandola tiroidea si definisce
gozzo. Il gozzo può presentarsi sia
in caso di ipertiroidismo che di ipotiroidismo ed è il risultato dell’aumento di volume della ghiandola
tiroidea. Nelle fasi iniziali, l’unico
sintomo della malattia è dato dal
semplice ingrossamento della
ghiandola, in fasi successive è però
possibile la formazione di noduli e
uno sviluppo di iperfunzioni ghian-
dolari. L’aumento di volume può
interessare una sola zona della tiroide (gozzo o nodulo uninodulare) o
più aree (gozzo multinodulare).
Nel 95% dei casi, i noduli tiroidei
sono benigni ma nel restante 5% un
nodulo, dominante all’interno di un
gozzo multinodulare, può essere un
tumore maligno. Come le altre malattie tiroidee, il gozzo colpisce in modo
prevalente le donne con un rapporto
di oltre 15 a 1 rispetto agli uomini.
Una delle cause primarie dello sviluppo di gozzo nel mondo è la
carenza di iodio nell’alimentazione
o nelle acque. In alcune zone, la
carenza è tanto accentuata da far
diventare il gozzo una malattia
endemica. Secondo l’Organizzazione Mondiale della Sanità, si può
definire endemica una situazione in
cui il gozzo si manifesta in più del
5% della popolazione.
Trattamento Qualora un nodulo si
riveli benigno, è possibile trattarlo
farmacologicamente con ormone
tiroideo per ridurne il volume. Nei
gozzi recidivanti o in caso di noduli
iperfunzionanti si applica una terapia con iodio-radioattivo. Tale trattamento, però, potrebbe distruggere
LA TIROIDE E IL FETO
Gli ormoni della mamma
aiutano il feto a nascere
“intelligente”: infatti uno studio
italiano dimostra che gli
ormoni tiroidei della gestante
passano al feto e permettono
il corretto sviluppo del
cervello. La notizia è stata
pubblicata sul Journal of
Cellular and Molecular
Medicine. La scoperta si deve
al team di ricercatori guidati
da Alfredo Pontecorvi,
Ordinario di Endocrinologia
all’Università Cattolica di
Roma.
PRIMOPIANO terapie farmacologiche
le cellule della tiroide, causando
una ridotta funzionalità della ghiandola. Il paziente dovrà quindi essere trattato con ormone tiroideo per il
resto della vita.
Se i noduli si rivelano maligni, invece, viene solitamente effettuata una
asportazione chirurgica dell’intera
ghiandola e dei linfonodi interessati.
Il tumore della tiroide
Il cancro della tiroide costituisce l’12 per cento di tutti i tumori, con
un’incidenza di 4,1 casi ogni
100.000 abitanti per gli uomini e
12,5 nuovi casi ogni 100.000 abitanti per le donne. La sopravvivenza è molto elevata: oltre il 90% a 5
anni dalla diagnosi. I fattori di
rischio accertati sono stati identificati nel gozzo e nell’esposizione
alle radiazioni: questo tumore è più
comune nei pazienti precedentemente trattati per altre forme di cancro con la radioterapia sul collo
oppure nei soggetti esposti al materiale radioattivo (è accaduto dopo
l’esplosione delle bombe atomiche
nella Seconda Guerra Mondiale e
dopo il disastro della centrale atomica di Chernobyl).
Il sintomo più comune del tumore
della tiroide è dato dalla presenza
di un nodulo che si sente tra le dita
se si tocca il collo in corrispondenza dell’organo. Il tumore potrebbe
manifestarsi anche con una massa
imponente a livello del collo, in corrispondenza della tiroide o dei relativi linfonodi.
Vi sono diverse tipologie di carcinoma
tiroideo. Fra queste si ricordano i carcinomi papillari, che riguardano il 6070% dei casi, e i carcinomi follicolari,
che rappresentano il 15-20% dei
tumori che colpiscono la ghiandola. I
primi causano l’insorgenza di metastasi linfonodali a localizzazione limitata ai
soli linfonodi del collo; solo dopo molto
tempo la neoplasia potrebbe dare
luogo a metastasi più lontane; la prognosi appare abbastanza favorevole.
Nei carcinomi follicolari, invece, le
metastasi si diffondono generalmente
per via ematica; le zone di metastatizzazione più interessate sono i polmoni, le ossa e il cervello. Di norma le
metastasi si manifestano come noduli solitari di dimensioni superiori
rispetto ai carcinomi papillari.
Diagnosi. Una volta individuato un
nodulo sospetto, viene solitamente
prescritto un esame del sangue con
dosaggio degli ormoni tiroidei e del
TSH. Il corretto funzionamento della
tiroide viene successivamente controllato attraverso una scintigrafia
tiroidea, effettuata grazie alla somministrazione di iodio radioattivo.
Per studiare meglio le caratteristiche del nodulo, della ghiandola e i
suoi rapporti con le strutture del
collo è possibile anche effettuare
un esame citologico eco guidato,
una TAC o una risonanza.
Trattamento. In presenza di tumore
alla tiroide, la chirurgia appare l’intervento terapeutico d’elezione. È
possibile effettuare una lobectomia o
una istmectomia qualora il tumore
sia di piccole dimensioni e ciò per-
mette l’asportazione del solo lato
coinvolto e del tratto di tiroide che
unisce i due lobi. Durante l’intervento vengono asportati anche i linfonodi coinvolti. Dopo l’intervento di tiroidectomia totale vengono somministrati gli ormoni tiroidei in sostituzione di quelli che la ghiandola non può
più produrre. Inoltre, nei carcinomi a
maggior rischio di metastasi, il
paziente viene trattato con iodio
radioattivo. Questo trattamento, definito radio metabolico, viene effettuato dal momento che le cellule tiroidee sono avide di iodio perché viene
utilizzato per produrre l’ormone tiroideo. Le radiazioni emesse dalle
molecole di iodio radioattivo trasportato nel nucleo cellulare distruggono
la cellula tiroidea.
Figura 3: I noduli tiroidei: solo una piccola percentuale di essi si rivela di
natura maligna (JAMA, 2004 Dec
1;292(21):2684)
nuovo
Collegamento
43