Anatomia e fisiologia, età evolutiva
età neonatale (primi 15giorni di vita)
Prima infanzia
età del lattante (fino al 6° mese)
età dello svezzamento (fino al 2° anno). Svezzamento è
completato quando i denti sono presenti e gli organi
interni riescono a digerire gli alimenti
Seconda infanzia
Terza infanzia/fanciullezza
Adolescenza
3 - 6 anni
7 - 14 anni
14 - 20 anni
Accrescimento – riguarda la maturazione degli organi e apparato scheletrico
Sviluppo – riguarda le funzioni degli organi e degli apparati
Fattori che aiutano una crescita ottimale:
Stimolano la produzione dell’ ormone della crescita: GH
serenità del bambino (affettività)
regolare sonno/veglia
buona alimentazione
attività fisica
Ormoni che influenzano la crescita:
GH (prodotto dall’ipofisi) ormone della crescita
TSH (prodotto dall’ipofisi) stimola la tiroide
T3, T4 (prodotto dalla tiroide) regolano il metabolismo, accrescimento psicofisico
LH, FSH (prodotto dall’ipofisi) stimolano le gonadi (testosterone-M, estrogeno-F),
determinano
lo
sviluppo dei caratteri
sessuali secondari.
Quando aumenta la
produzione LH, FSH la
produzione
di
GH
diminuisce.Dalla nascita
e durante tutto periodo
di
crescita,
nello
scheletro del bambino
sono presenti i punti di
crescita - cartilagine di
accrescimento
2014-15 Prof.ssa M. Mottola De Nordis
1
Durante la pubertà (12-14 anni) si ha il massimo della crescita, dopo di che la velocità della
crescita rallenta. Dopo questa età ci può essere ancora crescita di qualche cm. fino a 18-20
anni nelle femmine, fino a 23 anni nei maschi. Alla fine della crescita, lo scheletro è
completamente calcificato.
Se dopo i 20 anni continua la produzione di GH – gigantismo.
Se GH non viene prodotto nell’infanzia – nanismo.
Nanismo può essere:
ipofisario – carenza di GH
ipotiroidismo congenito – carenza di ormoni tiroidei: TSH, T3, T4 (ipotiroidismo comporta
sia nanismo che cretinismo)
Se improvvisamente l’ipofisi produce GH in età adulta – acromegalia (accrescimento della
mandibola, fronte, mani, piedi, naso).
L’accrescimento dei bambini si misura in percentile (peso, altezza, circonferenza della testa).
25-75 percentile è la soglia della normalità.
Accrescimento dei diversi organi ed apparati avviene in modo eterogeneo.
SISTEMA SCHELETRICO
Alla nascita, lo scheletro dei bambini presenta ancora parti cartilaginee che permettono la
crescita. Con il tempo, queste cartilagini di accrescimento si calcificano . L’accrescimento
dello scheletro termina dopo l’età puberale.
APPARATO DIGERENTE
Alla nascita l’apparato è perfettamente formato uniche modificazioni coinvolgono la
dentatura. La dentatura compare intorno ai 6 mesi (8 incisivi, 4 canini, 8 molari) e si
completa intorno ai 3 anni di vita. Questi sono i “denti da latte” che vengono sostituiti con
quelli permanenti a partire dai 6 anni (8 incisivi, 4 canini, 8 premolari, 12 molari).
APPARATO RESPIRATORIO
Rischio per i bambini nati prematuri sono i polmoni. L’apparato respiratorio termina lo
sviluppo anatomico alla 25° settimana di gravidanza, ma la maturazione funzionale si ha alla
35° settimana con la produzione di surfactante – lipoproteina che garantisce la funzionalità
degli alveoli. La respirazione nel neonato è meno profonda e più frequente perché i bronchi
e i bronchioli sono molto stretti. Il numero degli alveoli è ridotto, verso 12 anni si
raddoppiano.
APPARATO CARDIOCIRCOLATORIO
Nel feto, la parte sinistra e la parte destra del cuore
comunicano. Con il primo vagito del neonato l’aria
entra nei polmoni ed aumenta la pressione nella
cavità toracica, si chiude il forame di Botallo tra
parte destra del cuore (sangue deossigenato) e parte
sinistra (sangue ossigenato). La forma del cuore del
neonato è tondeggiante. Durante i primi 5-6 mesi, la
parte sinistra raggiungerà il doppio del peso di quella
destra. Il cuore assumerà la forma ed il peso del
cuore di un adulto tra la pubertà e il 25° anno. La
frequenza cardiaca, elevata nei primi mesi, si riduce con l’età.
2014-15 Prof.ssa M. Mottola De Nordis
2
La dimensione del cuore e il battito cardiaco dipenderà anche dall’attività fisica. In uno
sportivo il battito cardiaco sarà inferiore perché il muscolo cardiaco è più potente. Nel
neonato, la pressione sanguigna è più bassa. La pressione sanguigna sale progressivamente
per raggiungere valori definitivi solo dopo la pubertà.
RICORDA: Centro pneumotassico (nel tronco encefalico) controlla battito cardiaco e ritmo
respiratorio.
APPARATO URINARIO
Raggiunge la sua piena funzionalità e maturità istologica intorno ai 2 anni di vita. In un
bambino piccolo, la capacità di filtrazione è inferiore di 1/5 rispetto ad un adulto. Il controllo
sfinterico vescicale si raggiunge dopo i 2 anni. È un controllo di tipo neurologico.
RICORDA: la vescica è chiusa da due anelli muscolari detti sfinteri (involontario – quando
urina raggiunge il massimo livello, questo sfintere si apre; volontario – possiamo
controllarlo). Problema di controllo dello sfintere vescicale volontario riguarda anche gli
anziani.
SISTEMA NERVOSO
Alla nascita non è ancora maturo. I neuroni (cellule nervose) sono già tutti presenti e non si
riproducono. Quello che si sviluppa sono le cellule di sostegno e di nutrimento
(mielinizzazione delle fibre nervose, aumento del numero delle sinapsi). Il bambino ha un
cervello molto plastico. I bambini hanno una motivazione istintiva a compiere delle azioni,
ad apprendere, ad ogni conquista corrisponde la formazione di nuove sinapsi.
SISTEMA IMMUNITARIO
Nel neonato è carente, minore efficienza della barriera cutanea (poco sebo) e della mucosa
(poco protetta). Manca ovviamente una memoria immunologica che si farà con il tempo,
quando entrerà in contatto con gli agenti patogeni presenti nell’ambiente. L’ Allattamento al
seno è importante perché il bambino introduce anche anticorpi materni.
SISTEMA TEGUMENTARIO
La Cute del neonato è sottilissima e sensibile ai raggi UVA e UVB perciò bambino deve essere
protetto da questi raggi solari soprattutto
nelle ore centrali della giornata. Questi raggi
possono penetrare in profondità e in futuro
provocare malattie cancerogene. I Primi peli
a comparire sono quelli del cuoio capelluto
(capelli), ciglia, sopracciglia. Gli ultimi peli
che compaiono sono pubici e ascellari (dalla
pubertà grazie alla stimolazione indotta
dagli ormoni sessuali). Le ghiandole
sudoripare e sebacee si sviluppano
nell’adolescenza. Da bambino, le ghiandole
sudoripare eccrine producono solo acqua e sali minerali. Con la pubertà oltre a queste, si
attivano le ghiandole apocrine che producono anche altre sostanze (ammoniaca, urea, …).
Le ghiandole sebacee nel bambino sono poco attive, si sviluppano con la pubertà ecco
perchè l’adolescente può avere acne e capelli unti.
2014-15 Prof.ssa M. Mottola De Nordis
3
APPARATO RIPRODUTTORE E SUOI ANNESSI
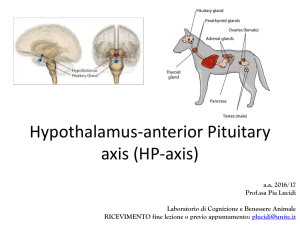
Queste strutture maturano con la pubertà (12-16 anni). L’attività delle gonadi comincia
quando l’ipofisi, su stimolazione ipotalamica, comincia a produrre gli ormoni specifici.
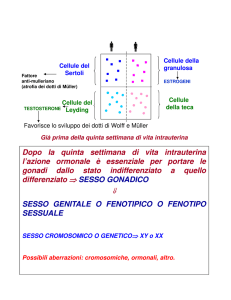
- NELLA FEMMINA l’ipofisi produce FSH. FSH stimola follicoli ovarici (ovaie) che producono
estrogeni (ormoni femminilizzanti). Questi ormoni preparano l’utero alla vascolarizzazione
mensile.
Ipotalamoipofisi FSH follicoli ovarici estrogeni utero (lo preparano)
Ipofisi produce anche ormone LH – ha un picco di produzione intorno al 14°del ciclo
mestruale. Agisce sulle ovaie stimolando ovulazione
(uscita dell’ovulo al 14° giorno dal follicolo ovarico).
L’ovulo fuoriuscito finisce nelle tube di Falloppio. Il
follicolo vuoto prende il nome di corpo luteo. Il
Corpo luteo produce progesterone che agisce
sull’utero aumentando la mucosa uterina che è
ricca di vasi sanguigni. In questo modo l’utero si
prepara per l’impianto dell’embrione. Se non
avviene la fecondazione l’ovulo scorre lungo la tuba
e il corpo luteo regredisce, il progesterone non
viene più prodotto, i vasi della mucosa uterina si
restringono ed essa viene eliminata, si ha così la
mestruazione. Questo avviene intorno al 28° giorno.
ipofisi LH ovaia ovulazione, corpo luteo progesterone utero mucosa uterina
Estrogeno – ormone femminilizzante che determina lo sviluppo dei caratteri femminili
secondari:
crescita dei peli (ascellari, pubici)
sviluppo del seno
arrotondamento dei fianchi
comparsa della prima mestruazione (menarca)
si attivano le ghiandole sudoripare e sebacee.
- NEL MASCHIO l’ipofisi produce FSH che stimola i testicoli a produrre spermatozoi
Ipotalamoipofisi FSH testicoli spermatozoi
Ipofisi produce anche LH che stimola i testicoli i quali producono testosterone (ormone
mascolinizzante)
ipofisi LH testicoli testosterone
Testosterone – ormone mascolinizzante che determina lo sviluppo dei caratteri maschili
secondari:
crescita dei peli(ascellari, pubici) e barba.
aumento della muscolatura
cambia il comportamento (attrazione sessuale)
cambio della voce (a causa dell’aumento della laringe)
si attivano le ghiandole sudoripare e sebacee
Alcuni problemi della crescita scheletrica
PARAMORFISMI – è il difetto posturale senza alterazioni strutturali (scheletriche, articolare).
Cause di paramorfismi:
-predisposizione genetica
2014-15 Prof.ssa M. Mottola De Nordis
4
-difetti del comportamento posturale: pesi, sempre seduti, poco sport
Tipi di paramorfismi:
scoliosi – incurvatura ad S della colonna vertebrale sul piano frontale. Questa alterazione
può essere causata da problemi ereditari
complicati da difetti posturali. È frequente
nel 4-8% dei bambini e degli adolescenti. È
possibile riconoscere una scoliosi quando
una spalla è più alta dell’altra, una scapola è
più sporgente dell’altra, un fianco è più
sporgente, un braccio sempre più lungo se il
bambino è chinato in avanti.
Una scoliosi non curata può determinare
affaticamento, dolore alla schiena e nel
tempo, dato che con l’età può progredire,
problemi alle articolazioni degli arti inferiori
cifosi – incurvatura all’esterno della
colonna chiamata anche gobba. Anche
questa alterazione può essere causata da
fattori ereditari, complicati da difetti
posturali. Si possono osservare già nella prima infanzia i primi segni di una futura cifosi,
infatti nell’adolescenza è un fatto abbastanza comune. L’eccessiva curvatura della regione
dorsale è facilmente riconoscibile nel bambino nudo posto di profilo, inoltre le spalle sono
cadenti a causa dell’atonia muscolare (mancanza di forza) e della lassità dei legamenti
articolari. Una caratteristica del bambino/ragazzo cifotico è il ventre grosso e sporgente
causato dal rilassamento dei muscoli addominali e dalla posizione scorretta.
Il trattamento sia delle scoliosi che della cifosi dipende dalla gravità della curvatura. Quelle
meno gravi verranno trattate con esercizi fisici mirati (ginnastica posturale), quelle di media
gravità con l’applicazione di corsetti correttivi, fino ad arrivare all’intervento chirurgico per le
forme più gravi. Gli interventi sono utili se effettuati entro i 15-16 anni
lordosi – infossamento profondo della regione lombare, spesso collegata ad una cifosi o ad
una scoliosi.
Cause: predisposizione genetica, difetti posturali.
DIMORFISMI – difetti posturali legati ad alterazioni anatomo-strutturali congenite o
acquisiste.
Tipi di dimorfismi:
valgismo – posizione anomala di un arto che risulta deviato verso l’esterno rispetto alla
linea mediana del corpo. Il valgismo del ginocchio (gambe ad X) associa al difetto
estetico disturbi funzionali.
Cause: ereditarie, sovrappeso, fratture mal consolidate
2014-15 Prof.ssa M. Mottola De Nordis
5
varismo – deviazione opposta al valgismo (gambe a parentesi). Mentre nel valgismo il
difetto di allineamento ha sede articolare, nel varismo il
difetto interessa le diafisi femorale e tibiale (ossa lunghe). Il
neonato presenta un naturale varismo delle ginocchia che
dura fino a quando comincia a camminare. Se in questo
periodo intervengono alterazioni dello sviluppo osseo, il
varismo tende a stabilizzarsi o ad aggravarsi. Nei casi
moderati di valgismo e varismo si interviene con
cinesiterapia e con l’impiego di plantari ortopedici
displasia dell’anca – congenita, è alterazione dell’apparato scheletrico più frequente nel
primo anno di vita. In Italia colpisce il
2-3% dei bambini, in prevalenza le
femmine. È dovuto alla perdita dei
normali rapporti tra la testa del
femore e l’acetabolo: la testa del
femore risulta più piccola e non
correttamente inserita nel suo
acetabolo. Le cause sono legate a
fattori ereditarie a cui possono
contribuire lassità di legamenti o
posizione fetale podalica (nel parto il
bimbo si presenta con i piedi)… . Esistono diversi gradi di alterazione articolare. Prima
che il bambino inizi a camminare si parla di prelussazione, quando comincia a
camminare si trasforma in lussazione.
Caratteristiche:
pieghe cutanee delle cosce e dei glutei asimmetrici
abduzione limitata del lato difettoso
altezza delle ginocchia disuguali
Importante è la diagnosi precoce (esame ecografico), una prelussazione diagnostica
e curata nei primi mesi di vita (pannoloni sagomati e divaricatori ortopedici) può
risolversi con la guarigione; una lussazione diagnostica, dopo il primo anno richiede
interventi impegnativi (interventi chirurgici, trazioni, gessi) che non sempre danno
risultati pienamente soddisfacenti predisponendo nel futuro a problemi artrosici e
addirittura zoppia.
2014-15 Prof.ssa M. Mottola De Nordis
6