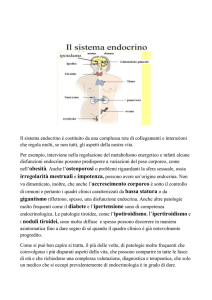
Tiroide, mammella
ed altri organi
parenchimali
Prof. Vincenzo Ostilio Palmieri
Clinica Medica “A. Murri”
(Dir. Prof. G. Palasciano)
Università di Bari
Ministero della Salute
PROQUAL
• L’appropriatezza è una componente della
qualità assistenziale che coniuga efficacia,
efficienza ed opportunità e fa riferimento alla
possibilità di erogare le prestazioni
necessarie alla singola persona da assistere,
nel servizio più adatto, in un arco di tempo
ragionevole e secondo criteri di economia.
Appropriatezza delle prestazioni
Appropriatezza generica o organizzativa
Valuta l’uso appropriato delle risorse ospedaliere e sanitarie per la
risoluzione del problema di salute
Si fonda sulla valutazione prevalente dell’economicita’ e dell’
efficienza della scelta professionale
E’ strettamente connessa a fattori quali sede ed accessibilità dei
servizi, tempi di attesa delle prestazioni, aspetti di sicurezza,
valutazioni economiche
Appropriatezza specifica o clinica
Dipende dalla diagnosi
Valuta l’uso appropriato delle conoscenze biomediche per la risoluzione
del problema di salute
Si fonda sulla valutazione prevalente dell’efficacia della scelta
professionale
Ministero della Salute
PROQUAL
– La definizione dei criteri di priorità di
accesso dei cittadini alle prestazioni
• Fattori clinici
• Fattori demografici
• Fattori psicosociali
Problemi Prioritari di Salute
• Prevalenza
– Es. Nodulo tiroideo
• Urgenza ed Emergenza
– Es. Dolore e febbre in sede laterocervicale
• Gravità
– Crescita e diffusione di neoplasie maligne
• Intervento
– Stadiazione delle neoplasie
Metodo e Metodica
Metodo Clinico
– La via da seguire per la“conoscenza” del malato (Scienza)
Metodica
– Mezzo usato per la “conoscenza” del malato (Tecnica)
Scienza
Tecnica
Fasi dell’approccio per problemi
(Metodo Ipotetico-Deduttivo)
Identificazione del Problema
Analisi del Problema
Ipotesi Diagnostiche
Soluzione del Problema
Ecografia Internistica
• I medici internisti utilizzano il metodo basato sul
processo di soluzione dei problemi
• Gli internisti utilizzano la metodica ecografica per
studiare l’organismo a vari livelli
• L’approccio per problemi in Ecografia coniuga
metodo e metodica in medicina.
COLOR DOPPLER DEGLI ORGANI PARENCHIMALI
PROBLEMI CLINICI
• LESIONE NODULARE
– Formulare una diagnosi differenziale fra lesioni
nodulari benigne e maligne
– Formulare una diagnosi differenziale fra lesioni
maligne primitive e secondarie
– Formulare la stadiazione
– Eseguire il follow-up delle lesioni nodulari
sottoposte o meno a trattamento
– Formulare la diagnosi di recidiva di una lesione
nodulare maligna
• PATOLOGIA DIFFUSA
– Confermare la diagnosi clinica
32nd Annual Meeting
Bari, Italy, August 21-26, 2004
Sheraton Nicolaus Hotel
New Perspectives in Ultrasonographic Study
of Microvasculature in Hepatic Tumors
Vincenzo Palmieri
F. Minerva, S. Mingardi, D. Piscitelli, P. Portincasa, G. Palasciano
Clinica Medica “A. Murri” – University of Bari
VASCULAR CHARACTERIZATION
OF PARENCHYMAL ORGANS
• Differential diagnosis between benign and
malignant tumors
• Differential diagnosis between malignant tumors
• Control of efficacy of loco-regional treatments
(PEI, RF) and of antiangiogenic molecules
(Neovastat, Sugen, TNFa, …)
• Screening for HepatoCellular Carcinoma (HCC) in
hepatic cirrhosis (differential diagnosis with
rigenerative nodules)
• Screening for hepatic metastasis in patients
with malignant tumors
DETECTION OF NEOANGIOGENESIS
Spiral CT
Dynamic MRI
VELOCITY OF GROWING OF
MALIGNANT TUMORS
PREVASCULAR PHASE: slow, torpid
Neoangiogenesis
“GROWING TUMORAL SPREADING”
SPREADING
Tumultuous
Folkman, 1973
CHARACTERS OF TUMORAL
NEOANGIOGENESIS
• Chaotic and irregular vessels
• Pheriphery-center lesion vessels
distribution
• Increased number of vessels within the
lesion (e.g.: HCC)
• Thin vessel walls: without smooth muscle
cells, incomplete endothelial lining
TUMORAL NEOANGIOGENES AND
DIAGNOSIS OF MALIGNANT
NEOPLASTIC TUMOR
Tumoral vascular pattern
a)
Abnormal flow
(e.g. sub-stenosis)
Doppler US
(e.g. sub-stenosis)
High sistolic peak,
low diastolic component
b) Alteration of
perfusion time
Contrast enhanced imaging
(Spiral CT, MRI, Harmonic US)
ORGANI PARENCHIMALI ED
ECO-COLOR-DOPPLER
•
•
•
•
•
•
•
•
•
•
Tiroide
Linfonodi
Ghiandole salivari
Mammella
Fegato
Milza
Pancreas
Reni
Prostata
Testicoli ed epididimo
TIROIDE
SIUMB,
2005
TIROIDE
SIUMB, 2005
Anatomia
Principali indicazioni all’esecuzione dell’esame
• Sospetto distiroidismo (ipo, iper)
• Sospetta tiroidite subacuta
• Disfonia, disfagia
• Tumefazione del collo
• Tiroide palpabile
• Trattamento con farmaci tireotossici
• Follow-up pazienti con patologia tiroidea nota (nodulare e non)
• Follow-up pazienti tiroidectomizzati per cr.
• Procedure di ecointerventistica e controlli post-trattamento
• …
Valutazioni di base
• Volume
• Margini
• Ecostruttura
• Vascolarizzazione parenchimale
• Formazioni nodulari
• Linfonodi loco-regionali
• Strutture adiacenti
Valutazioni di base
• Gran parte delle informazioni di base possono
essere ottenute con poche scansioni.
A
Trasversale
B
Longitudinale
C
Lobo piramidale
Valutazioni di base
- ecostruttura • Ecostruttura: omogenea / finemente disomogenea
• Ecogenicità: superiore a quella dei muscoli pretiroidei
Le potenzialità di risoluzione assiale e laterale delle sonde
utilizzate influenzano la definizione dei dettagli ecostrutturali
Valutazioni di base
- ecostruttura -
10 MHz
13 MHz
Valutazioni di base
- vascolarizzazione •
La vascolarizzazione parenchimale tiroidea è caratterizzata da flussi
a bassa velocità (corretta taratura dell'ecografo !!!).
•
Isolati spot vascolari localizzati in corrispondenza del decorso dei
vasi principali.
•
Può essere accentuata in condizioni fisiologiche (pubertà, gravidanza,
allattamento)
Valutazioni di base
- vascolarizzazione • L'analisi della vascolarizzazione può essere:
9 qualitativa
9 quantitativa
• E' possibile valutare il calibro delle arterie tiroidee (< 3 mm )
Valutazioni di base
- strutture adiacenti -
• Asse laringo-tracheale
• Esofago
• Asse neuro-vascolare
• Muscoli pretiroidei
• Muscoli prevertebrali
• Tessuti molli e linfonodi
Tireopatie diffuse
• Gozzo
– diffuso
– colloido-cistico
– nodulare
• Basedow
• Tiroidite cronica
• Tiroidite subacuta
Gozzo
secondario a litio
Gozzo multinodulare
Gozzo tiroiditico
Basedow
Aspetti ecografici
• volume: normale o aumentato (75%)
• margini: regolari o lobulati
• ecostruttura: ipoecogena / disomogenea
• Ø a. tiroidea inf. > 3 mm
Aspetti color-Doppler
• vascolarizzazione parenchimale: aumentata (“inferno”)
• picchi sistolici: 50 -120 cm/s (utile nel monitoraggio)
• flusso: turbolento
Tiroidite cronica
Aspetti ecografici
• volume: variabile
• margini: irregolari nelle forme avanzate
• ecostruttura: disomogenea / diffusamente ipoecogena
con tralci iperecogeni / distrettualmente ipoecogena
( 'a pelle di leopardo' )
Aspetti color-Doppler
• vascolarizzazione parenchimale: variabile ( TSH )
• picchi sistolici: < 30 cm/s
NB: non tutte le tiroidi ad ecostruttura disomogenea sono tiroiditi croniche
Tiroidite subacuta
Aspetti ecografici
• volume: variabile
• margini: sfumati
• ecostruttura: disomogenea, distrettualmente ipoecogena
(aree ipoecogene più o meno estese a margini sfumati)
Aspetti color-Doppler
• vascolarizzazione parenchimale: variabile
• picchi sistolici: < 30 cm/s
NB: la diagnosi deve essere formulata sulla base della clinica
Basedow
Spessore lobare
Tralci iperecogeni
Margini lobulati
Noduli iperecogeni
Ipervascolarizzazione
Tiroidite cronica
Tiroidite cronica
Tiroidite cronica
Tiroidite subacuta
Tiroidite subacuta
Patologia nodulare
Caratteristiche di base
• numero di noduli
• tipo (solido, liquido, misto)
• ecostruttura (parenchimale e nodulare)
• forma / margini
• alone ipoecogeno (presenza, spessore, estensione)
• calcificazioni
• pattern vascolare
• trachea
• segni di invasione delle strutture adiacenti
• linfoadenopatie
Caratteristiche di base
- numero, tipo -
UNICO, SOLIDO
MULTIPLI, SOLIDI
LIQUIDO
MISTO
Caratteristiche di base
- ecostruttura nodulare e parenchimale -
Nodulo ipoecogeno, tiroide omogenea
Nodulo ipoecogeno, tiroide disomogenea
Nodulo isoecogeno
Nodulo iperecogeno
Caratteristiche di base
- forma, alone ipoecogeno -
Forma regolare
Forma irregolare
Alone presente, sottile
Alone assente
Caratteristiche di base
- calcificazioni -
A guscio
Macrocalcificazioni
Microcalcificazioni
Colloide densa
Caratteristiche di base
- pattern vascolare pattern NODULARE
Tipo I - assente
Tipo II – perinodulare
Tipo III – peri ed
intranodulare
pattern PARENCHIMALE
Tipo IV – diffuso
Caratteristiche di base
- invasione strutture contigue -
Tessuti molli
Muscoli pretiroidei
Vena giugulare
Criteri probabilistici di natura
BENIGNITA’
MALIGNITA’
• Anecogeni
•
•
•
•
• Iso-iperecogeni
• Macrocalcificazioni
• Calcificazioni a guscio
• Margini regolari
• Alone sottile e regolare
• Pattern vascolare tipo I-II
• Presenza di noduli simili
Ipoecogeni
Microcalcificazioni
Margini irregolari
Gettone solido vascolarizzato
in formazioni cistiche
• Alone assente / spesso
ed irregolare
• Pattern vascolare tipo III
• Adenopatie sospette
Formazioni solide
Formazioni solide
- citologia: forme follicolari -
Formazioni solide
- citologia: ca papillifero -
Formazioni solide
- citologia: ca papillifero -
Formazioni solide
- cito-istologia: ca follicolare -
Formazioni solide
- noduli caldi -
Formazioni solide
- noduli caldi -
Asimmetria lobi tiroidei
Vascolarizzazione peri ed intranodulare
Vsist > 1 m/s
Formazioni solide
- alcolizzazione -
basale
dopo 6 mesi
dopo 15 mesi
dopo 15 mesi
NODULO TIROIDEO
Formazione occupante spazio
distintamente palpabile nel contesto
della tiroide
Formazione occupante spazio non
palpabile, riconosciuta ecograficamente
CAUSE DI NODULO TIROIDEO
• Neoplasie della tiroide
– Adenoma
– Carcinoma
• Cisti
– Cisti semplici colloidali
– Tumori solido/cistici (emorragia, necrosi)
• Gozzo multinodulare
– Nodulo dominante in un gozzo
• Altre
– Tiroiditi
• Tiroidite subacuta, tiroidite linfocitaria, cronica, malattie
granulomatose
– Anormalità dello sviluppo
• Dermoidi
• Rare agenesie unilaterali dei lobi
NEOPLASIE DELLA TIROIDE
•
•
•
•
•
•
•
Carcinoma papillare
Neoplasie follicolari
Neoplasie a cellule di Hurthle
Carcinoma midollare
Carcinoma anaplastico
Linfoma
Metastasi
American Physicians Association, 2005
Elementi clinici suggestivi per la
diagnosi di carcinoma tiroideo in un
soggetto con nodulo tiroideo isolato
• Forte sospetto
– Anamnesi familiare di carcinoma midollare o neoplasia endocrina
multipla
– Rapida crescita del nodulo, specialmente durante terapia
soppressiva con L-tiroxina
– Nodulo duro
– Fissità del nodulo alle strutture adiacenti
– Paralisi delle corde vocali
– Linfoadenopatia regionale
– Metastasi a distanza
• Sospetto moderato
–
–
–
–
–
Età <20a o >70a
Sesso maschile
Anamnesi di irradiazione della regione cranio-cervicale
Nodulo >4cm o parzialmente cistico
Sintomi di compressione (disfagia, raucedine, disfonia, dispnea e
tosse)
LA GESTIONE DEL NODULO TIROIDEO
Imaging tiroideo (I)
• Ecografia
– Identifica i noduli non palpabili
– Calcola il volume preciso dei noduli e della
ghiandola
– Differenzia le cisti semplici (raramente maligne) dai
noduli solidi o misti (5% di malignità)
– E’ di supporto per procedure interventistiche
(agoaspirato, alcolizzazione, aspirazione di cisti,
laserterapia)
– Consente il monitoraggio degli effetti del
trattamento
– Modifica l’iter diagnostico in 2/3 dei soggetti con
noduli tiroidei palpabili (rilievo di cisti, noduli
multipli, noduli <1cm)
LA GESTIONE DEL NODULO TIROIDEO
Imaging tiroideo (II)
• Ecografia
– Caratteri ecografici associati a maggior rischio di
malignità:
•
•
•
•
•
•
Ecostruttura ipoecogena
Microcalcificazioni
Margini irregolari
Assenza di alone periferico
Segnale di color-doppler intranodulare
Evidenza di invasione o linfoadenopatia regionale
– L’ECOGRAFIA NON PUO’ REALMENTE
DISTINGUERE I NODULI BENIGNI E MALIGNI
LA GESTIONE DEL NODULO TIROIDEO
AGOASPIRATO (Fine-Needle Aspiration Biopsy)
INDICAZIONI ALLA FNAB
• Tutti i noduli non iperfunzionanti,
solidi o misti, da 1 cm di diametro
in su
GESTIONE DEL NODULO TIROIDEO
IN BASE ALLA FNAB
Nodulo tiroideo
Agoaspirato tiroideo
Diagnostico (85%)
Non
Diagnostico (15%)
Benigno
(75%)
Maligno (5%)
o
Sospetto (20%)
Nuova FNAB
FollowFollow-up
Nuova FNAB (6(6-12m)
Chirurgia
Diagnostico (50%)
Non diagnostico
(50%)
Basso Rischio
Follow up
Alto rischio
Chiurgia
Linfonodi loco-regionali
Compartimenti:
•
Centrale (VI)
prelaringeo, pre-paratracheale
•
•
Sottomentoniero (I)
Laterocervicale (II-III-IV)
superiore, medio, inferiore
•
Triangolo posteriore del collo
o spinale accessorio (V)
•
Mediastinico superiore (VII)
Stadiazione TNM
N1a
N1b
metastasi al livello VI
metastasi omolaterali, controlaterali o bilaterali
ai linfonodi cervicali o mediastinici superiori
Linfonodi loco-regionali
- caratteristiche da valutare Volume
Morfologia
• ovalare
• globosa
Ecostruttura
• ipoecogena
• omogenea / disomogenea
• simil tiroidea
Stria iperecogena centrale
• assente/ presente
Vascolarizzazione
• ilo singolo / ili multipli
CARCINOMA DIFFERENZIATO DELLA TIROIDE
LINEE GUIDA SIE-AIMN-AIFM PER IL TRATTAMENTO ED IL FOLLOW-UP
6.A PERSISTENZA DI MALATTIA E RECIDIVA IN SEDE LOCALE
Le recidive linfonodali rappresentano il 60-75% delle recidive locoregionali…
…
Î Nei casi di linfoadenopatia sospetta deve essere condotta
agoaspirazione ecoguidata della adenopatia per esame citologico ed
eventuale dosaggio della Tg sul liquido di lavaggio dell’ago (precedente
esame citologico non diagnostico, adenopatie di piccole dimensioni).
…
Linfonodi reattivi
Linfonodi laterocervicali sospetti
Metastasi linfonodali
Metastasi linfonodali
Linfonodi maligni da altra patologia
MAMMELLA
MAMMELLA
SIUMB, 2005
INDICAZIONI GENERALI ALL’ESAME ECOGRAFICO DELLA
MAMMELLA
• In associazione alla mammografia
• Definizione di natura delle opacità nodulari rilevate all’esame
mammografico
• Studio di tumefazioni palpabili in donne giovani (densità mammaria)
• Studio di tumefazioni palpabili in gravidanza ed allattamento
• Valutazione di impianti protesici
• Guida per l’agoaspirazione di lesioni non palpabili
• (?) Metodica di screening di tumori non palpabili,
mammograficamente non rilevabili (?)
INDICAZIONI DI SECONDO LIVELLO ALL’ECOGRAFIA DELLA
MAMMELLA
• Valutazione dell’eventuale infiltrazione
duttale
• Rilievo dell’interessamento linfonodale
• Ricerca di eventuali foci aggiuntivi al tumore
principale
• Esame di scelta nella valutazione diagnostica
non oncologica (valutazione della flogosi, dei
traumi o degli esiti e della mastodinia)
DOPPLER, COLOR-DOPPLER E POWER-DOPPLER NELLO STUDIO
DELLA MAMMELLA
•
•
•
•
Cisti
Fibroadenoma
Tumore fillode
Papilloma
• Neoplasie maligne
CISTI MAMMARIA
• Più frequente lesione benigna fra
35-50a
• In genere associata alla mastopatia
fibrocistica
• Possibile regressione spontanea
(dopo menopausa)
• Accuratezza US 100%
• Semplice o complicata
• Possono presentare vegetazioni
parietali, benigne (papillomi), più
raramente maligne (carcinomi)
Cisti con vegetazione e polo
vascolare (dd con cisti
corpuscolate): papilloma
TUMORE FILLODE
• Tutte le età, ma soprattutto
giovanile
• DD con fibroadenoma: difficile in
fase di quiescenza e se di piccole
dimensioni
• Più spesso di grandi dimensioni
• Maggiore tendenza a recidiva e a
degenerazione maligna (5%)
FIBROADENOMA
• Più frequente lesione benigna della mammella di tipo
solido
• Caratteristica dell’età giovanile
• Spesso multiplo e bilaterale
• All’US: forma regolare, prevalenza del D longitudinale,
ecogenicità variabile in rapporto alla quota cellulare e
al tessuto fibroadiposo
• Al Color-Doppler: scarsi segnali vascolari (non
superiori a 3) e periferici
FIBROADENOMA
PAPILLOMA
• Lesione iperplastica del rivestimento
dei grossi dotti retroareolari
caratterizzata da neoformazione che
dilata il lume fino a dimensioni
cistiche (papilloma intracistico)
• Spesso associata a secrezione del
capezzolo
• Diagnosi con galattografia
• Possibile associazione con
neoformazioni maligne
Ecografia nella neoplasia maligna della
mammella
• Migliora l’accuratezza diagnostica della mammografia,
aumentando sia la sensibilità (sino al 90%) che la
specificità (sino al 98%)
• Studio dell’angiogenesi tumorale con l’impiego del Color
e del Power Doppler
• Incremento delle potenzialità diagnostiche con l’uso
degli ecoamplificatori e dell’elastosonografia
(comportamento teso-elastico delle lesioni mammarie)
CARCINOMA MAMMARIO
•Distribuzione della neovascolarizzazione
•Morfologia (disposizione, tortuosità, irregolarità, presenza di shunts)
•Caratteristiche dinamiche (indici di pulsatilità e picco di velocità sistolica)
•Correlazione fra numero di poli vascolari e grading neoplastico
Doppler, Color-Doppler e Mezzi di Contrasto nella
Patologia Mammaria
• Vivace neovascolarizzazione che in oltre il 50% dei casi ha un
rapporto tra area color ed area solida in genere maggiore al 30% e
un numero di poli vascolari > 2
• Il 50% delle lesioni benigne presenza una vascolarizzazione assai
povera, prevalentemente periferica, con un rapporto fra zona color
ed area solida inferiore al 10% e numero di poli vascolari raramente
>1
• Differenziazione fra linfoadenopatie reattive e neoplastiche
• Diagnosi differenziale fra recidiva e cicatrice
• Parametri semeiologici dinamici (tempo di comparsa del mezzo di
contrasto e persistenza dell’enhancement)
GHIANDOLE SALIVARI
Parotide
Dimensioni
Sede
Dotto di Stenone
cm 4,5 x 3,5
loggia parotidea
3-4 mm di calibro, decorre nel
prolungamento anteriore
(porzione “masseterina”)
Rapporti anatomici ramo mandibola
mm. sternocleidomastoideo,
massetere e digastrico
articolazione temporo-mandibolare
n. faciale
condotto uditivo esterno
Parotide
Gh. sottomandibolare
Dimensioni
cm 3,5 x 1,5
Sede
loggia sottomandibolare
Dotto di Wharton
2-3 mm di calibro
Rapporti anatomici corpo mandibola
mm. miloioideo, ioglosso, digastrico
n. ipoglosso
linfonodi sub- e angolo-mandibolari
Gh. sottomandibolare
Ipertrofia semplice
Cisti
Calcolosi
Scialoadeniti
Sindrome di Sjögren
Pat. neoplastica benigna
Patologia
acute (batteriche e virali)
specifiche
lipoma
angioma
adenolinfoma
oncocitoma
adenoma pleomorfo
Pat. neoplastica maligna cr mucoepidermoide
o potenzialmente maligna cr adenoidocistico
cr epidermoide
adenocarcinoma
cr indifferenziato
linfoma non Hodgkin
Ascesso
Sarcoidosi
Patologia focale
Ruolo dell’ecografia
• Valutazione delle lesioni occupanti spazio (sede,
numero, struttura, margini, vascolarizzazione,
rapporti con strutture viciniori)
• Valutazione linfonodi locoregionali
Limiti
• Definizione di natura (benigna / maligna)
• Definizione della sede della lesione
Segni di probabile benignità
• Lesione liquida ben delimitata (cisti)
• Noduli omogenei con limiti ben definiti
• Aspetto tipico di adenolinfoma (tumore di Warthin) Formazione rotondeggiante, a margini regolari, con
sepimentazioni e zone liquide all’interno. Possono
raggiungere dimensioni cospicue. Bilaterale e multifocale.
• Aspetto tipico di adenoma pleomorfo (tumore misto) Formazione singola, solida, ipoecogena, omogenea, a
limiti netti. Potenzialmente degenera (4-8%).
Segni di probabile malignità
•
•
•
•
•
•
Lesioni solide, ipoecogene, a struttura disomogenea
Microcalcificazioni intranodulari
Aree liquide intralesionali a limiti sfrangiati (necrosi)
Margini irregolari
Invasione evidente di strutture limitrofe
Linfoadenopatie locoregionali di tipo neoplastico
Adenocarcinoma / carcinoma indifferenziato
Ecostruttura ipoecogena e disomogenea, aree di necrosi
emorragica, margini mammellonati, metastasi intraghiandolari
e linfonodali
Formazioni benigne
Formazioni benigne
Formazioni benigne
Formazioni
benigne
Linfonodi
Formazioni maligne