I deficit cognitivi in corso di
psicopatologia
Dott.ssa Lucia Ioime
Prof Luigi Janiri
Il concetto di base della neuropsicologia è che i
normali processi cognitivi siano correlati con il
funzionamento di specifici sistemi cerebrali
I danni a tali sistemi possono generare peculiari
disturbi che si manifestano con una serie di
alterazioni osservabili del comportamento e
valutabili con prove formalizzate.
E possono essere provocati da eventi patologici di diversa
natura:
NEOPLASIE
PROCESSI
DEGENERATIVI
INFEZIONI
Le funzioni cognitive si dividono in:
Funzioni esecutive
o di controllo
organizzazione delle azioni
in sequenze gerarchiche di
mete ed obbiettivi;
spostamento flessibile
dell'attenzione sulle
informazioni rilevate;
attivazione di strategie
appropriate e l'inibizione di
risposte non adeguate.
Le aree prefrontali sono considerate le funzioni
intellettive superiori
Nell’uomo questa regione è molto più sviluppata
rispetto alle altre aree corticali;
È estremamente ricca di connessioni efferenti ed
afferenti che la collegano a tutti i sistemi funzionali del
cervello;
È una delle strutture filogeneticamente ed
ontogeneticamente più recente, assume l’aspetto
definitivo solo durante la pubertà
Il direttore d’orchestra…
Questa regione è stata spesso paragonata ad un
direttore d’orchestra che riceve dalle restanti zone
cerebrali le informazioni relative all’ambiente esterno
ed interno e ai segnali emotivi e motivazionali e li
utilizza per decidere e pianificare i comportamenti
futuri controllando l’attività dei singoli moduli
cerebrali.
Si ritiene che le funzioni esecutive siano anatomicamente
correlate a diverse aree della corteccia cerebrale prefrontale,
ed ai relativi circuiti cortico-sottocorticali associati:
l'area prefrontale dorsolaterale sarebbe coinvolta
particolarmente nella astrazione e pianificazione di azioni.
l'area orbitofrontale (o ventromediale)sarebbe
coinvolta nella regolazione delle emozioni e nei processi
decisionali.
l'area del cingolo anteriore (soprattutto nella parte
dorsale) sarebbe coinvolta nel controllo della
motivazione e degli stimoli interferenti.
Nonostante queste caratteristiche anatomo-funzionali
Lesioni dei lobi frontali non producono deficit
intellettivi evidenti (Hebb 1945; Stuss e Benson 1984; 1987)
Goldstein (1944)
questi pz non presentano
deficit intellettivi quando i processi cognitivi
operano su informazioni già da tempo acquisite
Le loro prestazioni sono altamente deficitarie
quando il soggetto deve generare nuovi schemi di
comportamento
Le lesioni delle aree prefrontali sono state associate a
disturbi :
nei processi decisionali
intenzionali
motivazionali ed emotivi
deficit di concentrazione su compiti specifici
Attenzione disturbata
Aumentata distraibilità
Difficoltà nell’afferrare un insieme complicato di eventi
La sindrome frontale
1.
2.
3.
4.
5.
Incapacità di valutare, pianificare e programmare
strategie per l’esecuzione di un compito (Torre di Londra)
Incapacità a passare da un concetto all’altro e da uno
specifico comportamento a un altro (WCST)
Incapacità di inibire risposte comportamentali
automatiche non congrue con la situazione stimolo
(sindrome da dipendenza ambientale con
comportamenti d’uso e di imitazione)
Incapacità di inibire reazioni emotive inadeguate
(sindrome pseudodepressiva o pseudopsicotica)
Disturbi nei processi attentivi volontari (Trail making
test, Stroop test)
1 Incapacità di valutare, pianificare e programmare
strategie per l’esecuzione di un compito
Questo tipo di deficit è rilevabile in tutte quelle prove
in cui la soluzione del problema richiede la
pianificazione di una serie di azioni coordinate
La flessibilità nell’adottare strategie diverse a seconda
delle circostanze
La comprensione delle cause di errore per la scelta di
strategie alternative
Un test molto utilizzato a questo scopo è:
Il test della “Torre di
Londra” (Shallice 1988) in cui si
chiede al paziente di muovere
delle palline forate, poste in
una certa configurazione in
un’apposita struttura, fino a
raggiungere una nuova
configurazione bersaglio.
I pazienti con deficit
esecutivi durante il test non
riescono a formare la nuova
configurazione perché non
comprendono la necessità di
passare attraverso una o più
configurazioni intermedie
per raggiungere quella
bersaglio
2 Incapacità di passare da un concetto all’altro e da uno
specifico comportamento all’altro
Uno dei motivi che giustifica l’insuccesso dei pazienti
frontali consiste nelle perseverazioni:
Mettere in atto un comportamento rigido, non
flessibile, che porta ad
palesemente inadeguate
insistere
Infrangere di continuo le regole
in
strategie
Un test molto impiegato per lo studio delle
persverazioni è:
Il Wisconsin Card-Sorting
Test (Milner 1963) in cui ai
pazienti vengono mostrati, uno
alla volta, delle carte con disegni
che differiscono per numero,
forma, colore e viene loro chiesto
di disporli in pile secondo un
criterio da scoprire per prove ed
errori
I pazienti frontali hanno
prestazioni paragonabili ai
controlli per quanto riguarda
l’apprendimento del primo
criterio, ma mostrano gravissime
difficoltà per l’apprendimento
dei criteri successivi, perché
tendono ad applicare il primo
criterio appreso anche se
risultato sbagliato.
3 Incapacità di inibire risposte comportamentali
automatiche
Questo tipo di deficit causa la “sindrome
ambientale” (Lhermitte, 1983) caratterizzata da:
Comportamenti d’uso
Il paziente posto di
fronte ad alcuni oggetti li utilizza senza ragioni
precise né inviti a farlo.
Comportamenti di imitazione
Il paziente
imita gli atteggiamenti dell’esaminatore
4 Incapacità di inibire reazioni emotive inadeguate
Due classi di sindromi:
Sindrome pseudodepressiva
caratterizzata da apatia, abulia,
inerzia e tono dell’umore
depresso
Sindrome pseudopsicotica
caratterizzata da impulsività,
scherzosità, egocentrismo,
volubilità e tono dell’umore
euforico-maniacale.
Cranio di Phineas Gage, 1848
5 Deficit attentivi
Deficit dell’attenzione volontaria
Deficit dell’attenzione protratta nel tempo (attenzione
sostenuta)
Intensificazione patologica dell’attenzione automatica
Alcuni test per la misurazione delle capacità attentive
Stroop test (Stroop, 1935)
Trail Making test (Reitan, 1938)
Memoria
Funzioni
strumentali
Linguaggio
Calcolo
Prassie gestuali
Abilità visuo-spaziali e
costruttive
Gnosie
La memoria
Test per lo studio della memoria
Test delle 15 parole di
Rey
(Rey, 1958)
Test della figura
complessa di Rey
(Rey, 1959)
Deficit di memoria
La MBT e la MLT possono essere danneggiate
selettivamente, così come le componenti delle stesse
HM: Dopo lobectomia temporale deficit di MLT
(amnesia anterograda e retrograda)con risparmio della
MBT e del priming (Scoville e Milner 1957)
KF: Dopo lesioni alle regioni temporo-parietali sinistre
riportò solo deficit di MBT (Warrington e Shallice; 1970)
Il linguaggio
Sistema di comunicazione che permette di trasmettere
informazioni e conoscenze tra gli individui.
L’afasia è forse il disturbo cognitivo più evidente ed
invalidante e consiste in un deficit profondo delle capacità
di comprendere, elaborare e produrre messaggi
linguistici
I disturbi del linguaggio: Le afasie
Si distinguono in due classi
principali
AFASIE FLUENTI:
Deficit nella
comprensione verbale
(Wernicke, 1870) area 22
AFASIE NON FLUENTI:
Deficit nella produzione
verbale (Broca, 1861) area 44,45
I test linguistici
Test dei gettoni
(De Renzi e Faglioni, 1978)
Valuta la comprensione verbale
Gli stimoli del test sono costituiti da
trentasei ordini verbali di difficoltà
crescente, che il soggetto deve eseguire
operando su alcuni gettoni diversi per
forma, colore e grandezza
Test di fluenza verbale
(Novelli, 1986)
Valuta la fluidità verbale
Si chiede al soggetto di dire tutte le parole
che gli vengono in mente e che
cominciano con una determinata lettera
Il linguaggio scritto: lettura e scrittura
I disturbi nelle abilità di lettura
Dislessie
I disturbi nelle abilità di scrittura
Disgrafie
Spesso si aggiungono anche
Discalculie
La programmazione dei gesti
Riguarda la capacità di programmare ed eseguire
correttamente i gesti.
L’aprassia è un disturbo specifico della
programmazione motoria, se ne distinguono due
tipologie:
Aprassia ideativa, difficoltà nel programmare quali
movimenti eseguire.
Aprassia ideomotoria, non riuscire a programmare
come eseguire i movimenti.
Le abilità visuo-spaziali e costruttive
Riguardano tutte quelle capacità che permettono di
muoversi ed orientarsi nello spazio e progettare
strutture a partire da elementi semplici e
comprendono:
Disturbi spaziali
Disturbi dell’orientamento topografico
Disturbi del disegno o aprassia costruttiva
Il riconoscimento: Gnosie
Capacità di riconoscere oggetti o altre
classi di stimoli tramite i diversi
canali sensoriali.
Per ciascuna modalità esistono
agnosie specifiche, le quali
determinano un’incapacità di
riconoscimento attraverso quello
specifico canale sensoriale con
risparmio degli altri canali e in
assenza di deficit delle abilità
percettive elementari e di altri
disturbi cognitivi.
Le origini dei deficit cognitivi nella schizofrenia
Benché già Kraepelin (1919) avesse formulato una
sofisticata descrizione dei vari sottotipi di disturbi
dell’attenzione presenti nella Schizofrenia è stato tuttavia
Bleuler (1950) che ha fornito il contributo storicamente più
rilevante alla caratterizzazione dei deficit neurocognitivi
della schizofrenia, per come essi sono attualmente
concettualizzati.
Egli sostenne che i disturbi primari delle funzioni cognitive
elementari rappresentavano i fattori determinanti dei
cosiddetti disturbi del pensiero dei pazienti con
schizofrenia.
Secondo Bleuler il disturbo dell’attenzione passiva
assomigliava più al ritiro sociale o alla scarsa sensibilità
di risposta all’ambiente esterno: “è evidente che i
pazienti indifferenti o autistici prestano pochissima
attenzione al mondo esterno”.
Le altre alterazioni dei disturbi dell’attenzione,
descritti da Bleuler erano maggiormente assimilabili ai
deficit dell’attenzione sostenuta: “la tendenza generale
ad affaticarsi in alcuni casi comporta anche una rapida
diminuzione dell’attenzione”.
Nonostante Bleuler avesse già allora elaborato un
modello interpretativo che rappresenta tuttora il punto
di partenza degli studi riguardanti le disfunzioni
cognitive non è stato tenuto in adeguata
considerazione.
Le ipotesi sviluppate successivamente tendevano
ad attribuire i deficit cognitivi a fattori quali la scarsa
motivazione, i disturbi del pensiero e/o le allucinazioni,
la menomazione funzionale conseguente ai sintomi
positivi e gli effetti iatrogeni dell’istituzionalizzazione.
Nel corso degli anni ’80 dello scorso secolo è stata
formulata l’ipotesi che la schizofrenia rappresenti una
possibile conseguenza a lungo termine di una
anomalia precoce dello sviluppo neuronale (cosiddetto
modello del ‘neurosviluppo’).
Questo modello, che vede la schizofrenia come un
disturbo dello sviluppo prenatale e postnatale di
origine neuroevolutivo, ha costituito il punto di
partenza per una serie di studi in cui la malattia è stata
indagata in una prospettiva neurocognitiva.
Queste ricerche hanno introdotto un nuovo punto di
vista relativamente alle disfunzioni cognitive, facendo
ipotizzare che queste rappresentino una caratteristica
centrale e persistente della malattia, nonché uno dei
sintomi più importanti in relazione alla menomazione
del funzionamento psicosociale ed alle disabilità che
ne derivano.
I deficit cognitivi nella Schizofrenia
Le numerose evidenze oggi disponibili convergono
nell’indicare che nei pazienti con schizofrenia sono
presenti e dimostrabili deficit cognitivi multipli e
di differente gravità.
Una estensiva meta-analisi, che ha sintetizzato i
risultati di ben 204 differenti studi condotti su un
totale di 7.420 pazienti con schizofrenia
confrontati a 5.865 controlli sani ha mostrato con
chiarezza questo dato (Heinrichs at al; 1998).
L’attenzione in corso di Schizofrenia…
I dati disponibili fanno pensare che molti, ma non
tutti, i processi attenzionali (come l’allerta,
l’attenzione sostenuta, la rapida codifica e lo
spostamento) sono deteriorati a qualche livello nei
pazienti con schizofrenia.
Gli studi sui soggetti a rischio hanno inoltre
dimostrato che il deficit dell’attenzione sostenuta è
presente anche nei figli di pazienti con schizofrenia
(Asarnow at al; 1991).
Che relazione c’è tra i deficit attentivi della
Schizofrenia e quelli dell’ADHD?
Uno studio (Oie et al. 1999) ha confrontato le performance
cognitive di adolescenti all’esordio schizofrenico e di soggetti con
ADHD.
I soggetti con schizofrenia sembrano presentare un pattern
più generale di disfunzione cerebrale rispetto ai soggetti con
ADHD.
Il risultato dello studio dimostra che la menomazione
presente nella schizofrenia non può essere agevolmente
spiegata sulla base di un’anormalità dei processi attentivi:
il gruppo dei pazienti con ADHD ha capacità attentive
inferiori, ma nonostante ciò esibisce performance superiori
a numerosi test cognitivi che esplorano altri tipi di funzioni
cognitive.
I deficit di memoria nella Schizofrenia
Alcuni studi hanno riscontrato, nei pazienti con
schizofrenia, una prestazione scadente ai test che
esplorano la memoria a lungo termine episodica; i dati
ottenuti sembrano indicare una più marcata
compromissione della memoria verbale rispetto a
quella visuospaziale (Gold at al; 1992).
Deficit delle facoltà mnesiche sono stati osservati sia in
pazienti al primo episodio di malattia che in pazienti
cronici, il che rappresenta un’ importante conferma
del fatto che i disturbi della memoria rappresentano
una caratteristica essenziale della malattia (Tamlyn at
al; 1992; Duffy at al; 1994).
Inoltre, i deficit della memoria sembrano essere quelli
maggiormente discriminativi allorquando si
sottopongono a valutazione neuropsicologica dei
pazienti con schizofrenia o con altri disturbi psicotici o
affettivi (Verdoux at al; 2000).
Le funzioni esecutive nella Schizofrenia
Numerosi ricercatori, attraverso la somministrazione
del WCST, hanno potuto evidenziare che i pazienti con
schizofrenia presentano difficoltà nel comprendere
i cambiamenti nella modalità di categorizzazione,
nel rispondere ad un feedback e nella capacità di
astrazione (Fey at al; 1951), essi hanno difficoltà nei
concetti astratti e perseverano in risposte sbagliate.
In numerosi studi la prestazione al WCST non è
apparsa compromessa nei familiari di primo grado né
nei gemelli monozigoti non affetti dei pazienti con
schizofrenia, ciò suggerisce che, diversamente da
quanto riportato per altri deficit attentivi riscontrabili
in questo disturbo, la disfunzione delle più generali
abilità esecutive è legata non alla vulnerabilità alla
malattia, bensì alla sindrome schizofrenica stessa;
tuttavia ci sono anche risultati discordanti.
Goldberg at al; 1995
Inoltre, non è del tutto chiaro il ruolo di variabili quali
la durata della malattia e dell’ospedalizzazione; solo in
una limitata percentuale di pazienti con
sintomatologia lieve o moderata, non ospedalizzati, è
stata osservata una compromissione significativa della
prestazione al WCST, il che potrebbe indicare la
possibilità che un’aumentata perseverazione sia in
realtà specifica di un sottogruppo di pazienti, più
spesso cronici ed ospedalizzati affetti da una più
generalizzata compromissione cognitiva.
(Heinrichs at al; 1990; Butler at al; 1992)
Quale disturbo neurologico presenta anch’esso come
reperto cognitivo dominante i deficit esecutivi?
La malattia di Parkinson VS Schizofrenia
Ipotesi dopaminergica
(Schizofrenia)
Degenerazione dopaminergica
(Parkinson)
Deficit di linguaggio nella Schizofrenia
Nello studio della schizofrenia, forse la più ampia
discrepanza tra osservazione clinica e valutazione
neuropsicologica formale emerge nell’ambito dello
studio del linguaggio.
Se la conversazione del paziente affetto da un
disturbo schizofrenico è spesso caratterizzata dalla
mancanza di pronomi, dall’illogicità e dal
deragliamento, la performance a molti test per
documentare i deficit nei pazienti afasici, è di regola
conservata.
La percezione visuospaziale nella Schizofrenia
La performance di pazienti con schizofrenia è spesso risultata
non compromessa.
I test di localizzazione, che coinvolgono l’analisi spaziale,
come il disegno con blocchi, la ricostruzione di figure
(entrambi subtest della WAIS-R) ed il giudizio
sull’orientamento di linee hanno generalmente evidenziato
performance normali (Goldberg at al; 1990).
I test di riconoscimento degli oggetti, come il “facial
perceptual matching”, hanno invece dimostrato differenze
di gruppo più ampie rispetto a quelle riscontrate nei test
sulla localizzazione dell’oggetto (anche se spesso non
significative dal punto di vista statistico).
Funzioni motorie nella Schizofrenia
Esiste un’ampia letteratura che evidenzia l’esistenza di
anormalità nelle funzioni motorie in pazienti affetti da
schizofrenia.
Tendono, infatti, ad essere lenti nell’iniziare i movimenti, come è
dimostrato dai prolungati tempi di reazione; tale lentezza è
spesso complicata dalla complessità del compito richiesto.
Questa anormalità non rappresenta semplicemente un ritardo
psicomotorio, ma vi sono prove elettrofisiologiche che
dimostrano come l’elaborazione preparatoria volontaria, che
precede tipicamente l’inizio dell’atto motorio nei soggetti
normali, sia ritardata nei pazienti con il disturbo (Sing at al;
1992).
Sono stati riportati anche comportamenti gravemente
perseverativi in pazienti con schizofrenia che eseguivano compiti
grafomotori (Bilder at al; 1987).
Le anormalità motorie più estesamente documentate
nella schizofrenia coinvolgono il sistema
oculomotorio.
I farmaci neurolettici non sembrano avere effetti
significativi sul movimento oculare di inseguimento,
anche se altri farmaci psicotropi, come il litio, possono
peggiorarlo.
Questi deficit sono stati associati con una prestazione
deficitaria ai test neuropsicologici che esplorano le
funzioni frontali, suggerendo che il disturbo dei
movimenti oculari possa costituire un’altra
manifestazione della patologia frontale (Levy at al;
1993).
Conclusioni
L’ampio corpus di ricerche condotto negli ultimi 50
anni mostra con forza che ‘Una menomazione cognitiva
significativa nella schizofrenia è la norma’ (O’Carroll;
2000). Alcune aree sono più marcatamente deteriorate, in
particolare l’area delle funzioni esecutive.
I deficit cognitivi insorgono precocemente, molto spesso
prima dell’esordio conclamato del disturbo, indicando
quindi una predisposizione allo sviluppo della patologia
stessa.
Conclusioni/2
I pazienti con schizofrenia condividono con i parenti
di primo grado alcuni deficit cognitivi; tuttavia, le
menomazioni dei pazienti sono molto più estese e
gravi soprattutto al momento dell’esordio
schizofrenico.
La relazione tra sintomatologia positiva e disturbi
neuropsicologici è debole, ed anche la relazione tra
questi ultimi e la sintomatologia negativa è di limitata
entità.
Disturbo Bipolare
Il disturbo bipolare è oggi maggiormente considerato
come un continuum di gravità rispetto alla
schizofrenia e non come un disturbo categoricamente
separato;
Lo studio neuropsicologico di questi 2 disturbi può
aiutare nel definire meglio tale continuum di gravità;
Deficit cognitivi nel disturbo bipolare peggiorano la
prognosi clinica se non trattati adeguatamente;
Presenza costante di deficit cognitivi anche durante le
fasi eutimiche del disturbo bipolare.
Disturbo Bipolare VS Schizofrenia
Pz bipolari e schizofrenici mostrano entrambi deficit
cognitivi rispetto ai controlli sani.
Hanno dei profili simili di disfunzioni cognitive, ma i
deficit sono più severi negli schizofrenici.
Le differenze sembrano essere quindi solo quantitative
e non qualitative;
La severità dei deficit cognitivi nel disturbo bipolare
aumenta in soggetti con storia di psicosi, oltre ad un
esordio più precoce dei sintomi.
Fase Eutimica
Una recente metanalisi ha comparato 1423 soggetti bipolari
eutimici con 443 parenti di primo grado e 1524 controlli sani.
Pazienti e parenti presentavano entrambi deficit:
delle funzioni esecutive (inibizione della risposta, set-shifting e
attenzione sostenuta) e di memoria verbale;
Solo i pazienti: deficit in velocità di processamento, memoria visiva, e
fluenza verbale.
Rallentamento psicomotorio legato ai farmaci;
Deficit memoria verbale legata ad un’età precoce d’insorgenza del
disturbo;
Deficit d’inibizione della risposta endofenotipo del disturbo bipolare
(indizio delle basi genetiche della malattia)
Bora et al, 2009
Eutimia VS fasi di malattia
Diversi studi hanno messo in luce come i deficit
cognitivi (in particolare funzioni esecutive e memoria)
siano relativamente stabili anche durante le fasi
eutimiche, in maniera più lieve:
La fase eutimica non può quindi essere vista come
recupero clinico, a causa della persistenza di deficit
cognitivi.
Deficit cognitivi ed esiti funzionali
Un follow-up a 30 anni dalla dimissione ha messo in luce come il
33% dei pz bipolari mostrino una scarsa performance a lavoro ed
un ulteriore 24% abbiano smesso di lavorare a causa della
malattia (Tsuang et al, 1979);
Test di richiamo verbale e per le funzioni esecutive correlano con
un basso funzionamento sociale in bipolari eutimici (MartinezAran et al, 2007);
Una review ha messo in luce come la maggior parte degli studi
(12/13) riportino correlazioni significative tra deficit cognitivi e
scarso funzionamento nella vita quotidiana (Wingo et al, 2009);
Gli scarsi outcome sociali e lavorativi in pz bipolari sembrano
maggiormente correlare con i disturbi cognitivi che non con gli
stati dell’umore, a causa della loro persistenza durante le fasi
eutimiche (Latalova et al, 2011);
I deficit cognitivi in corso di dipendenza alcolica
Il corpus di lavori che indagano i deficit cognitivi degli
alcolisti è notevole, in particolare i reperti cognitivi
maggiormente riscontrati sono: il deficit delle funzioni
esecutive (Bickel et al 2012; Ioime et al 2014) e del
processamento visuo-spaziale (Bagga et al 2014).
Uno studio sperimentale
In uno studio prospettico longitudinale condotto presso il
DH del Policlinico Gemelli, i primi risultati:
No deficit della memoria verbale a breve e lungo termine;
2. Il 53% presenta deficit di memoria visuo-spaziale
(componenti rappresentazionali più carenti di quelle
costruttive);
3. Dopo 6 mesi d’astensione alcolica si evidenzia
miglioramento della memoria visuo-spaziale;
1.
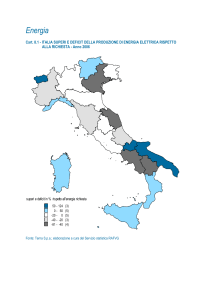
Uno studio sperimentale 2
Rey - RI; 9%
SPM 38; 18%
TMT P(B-A); 3%
STROOP IT; 12%
STROOP IE; 3%
Rey - RD; 9%
Rocf - RI; 29%
COPIA;
35%
Rocf - RD;
53%
MCST - EP; 24%
MCST - CAT; 18%
Conclusioni
La riproducibilità e la forza di questi risultati suggeriscono:
La necessità di integrare una approfondita valutazione
neuropsicologica nella più generale valutazione
diagnostica dei pazienti con disturbi psichiatrici;
Stimolare la ricerca in quest’area, al fine di individuare dei
sicuri marker di vulnerabilità, che potrebbero svolgere un
ruolo di grande importanza per la pianificazione e
realizzazione di interventi precoci in pazienti ad alto
rischio.
Mirare all’inserimento del deterioramento cognitivo tra i
criteri diagnostici nel DSM.
(Ioime et al 2014)