1
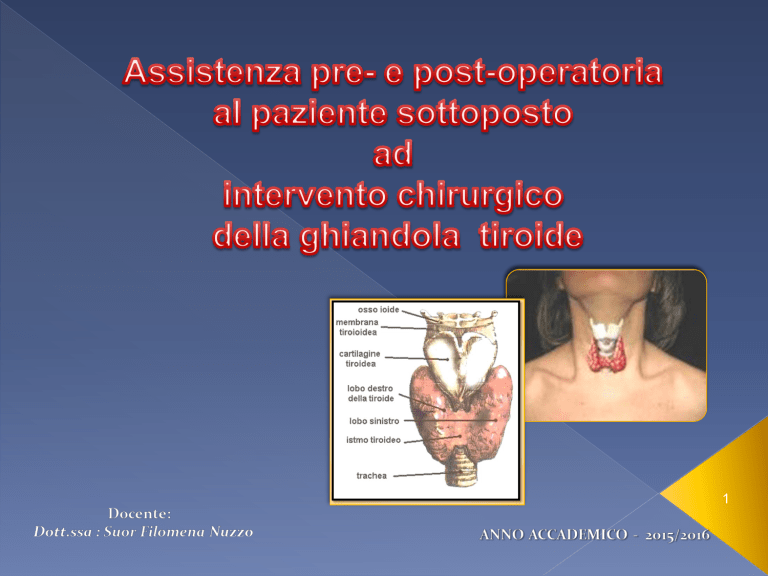
Ghiandola situata nel collo in posizione
mediana davanti alla laringe ed alla trachea.
È costituita da tante piccole formazioni
rotondeggianti (follicoli),ciascuna delle
quali presenta una cavità interna,piena di
una sostanza detta colloide, e un involucro
di cellule epiteliali che producono la
colloide e secernono l'ormone tiroideo. La
tiroide è uno degli organi più
abbondantemente vascolarizzati. Essa
secerne due tipi di ormoni: la
tirocalcitonina che controlla il calcio nel
sangue e le iodotironine, i cui effetti sono
rivolti essenzialmente al controllo del
metabolismo.
2
L’ATTIVITA ENDOCRINA DELLA TIROIDE, COME QUELLA DI ALTRE
GHIANDOLE A SECREZIONE INTERNA, E’ SOTTO IL CONTROLLO
DELL’IPOFISI ANTERIORE.
GLI ORMONI TIROIDEI ESPLICANO MOLTEPLICI AZIONI:
1.
2.
3.
4.
5.
AZIONE SUI PROCESSI METABOLICI: OSSIDAZIONE DELLE
CELLULE, ACCELERA SINTESI E DEMOLIZIONE DELLE PROTEINE.
AZIONE SULLA CRESCITA: SVILUPPO SOMATICO, PSICHICO E
SESSUALE DELL’INDIVIDUO
AZIONE SUL SISTEMA NERVOSO VEGETATIVO: ADRENALINA E
NORADRENALINA E’ POTENZIATA DAGLI ORMONI.
AZIONE SULLA TERMOREGOLAZIONE
SVILUPPO DELLA CUTE ED ANNESSI CUTANEI.
3
LA TIROIDE PRODUCE 3 ORMONI:
ORMONE TIROIDEO: comprende due diversi ormoni
prodotti dalla tiroide: TIROXINA (T4) E
TRIIODOTIRONINA (T3); aminoacidi che nella loro
struttura legano lo iodio.
CALCITONINA: secrezione non regolata dal TSH, ma in
risposta a elevati livelli plasmatici di Ca.
LO IODIO:
› Essenziale per la sintesi degli ormoni tiroidei;
carenza = disfunzione tiroidea
› Viene captato (ioduro) dal sangue e trasformato in iodio
molecolare + tirosina = T3 e T4.
4
5
Con il termine gozzo o struma si intende
un aumento di volume della tiroide non
dovuto a cause infiammatorie né tumorali,
caratterizzato clinicamente da livelli di
ormoni tiroidei nel sangue generalmente
normali (eutiroidismo). La causa più
comune di gozzo è la carenza iodica
6
Il requisito essenziale per la normale sintesi degli ormoni tiroidei è infatti
l’apporto di adeguate quantità di iodio, elemento scarsamente reperibile sulla
superficie terrestre; ne consegue che in quelle aree in cui la carenza iodica è
maggiormente importante, come in Sicilia, il contenuto di iodio negli alimenti
risulta insufficiente per la sintesi ormonale. Ad una minore produzione
ormonale consegue una maggiore stimolazione della tiroide da parte del TSH
(ormone di regolazione ipofisario), che ha come effetto l’aumento di volume
della ghiandola stessa.
Parliamo di gozzo endemico se è presente in più del 5% della popolazione
scolare di una determinata area, correlato generalmente a carenza iodica, e di
gozzo sporadico (≤ 5%)
7
TERAPIA:
il trattamento del gozzo varia in relazione alle sue dimensioni, alla presenza o meno di
noduli, all’eventuale sintomatologia associata e ai livelli ormonali in circolo.
La terapia può essere medica e chirurgica.
Terapia sostitutiva con l’ormone sintetico L-T4, per ridurre l’iperstimolazione e
quindi le dimensioni del gozzo, e in tutti i casi in cui si giunge al deficit ormonale.
Terapia chirurgica (tiroidectomia totale) seguita da terapia farmacologica sostitutiva,
per eliminare il danno estetico, in presenza di noduli sospetti o tendenti all’aumento
volumetrico, e in tutti i casi in cui sia presente compressione tracheoesofagea.
8
Dosaggio della calcitonina serica:
› Per escludere (soprattutto in caso di reperto citologico di neoplasia
follicolare) un carcinoma midollare della tiroide.
Ecografia del collo:
› 1) esame della tiroide,
› 2) studio ecografico della regione cervicale (per la ricerca di linfonodi
sospetti per metastasi),
› 3) agoaspirazione delle lesioni tiroidee coesistenti e di eventuali
adenopatie con esame citologico e dosaggio della tireoglobulina sul
liquido di lavaggio dell’ago.
9
Laringoscopia indiretta:
Per valutare la motilità delle corde vocali prima della terapia chirurgica.
Dosaggio del PTH e della calcemia:
Per documentare il funzionamento delle paratiroidi prima del trattamento
chirurgico.
Tac collo / Risonanza magnetica
10
PREMESSA
In tutti gli ambienti in cui ciò sia possibile, è auspicabile la
costituzione di un team multidisciplinare costituito da un
endocrinologo, un medico nucleare e un chirurgo esperto
in neoplasie del collo. A tale team dovrebbero poi afferire
citopatologi, anatomo-patologi, specialisti in diagnostica per
immagini e personale infermieristico esperti nella gestione di
pazienti con carcinoma tiroideo o patologia oncologica.
11
Stato psicologico del paziente: un primo compito dell’infermiere è comprendere
le necessità che tale stato di malattia impone, trattandosi di malattia oncologica:
creare un rapporto di fiducia e di empatia con il paziente è indispensabile per gestire
e attuare un’ottima assistenza:
Paura della morte
Perdita integrità della persona(deturpazione)
Modificazione del sè e dei rapporti con gli altri
Sono timori vissuti come insuperabili dal paziente
Attuare strategie di coping: Parlare al paziente con onestà e franchezza, ma in
tono ottimistico, delle prospettive di vita o di recupero post-operatorio lo aiuterà ad
accettarne meglio il disagio, riducendo cosi stress e depressione, che
influenzerebbero negativamente l’intero processo di cura.
12
RAGGIUNGIMENTO DI UN LIVELLO ADEGUATO DI CONOSCENZA :
una buona informazione preoperatoria ha dimostrato svariati esiti positivi per il
paziente quali riduzione dei tempi di degenza post-operatoria, della paura,
dell’ansia, dello stress psicologico e del dolore, aumento della collaborazione allo
svolgimento delle attività prescritte, soddisfazione, abilità nell’assunzione di
farmaci, uso di analgesici, recupero fisico, autonomia di movimento e grado di
preparazione per la dimissione.
DIMINUZIONE DELL’ANSIA E DELLO STRESS : spesso il paziente
proviene da un ambiente carico di stress e nervosismo dovuti proprio al tipo di
patologia. Può essere legittima la richiesta non infrequente di rimanere da soli,
rifiutando la presenza dei familiari
AUTONOMIA fisica raggiungibile al più presto possibile
13
Una buona assistenza infermieristica deve innanzitutto tener conto delle
condizioni psichiche e fisiologiche che caratterizzano questa tipologia di
paziente.
Un primo compito dell’infermiere è comprendere le necessità che tale stato
di malattia impone, trattandosi di malattia oncologica: creare un rapporto di
fiducia e di empatia con il paziente è indispensabile per gestire e attuare
un’ottima assistenza.
Parlare al paziente con onestà e franchezza, ma in tono ottimistico, delle
prospettive di vita o di recupero post-operatorio lo aiuterà ad accettarne
meglio il disagio, riducendo cosi stress e depressione, che influenzerebbero
negativamente l’intero processo di cura.
14
Il ruolo infermieristico inizia sin dal ricovero: è, infatti, l’infermiere ad
accogliere il paziente, a compilare la cartella clinica e infermieristica,
avendo cura di domandare al soggetto le eventuali allergie a farmaci e
la presenza di altre patologie oltre a quella per la quale è ricoverato
(per esempio se soffre o ha sofferto d’ipertensione, diabete, regressi
infarti, problemi cardiaci o respiratori).
15
INTERVENTO CHIRURGICO
Il carcinoma tiroideo differenziato ha una lenta evoluzione e prognosi generalmente buona, ma
resta comunque una neoplasia potenzialmente letale in una percentuale di casi non trascurabile.
› Pertanto il trattamento iniziale deve essere il più radicale possibile per eliminare tutti i
focolai tumorali e permettere un’ottima qualità della vita, evitando complicanze
iatrogene.
› Il trattamento del carcinoma tiroideo è chirurgico e si basa sulla tiroidectomia totale o
sub-totale. Spesso la precoce diffusione linfonodale rende necessario lo svuotamento
linfonodale centrale. La linfectomia laterocervicale, viceversa, è rappresentata
dall’evidenza ecografica di metastasi.
› La principale obiezione alla tiroidectomia totale è la possibilità di complicanze
chirurgiche a carico delle paratiroidi (ipoparatiroidismo) e dei nervi laringei ricorrenti
(paralisi cordale).
16
Ruolo infermieristico nella valutazione pre-operatoria
L’assistenza infermieristica pre-operatoria ha inizio dal momento in cui il
paziente viene affidato al personale del blocco operatorio e termina con
l’inizio dell’intervento chirurgico.
Il paziente viene condotto all’interno del Blocco operatorio chirurgico per
essere sottoposto all’intervento: l’infermiere provvederà alla sua
accoglienza considerando le condizioni di salute e prendendo in consegna
la cartella clinica.
17
La valutazione pre-operatoria è funzionale a ottenere informazioni diagnostiche e
prognostiche supplementari alla storia clinica con l’obiettivo di:
Fornire informazioni che possono confermare o mettere in dubbio l’iter diagnosticoterapeutico previsto; identificare condizioni non manifeste che posso richiedere
trattamenti prima dell’intervento chirurgico o modificare la scelta della tecnica
chirurgica o anestesiologica;
Ridurre il danno o aumentare il beneficio modificando, se necessario, il percorso
clinico;
Aiutare a valutare il potenziale rischio (prevedere la possibilità di informare il
paziente di un potenziale aumento del rischio);
Prevedere le possibili complicanze post-operatorie.
18
Di seguito verranno riportate le procedure da compiere per la preparazione di un
intervento di Tiroidectomia
Informazione pre-operatoria:
Una buona informazione preoperatoria ha dimostrato svariati esiti positivi per il
paziente quali riduzione dei tempi di degenza post-operatoria, della paura,
dell’ansia, dello stress psicologico e del dolore, aumento della collaborazione allo
svolgimento delle attività prescritte, soddisfazione, abilità nell’assunzione di
farmaci, uso di analgesici, recupero fisico, autonomia di movimento e grado di
preparazione per la dimissione.
Spetterà tanto al medico quanto all’infermiere professionale l’attuazione di suddetta
fase educativa /informativa.
19
La tricotomia è eseguita per di più esclusivamente negli uomini nella zona
sottostante il collo allo scopo di creare il campo sterile.
Laddove possibile, è comunque preferibile procedere alla chirurgia senza eseguire
la tricotomia piuttosto che utilizzare rasoi a lametta, questo per diminuire il rischio
d’infezione della ferita chirurgica.
Se il paziente è in grado di realizzare personalmente quest’azione, compito
dell’infermiere sarà istruirlo su come procedere e quale zona corporea trattare;
qualora invece il paziente presentasse difficoltà, sarà l’infermiere stesso che andrà
a effettuare la manovra cercando di praticarla il più vicino possibile al tempo
operatorio per diminuire il rischio dell’infezione della ferita chirurgica.
20
Detersione e disinfezione del sito chirurgico:
Compito dell’infermiere a tal proposito sarà di pulire e lavare a fondo la
regione dell’intervento e quella circostante, per rimuovere le grosse
particelle contaminanti, prima di eseguire la preparazione antisettica della
cute.
È preferibile usare un agente antisettico e praticare la preparazione della
cute in modo concentrico, muovendosi dal centro verso la periferia del sito
chirurgico. L’area preparata deve essere abbastanza estesa da permettere di
allungare l’incisione, per crearne di nuove e per l’inserimento di drenaggi,
se necessario.
21
Il digiuno pre-operatorio:
Il digiuno da solidi e liquidi prima dell’anestesia generale è, da molto tempo,
considerato di fondamentale importanza per la sicurezza del paziente, al fine di
ridurre il rischio di rigurgito del contenuto gastrico.
Ciò è legato al fatto che con l’induzione dell’anestesia, si determina la
cessazione, con entità variabile in relazione al livello dell’anestesia, dello
stimolo della tosse e della deglutizione, nonché la depressione dei riflessi
faringo-laringei.
Questi riflessi solitamente proteggono le vie aeree, quindi la riduzione del loro
funzionamento porta al rischio di aspirazione polmonare in presenza di rigurgito
dei contenuti gastrici o vomito.
22
Gestione degli effetti personali:
Prima di entrare in sala operatoria è necessario togliere e rimuovere effetti personali,
e se presenti, tutti i tipi di protesi adottate dal paziente che possono compromettere la
riuscita dell’intervento. Tali accessori saranno tolti dall’infermiera al momento della
premedicazione e saranno consegnati direttamente ai parenti da parte del paziente
stesso, o tramite l’operatrice professionale che segue la procedura che li consegnerà
ai familiari designati dal paziente. Verranno perciò rimossi gioielli (orecchini, anelli,
ciondoli e quant’altro), smalto dalle unghie, protesi (dentarie mobili, oculari e lenti a
contatto, protesi di arto e acustiche), tutti considerati rischi potenziali.
23
Consenso informato:
Il consenso informato è l’accettazione che il paziente esprime a un trattamento sanitario,
in maniera libera, e non mediata dai familiari, dopo essere stato informato sui modi di
esecuzione, sui benefici, sugli effetti collaterali e sui rischi ragionevolmente prevedibili,
sull’esistenza di valide scelte terapeutiche. Consenso deve significare partecipazione,
consapevolezza, informazione, libertà di scelta e di decisione delle persone ammalate.
La validità del consenso è connessa a una preventiva e completa informazione:
l’operatore sanitario ha l’obbligo di offrire gli elementi indispensabili perché la persona
che dovrà sottoporsi a un trattamento sanitario, sia sufficientemente informata sul tipo
di trattamento, alle possibilità terapeutiche, alle finalità, alla possibilità di successo, ai
rischi e agli effetti collaterali.
24
Assistenza infermieristica perioperatoria:
Il piano d’assistenza all’ingresso del paziente in sala operatoria dovrà prevedere:
posizionamento del malato sul letto operatorio
garantire la pervietà delle vie aeree che potrebbero essere ostruite dalla presenza
di materiale organico mediante l’aspirazione del cavo orale e delle vie aeree
monitoraggio e controllo dei parametri vitali
controllo delle eventuali sacche di raccolta dei liquidi organici con relativo
bilancio idrico e loro successiva sostituzione
controllo della cute e delle mucose
controllare l’eventuale stato d’ipotermia e provvedere all’eventuale riscaldamento
del paziente mediante l’utilizzo di apposite apparecchiature termiche
25
Ruolo infermieristico nella valutazione post-operatoria:
Terminata l’operazione chirurgica, il paziente entra nella fase postoperatoria, che riguarda tutte le attività che accadono dal momento in
cui il paziente è trasferito dalla sala operatoria e ha superato la fase acuta
del suo ricovero.
Un intervento chirurgico è sempre un evento “ traumatico ” per
l’organismo, che reagisce con modificazioni fisiologiche e metaboliche
controllate da stimoli neuroendocrini.
26
Questa risposta dell’organismo si osserva nel corso di ogni intervento
chirurgico anche non complicato, per questo l’immediato decorso postoperatorio, risulta estremamente delicato e critico per il paziente tanto
da richiedere una particolare attenzione assistenziale.
Questa fase richiede il controllo, attento e frequente, di numerosi
parametri tra cui la respirazione, i parametri vitali, il livello di
coscienza, le perdite ematiche, la somministrazione della terapia
endovenosa prescritta, lo stato emotivo, il dolore.
27
Nelle fasi successive, inoltre, l’attenzione deve essere rivolta alla ripresa
dell’eliminazione, dell’alimentazione e della mobilizzazione della persona.
La
prima
valutazione
post-operatoria
deve
essere
realizzata
immediatamente al ritorno del paziente dalla sala: i valori rilevati fungono
da riferimento per le valutazioni successive delle condizioni della persona
e consentono di rilevare se si sono verificati dei problemi nel tragitto dalla
sala operatoria.
Questa valutazione può essere fatta sia dal medico responsabile, che
dall’infermiere responsabile, che riferirà immediatamente la presenza di
alterazione dei parametri rilevati.
28
L’infermiera monitorerà e assisterà il paziente nell’immediato post-operatorio
ponendo attenzione a:
Predisporre un ambiente sicuro
Recupero degli effetti dell’anestesia
Recupero dello stato fisiologico (ritorno delle funzioni motorie e sensoriali)
Stabilizzazione dei segni vitali, orientamento temporo-spaziale
Eventuali complicanze
Controllo temperatura corporea
Gestione del dolore
Efficacia terapeutica
Accertamento dei livelli di coscienza
Cura di sé
29
Si assumerà responsabilità sulla corretta esecuzione delle seguenti
mansioni:
1. Mobilizzazione del paziente:
A seguito di un intervento di Tiroidectomia totale, appena il paziente ha
ripreso conoscenza viene fatto distendere sul dorso, ed è molto importante
che rimanga disteso e mantenga tale posizione soprattutto nelle prime 12
ore.Sarà necessario che mantenga fermo il collo, non faccia movimenti
bruschi cosi da evitare che il capo subisca contraccolpi che oltre a poter
compromettere la riuscita dell’intervento, possono causare ipotensione.
30
2. Informazione ed educazione del paziente e dei parenti:
L’infermiere informerà il paziente (e i familiari) descrivendo la giusta postura che
dovrà mantenere, e tenendolo informato di quando potrà assumere liquidi o
alimenti per OS. Riferirà notizie connesse ai tempi di rimozione di eventuali
drenaggi, spiegando l’importanza che questi rivestono per la ripresa dello stato di
salute.
31
Un’ottima educazione terapeutica è importante per garantire supporto
emotivo, rassicurare, e coinvolgere il paziente e i parenti nel processo di
cura.
3. Accertamento funzionalità respiratoria:
L’infermiere prenderà atto della rilevazione di parametri respiratori quali
saturazione dell’ossigeno (SpO2); frequenza respiratoria (14-18atti il
minuto); percentuale di ossigeno e anidride carbonica; caratteristiche del
respiro; movimenti del torace; ricerca dei segni di ostruzione bronchiale.
32
4. Accertamento funzionalità cardiovascolare e stabilità emodinamica:
Importante per la prevenzione e il riconoscimento precoce delle complicanze legate
all’intervento: saranno controllate pressione arteriosa (PA); pressione venosa centrale
(PVC); frequenza cardiaca (FC); ricerca della presenza dei segni clinici dello shock.
5. Controllo del dolore post-operatorio:
L’infermiere si occuperà di prendere informazioni riguardo alle caratteristiche del
dolore, alla sua localizzazione e qualità, attraverso il rilievo di segni soggettivi e
segni oggettivi (aumento della frequenza cardiaca e della pressione arteriosa,
atteggiamento di difesa, irrequietezza e irritabilità del paziente).
Una volta riconosciuta la causa del dolore, s’impegnerà nel controllo della risposta
allo stesso.
33
6. Controllo del sito d’incisione e sistemi di drenaggio:
L’infermiere controllerà principalmente l’integrità e l’adesione della medicazione (poiché
il movimento potrebbe avere causato sanguinamento); il corretto funzionamento dei
drenaggi e il loro ancoraggio, (qualora presenti); l’aspetto esterno della cute nel sito
d’incisione; e s’impegnerà nell’osservazione e nell’identificazione precoce di
complicanze quali ostruzioni, emorragie.
7. Registrazioni infermieristiche:
L’infermiere si dedicherà all’acquisizione d’informazioni e dati per pianificare
l’assistenza post-operatoria in merito a: tipo e durata dell’intervento; tipo di anestesia
utilizzata; eventuali problematiche che possono essersi verificate durante l’intervento;
liquidi e terapie somministrate; parametri vitali; prescrizioni anestesiologiche o
chirurgiche.
34
POSTURA: a seguito di un intervento di tiroidectomia totale, appena il paziente ha
ripreso conoscenza viene fatto distendere sul dorso, in posizione semiseduta con la
testa elevata e col sostegno di cuscini (è molto importante che rimanga disteso e
mantenga tale posizione soprattutto nelle prime 12 ore).
Sarà necessario che mantenga fermo il collo, non faccia movimenti bruschi cosi da
evitare che il capo subisca contraccolpi che oltre a poter compromettere la riuscita
dell’intervento, possono causare ipotensione.
Potrà aiutarsi nel sostenere il collo con le mani nella parte posteriore.
INFORMAZIONE/EDUCAZIONE AL PAZIENTE E FAMILIARI:
Descrivere la giusta postura che dovrà essere mantenuta. Riferirà notizie connesse
ai tempi di rimozione di eventuali drenaggi, spiegando l’importanza che questi
rivestono per la ripresa dello stato di salute.
35
ACCERTAMENTO DELLA
FUNZIONALITA’RESPIRATORIA:
L’infermiere prenderà atto della rilevazione di parametri respiratori quali
saturazione dell’ossigeno (SpO2); frequenza respiratoria (14-18atti il minuto);
percentuale di ossigeno e anidride carbonica; caratteristiche del respiro;
movimenti del torace; ricerca dei segni di ostruzione bronchiale.
Talvolta un edema della glottide, la formazione di un ematoma o una lesione
del nervo ricorrente, possono provocare difficoltà respiratorie: tutto deve
essere repentinamente segnalato.
36
Accertamento funzionalità cardiovascolare e stabilità emodinamica
Importante per la prevenzione e il riconoscimento precoce delle complicanze legate
all’intervento: saranno controllate pressione arteriosa (PA); ev. pressione venosa
centrale (PVC); frequenza cardiaca (FC); ricerca della presenza dei segni clinici dello
shock.
Controllo del dolore post-operatorio
L’infermiere si occuperà di prendere informazioni riguardo alle caratteristiche del
dolore, alla sua localizzazione e qualità, attraverso il rilievo di segni soggettivi e
segni oggettivi (aumento della frequenza cardiaca e della pressione arteriosa,
atteggiamento di difesa, irrequietezza e irritabilità del paziente).
Deve essere scrupolosamente rispettata la somministrazione di t. analgesica.
Il paziente deve stancarsi il meno possibile: anche parlare può essere
faticoso: Osservazione della variazione di voce.
37
Controllo del sito d’incisione e sistemi di drenaggio
L’infermiere controllerà principalmente l’integrità e l’adesione della
medicazione; il corretto funzionamento dei drenaggi e il loro ancoraggio;
l’aspetto esterno della cute nel sito d’incisione; e s’impegnerà
nell’osservazione e nell’identificazione precoce di complicanze quali
ostruzioni, emorragie.
38
Intervento infermieristico nella gestione dell’emorragia postoperatoria
L’emorragia si verifica in genere nelle prime 24 ore post-operatorie (il 75% delle quali
nelle prime 12 ore) e del tutto eccezionalmente oltre le 24 ore.
Raramente l’emorragia è dovuta al cedimento di una legatura vascolare, mentre la
causa di gran lunga più frequente deriva da un accesso ipertensivo post-operatorio,
specie in pazienti già ipertesi nel pre-operatorio.
Per questo motivo è importante eseguire un attento monitoraggio pressorio nei pazienti
operati, almeno per le prime 12 ore dopo l’intervento, accorgimento che in molte
casistiche, ha fatto crollare la percentuale di emorragie post-operatorie.
39
Intervento infermieristico nella gestione di lesioni delle paratiroidi:
IPOCALCEMIA
Le lesioni delle paratiroidi sono dovute in genere all’avulsione accidentale ma possono
verificarsi anche in relazione ad una loro devascolarizzazione dovuta alla preparazione
chirurgica.
In genere non basta l’asportazione di una singola paratiroide a determinare
l’ipoparatiroidismo post-operatorio, giacché le paratiroidi residue sono sufficienti ad
assicurare buoni livelli di paratormone nel sangue.
L’ipoparatiroidismo può essere transitorio o definitivo (se persiste oltre i 6 mesi
dall’intervento) e può essere una patologia estremamente invalidante per il paziente; si
evidenzia dopo qualche ora dall’intervento, raramente dopo qualche settimana o mese.
40
L’ipoparatiroidismo post-operatorio determina una riduzione più o meno
severa dei livelli di calcio nel sangue (ipocalcemia) che provoca una
sintomatologia caratterizzata da un aumento dell’eccitabilità neuromuscolare
che si evidenzia con vari gradi di parestesie (formicolii alle estremità e
intorno alla regione buccale, senso d’intorpidimento muscolare ecc.), fino ad
arrivare alla cosiddetta “crisi tetanica” caratterizzata dalla contrazione di
diversi gruppi muscolari, in particolare di quelli facciali (trisma) e di quelli
del carpo.
41
L’ipocalcemia post-operatoria precoce e reversibile è la più frequente: essa è in genere
legata a ischemia intra-operatoria delle paratiroidi, irrorate dagli stessi vasi della tiroide,
e regredisce entro pochi giorni o settimane dall’intervento.
Negli ultimi anni la percentuale d’ipocalcemia post-operatoria è diminuita
sensibilmente grazie all’utilizzo di una profilassi con Vit. D e sali di calcio per bocca .
La sintomatologia dipende dalla gravità dell’ipocalcemia e dalla velocità della sua
comparsa.
A seguito di prescrizione medica, l’infermiere si occuperà dei necessari controlli
periodici della calcemia (inizialmente ogni 3 giorni, quindi una volta a settimana e
infine, dopo documentata stabilizzazione, ogni mese), eseguiti sia per valutare se il
danno è permanente, sia per evitare fenomeni di sovradosaggio.
42
Nell’ipoparatiroidismo cronico se non vengono assunte preparazioni di calcio è cruciale
la dieta, che dovrebbe essere ricca di latte e latticini, e associata all’uso di acque di
acquedotto (o a contenuto noto di calcio), possibilmente senza l’uso di acque
oligominerali prive di calcio. Compito del medico e dell’infermiere sarà quindi anche
quello di predisporre il paziente a una dieta equilibrata da seguire nel periodo
successivo alla cura.
Nei casi più gravi come l’ipocalcemia acuta con tetania, che rappresenta
un’emergenza endocrina, si richiede un trattamento immediato (subito dopo aver
eseguito un prelievo per la calcemia) con l'infusione EV di sali di Ca.
L’infermiere preparerà il calcio gluconato, che può essere somministrato EV sotto
forma di 10 ml di soluzione al 10% in 10 minuti. Nelle successive 12-24 ore possono
essere
necessarie
infusioni
ripetute
o
l'aggiunta
di
un'infusione
43
continua.
La lesione del nervo laringeo inferiore, detto comunemente ricorrente, può essere
transitoria o permanente, monolaterale o bilaterale. La corda vocale innervata dal
nervo lesionato rimane, transitoriamente o permanentemente, paralizzata in posizione
semichiusa, con modificazione del tono della voce che sarà indebolito e bitonale.
Se sono lesionati entrambi i nervi, le due corde paralizzate in posizione semichiusa
possono ostacolare il passaggio dell'aria ai polmoni ed esporre al rischio di asfissia. In
questi casi è necessario intubare immediatamente il paziente, per consentire una
respirazione assistita meccanicamente.
44
In questa situazione, l’obiettivo è quello garantire la pervietà delle vie
aeree superiori e consentire una ventilazione adeguata.
L’assistenza infermieristica durante l’intubazione prevede prima di tutto
un’adeguata informazione al paziente sulla manovra che verrà effettuata,
ove il suo stato di coscienza lo consenta.
45
Monitorizzare il paziente e assicurarsi che sia portatore di un accesso venoso periferico
(in caso contrario, provvedere al posizionamento prima dell’inizio dell’intubazione).
L’infermiere organizzerà poi tutti farmaci necessari all’intubazione, e i farmaci
d’urgenza, poiché resta comunque una manovra ad alto rischio.
Preparerà il tubo (che sarà lubrificato e sarà controllata la tenuta della cuffia gonfiandola
con la siringa); dopodiché si farà assumere al paziente la posizione più idonea,
collocandolo supino, con il collo lievemente flesso e il capo esteso.
Prima della manovra d’introduzione del tubo, l’infermiere pre-ossigenerà il paziente,
ventilando con maschere facciali e con ossigeno ad alte percentuali. L’infermiere
assisterà il medico durante la manovra, controllando costantemente i parametri vitali e
aspirando eventuali secrezioni presenti.
46
Spesso il paziente non è adeguatamente preparato ai problemi d'ordine fisico ed
emotivo causati dall'ipotiroidismo e dalla cura del cancro alla tiroide.
L'opinione pubblica non è a conoscenza di molte implicazioni relative alle patologie
della tiroide: il team ha il compito di educare il paziente e le persone che gli sono
vicine.
E’ lo stesso paziente che dovrà assicurarsi che gli alimenti rientrino nella dieta della
cura alla tiroide. Ogni paziente potrà reagire in maniera diversa al trattamento,
avvertendo solo alcuni o molti dei sintomi di cui sopra; per questo alcuni rimedi basati
sul buonsenso talvolta risultano particolarmente utili.
47
Il paziente che presenta condizioni di ipotiroidismo sempre più
accentuate, sperimenterà il rallentamento delle proprie funzioni
vitali Potrà inoltre avvertire sintomi di depressione, sentirsi di
cattivo umore o triste. Oppure, sentirsi particolarmente stanco.
La reazione è decisamente soggettiva e ogni tipo di trattamento
determina
risposte
diverse
a
seconda
del
paziente.
48
Alimenti che si possono consumare
Riso
Crusca di riso
Frutta
Orzo
Crusca di frumento
Legumi
Cereali con grani interi
Tuberi
49












