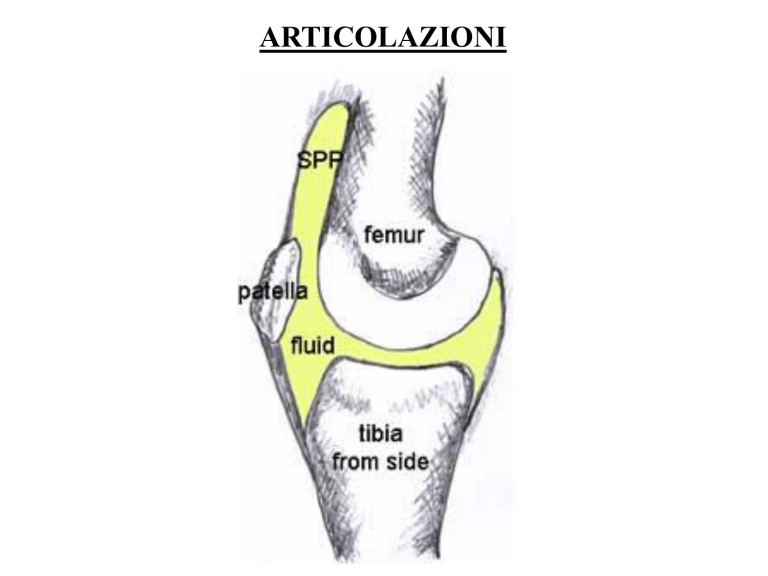
ARTICOLAZIONI
PATOLOGIE DEGENERATIVE DELLE ARTICOLAZIONI : ARTRITI
• ARTRITE REUMATOIDE
•ARTRITE REUMATOIDE GIOVANILE
•ARTRITE ENTEROPATICA
•ARTRITE PSORIASICA
•ARTRITI INFETTIVE
•GOTTA
ARTRITE REUMATOIDE
• L’artrite reumatoide (RA) è una malattia infiammatoria cronica sistemica in cui una
poliartrite cronica colpisce le diartrosi in maniera simmetrica e bilaterale.
• Di solito vengono colpite le articolazioni interfalangee e metacarpofalangee, i gomiti, le
ginocchia e la colonna vertebrale.
• La malattia insorge usualmente nella terza e quarta decade, ma la frequenza aumenta con
l’età fino ai 70 anni. Può comunque presentarsi ad ogni età. Colpisce l’1-2% degli adulti e
l’incidenza è maggiore tra le donne rispetto agli uomini.
• Di solito le articolazioni degli arti sono interessate contemporaneamente e in modo
simmetrico.
• Il decorso della malattia è variabile e spesso è contraddistinta da remissioni e fasi acute.
Lo spettro delle manifestazioni cliniche varia da una malattia poco evidente a una grave,
distruttiva e invalidante.
•Il meccanismo immunologico svolge un ruolo importante nella patogenesi della RA
PATOGENESI
Si ritiene che l’artrite reumatoide sia una malattia autoimmune
• Edema
• Infiltrazione di celllule infiammatorie:
linfociti B
Linfociti T helper
plasmacellule
macrofagi
• Aumento della vascolarizzazione
• Aggregazione di fibrina organizzata che
ricopre porzioni di sinoviale e galleggia
nella spazio articolare come granuli di riso
• Accumulo di neutrofili nel liquido
sinoviale e sulla superficie della sinoviale
•Attività osteoclastica nell’osso sottostante
con formazione di erosioni
• Formazione di panno, che è una massa di
sinoviale e di stroma sinoviale costituito da
cellule infiammatorie, tessuto di
granulazione e fibroblasti che cresce sulla
superficie articolare causandone l’erosione
• Un’infiammazione di tendini, legamenti e
occasionalmente del muscolo scheletrico
adiacente accompagna spesso l’artrite
ARTRITE REUMATOIDE
Le mani di un paziente con artrite reumatoide avanzata presentano gonfiore delle articolazioni
metacarpo-falangee e la tipica deviazione ulnare delle dita.
NODULO REUMATOIDE
A.
B.
Un paziente con artrite reumatoide mostra un nodulo di un dito
L’aspetto istologico di un nodulo reumatoide presenta un’area centrale di necrosi circondata
da macrofagi e palizzata da un infiltrato infiammatorio cronico.
ARTRITE GOTTOSA (GOTTA)
•
La gotta comprende un numero eterogeneo di malattie il cui comune denominatore è un
incremento dell’acido urico sierico e il deposito di cristalli di urato nella articolazioni e a
livello renale.
• La gotta è caratterizzata da un’artrite acuta e cronica.
Le basi puriniche vengono sintetizzate a partire da precursori non purinici oppure derivano da purine
preformate assunte con la dieta. Sono poi catabolizzate a ipoxantina o incorporate negli acidi nucleici.
Anche la degradazione degli acidi nucleici e delle purine della dieta produce ipoxantina. L’ipoxantina
viene convertita ad acido urico, che poi viene escreto nelle urine.
La gotta può derivare da:
a) un’iperproduzione di purine,
b) un aumento del catabolismo degli acidi nucleici, come avviene in caso di ricambio
cellulare aumentato
c) un diminuito riutilizzo delle basi puriniche libere,
d) una diminuzione dell’escrezione urinaria di acido urico
In un soggetto normale un’elevata assuzione nella dieta di cibi ricchi di purine, in
particolare carne, non porta a iperuricemia e alla gotta. La maggior parte dei casi (85%) di
gotta deriva da un deficit ancora inspiegabile dell’escrezione renale di acido urico.
PATOGENESI
ARTRITE GOTTOSA: Risultato finale comune ad un gruppo di disordini metabolici caratterizzati
da iperproduzione di acido urico, caratterizzata dalla precipitazione di monourato di sodio nelle
articolazioni
A.
i tofi gottosi delle mani appaiono
come noduli multipli, gommosi,
uno dei quali è ulcerato
B.
La sezione trasversale di un dito
mostra la raccolta tofacea di
cristalli di urato simili a pasta di
dentrificio
C.
La sezione istologica evidenzia i
cristalli di urato di sodio di colore
brunastro nell’osso
D.
L’immagine istologica a forte
ingrandimento alla luce polarizzata
con un filtro compensatorio al
quarzo mostra la birifrangenza
negativa dei cristalli
E.
La sezione trasversale del tofo
mostra
una
reazione
gigantocellulare che circonda una
lesione amorfa, rosacea, in cui i
cristalli di urato sono dissolti
durante la processazione
PATOLOGIE DELLE ARTICOLAZIONI : OSTEOARTROSI
L’osteoartrosi (OA) o artropatia degenerativa, è la più comune affezione articolare ed è
una delle condizioni più invalidanti nelle nazioni sviluppate.
La malattia si caratterizza per la progressiva erosione della cartilagine articolare, che si
manifesta elle articolazioni che sopportano i carichi maggiori e nelle dita degli anziani o
nelle articolazioni dei giovani soggette a traumi. Il termine indica una patologia
infiammatoria. Tuttavia, benchè possano essere presenti cellule infiammatorie, l’OA è
considerata una patologia intrinseca della cartilagine articolare in cui le alterazioni
biochimiche e metaboliche portano alla sua degradazione.
Nella maggioranza dei casi, l’OA compare insidiosamente, senza apparente causa iniziale,
come un fenomeno di invecchiamento. Nel 5% dei casi l’OA può comparire in individui
più giovani che presentano qualche condizione predisponente, come precedenti lesioni
trumatiche microtrumatiche o macrotraumatiche a una articolazione, una malattia
congenita dello sviluppo di una o più articolazioni, o alcune malattie sistemiche di base
come diabete o marcata obesità.
FATTORI: invecchiamento ed effetti meccanici
Grave artrosi con piccole isole di residua cartilagine
1. Superficie articolare eburnea
2. Cisti subcondrale
3. Cartilagine articolare residua
Grave artrosi dell’anca. Lo spazio articolare è assotigliato, e vi è
sclerosi subcondrale con diffuse cisti ovali radiotrasparenti e
formazione di osteofiti periferici
GUARIGIONE DI UNA FRATTURA
A. Subito dopo una frattura si forma un grande coagulo ematico nel tessuto subperiosteo, nei tessuti molli circostanti e nel canale
midollare. L’osso nella sede della frattura è frastagliato. B. La fase infiammatoria del processo di guarigione della frattura è caratterizzata
dalla neovascolarizzazione e dall’inizio dell’organizzazione del coagulo. Poichè gli osteociti nel sito della frattura sono morti, le lacune
sono vuote. Gli osteociti della corticale sono necrotici ben oltre la rima della frattura, a causa della recisione traumatica delle arterie
perforanti che provengono dal periostio. C. La fase riparativa è caratterizzata dalla formazione del callo cartilagineo e di osso reticolare
vicino alla sede della frattura. I margini frastagliati della corticale originaria sono stati rimodellati ed erosi dagli osteoclasti. Il canale
midollare è stato rivascolarizzato e contiene osso reticolare, e così anche il periosteo. D. Nella fase di rimodellamento, durante la quale
viene rivitalizzata la corticale, l’osso reattivo può essere lamellare o reticolare. Il nuovo osso si organizza lungo le linee di forza. Viene
mantenuta un’intensa attività osteoclastica e osteoblastica.
PATOGENESI DELL’OSTEOMIELITE EMATOGENA
A. La metafisi, l’epifisi e la cartilagine di accrescimento sono normali. Un piccolo microascesso si sta formando a
livello delle anse capillari. B. L’espansione del focolaio settico stimola il riassorbimento delle trabecole dell’osso
adiacente. Osso reticolare comincia a circondare il focolaio. L’ascesso si espande nella cartilaginee stimola la
produzione di osso reattivo dal periostio. C. L’ascesso, che continua ad espandersi attraverso la corticale al tessuto
subperiostale, disseca le arterie perforanti che garantiscono l’apporto ematico alla corticale, inducendone a necrosi.
D. Questo processo si estende all’articolazione, l’episi, e poi drena attraverso la cute. L’osso necrotico è detto
sequestro. L’osso vitale che circonda il sequestro è detto involucro.
OSTEOMIELITE CRONICA
A. In questo paziente con osteomielite cronica la cute che sovrasta l’osso infetto è ulcerata e si nota una fstola sul
calcagno. B. Dopo amputazione del piede, una zoa sagittale mostra una fistola (freccia dritta) che collega l’osso
infettato con la superficie cutanea. Il tessuto bianco (freccia curva) è un carcinoma squamoso infiltrante insorto
sulla cute.
OSTEOMIELITE DEL CORPO VERTEBRALE
A. L’osteomielite batterica si estende da un corpo vertebrale all’altro per invasione diretta del disco vertebrale e può in
realtà spingere anche posteriormente il midollo spinale. La sequenza dagli eventi nel canale midollare è simile a quella
delle ossa lunghe. B. Nell’osteomielite tubercolare l’osso è distrutto dal riassorbimento delle trabecole osee, che
determina un collasso delle vertebre ed una fuoriuscita del disco intervertebrale. I Bacilli Tubercolari non possono
penetrare direttamente nel disco intervertebrale, ma piuttosto si estendono da una vertebra all’altra quando la pressione
meccanica fa fuoriuscire il disco.
MALATTIE MUSCOLARI
• Sono tutte le patologie a carico dei muscoli scheletrici volontari che costituiscono le strutture
muscolari degli arti superiori ed inferiori, del tronco del collo e della faccia. Coinvolgono la
funzione contrattile del muscolo striato, che, nel suo insieme, costituisce il 40% circa della
massa corporea totale.
•Come si presentano: per la maggior parte, le malattie muscolari non neoplastiche
si presentano a causa di debolezza, atrofia o dolore muscolare.
Si distiguono tre gruppi:
1.
DISTROFIE MUSCOLARI (miopatie primarie): malattie muscolari ereditarie,
trasmesse per via dominate o recessiva, che di solito provocano una degenerazione
progressiva. Sono classificabili a seconda della modalità di trasmissione ereditaria, del
quadro clinico dei muscoli interessai e sempre più spesso, man mano che progradiscono
le conoscenze sui geni nteressati, con tecniche di biologia genetica molecolare.
2.
MIOPATIE: gruppo di condizioni di eziologia diversa, raggruppate insieme a causa di
un predominante effetto sul muscolo.
3.
MALATTIE NEUROGENE ed, in particolare, malattie dei nervi periferici e dei
motoneuroni, causano una atrofia secondaria dei muscoli scheletrici
MIOPATIE INFIAMMATORIE
•
•
•
Le miopatie infiammatorie rappresentano un gruppo eterogeneo di patologie acquisite
caratterizzate da una debolazza simmatrica dei muscoli prossimali, un incremento dei
livelli di enzimi muscolari nel siero e un’infiammazione non suppurativa del muscolo
scheletrico.
Le miopatie infiammatorie sono rare e l’incidenza annuale è 1:100 000.
Si pensa che le miopatie infiammatorie abbiano una genesi autoimmune per
a) La loro associazione con altre patologie autoimmuni e con le
connettiviti;
b) L’evidenza patologica di un meccanismo autoimmune di danno alle
cellule muscolari;
c) Il ritrovamento di autoanticorpi nel siero;
d) Il beneficio che si ottiene con farmaci immunosoppressori
Le principali caratteristiche morfologiche delle miopatie infiammatorie sono:
a) Presenza di cellule infiammatorie
b) Necrosi e fagocitosi delle fibre muscolari
c) Mescolanza di fibre rigeneranti e di fibre atrofiche
d) Fibrosi
I PRINCIPALI SINTOMI PRESENTI NEI PAZIENTI AFFETTI DA MIOPATIE
PRINCIPALI INDAGINI DIAGNOSTICHE