FISIOLOGIA UMANA
Dott. Ernesto Rampin
ANNO ACCADEMICO 2007-2008
APPARATO DIGERENTE
E
DIGESTIONE
GENERALITÀ-1
L’apparato digerente ha la funzione di:
assumere,
scindere (digerire),
assorbire,
elaborare le sostanze nutritizie di cui abbisogna il
nostro organismo ed
eliminare le sostanze di rifiuto e tossiche
Le principali sostanze assunte sono: carboidrati,
proteine, lipidi, sali minerali, vitamine, acqua.
GENERALITÀ-2
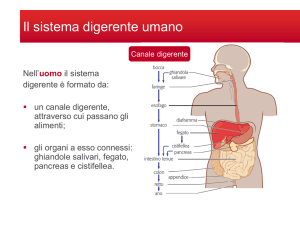
L’apparato digerente è formato dal
Tubo digerente vero e proprio dove avviene la
assunzione, la digestione e l’assorbimento delle
sostanze assunte (cibo), l’eliminazione delle
sostanze di rifiuto
Da alcuni organi annessi necessari per la
elaborazione delle sostanze assunte: fegato, vie
biliari e pancreas.
APPARATO
DIGERENTE
(INSIEME)
TUBO DIGERENTE
•
•
•
•
•
•
•
È costituito da:
Bocca
Esofago
Stomaco
Duodeno
Intestino tenue (digiuno e ileo)
Colon
TUBO
DIGERENTE
BOCCA
La bocca ha la funzione di triturare il cibo e, attraverso la
saliva, umettarlo e omogeneizzarlo per prepararlo alla
successiva digestione.
• La saliva è prodotta da tre coppie di ghiandole salivari:
parotidi, sottomascellari, sottolinguali.
• La saliva è costituita da acqua (in quantità prevalente)
e da sostanze attive quali:
Ptialina (amilasi salivare): che inizia la digestione dei
carboidrati
Mucina: glicoproteina con effetto lubrificante
Sostanze antibatteriche
La produzione di saliva è un atto riflesso sotto controllo
del sistema nervoso autonomo
FARINGE ESOFAGO
• Il cibo preparato nella bocca, con atto riflesso viene
“deglutito” e introdotto nel faringe originando, per
via riflessa, un’onda di propulsione involontaria che
spinge il materiale nell’esofago. Nello stesso tempo
si blocca il respiro e si chiude la glottide per
impedire l’ingresso del materiale nella trachea.
• Il riflesso della deglutizione è sotto il controllo del
sistema nervoso autonomo.
• Nell’esofago il materiale viene spinto nello stomaco
attraverso un’onda peristaltica originata dalla
muscolatura liscia dell’organo che si contrae a
monte e si rilassa a valle.
• Tra esofago e stomaco si trova il cardias, sfintere
che impedisce il reflusso del cibo digerito dallo
stomaco
STOMACO
Ha la funzione di:
rimescolare il materiale che proviene dall’esofago,
digerire le proteine e i carboidrati,
scindere zuccheri semplici in glucosio,
assorbire molecole semplici quali alcol e glucosio
preparare alcuni sali minerali per l’assorbimento
successivo (riduce il ferro trivalente a bivalente)
Per merito dell’acidità, sterilizza i cibi
Tali funzioni sono svolte da varie sostanze secrete
dalle numerose ghiandole che tappezzano la
superficie gastrica
STOMACO
HCl: 1) attiva la pepsina
2) scinde gli zuccheri
3) scinde le fibre collagene
4) scinde le nucleo proteine
5) facilita l’assorbimento di
ferro, calcio, fosforo
6) Sterilizza il cibo
Pepsinogeno: come pepsina
digerisce le proteine
Gastrina: ormone che innesca
la catena digestiva
Muco: protegge la mucosa
gastrica
Si ricorda che il pepsinogeno è un
proenzima che viene attivato in
pepsina dall’ HCl
FASI DELLA DIGESTIONE
• FASE CEFALICA: stimoli psichici producono
secrezione di saliva e di acido cloridrico. L’acido
cloridrico attiva il pepsinogeno in pepsina che
inizia la digestione delle catene proteiche
• FASE GASTRICA: il cibo introdotto nello stomaco
libera l’ormone gastrina che mantiene viva la
produzione di HCl e quindi di pepsina esaltando la
digestione proteica
• FASE INTESTINALE: il cibo digerito passa nel
duodeno, il pH diventa più acido e limita la
produzione di gastrina che a sua volta riduce la
secrezione di acido cloridrico con ritorno a riposo
delle cellule oxintiche
RICAPITOLAZIONE DIGESTIONE
stimoli psichici
cibo nello
stomaco
cellule oxintiche
gastrina
H+
Cl-
blocca
pepsinogeno (proenzima)
digestione proteica e
passaggio nel duodeno
pepsina (enzima)
aumenta l’acidità
gastrica (+ H+)
MOVIMENTI GASTRICI
Lo stomaco presenta una muscolatura liscia,
controllata dal sistema nervoso autonomo, che
permette movimenti sia di avanzamento del
materiale digerito (peristalsi) sia di
rimescolamento del materiale, permettendo un
contatto intimo tra prodotto ingerito e secrezioni
gastriche necessarie alla digestione. La peristalsi
è più accentuata nell’antro gastrico e “schizza” il
materiale nel duodeno attraverso lo sfintere
pilorico.
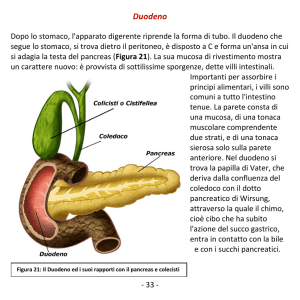
DUODENO
Il materiale trattato nello stomaco, attraverso il piloro,
passa nel duodeno, dove affluisce anche:
• La bile, prodotta dal fegato,
• enzimi digestivi, acqua e bicarbonato di sodio
prodotti dal pancreas.
Queste sostanze sono basiche e neutralizzano
l’acidità gastrica.
Nel duodeno viene completata la digestione delle
proteine e dei carboidrati e iniziata la digestione
dei grassi che sarà completa alla fine del duodeno
stesso.
Nel duodeno discendente compaiono alcune pliche e
nel duodeno inferiore i primi villi e quindi si inizia
l’assorbimento delle sostanze nutritizie che verrà
completato nel digiuno.
Nel duodeno, così come nel rimanente tubo digerente
l’avanzamento del materiale è dovuto alla
peristalsi.
DUODENO
PRODOTTI DELLA DIGESTIONE
All’ingresso dell’intestino tenue, a digestione
completata, troviamo:
Acqua,
Aminoacidi e polipeptidi a catena corta,
Glucosio e fruttosio,
Acidi grassi
Glicerolo (proveniente dalla saponificazione dei
grassi),
Sali minerali
Vitamine
Sali biliari (vedi fegato)
INTESTINO TENUE
L’intestino tenue viene convenzionalmente diviso in
digiuno e ileo.
Inizia in modo virtuale alla fine del duodeno e
termina, con la valvola ileo cecale, nel cieco, prima
porzione dell’intestino crasso.
L’intestino tenue è preposto all’assorbimento di tutte
le sostanze nutritizie, parte dei sali minerali, parte
delle vitamine, degradazione dei sali biliari.
L’assorbimento viene effettuato attraverso la
mucosa disposta a villi con cellule aventi sulla
superficie microvilli.
Il trasporto attraverso la membrana cellulare è sia
attivo con consumo di energia, che passivo per
osmosi e per diffusione.
TENUE: ULTRASTRUTTURA
DESTINO DEI NUTRIENTI
Superata la mucosa, all’interno dei villi, le sostanze
digerite, esclusi i grassi, entrano nei vasi venosi,
detti anche vasi chiliferi che anastomizzandosi tra
di loro all’esterno della parete intestinale,
confluiscono in un grosso vaso: la vena porta che
trasferisce il materiale proveniente dal tenue al
fegato, organo fondamentale per la elaborazione
dei nutrienti introdotti.
I grassi entrano nei vasi linfatici dei villi e quindi
prendono la via portale.
Alla vena porta affluiscono vasi che provengono dal
duodeno, stomaco, milza oltre che dall’intestino
crasso.
Acqua, sali minerali, e scorie attraverso la valvola
ileocecale passano nel colon.
CIRCOLO
PORTALE
(vasi in colore giallo)
COLON
• Il colon è l’ultima porzione del tubo digerente.
• La sua conformazione anatomica, con la presenza
delle austre, permette un ottimo assorbimento
dell’acqua e di conseguenza dei sali minerali
residui che, attraverso i villi presenti anche nel
colon, entrano nel circolo portale e in parte nel
circolo venoso.
• Il materiale residuo di consistenza pastosa,
costituisce il materiale di scarto non utilizzabile
dal nostro organismo che, attraverso l’ampolla
rettale il retto e l’orifizio anale, viene espulso.
AMPOLLA RETTALE E RETTO
L’ampolla rettale ha la funzione di serbatoio del
materiale di scarto: le feci.
La distensione dell’ampolla rettale, esercitata dalla
massa fecale, produce contrazioni riflesse sulla
muscolatura liscia e quindi il bisogno di defecare.
Lo stimolo è sotto il controllo del sistema nervoso
autonomo.
Lo sfintere anale,invece, è un muscolo volontario e
quindi, entro certi limiti, la nostra volontà
impedisce la defecazione involontaria.
La distensione gastrica esercitata dal cibo provoca
una contrazione riflessa del retto con bisogno di
defecare: riflesso gastro-colico.
FEGATO VIE BILIARI PANCREAS
FEGATO PANCREAS
FUNZIONI DEL FEGATO
Il fegato è un organo parenchimatoso, si trova
nell’ipocondrio di destra e svolge complesse
funzioni:
Formazione e secrezione della bile
Regolazione del metabolismo dei carboidrati
Regolazione del metabolismo proteico
Regolazione del metabolismo lipidico
Funzione detossicante
Catabolismo degli ormoni steroidei
Azione immunitaria
Le varie funzioni vengono svolte per merito della sua
complessa ultrastruttura
I prodotti della sua secrezione vengono inviati al
duodeno attraverso le vie biliari
FEGATO
ULTRASTRUT
TURA
CIRCOLO PORTALE
Al fegato oltre alla arteria epatica, ramo del tripode
celiaco, attraverso l’ilo entra la vena porta
proveniente da tutte le porzione del tubo digerente
a partire dalla stomaco e dalla milza (vedi).
Il sangue portale è ricco di tutte le sostanze
provenienti dalla digestione e relativo
assorbimento.
I prodotti dell’assorbimento vengono elaborati dagli
epatociti, cellule specifiche del fegato di origine
epiteliale e quindi inviati, tramite le vene epatiche,
al grande circolo.
Le sostanze di rifiuto, sono immesse nelle vie biliari.
VIE BILIARI
Le vie biliari iniziano come canalicoli biliari a ridosso
degli epatociti.
Riunendosi progressivamente formano i dotti biliari
intraepatici i quali confluiscono nel dotto epatico
di destra e di sinistra drenando rispettivamente la
bile dal lobo destro e sinistro del fegato. Si
uniscono poi nel dotto epatico comune dal quale
si diparte il dotto cistico che porta alla colecisti o
cistifellea.
Dalla diramazione del dotto cistico in continuazione
con il dotto epatico comune si origina il coledoco
che, unendosi al dotto pancreatico di Wirsung,
sfocia nella “C” duodenale attraverso lo sfintere
dell’Oddi della papilla del Vater
VIE BILIARI E CISTIFELLEA
BILE
La bile è una soluzione colloidale costituita da:
Acqua per il 95-97%
Sali biliari (Sali degli acidi colico, desossicolico,
chinodesossicolico, litocolico derivati dal
colesterolo)
Pigmenti biliari (derivati della bilirubina)
Colesterolo
Sali inorganici (sodio potassio calcio magnesio…)
Acidi grassi
Grassi esterificati
Composti detossificati dal fegato
La bile presenta un pH leggermente basico e le
sostanze insolubili in questo ambiente sono
disperse come colloidi.
FUNZIONE DELLA BILE
La bile, attraverso i sali biliari, ha la funzione di
emulsionare i lipidi in micelle, facilitando il loro
assorbimento nell’intestino.
Il pH basico, in concomitanza con i prodotti della
secrezione pancreatica, facilitano l’idrolisi dei
trigliceridi in glicerolo e acidi grassi
DESTINO DELLA BILE
La bile viene secreta dal fegato in modo continuo, ma è
richiesta nel duodeno solo in presenza di un “pasto”,
per cui, durante il digiuno, si accumula nella colecisti
in quanto lo sfintere dell’ Oddi, parte terminale della
papilla del Vater, è contratto.
La bile nella colecisti viene concentrata.
Quando nel duodeno entra un “pasto”, viene prodotto
un ormone, la colecistochininpancreozimina (CCK),
che fa contrarre la colecisti, rilassare la plica spirale
del dotto cistico e lo sfintere dell’Oddi, per cui la bile
viene spinta nel coledoco e da qui nel duodeno.
La CCK stimola anche le cellule del pancreas a
produrre enzimi digestivi (Vedi)
METABOLISMO DELLA BILIRUBINA
Acquista particolare importanza il metabolismo della
bilirubina quale indicatore della funzionalità epatica.
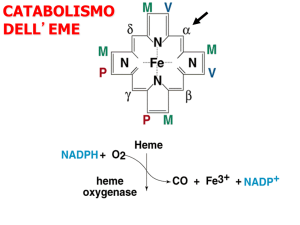
La bilirubina è prodotta dalla scissione della emoglobina
secondo il seguente schema:
Milza
lisi enzimatica delle emazie vecchie con
scissione dell’eme dalle molecole di globina
apertura dell’anello dell’eme, distacco dello ione
ferro e suo recupero
ossidazione dell’anello aperto dell’eme a bilirubina
immissione della bilirubina nei rami della vena
porta e quindi al fegato
METABOLISMO DELLA BILIRUBINA-1
La bilirubina è lipofila e come tale insolubile in ambiente
acquoso, nel sangue portale la sua molecola è
protetta da molecole di proteine globulari che
impediscono la precipitazione [BILIRUBINA LIBERA O
INDIRETTA].
A contatto con gli epatociti, sistemi enzimatici liberano
la molecola dalle globine permettendo l’ingresso della
bilirubina nella cellula epatica, dove viene salificata
con due molecole di acido glicuronico.
La bilirubina glicuronata è solubile in acqua (idrofila) e
pertanto può entrare nel pool della bile ed escreta
attraverso le vie biliari [BILIRUBINA CONIUGATA O
DIRETTA].
METABOLISMO DELLA BILIRUBINA-2
Nel tubo digerente la bilirubina glicuronata viene
degradata e attraverso una serie di trasformazioni
enzimatiche e biochimiche (in parte dovute alla flora
batterica intestinale) trasformata in stercobilina ed
eliminata con le feci, alle quali impartisce il colore
brunastro.
Una piccola aliquota della bilirubina entra nel sistema
portale, riinviata al fegato e trasformata in urobilina.
Attraverso il sistema venoso sistemico viene inviata
al rene ed eliminata con l’urina alla quale impartisce il
colore giallognolo.
CATABOLISMO EMOGLOBINA
BILIRUBINA
BILIRUBINA: CICLO FISIOLOGICO
Bilirubina libera: < 1 mg/dl
Urine assente
bilirubina coniugata < 0,2 mg/dl
Feci assente
ITTERO
L’ittero è una tipica colorazione giallognola della
cute, delle mucose e delle sclere che si verifica
quando il contenuto di bilirubina nel sangue è
aumentato.
Si riconosce un ittero fisiologico del neonato in
quanto la funzionalità epatica è ridotta e quindi
non tutta la bilirubina viene allontanata con le feci
e urina.
Nell’adulto l’ittero è sempre indice di una patologia
che può riguardare il sangue oppure, nella
maggioranza dei casi, una disfunzione epatica.
(vedi schemi successivi)
BILIRUBINA: PRODUZIONE ESALTATA
Bilirubina libera: > 1 mg/dl bilirubina coniugata < 0,2 mg/dl
Urine +++ (urobilinogeno)
Feci +++
BILIRUBINA: COLESTASI INTRAEPATICA
Bilirubina libera: ++ (ittero) Bilirubina coniugata ++++ (ittero)
Urine +++ (bilirubina)
Feci acoliche
BILIRUBINA: OSTRUZIONE EXTRAEPATICA
Bilirubina libera: ++ (ittero) Bilirubina coniugata ++++(ittero)
Urine +++ (urobilina bilirubina)
Feci acoliche
PANCREAS
PANCREAS
Il pancreas è una ghiandola a secrezione esocrina ed
endocrina.
Il pancreas esocrino produce proenzimi digestivi,
acqua e bicarbonato di sodio che invia, attraverso
un dotto comune (il dotto di Wirsung) nel duodeno,
attraverso la papilla del Vater.
Il pancreas endocrino produce insulina (nelle isole
del Langherans) e glucagone, ormoni
indispensabile per il metabolismo degli zuccheri.I
due ormoni vengono escreti nella corrente ematica.
ENZIMI PANCREATICI
Proteasi per la digestione delle proteine a polipeptidi,
peptoni fino ad aminoacidi semplici, completando la
digestione gastrica
Amilasi per la digestione dei carboidrati (amidi e
zuccheri)
Lipasi per la digestione dei trigliceridi
Inoltre produce enzimi per la scissione dei nucleotidi
RNA (ribonucleasi) e DNA (deossiribonucleasi)
Gli enzimi vengono secreti come proenzimi su
stimolazione della colecistochininpancreozimina e
attivati da un enzima duodenoenterale, la
enterochinasi, ambedue prodotti dallo stimolo
provocato dal “pasto” duodenale.
SECREZIONE PANCREATICA
Oltre agli enzimi, il pancreas produce:
Acqua per diluire il “pasto” e portare la pressione
osmotica all’interno del tubo digerente a valori
vicini alla pressione osmotica del sangue.
Ione bicarbonato (come bicarbonato di sodio) per
neutralizzare l’acidità del pasto gastrico e portare
l’ambiente a pH basico.
METABOLISMO
METABOLISMO DEI CARBOIDRATI
I carboidrati sono delle macromolecole formate
prevalentemente da catene di esosi (zuccheri
semplici a sei atomi di carbonio), il più
rappresentativo dei quali è il glucosio.
I carboidrati utilizzabili dall’uomo sono gli amidi che
vengono scissi in glucosio nel duodeno e nella
prima parte del digiuno, da parte dell’enzima
amilasi.
Il glucosio ottenuto viene assorbito attraverso i villi
e, con la corrente ematica portale, arriva al fegato.
Una aliquota entra nella circolazione sistemica
attraverso le vene epatiche e la parte rimanente
viene elaborata dal fegato come deposito.
GLICOLISI
Il glucosio C6H12O6 dalla corrente ematica, entra in tutte
le cellule, per azione dell’ormone insulina prodotta dal
pancreas, dopo essere stato coniugato con il gruppo
fosfato (glucosio-6 fosfato).
Dopo una serie di reazioni enzimatiche, il glucosio-6
fosfato (sei atomi di carbonio) viene trasformato in due
molecole di acido piruvico (tre atomi di carbonio).
Dopo eliminazione di una molecola di anidride
carbonica e dopo coniugazione con il Coenzima A si
ottiene l’acetil coenzima A che, nei mitocondri
cellulari, entra nel ciclo di Krebs dove viene ossidato
ottenendo energia, anidride carbonica e acqua.
L’energia, in parte viene utilizzata per le esigenze
metaboliche cellulari, in parte trasforma l’ADP
(adenosindifosfato) in ATP (adenosintrisfosfato),
composto ad alto contenuto, energetico come riserva
GLICOLISI schema
ATP
ADP
Glucosio
C6
glucosio 6 fosfato
C6
acido piruvico
CH2
acetil-COenzina A
C2
CICLO
DI
KREBS
CO2 + H2O
CH COOH
+ CO2
energia
ATP da ADP
Accumulo di energia
GLICOGENOSINTESI GLICOGENOLISI
Una ridotta richiesta energetica comporta un aumento
del glucosio disponibile, in questo caso gli epatociti
condensano varie molecole di glucosio e lo
trasformano in glicogeno (glicogenosintesi, materiale
di riserva che sarà idrolizzato a glucosio in caso di
necessità (glicogenolisi)
glicogenosintesi
- richiesta energia
+ glucosio
+ richiesta energia
glucosio
GLICOGENO
glicogenolisi
DESTINO DEL GLUCOSIO-3
Una eccessiva introduzione di carboidrati comporta un
eccesso di glucosio disponibile, in questo caso
l’acetil CoenzimaA non entra nel ciclo di Krebs, ma
viene deviato per sintetizzare acidi grassi i quali,
legati a proteine di protezione, entrano nella corrente
ematica e aumentano il deposito di tessuto adiposo.
In caso di necessità il tessuto adiposo viene mobilizzato a acetilCoA
(vedi NEOGLUCOGENESI)
acetilCoA
acidi grassi
Ciclo di
Kreks
tessuto adiposo
METABOLISMO DELLE PROTEINE
Le proteine sono costituite da catene di aminoacidi:
- H20
H2N-R-COOH + HN-R1-COOH
H2N-R-CO-NR1-COOH
H
H
Durante la digestione le proteine introdotte con la dieta,
vengono scisse nei vari aminoacidi e quindi assorbiti
nel tenue. Con il sistema portale arrivano al fegato e,
attraverso la grande circolazione, inviati a tutte le
cellule dove vengono utilizzati per la sintesi proteica,
oltre che essere utilizzati direttamente dagli epatociti
per produrre sieroproteine ed enzimi.
CATABOLISMO DELLE PROTEINE
Nella dieta vengono assunti aminoacidi che l’uomo non
è in grado di utilizzare. Negli epatociti, attraverso la
transaminazione, l’aminoacido non utile viene
transformato in uno utile con spostamento di gruppi
attivi.
Nel caso l’aminoacido sia incompatibile, viene
deaminato e trasformato in un composto chimico che
si trova nella serie della glicolisi e quindi trasformato
in acetilCoenzimaA. La deaminazione interviene
anche quando vi sono necessità energetiche che non
sono soddisfatte dall’apporto di carboidrati e dalle
riserve lipidiche, oppure quando l’introduzione di
proteine è superiore al fabbisogno.
Nella deaminazione si libera NH3 (ammoniaca) che viene
trasformata in urea ed eliminata attraverso i reni.
DIGESTIONE DEI LIPIDI
I lipidi che interessano il metabolismo dell’uomo sono i
trigliceridi, esteri del glicerolo con acidi grassi aventi
un numero di atomi di carbonio pari.
CH2OH
CH OH
CH2OH
GLICEROLO
HOOC-R1 - 3H2 O
+ HOOC-R2
HOOC-R3
ACIDI GRASSI
CH2-OOC-R1
CH- OOC-R2
CH2-OOC-R3
TRIGLICERIDE
La digestione avviene del duodeno per opera della lipasi
pancreatica e trasforma i trigliceridi in monogliceridi e
acidi grassi liberi che, finemente emulsionati dai sali
biliari, vengono assorbiti dalla mucosa intestinale.
ASSORBIMENTO DEI LIPIDI
Gli acidi grassi con meno di 10-12 atomi di carbonio
superano la mucosa e prendono la via portale come
acidi grassi liberi.
Gli acidi grassi con più di 12 atomi di carbonio, nelle
cellule della mucosa, vengono riesterificati a
trigliceridi e avvolti da uno strato di lipoproteine,
colesterolo e fosfolipidi formano delle micelle dette
chilomicroni che passano nei vasi linfatici dei villi.
I chilomicroni passano direttamente dal sangue al
tessuto adiposo e qui depositati per azione
enzimatica.
Il glicerolo ottenuto nel lume intestinale dall’azione
della lipasi, in parte è utilizzato per la
riesterificazione e il rimanente inviato al fegato.
NEOGLUCOGENESI DEI LIPIDI
In carenza di apporto di carboidrati, i trigliceridi di
deposito nel tessuto adiposo vengono immessi nel
sangue come acidi grassi liberi e nel fegato
vengono scissi ad AcetilCoenzima A con il
distacco di due atomi di carbonio a partire dal
gruppo carbossilico
CH3 (CH2) n pari CH2COOH
CH3 (CH)n pari-2 CH2COOH + AcCoA
Il glicerolo può essere trasformato in glucosio
oppure ossidato direttamente ad acqua e CO2.
RICAPITOLAZIONE METABOLISMO
FUNZIONE DETOSSICANTE
Il fegato trasforma sostanze tossiche non polari in
sostanze polari (idrosolubili) più facilmente eliminabili
con la bile o attraverso i reni (vedi ciclo della
bilirubina), attraverso reazioni quali:
La coniugazione con:
- Acido glicuronico (glicuronazione),
- Ione solfato (solfonazione o solfatazione)
- Glutatione
Ossidazione
Riduzione
Idrolisi
Acetilazione
Metilazione
CATABOLISMO ORMONI STEROIDEI
Gli ormoni steroidei, derivati del colesterolo, sono
prodotti prevalentemente dalle ghiandole surrenali,
dai testicoli e dalle ovaie.
Per via ematica sistemica arrivano al fegato dove
vengono trasformati in colesterolo e come tale
eliminato con la bile.
Il colesterolo appartiene al gruppo dei lipidi e nella
bile aiuta l’emulsione dei trigliceridi per il loro
assorbimento
AZIONE IMMUNITARIA
• Il fegato rappresenta una importante barriera contro
microrganismi patogeniche gli pervengono dal tubo
digerente perchè è percorso da una rete linfatica
assai sviluppata, ricca di linfociti, cellule della serie
bianca che hanno funzione immunitaria.
• Tale funzione si esplica nella capacità di riconoscere
ed eliminare microrganismi e prodotti dannosi al
nostro organismo (ad esempio proteine a basso
peso molecolare che non appartengono al nostro
codice genetico).