MICROCIRCOLAZIONE
Moduli microvascolari: arteriole di resistenza,
capillare preferenziale, capillari veri, cellule
mioepitaliali, venule, anastomosi artero-venose.
Apertura di capillari: vasomotilità. Densità
capillare.
La parete dei capillari: pori, fenestrae, vacuoli.
venula
Capillari
veri
arteriola
Sfinteri precapillari
Anastomosi
a-v
aperta
chiusa
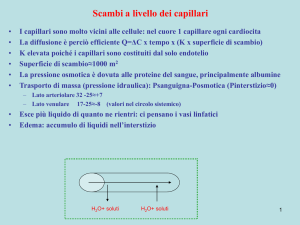
SCAMBIO TRANSCAPILLARE
DIFFUSIONE: principale meccanismo per lo
scambio di molecole. Limitata, per molecole
idrosolubili, dalle dimensioni e dalla disponibilità
dei pori: si riduce con l'aumentare del peso
molecolare e diventa (quasi) nulla per PM >
60000 Dalton (proteine). Facile per molecole
liposolubili perché attraversano le cellule
endoteliali. Anche i gas respiratori sono
liposolubili e si scambiano molto rapidamente.
FILTRAZIONE (RIASSORBIMENTO)
Le quattro pressioni: Pressione idrostatica (P) e
pressione colloidoosmotica () del capillare e
dell'interstizio.
A favore della filtrazione: Pc +i
A favore del riassorbimento: Pi + c .
Coefficiente di filtrazione.
Considerazioni sui valori e sul controllo delle quattro pressioni.
L'ipotesi di Starling:
V = k*[(Pc + i) - (Pi + c)]
Valori indicativi:
Pc = 30 - 10 mmHg (dall’estremità arteriolare a quella venulare)
Pi = - 4,5 mmHg (n.b.: pressione negativa)
c = 28 mmHg
i = 5 mmHg
Viene normalmente filtrato il 2% del plasma e l'85% viene
riassorbito. Il restante va a formare linfa.
Pressione di filtrazione
Pressione di riassorbimento
= (35-(-7))-(28-5)=19
= (10-(-7))-(28-5)=-6
Liquido interstiziale:
Pli=-7; li= 5
Pc=35
c= 28
Arteriole
(resistenze
vascolari
precapillari)
Pc=16.5
Pressione netta
= (16.5-(-7))-(28-5)=0.5
per la formazione di linfa
Pc=10
Venule
(resistenze
postcapillari)
MODELLO DELLA PRESSIONE
INTERSTIZIALE NEGATIVA
Sacchetto
(tessuto)
Fiocchi di
cotone
(cellule)
Fili di cotone
(fibre collagene)
Tessuto
normale
P>0
P<0
Edema
20
Pressione
interstiziale
15
Congestione
10
5
edema
0
-5
-10
normale
Volume del liquido
SISTEMA LINFATICO
Cenni sulla composizione della linfa e
sull'anatomia del sistema: liquido interstiziale
con aumentato contenuto proteico.
Anatomia del sistema linfatico: dai capillari
linfatici al dotto toracico, che sbocca nella vena
succlavia destra.
Linfonodi.
CIRCOLAZIONE PERIFERICA E SUO
CONTROLLO
Cos'è controllato?
regolazione centrale: mantenimento
della pressione arteriosa
regolazione periferica: adeguamento
del flusso alle esigenze locali.
EFFETTORE: MUSCOLO LISCIO VASALE
controllo intrinseco: autoregolazione.
meccanismo miogeno (Bayliss)
meccanismi metabolici.
controllo estrinseco: innervazione simpatica.
Tono
vasomotore:
vasocostrizione
e
vasodilatazione.
fattori umorali: catecolamine, angiotensina,
vasopressina, NO.
flusso
Tubo rigido
pressione
Resistenza costante
(tubo rigido)
Pressione critica di
chiusura (apertura)
flusso
Tubo elastico
autoregolazione
pressione
Il sistema nervoso autonomo
sistema
centro
ORTOSIMPATICO
Rami
Col. Intermediolaterali mid. Toraco- comunicanti
bianchi
lombare (C7-L4)
MEDIATORI
CHIMICI E
RECETTORI
PARASIMPATICO
Pregangl.
gangli
Postgangl.
Catena
prevertebrale;
gangli
paravertebrali
Acetilcolina
Noradrenalina
(rec. Nicotinici)
(rec a e badrenergici)
Rami
comunicanti
grigi (n.
spinali)
Eccitazione
effetti
Acetilcolina
Acetilcolina
(rec. Nicotinici)
(rec. Muscarinici)
Bulbo: nucleo
mot. dorsale,
nucleo ambiguo
Fibre efferenti
vagali
Inibizione
Plesso
cardiaco
Plesso
cardiaco
CONTROLLO NERVOSO
Attività vasomotoria bulbare; controllo centrale
e riflesso.
BAROCETTORI: definizione, struttura e
funzione.
Intervallo di funzionamento; sensibilità alle
variazioni; adattamento.
Effetti sul cuore e sui vasi di resistenza e di
capacitanza.
Dinamica dei barocettori: scarica del
nervo di Hering
Frequenza di scarica
saturazione
Pressione
pulsatile
Pressione continua
soglia
pressione
100
Frequenza di scarica
Dinamica dei barocettori: adattamento
pressione
100
120
CHEMOCETTORI:
definizione,
struttura e funzione; ruolo nel
controllo cardiovascolare.
ALTRI RECETTORI E RIFLESSI:
dagli atrii, dai ventricoli, dal circolo
polmonare;
dalle
coronarie.
Recettori
a
bassa
pressione
(volume). Chemocettori (dolore).
CONTROLLO INTEGRATO: alcuni esempi.
Emorragia, variazioni di postura, lavoro
muscolare, digestione, termoregolazione.
Shock.
CURVE DELLA FUNZIONE CARDIACA E
DELLA
FUNZIONE
VASCOLARE:
distribuzione della compliance; pressione
circolatoria media. Volume di sangue: cenni
ai fattori di regolazione. Accoppiamento
cuore-sistema circolatorio.
O2
CHEMOCETTORI
FLUSSO
CHEMOCETTORI
FLUSSO
SNC
RENINA ED
ANGIOTENSINA
RESISTENZE
PERIFERICHE
TOTALI
CO2
CHEMOCETTORI
CO2
SNC
STIMOLAZIONE
SIMPATICO
AUTOREGOLAZIONE
STIMOLAZIONE
BAROCETTORI
PRESSIONE
ARTERIOSA
PERDITA
RENALE DI
LIQUIDO
SECREZIONE
DI A D H
E SETE
SECREZIONE DI
ALDOSTERONE
PRESSIONE
CAPILLARE
VOLUME VASCOLARE
(VARIAZIONI DI
CAPACITANZA,
STRESS-RELAXATION)
VOLUME DI
LIQUIDO
EXTRACELLULARE
VOLUME DI
SANGUE
PRESSIONE DI
RIEMPIMENTO DELLA
CIRCOLAZIONE
RITORNO
VENOSO
INTRODUZIONE
DI LIQUIDO
PERDITA
RENALE
DI Na
GETTATA
CARDIACA
CIRCOLAZIONI DISTRETTUALI
Identificare: scopo funzionale, differenziazione
morfofunzionale,
rapporto flusso sanguigno/consumo di
O2/peso,
fattori di regolazione,
innervazione e contributo agli
aggiustamenti riflessi,
frazione della gittata cardiaca a riposo e
durante stimolazione funzionale.
CIRCOLAZIONE VALORI BASALI
ml/min/100 g
SCOPO PARTICOLARE
ADATTAMEN- ADATTAMENTI
TI STRUTTU- FUNZIONALI
RALI
alta estraz. O2;
iperemia metabolica
METODI DI
MISURA
CORONARICA 70-80
300-400
portare O2 al cuore densità capillsenza interruzione lari;
MUSCOLO
3-5 15
SCHELETRICO > 60
irrorare un tessuto fibre fasiche e elevato tono va- pletismografia;
in cui il metabolismo fibre toniche
somotore; ipere- Doppler
cambia molto; regomia reattiva;
lare RPT
debito di O2
CUTANEA
10 -20
1 - 200
termoregolazione
CEREBRALE
55
100 (m. grigia)
assicurare flusso di circolo di Wil- autoregolazione;
O2 per un consumo lis; arterie
risposta di
costantemente ele- lunghe
Cushing
vato
anastomosi A- risposta alla
V; disposizione temperatura locontrocorrente cale; controllo
ipotalamico
termodiluiz.
seno coron.;
angiografia
termografia
traccianti radioattivi; Doppler carotideo
CIRCOLAZIONE CUTANEA
serve alla regolazione della dispersione termica
BREVE RIASSUNTO DELLE FUNZIONE DI TERMOREGOLAZIONE: modalità di dispersione termica:
conduzione, convezione, irraggiamento, evaporazione.
Concetto di temperatura centrale: centri ipotalamici,
termocettori periferici; controllo vasomotorio cutaneo;
sudorazione; brivido; stimolazione metabolica.
Letto capillare superficiale e profondo; anastomosi A-V:
controllo nervoso simpatico; vasodilatazione attiva indiretta
per liberazione di bradichinina dalle ghiandole sudoripare
stimolate. Scarso tono basale. Disposizione dei vasi a
contro-corrente. Triplice risposta; riflesso assonico.
Congelamento.
CIRCOLAZIONE NEL MUSCOLO SCHELETRICO
Grandi variazioni di flusso in funzione del metabolismo
muscolare. Diversa distribuzione a muscoli rossi e
pallidi. Elevato tono basale e autoregolazione: scarsa
estrazione dell'ossigeno. Variazioni della densità
capillare e dell'estrazione di ossigeno. Controllo
prevalentemente nervoso a riposo e prevalentemente
metabolico durante attività. Effetto delle contrazioni
prolungate; ridistribuzione all'interno del muscolo per
l'alternarsi delle unità motorie attive.
Debito di ossigeno e iperemia reattiva.
CIRCOLAZIONE CORONARICA
Struttura dei vasi coronarici: arterie, capillari e
vene.
Regolazione prevalentemente metabolica del
flusso.
Fattori fisici: pressione arteriosa e compressione extravasale: forma caratteristica del flusso
coronarico (a sinistra): effetto delle variazioni
di frequenza. Principale meccanismo: liberazione
di adenosina.
Effetto della stimolazione simpatica. Riserva
coronarica. Stenosi e spasmi.
Pressione aortica
Flusso aortico
Pressione ventricolare
Flusso circonflessa
120
90
10
30
0
5
l/ min
60
0
100
0
ml/ min
50
CONSUMO
DI
O2
E
LAVORO
CARDIACO: diverso effetto del lavoro di
pressione e di volume. Maggiore rendimento per lavoro di volume. Non è possibile
aumentare l'estrazione dell'O2 ne' contrarre debito di O2 per cui aumentate esigenze metaboliche sono possibili solo in
funzione dell'aumento del flusso coronarico.
Il cuore produce lavoro:
gettata sistolica*pressione media in sistole=
lavoro/sistole
gettata cardiaca*pressione aortica media=
lavoro minuto cardiaco=
potenza
Rendimento (efficienza)=
lavoro prodotto/energia consumata
gettata cardiaca*pressione aortica media /consumo O2
Esempio (pressione in mmHg, gettata in l/min,
cons. O2 in unità arbitrarie):
pressione=100, gettata=5
potenza=500, cons. O2=10
pressione=100,
pressione=200,gettata=10
gettata=5
potenza=1000,
potenza=1000, cons.
cons. O
O22== 15
25
Generare pressione è energeticamente costoso:
l’aumento di pressione diminuisce il rendimento
CIRCOLAZIONE CEREBRALE
Particolari dell'anatomia: carotidi e vertebrali; circolo fortemente anastomizzato attraverso il "poligono di Willis". La presenza della scatola cranica (rigida) impedisce variazioni del volume ematico totale
all'interno del cranio. Variazioni del flusso basale
molto limitate, ma precisa ridistribuzione funzionale
nelle aree maggiormente attive. Effetti devastanti
dell'ischemia: i neuroni utilizzano solamente glucosio
(non controllato dall'insulina) e metabolismo aerobico.
Autoregolazione globale basata soprattutto sulla
PCO2 .
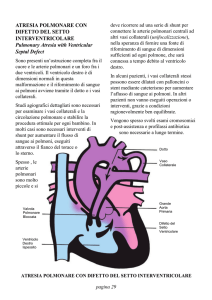
CIRCOLAZIONE POLMONARE
STRUTTURA: unico distretto posto fra ventricolo destro ed atrio sinistro. Vasi sottili con
scarsa componente muscolare ed alta distensibilità; le arteriole non provocano una brusca caduta di pressione, come nel circolo sistemico. I
capillari formano lamine di sangue fra le pareti
di alveoli adiacenti; sono sottoposti alla pressione vigente negli alveoli; i vasi angolari si comportano diversamente. L'innervazione simpatica
e parasimpatica ha scarsi effetti vascolari
(molto più importanti quelli sui bronchioli).
PRESSIONI (mmHg): ventricolo destro:
0-25; arteria polmonare: 12-25, media 16;
atrio sinistro 6-8; capillari: intermedia fra
pressione arteriosa e venosa, ancora pulsatile.
FLUSSO dell'arteria polmonare: in condizioni stazionarie uguale a quello dell'aorta.
RESISTENZE: 1/6 di quelle sistemiche.
Atrio sx
Vene
Venule
Capillari
A.piccole
A.polmonare
V. dx
mmHg
Caduta di pressione nel piccolo circolo
30
15
0
DISTRIBUZIONE DEL FLUSSO: risente
della gravità. Si distinguono 3 zone, in base
ai gradienti pressori che regolano il flusso:
PA = pressione alveolare, Pa = pressione arteriosa, Pv = pressione venosa. Zona I: PA >
Pa > Pv: i capillari sono chiusi; Zona II: Pa >
PA > Pv : il flusso dipende dalle fasi della
respirazione; Zona III: Pa > Pv > PA : il
flusso segue il regime di Poiseuille.
Pa=25/10
-20
Pv=6
PA=2
Pidro
Pidro
0
PA>Pa>Pv
Zona I
PAa>P
>PAa>Pv
Zona II
Pa>Pv>PA
Zona III
Pa>Pv>>PA
20
Pidro
REGOLAZIONE: l'attività dell'innervazione autonoma ha soprattutto effetti capacitivi, modificando la quantità di sangue contenuta nel circolo polmonare. Il principale fattore di regolazione è la
tensione dell'ossigeno nell'aria inspirata. A differenza che in tutti gli altri vasi, l'ipossia provoca
vasocostrizione. Può essere localizzata: devia il
sangue da zone scarsamente ventilate a quelle
normalmente ventilate, riducendo il disequilibrio
fra perfusione e ventilazione (shunt arterovenosi). Oppure generalizzata: se cronica, causa
aumento delle resistenze e quindi della pressione
polmonare, portando a ipertrofia del ventricolo
destro.
ADATTAMENTI FUNZIONALI: quando aumenta la gittata
cardiaca, vi è riduzione di resistenza dovuta a distensione dei
vasi e reclutamento di unità alveolo-capillari: tutto il polmone
passa alla zona III. La pressione polmonare pertanto aumenta
poco.
Le resistenze polmonari sono normalmente elevate durante la
vita fetale e si abbassano bruscamente con i primi atti
respiratori, quando il sistema circolatorio si adatta alla nuova
situazione (chiusura del forame ovale e del dotto di Botallo).
Questa caduta è dovuta all'improvvisa comparsa di aria con
elevata tensione di ossigeno negli alveoli. I vasi polmonari nella
vita fetale hanno le caratteristiche strutturali di quelli sistemici
e si modificano progressivamente dopo la nascita. Se questi
processi non avvengono normalmente, la resistenza polmonare e
la reattività dei vasi possono rimanere elevati.
I vasi polmonari nella vita fetale
hanno le caratteristiche strutturali
di quelli sistemici e si modificano
progressivamente dopo la nascita.
Se questi processi non avvengono
normalmente, la resistenza
polmonare e la reattività dei vasi
possono rimanere elevati.