Chirurgia generale 13/11/2003
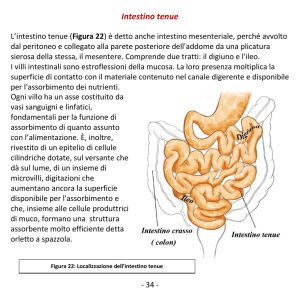
TUMORI DELL’INTESTINO TENUE
Si tratta di una patologia piuttosto rara l’incidenza è pari al 7% di tutti tumori
del tratto GI (gastro intestinale).Quello che giustifica questa bassa incidenza
sono i fattori protettitivi:
- bassa carica batterica che al contrario è uno dei fattori predisponenti per il
tumore del colon
- la motilità del transito
- la sorveglianza immunologica.
Tumori benigni
L’incidenza maggiore è per Leiomiomi,poi
adenoma,lipoma,emangioma,linfangioma,fibroma.Certamente l’incidenza di
cui abbiamo parlato cioè il 7 % è sottostimata perché i tumori del
tenue,tranne che diano la sintomatologia che vedremo tra poco,non hanno
modo di manifestarsi con sintomatologia evidente e benchè non ho i dati dei
riscontri autoptici ma tutti riteniamo che questa incidenza sia maggiore se si
va a fare una verifica su riscontri autoptici(Sapete che negli ultraottantenni nei
riscontri aurtoptici si trova il 60,70% dei tumori della prostata,questo per farvi
capire come spesso le forme asintomatiche siano molto più frequenti di quello
che vediamo clinicamente).
Sintomatologia
50% asintomatici
25% dolore aspecifico (spesso intermittente perché spesso è causato da una
forma di occlusione o subocclusione che però clinicamente non è così chiara
perciò si comincia a valutare molte ipotesi diagnostiche e non è facile
identificarlo in maniera rapida)
20% ostruzione, quando crescendo occludono il lume dell’intestino
10-20% sanguinamento (spesso occulto perché si tratta di piccole erosioni
della mucosa che non danno un sanguinamento così evidente)
Diagnosi
in fase occlusiva:laparoscopia e laparotomia esplorativa,certamente il
paziente occluso va studiato rapidamente e va poi condotto ad un
intervento chirurgico che risolva l’aspetto meccanico
dell’occlusione.Certamente la maggioranza dei pazienti tuttora va incontro
ad un intervento di tipo laparotomico ci sono però casi in cui la
laparoscopia è migliore soprattutto se c’è un dubbio che si possa trattare
di una patologia di questo tipo la laparoscopia può avere un effetto
brillante, perché con l’accesso laparoscopico si ottiene un effetto brillante
con un trauma limitato per il paziente.
In caso di dolore addominale cronico, in pazienti che non siano mai stati
operati la diagnosi diventa molto più complessa ci sono delle modalità
diagnostiche che però sono piuttosto raffinate:il clisma del tenue è un
esame che non è possibile recepire in qualsiasi struttura radiologica,
l’enteroscopia ancor meno la capsula di Swain( è il nome del
gastroenterologo inglese che ha inventato questa tecnica e che è stata
importata in Italia dal dot. Agostino Scozzaro) che è la pillola che si ingoia
e che è collegata con un sistema di monitoraggio sul paziente che
viaggiando per via anterograda,filma tutto il suo percorso all’interno del
tenue facendo due immagini al secondo e poi il film si vede su un nastro
digitale che si riesce a riprodurre, e praticamente si ha una endoscopia del
tenue cominciando per via anterograda dallo stomaco,dal duodeno e poi
proseguendo per tutto il tenue.E’ una tecnica che non ha un’utilità per il
grosso intestino che si esplora molto più facilmente sia con l’endoscopia
tradizionale che con la colonscopia virtuale, ma in questo caso può avere
una grossa indicazione.Altra indicazione sono i sanguinamenti occulti che
sono molto difficili da individuare.Poi la TC con mezzo di contrasto quando
si è in presenza di lesioni occupanti spazio che superano 1-1,5 cm,anche
se fra le anse intestinali non è facile, ci vuole un radiologo esperto per
poter valutare l’esame con accuratezza.
In fase di sanguinamento ci sono due metodiche sostanzialmente: La
scintigrafia con emazie marcate che però non da risultati positivi qualora la
perdita sia inferiore a 5 ml/min e l’ Angiografia selettiva dell’arteria
mesenterica che può essere anche un mezzo terapeutico nel caso del
sanguinamento in cui una volta individuato il ramo arteriso è possibile fare
un’embolizzazione,ma certo non nel caso del tumore.
Terapia
La terapia chirurgica in caso di lesioni benigne,una volta che si sia riusciti ad
individuare la lesione che come vi ho detto è l’aspetto più difficile,la terapia
chirurgica è una resezione segmentaria del tenue.Sapete che a meno che
non si tratti degli ultimi 10 cm del duodeno tutte le resezioni del piccolo
intestino sono piuttosto agevoli in quanto i mesi sono molto lunghi e non è un
grande problema togliere il tratto di intestino interessato e anastomizzare con
varie tecniche.Per quanto riguarda invece la terapia endoscopica diciamo che
questa può rimanere relegata soprattutto a lesioni alte dove ci si arriva con
una duodenoscopia e che siano peduncolate il che consente di trattare il
peduncolo con varie tecniche che possono essere quelle delle anse
diatermiche, del laccio preapplicato,adesso esistono anche delle clips che
possono consentire il controllo vascolare della base del polipo.
Certamente la resezione è indicata nelle forme adenomatose che hanno
bisogno di differenzazione dalle forme maligne,e che comunque possono
evolvere verso di esse,e i leiomiomi che sono,sia a livello gastrico che a
livello dell’intestino tenue, delle forme istologiche difficilmente distinguibili,
anche dall’anatomopatologo, dal leiomiosarcoma nel preoperotorio;noi
abbiamo una certa esperienza di leiomiosarcomi che come vi dicevo sono
delle formazioni non difficili da trattare ma che a volte possono essere molto
voluminose e che possono creare dei problemi di resezione proprio per il
volume,Molto spesso l’anatomopatologo si trova in difficoltà nel determinare
se si tratti di forme di confine tra tumori benigni e tumori maligni.
Vediamo invece i tumori maligni che possono interessare il tenue.Vedete
che,soprattutto nel digiuno, l’Adenocarcinoma (45%) fa la parte del leone, ci
sono però delle forme tumorali che sono piuttosto specifiche(i tumori stromali
sono una quota minima) e sono i linfomi e il carcinoide che è un’entità clinica
a parte(vedi dopo).
ADENOCARCINOMA
Fattori di rischio
Gli adenomi, che vanno resecati perché possono degenerare in adenocarcinomi
La Sindrome di Gardener e la Poliposi Familiare
Malattia di Crohn
Sindrome di Peutz-Jeghers
Qui stiamo parlando di tumori estremamente poco frequenti,quando parliamo
di tumori maligni la frequenza è ancora minore,e sono concentrati su pazienti
che hanno problematiche di questo tipo,stiamo veramente considerando una
categoria molto selezionata.
Sintomi
L’adenoma e l’adenocarcinoma, tranne per qualche forma particolarmente
aggressiva,si comportano allo stesso modo:dolore intermettente,l’ostruzione
intestinale, sanguinamento,e direi che il sanguinamento è un po’ più
frequente perché l’erosione della mucosa nelle forme neoplastiche con
grosso accrescimento può essere più frequente.
Diagnosi:il clisma del tenue,insomma è sovrapponibile ai tumori benigni
La terapia chirurgica è però diversa:La resezione segmentale è la stessa ma
in questo caso c’è la necessità di una linfectomia regionale, perché come
dicevamo all’atto operatorio non è sempre facile distinguere le forme maligne
o in caso di urgenza non è possibile fare un’esame estemporaneo,la chirurgia
ne è condizionata perché la linfectomia regionale che è assolutamente
necessaria ed indispensabile in tutte le forme di adenocarcinoma(adesso si
discute se sia utile, per alcuni adenocarcinomi, la tecnica del linfondo
regionale,in questo caso direi per la distribuzione della rete linfatica nei mesi
non è semplice pensare di poter valutare l’invasione linfonodale
semplicemente con questa tecnica,quindi è indispensabile la linfectomia
regionale che arrivi fino alla radice dei vasi maggiori del mesentere.)
Nelle forme a localizzazione dell’ileo terminale si esegue invece una
resezione ileo-colica, si reseca anche una parte del colon, si fa anche
un’emicolectomia destra perché il pattern linfatico in quella zona drena su
diverse stazioni principali e quindi per avere una resezione sia dal punto di
vista vascolare che linfonodale è necessario asportare perte del colon
destro.La prognosi è infausta (5-30% a 5 aa) per il ritardo della diagnosi.
Ci sono poi delle forme specifiche di tumori del tenue,come il CARCINOIDE
DELL’INTESTINO TENUE e che è un’entità clinica a se, e che vi ricordo
perché è specifico e bisogna sempre pensarci quando ci si trova davanti ad
un quadro sintomatologico che molto spesso non si presenta al chirurgo.E’ un
quadro di un paziente che ha una lunga storia e che molto spesso si è gia
recato da vari specialisti perché ha una sintomatologia molto variabile.
Il Carcinoide origina dalle cellule cromaffini dell’intestino,la sede più frequente
è l’appendice,crescita multicentrica e si manifesta tardivamente ,nel senso
che il quadro sintomatologico tipico del carcinoide molto spesso si presenta
quando la malattia è gia metastaica con metastasi epatiche e linfonodali.
La sintomatologia : qui è citata l’occlusione intestinale ma molto spesso si
può presentare come una massa che se è a carico dell’appendice si può
confondere con un quadro di appendicopatia cronica,o con un quadro di
appendicite acuta,perché si sente in fossa iliaca destra questa formazione e
si giunge ad un intervento di appendicite e talvolta è la diagnosi istologica che
ci aiuta,altre volte purtroppo alla laparotomia si evedenzia un quadro diffuso
anche a carico del fagato.Si può avere sanguinamento, ma il quadro più
tipico è quello della"”Sindrome da carcinoide"” diarrea,flushing al
volto,l'’ipotensione,la tachicardia,cardiopatia(insuf tricuspidale),il
broncospasmo.Vedete che nessuno di questi sintomi,forse la diarrea, ma
difficilmente pazienti con questo disturbo vanno dal chirurgo più spesso si
rivolgono al gastroenterologo,ha molto a che fare con la patologia
addominale e quindi quando osserverete un paziente con carcinoide in fase
sintomatologica potrete osservare nell’anamnesi che si è recato a vari
specialisti e poi è giunto alla diagnosi non in maniera così immediata e
diretta.
Questi sono i mediatori che possono essere aumentati a livello ematico ma
non è sempre chiaro qual’ è la correlazione tra questi mediatori con la
sintomatologia;sono varie
sostanze:Serotonina,bradichinina,istamina,sostanzaP,dopamina ma in
particolare ultimamente si ritiene che le prostaglandine siano particolarmente
coinvolte in questa sintomatologia.Vi voglio sottolineare che purtroppo la
sindrome da carcinoide si manifesta in fase sintomatologica quando
purtroppo sono gia presenti metastasi epatiche il che cambia sostanzialmente
la prognosi del paziente perché una resezione precoce dell’area interessata
conduce quasi sempre ad una guarigione del paziente.
L’aspetto diagnostico di laboratorio: vedete che il dosaggio dell’acido 5 idrossi
indolacetico nelle urine, che è il metabolita principale della serotonina, è
l’indicatore maggiore.
Per quanto riguarda la diagnosi di sede vi sono alcuni accertamenti
diagnostici che sono quelli gia citati precedentemente(clisma del
tenue,enteroscopia) ma ce ne è uno specifico che è la scintigrafia con un
marcatore,l’octerotride(che è anche un farmaco utilizzato per controllare la
sintomatologia)e che ha una specifica sensibilità.
Terapia.Per quanto riguarda le resezioni esistono delle resezioni segmentarie
dell’intestino e del mesentere per prevenire la forma occlusiva perché la
crescita di queste formazioni può condurre a delle forme occlusive.Il
trattamento farmacologico della sindrome da carcinoide si avvale dell’utilizzo
fondamentale dell’octerotride.Il trattamento delle metastasi epatiche: una
volta esisteva solo una possibilità che era quella della resezione chirurgica,il
problema è che le metastasi da carcinoide non sono singole come quelle dei
tumori del colon, o non sono localizzate solo ad un emifegato il che consente
la resezione anche in caso di metastasi multiple(sapete che fino a 4 metatsai
in un emifegato è comunque considerato un criterio di operabilità) nel caso
delle metastasi da carcinoide il problema della resecabilità epatica è piuttosto
complesso spesso si tratta di lesioni multiple presenti in tutto il fegato.Allora si
utilizzano con successo da diversi anni è il trattamento con energie o con
tecniche alternative alla chirurgia,in questo caso la termoablazione con
radiofrequenza è la tecnica più usata ed è estremamente indicata perché
anche se vi sono lesioni molto piccole si possono “bruciare” molteplici
lesioni,perché si fa un’infissione dell’ago la radiofrequenza crea una necrosi
all’interno della lesione, si cerca di posizionare l’ago al centro della lesione e
si crea una necrosi specifica di quella lesione,si possono così trattare, anche
in maniera ripetitiva, tantissime lesioni,può esser fatto per via chirurgica
tradizionale, anche a lato dell’intervento,o può essere fatto successivamente
se si tratta di lesioni abbastanza grandi e ben posizionate per via percutanea,
può esser fatto con accesso laparoscopico se si tratta di lesioni abbastanza
affioranti che possono essere visualizzata anche con ecografia.Esistono
anche tante altre tecniche come la crioablazione che però sta cadendo un po
in disuso,o i trattamenti di alcolizzazione.
LINFOMA INTESTINALE
Il linfoma intestinale per quanto riguarda l’intestino tenue è secondo per
frequenza,tra i linfomi G.I. solo a quello gastrico,è più frequente nel sesso
maschile V-VI decade,è più colpito l’ileo spesso in maniera multifocale(il
linfoma non è una malattia con un bersaglio singolo ma spesso si manifesta
in maniera diffusa),istologicamente si tratta sostanzialmente di forme non
Hodking,a cellule B;si tratta sostanzialmente di alterazioni del sistema
immunitario e la terapia connessa a questa alterazioni, pensate alla terapia
delle malattie reumatiche legata alla terapia immunodepressiva.
La sintomatologia è estremamente
aspecifica(malessere,affaticamento,perdita di peso,dolore addominale) è
chiaro una formazione a carico dell’ileo che è tipicamente mobile e si può
espandere in modo assolutamente asintomatico ed ha quindi una
sintomatoligia che è sempre tardiva e si verifica quando la lesione ha
raggiunto un volume che possa creare un problema o di transito oppure
dolore.Dal punto di vista clinico si può palpare una massa addominale
quando la lesione sia diventata di una certa dimensione, poi dipende anche
dal tipo di paziente se è più o meno magro.Posso dare un quadro occlusivo e
quindi una conseguente perforazione,possono sanguinare.
La diagnosi è ovviamente la stessa.C’è poi la stadiazione che io vi faccio
vedere ma che non leggo,la stadiazione che è legata sostanzialmente
all’interessamento linfonodale.La terapia nei primi due stadi è quella della
resezione dell’intestino e del mesentere con biopsia epatica(è importante
farla sempre quando si esplora un addome nelle forme linfomatose
anche come fattore prognostico!!!) e dei linfonodi a distanza.
TUMORI STROMALI G.I. GIST (acronimo inglese)
Sono dei tumori mesenchimali che originano dalla pareteintestinale.Sono
tumori dell’età adulta, criteri di malignità (lui non li legge perché dice che non sono di sua
competenza ma io ve li scrivo lo stesso) :dimensioni > 5
cm,necrosi,emorragia,ipercellularità,atipia cellulare.Su questo tipo di tumore
si sta accentrando l’attenzione sia dei clinici che deli anatomopatologi perché
l’incidenza sembra in forte aumento.La diagnosi è la stessa(clisma,Tc con
mdcmezzo di contrasto,enteroscopia),ovviamente se la collocazione anatomica è
la stessa il tumore non potrà che dare gli stessi sintomi e gli stessi
problemi.Terapia è la stessa ovvero asportazione del tratto interessato e
resezione del mesentere,che è importante, in quanto questi sono tumori che
metastatizzano prevalentemente per via ematogena,di solito è sufficiente fare
un cuneo,ovvero non c’è ragione di fare delle resezioni importanti del
mesentere perché la via di diffusione non è linfatica.La resezione chirurgica è
indicata anche nei tumori molto voluminosi per prevenire le complicanze.
TUMORI CHE METASTATIZZANO ALL’INTESTINO TENUE
Sono delle eventualità molto rare,sono il melanoma,il carcinoma renale, il
carcinoma mammario, il carcinoma polmonare che metastatizzano per via
ematogena,ma ripeto sono delle entità molto rare.Più frequentemente vi
troverete di fronte ad una invasione diretta in quanto qualsiasi struttura
continua al tenue può causare un’infiltrazione,però il fatto che il tenue sia
mobile diminuisce il rischio,non è come per il colon o il sigma che in presenza
per esempio di un tumore ovarico può essere interessato per contiguità,nel
tenue è molto più difficile che si verifichi l’invasione del tenue avendo delle
anse mobili.
EMBOLIA POLMONARE
(..sta parlando delle embolie legate al trattamento chirurgico).
L’embolia polmonare è per i chirurghi un argomento antipatico essendo
questa una complicanza temibile,grave e importante perché mette in serio
pericolo la vita del paziente e che bisogna riconoscere; era molto più
frequente nel passato,oggi ci sono nuovi presidi che consentono di
prevenirla.L’aspetto più importante è tuttavia la prevenzione e bisogna dire
che si tratta di sgradite sorprese talvolta legate ad un’impostazione sbagliata
in fase preoperatoria.
L’embolia polmonare è una ostruzione dell’albero arterioso polmonare da
parte di materiale estraneo proveniente da altri distretti vascolari.
Nella maggior parte si tratta di frammenti di trombi,che si staccano dalla sede
in cui il trombo si è formato,raramente da tessuto adiposo midollare(dopo
traumi) o frammenti di neoplasie.Devo dire che l’embolia da neoplasia è
certamente un’entità esistente,la sintomatologia non è mai così significativa
come può essere,tranne nel caso estrememente specifico del tumore
renale,mentre l’embolia del tessuto adiposo è strettamente correlata alla
traumatologia ortopedica,sapete bene che nelle grandi fratture questa è
un’evenienza che viene presa in considerazione molto strettamente,è
l’embolia causata da un frammento di trombo quella che può darci maggiori
problemi.
Un aspetto molto particolare, ma che bisogna conoscere è quello dell’embolia
gassosa che si verifica in caso di ferite del collo quando c’è una aspirazione
da parte della giugulare, un altro aspetto più teorico che pratico(in letteratura
non ci sono casi riportati), si considera che l’insufflazione dell’addome con
anidride carbonica(durante intervento laparoscopico) in caso di lesione di un
grosso vaso come la Cava, che può verificarsi in un incidente chirugico, l’
aumento della pressione di circa 13 mmhg dovuta all’insufflazione di aria può
causare un embolia gassosa,questa è una delle controindicazioni alla
chirurgia vascolare.
Le sedi di origine del trombo: considerando l’atrio destro e il ventricolo destro
sono tipiche di una patologia di tipo cardiaco legata a disturbi del ritmo o della
conduzione per la formazione di trombi a livello soprattutto dell’atrio ma che
può verificarsi anche a livello del ventricolo qualora esistano pregresse
chirurgie valvolari.Più specifiche del trattamento chirurgico sono le trombosi
delle vene profonde degli arti inferiori e delle vene pelviche.Tutti i pazienti che
hanno dei problemi di carattere venoso degli arti inferiori,di tipo varicoso,che
sono frequentissimi e sono ancora più frequenti nei pazienti in sovrappeso o
in quelli obesi.Io sottolineo sempre questo aspetto perché l’obesità è un
problema attuale ma lo sarà sempre di più in futuro,oggi si stima che il 9%
degli italiani è obeso e si calcola che nel 2020 il numero sarà più che
raddoppiato…La patologia delle vene profonde può essere l’origine di una
embolia polmonare qualora non si adottino i presidi preventivi.In tutti gli
interventi addominali e pelvici esiste, ovviamente in conseguenza del
trattamento chirurgico per esempio ginecologico se parliamo della pelvi,
esiste una condizione di flogosi e di stasi del circolo pelvico(sapete che nel
circolo pelvico i plessi venosi sono molto importanti e ramificati),quando si
verifica una flogosi in quell'area è possibile che si verifichi una trombosi di
queste vene,o nel momento in cui un paziente rimanga a letto per troppo
tempo quando sia stato operato di una patologia pelvica,il momento in cui il
paziente si alza è quello in cui il trombo che è conseguente alla flogosi di cui
abbiamo parlato si stacca e può causare questo problema.Il quadro tipico
dell’embolia polmonare in un paziente chirurgico operato è caratterizzato
dalla prima alzata dal letto e dalla comparsa del quadro sintomatologico che
può essere solo il dolore oppure si può avere un quadro di carattere
cardiocircolatorio importante.I fattori predisponenti sono trombosi delle vene
profonde degli arti inferiori,l’immobilità,la congestione come si verifica per
esempio nello scompenso cardiaco,i traumi, le flebiti profonde e superficiali,
l’ipercoagubilità tipica quella da uso da estrogeni o quella legata ai carcinomi
per sindrome paraneoplastica,alterazioni tipiche della coagulazione come la
trombocitemia.I fattori predisponenti per le vene pelviche sono gli stessi per
quelli di carattere sistemico legati all’ipercoagubilità,poi gli interventi chirurgici
addominali, il post partum, l’immobilità.Nel parto esistono una serie di
condizioni molto traumatiche per la pelvi femminile che possono portare ad
interessamento flogistico dei plessi venosi pelvici.Ma sottolineo
l’immobiltà,esiste con molta chiarezza una indicazione, che non è legata solo
alla chirurgia mininvasiva,al mandare a casa il paziente prima,ma esiste una
condizione di mobilizzazzione precoce del paziente che va effettuata nelle
prime ore perchè questo non è solo utile al chirurgo ma è necessario per
evitare questa ed altre complicanze di tipo respiratorio che possono fare la
differenza nel postoperatorio.Quelli che vanno mobilizzati prima sono quelli
che si muoverebbero più tardi come gli anziani; quindi l’ausilio nei reparti
chirurgici di personale specializzato che s’interessi della mobilizzazione, dei
terapisti, consente una riduzione delle complicanze postoperatorio.I sintomi
tipici di un paziente con embolia sono la dispnea e il dolore toracico ma non è
detto che siano presenti contemporaneamente,quando sia presente anche
l’emottisi la diagnosi è più facile, quando si ha la dispnea improvvisa ci si
pensa subito ma è meno intuitivo.Ci sono poi una serie di disturbi legati
all'impegno respiratorio e nei casi più gravi lo shock quando ci sia embolia
con trombosi di un ramo principale dell'’arteria polmonare.
La diagnosi: la radiografia del torace è spesso normale, quello che è scritto
nei libri è la tipica immagine a triangolo della zona che sia stata infartuata
dalla presenza del trombo in un vaso polmonare è tipico di un quadro tardivo
e noi dobbiamo giungere ad una daignosi tempestiva perché la terapia ne è
condinzionata.Il tracciato ECG ha delle alterazioni talvolta specifiche altre
volte sapecifiche di impegno del cuore destro.L’emogas analisi ci da un
quadro con alterato scambio legato alla zona che è infartuata,la scintigrafia
polmonare non sempre facilmente effettuabile ha una specifica
indicazione,l’ecocardiogramma che ci fa vedere molto bene,l’angiografia
polmonare selettiva ci può consentrire anche un trattamento terapeutico.Il
trattamento è legato soprattutto all’aspetto preventivo,i pazienti chirurgici che
vadano ad affrontare, soprattutto se presentano i fattori di rischio,un
intervento vanno trattati in maniera abbastanza standardizzata ma efficace.Il
trattamento dell’embolia quando essa si sia verificata può essere medico o
chirurgico.La prevenzione si basa si due aspetti sostanziali, una è la
decompressione sequenziale degli arti durante l’intervento,esistono ora
diverse tecniche ma nel passato si usava fasciare gli arti del paziente con un
bendaggio elastico compressivo che consentisse che la stasi.. soprattutto
quando si fa un intervento sull’addome superiore il paziente è posizionato con
la testa in alto la stasi a livello degli arti inferiori è maggiore, questo può
causare un problema importante di ritorno venoso.Allora una compressione
data dal bendaggio degli arti inferiori può essere d’aiuto nel non creare
fenomeni di stasi localizzati ma nel decomprimere l’albero venoso.Il sistema
migliore è quello della decompressione sequenziale e gli strumenti tipici sono
dei gambali in cui si infilano fino alla radice della coscia gli arti dei pazienti
che sono legati ad un sistema di pompa che in maniera intermittente e
sequenziale che dal basso verso l’alto provvedono, gonfiandosi, a quel
meccanismo che normalmente fanno i muscoli quando camminiamo cioè
comprimere in maniera alternata il vasi venosi aumentando il ritorno venoso
diminuendo la stasi e diminuendo la possibilità che si formi un trombo.L’altro
aspetto è la profilassi con anticouagulanti, sapete che nel passato si usava
l’eparina adesso si usano le eparine a basso peso molecolare a diversi
dosaggi a seconda del peso del paziente,una terapia tra 2000 e 6000 unitàdi
eparina a basso peso molecolare è considerata il dosaggio profilattico
sufficiente per evitare episodi trombotici.Bisogna però sottolinerae che questa
profilassi è praticata negli ambienti chirurgici quasi ubiquitariamente ma non
sempre in maniera adeguata, perché la profilassi va proseguita per lungo
periodo nel postoperatorio molto più di quanto non si pensi anche quando il
paziente torna a casa,(ovviamente questo vale per pazienti che prima non
facevano terapia anticuoagulante ne antiaggregante) anche oltre i 10-15
giorni,cioè nella fase di postdimessione.
La terapia medica dell’embolia polmonare:certamente la terapia eparinica per
via endovenosa rappresenta il cardine del trattamento, il dosaggio si può
calcolare nel tempo raddoppiando circa il tempo di tromboplastina parziale
attivata.L'altro aspetto cardine è quello dell’uso di farmaci trombolitici
(urochinasi e trombochinasi). A questo va aggiunta tutta una terapia
cardiologica di supporto del circolo che si rende necessaria. Raramente però
l’embolia, quando sia presenta un trombo nell’arteria polmonare, si giova
della terapia polmonare che da anche i suoi buoni risultati,se esiste una
occlusione parziale della polmonare con un quadro importante( perché se è
tutta occlusa voi non riuscite a portare il paziente al tavolo operatorio) e
l’ecodoppler ce lo dice in modo chiaro, la trombiectomia chirurgica
toracotomica e l’acceso alla polmonare,accesso che va effettuato dal
cardiochirurgo che ha la competenza per fare questo tipo di chirurgia,ha i
suoi buoni risultati,ma non è una chirurgia estrema anche se bisogna agire
tempestivamente.Qui vedete citata l’interruzione della Vena Cava,quando si
sia verificato un episodio embolico anche di scarsa importanza e si sia
verificata una situazione trombotica a livello del circolo venoso pelvico o degli
arti inefriori, permane il rischio,perché è un trombo instabile che si fraziona,
esiste la preoccupazione non solo del trattamento dell’episodio singolo ma
anche della prevenzione, la tecnica migliore è quella della interruzione della
Vena Cava,ci sono molteplici metodologie di trattamento probabilmente in
questo momento quella più indicata è quella radiologica e col posizionamento
di filtri cavali al di sotto delle vene renali che consento di filtrare il sangue
bloccando anche i microtrombi,esistono rari selezionati casi in cui i filtri
venivano posizionati per via chirurgica credo che non sia più effettuato tranne
che non ci si trovi in una condizione drammatica in cui non sia possibile il
posizionamento per via radiologica.
emanuela