Linfocitosi
• I linfociti sono delle cellule presenti nel nostro sangue
• Svolgono un ruolo rilevante per il nostro sistema
immunitario
• Sono un tipo di cellula appartenente al gruppo dei globuli
bianchi (leucociti)
I linfociti hanno un aspetto con nucleo rotondo o
ovale, e hanno una dimensione compresa tra gli 8 e
i 12 micron.
QUALI SONO I VALORI NORMALI?
1.5 – 3.5 x 10(9)/l
Naturalmente, gli intervalli di riferimento possono
comunque differire da un laboratorio di analisi all’altro.
Di norma i linfociti rappresentano una quota tra il 20% e
il 40% dei leucociti.
Di viene definita come linfocitosi una concentrazione
maggiore dei 4.000/5000 per microlitro
PENSARE SEMPRE AD UNA
PATOLOGIA EMATOLOGICA?
Infezioni virali: le infezioni secondarie a virus sono le patologie infettive
più frequenti in assoluto, e sono causa di alterazioni della formula
leucocitaria, con aumento soprattutto della frazione linfocitica (linfocitosi).
Nota bene: non è infrequente nelle infezioni virali un riscontro alle analisi
del sangue di linfociti alti e neutrofili bassi.
• Infezioni acute, come quelle da EBV (Epstein Barr virus, responsabile
della trasmissione della mononucleosi); da influenzavirus e da
rinhovirus e adenovirus; da CMV (cytomegalovirus), la parotite, la
rosolia
• Infezioni croniche come le infezioni da virus dell’epatite B (HBV),
epatite C (HCV), herpes labiale o genitale (infezione da herpes virus) e
l’HIV, responsabile della sindrome da immunodeficienza acquisita,
(acquired immunodeficiency syndrome o AIDS).
•Infezioni batteriche: le infezioni da batteri, sebbene siano responsabili
principalmente di leucocitosi secondaria ad un aumento dei granulociti neutrofili
(neutrofilia), possono alterare anche la conta linfocitaria, soprattutto le infezioni da
germi atipici (ad esempio le infezioni respiratorie da chlamydia pneumoniae o da
mycoplasma pneumoniae) o la Brucellosi.
•Infezioni da Micobatteri: la TBC (tubercolosi) è una non trascurabile causa di
rialzo dei linfociti.
•Infezioni da miceti: le infezioni fungine, sebbene meno frequenti delle infezioni
batteriche e virali, possono, raramente, essere responsabili di un aumento dei linfociti
circolanti.
•Infezioni da parassiti: le parassitosi, come ad esempio la Toxoplasmosi o le
infezioni intestinali da Tenia solium o da Toxocara (nematodi), causano un aumento
della conta degli eosinofili e, a volte, dei linfociti.
Neoplasie solide: la presenza di tumori può provocare una
risposta infiammatoria da parte del nostro organismo, con
rilascio di citochine e fattori di crescita circolanti che può
stimolare il midollo alla produzione di un maggior numero di
leucociti (spesso precursori mieloidi ma talvolta anche linfociti).
Questa leucocitosi /linfocitosi è definita paraneoplastica.
Disidratazione: causa banale ma molto frequente, la
disidratazione causa un’aumento della concentrazione di tutte le
cellule e le sostanze presenti nel sangue: avremo emoglobina
alta, ematocrito aumentato, piastrinosi, leucocitosi, creatinina
elevata, aumento dell’urea (iperazotemia) e via dicendo.
• Eparina: l’eparina , sia essa somministrata per via endovenosa (eparina
calcica ad esempio) o sottocute (eparina frazionata o eparina a basso peso
molecolare, come l’enoxaparina) può indurre lo sviluppo si leucocitosi,
principalmente per un aumento dei linfociti (linfocitosi), e, più raramente,
dei granulociti neutrofili (neutrofilia).
• Farmaci antiepilettici: farmaci anticomiziali, come la carbamazepina, il
fenobarbital e la fenitoina possono scatenare una grave reazione di
ipersensibilità chiamato “reazione da farmaco con eosinofilia e sintomi
sistemici” (Drug Reaction with Eosynophilia and Systemic Symptoms,
DRESS), con un marcato aumento dei granulociti eosinofili e neutrofili e
quello conseguente dei globuli bianchi totali. Alcuni pazienti inoltre
sviluppano un aumento selettivo dei linfociti (linfocitosi) o un calo generale
dei leucociti (leucopenia).
• Minociclina: antibiotico facente parte della classe delle tetracicline, è
comunemente usato per il trattamento dell’acne e può dare aumento dei
linfociti
Malattie autoimmuni: alcune malattie reumatologiche o che colpiscono il
sistema immunitario possono causare uno stato di perenne infiammazione sistemica, il che
concorre ad aumentare la produzione midollare di cellule del sangue:
• Artrite reumatoide
• Tireopatie autoimmuni (ad esempio il Morbo di Basedow, tiroidite di Hashimoto)
• Lupus eritematoso sistemico
• Vasculiti: le vasculiti sono un’infiammazione dei vasi sanguigni, le più frequenti sono
la Granulomatosi di Wegener, l’arterite di Takayasu, la sindrome di Churg-Strauss,
l’arterite temporale (arterite a cellule giganti o arterite di Horton), la malattia di
Kawasaki, la porpora di Scholein-Henoch e la vasculite crioglobulinemica. Sono tutte
patologie che possono associarsi a leucocitosi con linfocitosi.
Malattie infiammatorie croniche intestinali: chiamate anche Inflammatory bowel
disease (IBD), sono fondamentalmente il morbo di Crohn e la rettocolite ulcerosa,
comportano un’infiammazione e un danno cronico all’apparato gastrointestinale,
soprattutto alla parte finale dell’intestino (colon e retto). Le IBD hanno un andamento
cronico o ricorrente, che si presentano con periodi di latenza alternati a fasi di
riacutizzazione, e comportano spesso uno stato di lieve leucocitosi con aumento di
neutrofili e/o di linfociti.
• Stress: in presenza di situazioni stressanti, il rilascio endogeno di corticosteroidi ed
epinefrina (adrenalina) stimola il midollo a produrre una maggior quantità di leucociti
e talvolta si accompagna a linfocitosi
• Splenectomia: l’assenza di milza, si essa congenita o secondaria ad una rimozione
chirurgica (splenectomia)
• Traumi: si accompagnano a leucocitosi con lo stesso meccanismo dello stress.
• Dolore severo: come per i traumi e le situazioni di stress psicofisico, spesso il dolore
è caratterizzato dal riscontro di leucociti e talvolta di linfociti elevati
CLINICA
Anamnesi: patologie reumatiche, tiroidite, morbo
celiaco (asplenia), epatopatia
Quadro clinico: sintomi, recente infezione,
comportamenti a rischio, febbre/febbricola
Esame obiettivo: adenomegalie, epatosplenomegalia
Labotatorio: PCR, VES, valutare eventuale
scompenso mieloide, ALT, TSH reflex, protidogramma
Striscio
periferico
ALL L3
HCL
MANTLE CELLS
MZL
Linfoma
linfoplasmacitico/citoide
FCCL
PLL
CLL
LINFOCITI
ATTIVATI
QUADRO REATTIVO
•
•
•
•
splenomegalia nel 50% dei casì
epatomegalia nel 10% dei casi
ittero (5%).
rash maculopapuloso diffuso (10-15%).
LINFOCITOSI
NDD
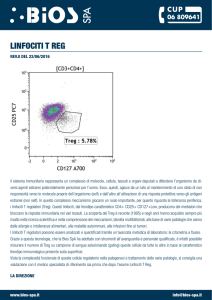
TIPIZZAZIONE LINFOCITARIA STANDARD
Ly T 80% (CD 3)
Ly B 20% (CD19)
Oltre il 90% delle patologie croniche delle patologie linfoproliferative B
interessano la linea B
Pertanto trovare una linfocitosi B periferica, anche in assenza di
accertata monoclonalità, è fortemente suggestiva di patologia
linfoproliferativa cronica