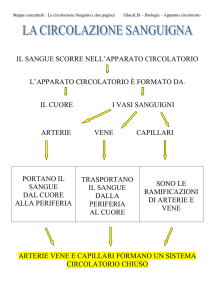
Emodinamica
Il sistema cardiovascolare può essere assimilato
ad un modello formato da due tubi cilindrici che
connettono due pompe meccaniche. In questo
modello il volume di sangue immesso in circolo
dalla pompa di sinistra deve essere uguale al
volume immesso in circolo dalla pompa di destra
per evitare accumulo di sangue in uno dei due
condotti
Piccolo circolo
VD
VS
Grande circolo
L’eguaglianze dei volumi immessi in circolo comporta
alcun considerazioni fondamentali fra cui la diversa
velocità di scorrimento del sangue che cambia
secondo l’area della sezione trasversa. Nell’aorta
discendente il sangue scorre con una velocità di
40cm/sec mentre nei capillari è di 0.02 cm/sec; la
velocità aumenta di nuovo nelle vene cave dove
raggiunge valori di 10-20 cm/sec.
L’emodinamica riguarda i fattori fisici che
regolano il flusso sanguigno nel sistema
circolatorio. Per analogia con la teoria dei
circuiti elettrici possiamo applicare
un’equivalente della legge di Ohm:
Q = (PA – PV) / RV
dove
PA= pressione arteriosa media
PV= pressione venosa media
RV= resistenza vascolare
Il flusso di sangue attraverso un vaso è
determinato da due fattori:
la differenza di pressione ΔP fra le due
parti del vaso (gradiente pressorio)
la difficoltà del sangue a passare nel
condotto, definita resistenza, Rv
P1
P2
Se P1-P2 > 0 (c) allora c’è
flusso attraverso il vaso
Se P1=P2 (a, b) allora non c’è
flusso
Si definisce resistenza vascolare RV (in analogia con i
circuiti elettrici) il rapporto
RV = ΔP / Q
dove ΔP è il gradiente pressorio e Q il flusso di sangue
attraverso il condotto.
Il flusso sanguigno Q
indica la quantità di
sangue che passa in un
certo punto dell’albero
circolatorio in un certo
istante. In genere si definisce il flusso in termini di ml
o l/min. In un adulto a riposo il flusso totale equivale in
media a 5 l/min: questa grandezza è definita OUPUT
CARDIACO perché corrisponde alla quantità di sangue
pompata dal cuore nell’unità di tempo.
Si assume per il sangue il comportamento di un fluido
newtoniano (senza particelle), con flusso continuo (non
intermittente), in moto stazionario (senza accelerazione),
laminare (scorrimento di strati concentrici). In queste
condizioni la resistenza del condotto può essere ricavata
dalla legge di Poiseuille e risulta essere:
RV = 8ηl / π r4 da cui Q = ΔP · π · r4 / 8ηl
Questo indica che la resistenza di un vaso dipende in
grande misura dal raggio del vaso , oltre che dalla
lunghezza (l) e dalle caratteristiche del liquido (η).
Vedremo che r è variabile (per vasocostrizione e
vasodilatazione).
Dipendenza del
flusso dal raggio del
condotto
(assumendo costanti
pressione, viscosità
e lunghezza del
vaso)
Profilo parabolico di un
fluido in moto laminare. La
velocità massima è al
centro del condotto,
mentre lo strato a contatto
con le pareti ha V=0
Quando in un condotto aumenta troppo la velocità (V) o il
diametro del vaso (d) o la densità del liquido (ρ) oppure
diminuisce la viscosità (η) (resistenza allo scorrimento), il
flusso da laminare diviene turbolento, formando vortici e
scorrendo in modo disordinato. La misura di questo è data
dal numero di Reynolds.
Il numero di Reynolds è scritto come:
Re= V · d · ρ / η
Re < 200
flusso laminare
200 < Re < 400
flusso turbolento in qualche tratto
Re > 2000
vasi
flusso turbolento anche in piccoli
Per il sangue il valore di η è fortemente determinato
dal valore dell’ematocrito (% di eritrociti nel sangue)
che dovrebbe essere circa
uomo: 42 - 50%
donna: 36 - 45%
Effetti del moto
turbolento sulla
relazione pressioneflusso. In moto
turbolento il flusso
diminuisce per un certo
gradiente pressorio
Infine vediamo quanto vale il flusso attraverso un
condotto. Questo è stabilito dalla legge di Poiseuille,
valida sempre per un fluido newtoniano, in flusso continuo,
moto stazionario e laminare
Q = π · ΔP · r4 / 8 · η · l
Risulta quindi evidente che la variazione del diametro del
vaso condiziona pesantemente il flusso attraverso il vaso
stesso. Vedremo che nel sistema cardiovascolare la
regolazione sulla resistenza vascolare è sostanzialmente a
carico delle arteriole che variano il loro diametro da 4 a
25µm. Dalla legge di Poiseuille risulta che una variazione
di 4 volte del raggio risulta in una variazione di 256 volte
del flusso!!!
I SOFFI CARDIACI
I rumori provenienti dalle strutture cardiache in
movimento, e le vibrazioni del sangue che le
attraversa, danno origine a suoni abbastanza forti
da venire trasmessi alla parete toracica ed essere
udibili attraverso lo stetoscopio, posato sulla
parete del torace in punti prestabiliti, detti focolai di
auscultazione, in corrispondenza delle quattro
valvole cardiache (mitrale, tricuspide, polmonare e
aorta).
In alcune condizioni, non
necessariamente
patologiche, si avverte tra
i normali toni un rumore
anomalo, un suono
aggiunto ai due toni di
base sempre presenti,
che è il risultato delle
vibrazioni prodotte dal
flusso sanguigno quando
è turbolento.
Un soffio cardiaco può comparire quando è
alta la velocità di scorrimento, quando il
sangue passa attraverso un restringimento
(per esempio di una valvola), o attraverso
un punto in cui il calibro della struttura varia
bruscamente (dilatazione di un'arteria), o
ancora quando il sangue è più fluido.
DEFINIZIONE:
Rumori cardiaci generati da moti vorticosi del
flusso ematico e dovuti a vibrazioni di valvole e
strutture vasali normali o patologiche.
Possono essere
SISTOLICI
DIASTOLICI
CONTINUI O SISTO-DIASTOLICI
INTENSITA’ DEI SOFFI
GRADO 1: molto debole, si sente con grande
concentrazione e non in tutte le posizioni
GRADO 2: debole, apprezzabile appena si appoggia il
fonendoscopio
GRADO 3: moderatamente intenso
GRADO 4: intenso
GRADO 5: molto intenso, si percepisce anche con il
fonendoscopio parzialmente sollevato dalla parete
GRADO 6: estremamente intenso, si ascolta anche con il
fonendoscopio completamente sollevato dalla parete
Meccanismi di genesi dei soffi
FLUSSO ATTRAVERSO OSTRUZIONE PARZIALE DI
UN APPARATO VALVOLARE O DI UN VASO
ARTERIOSO
Es. Stenosi aortica > SOFFIO DA EIEZIONE
Stenosi mitralica > RULLIO DIASTOLICO
FLUSSO ATTRAVERSO UNA VALVOLA ANOMALA
SENZA STENOSI
Es.:
Valvola aortica bicuspide
Perforazione di lembo della mitrale
Rottura corda tendinea valvolare
FLUSSO RETROGRADO ATTRAVERSO VALVOLA
INSUFFICIENTE
Es.:
Insufficienza aortica
Insufficienza mitralica
Direzione del flusso fisiologico
FLUSSO IN VASO ARTERIOSO DILATATO
Aumenta il diametro del vaso e si passa in regime di
flusso turbolento
Es.
Aneurisma aorta
SOFFI SISTOLICI DA EIEZIONE
CAUSA: flusso ematico anterogrado attraverso
valvole semilunari (aortica o polmonare) durante la
sistole
ORGANICI: alterazione anatomo-patologica
valvolare
FUNZIONALI: modificazione funzionale del flusso
con o senza cardiopatia
INNOCENTI: non associati ad alterazioni
anatomiche o funzionali
SOFFI DA INSUFFICIENZA
VALVOLARE
CAUSA: reflusso di sangue durante la sistole da una
camera cardiaca con più elevata pressione ad una con
minore pressione, attraverso una valvola incontinente o
una pervietà del setto cardiaco
ESEMPI:
Ventricolo sx > atrio sx: insufficienza mitralica
Ventricolo dx > atrio dx: insufficienza tricuspide
Ventricolo sx > ventricolo dx: difetto interventricolare
Atrio sx > atrio dx: difetto interatriale
SOFFI DIASTOLICI
SEMPRE INDICATIVI DI CARDIOPATIA !
RULLIO DIASTOLICO
CAUSA: alterazione delle valvole atrioventricolari
SOFFIO PROTODIASTOLICO
CAUSA: alterazione delle valvole semilunari
Il sistema circolatorio è un sistema
chiuso e continuo con porzioni ad alta
pressione e parti a bassa pressione
Circolazione sistemica
Il ventricolo sinistro getta sangue nell’aorta che poi lo
distribuisce attraverso le distinte regioni corporee
utilizzando una rete di vasi. L’aorta (così come le arterie
polmonari a dx), oltre ad essere il vaso principale di
distribuzione ha anche la funzione di trasformare il flusso
intermittente in flusso continuo grazie alla sua elevata
componente elastica. Dall’aorta si dipartono le grandi
arterie (carotide, mesenterica e renale) che distribuiscono
il sangue ad organi specifici. Da queste si dipartono vasi
sempre più piccoli che entrano negli organi per irrorarli.
Tipo di vaso
Diametro
(mm)
Funzione
Aorta
25
Distribuzione e
conversione
intermittente-continuo
Grandi arterie
Piccole arterie
1.0-4.0
0.5-1.0
Distribuzione
Distribuzione e
resistenza
Arteriole
Capillari
Venule
0.01-0.50
0.006-0.010
0.01-0.50
Resistenza
Scambio
Scambio, raccolta e
capacità
Vene
Vene cave
0.5-5.0
35
Capacità
Raccolta
Ricordiamo che alle arteriole, riccamente innervate
dal sistema nervoso autonomo, è affidato il compito
di regolare il flusso locale.
I capillari hanno invece funzione di scambio di
ossigeno, anidride carbonica, acqua, elettroliti,
proteine, substrati metabolici e ormoni.
Le vene hanno una funzione capacitiva di albergare
sangue. La costrizione venosa diminuisce il volume
venoso alterando la gittata sistolica.
Pressione media (mmHg) o Volume
totale (%)
Relazione fra pressione media e volumi di sangue nelle
varie parti del sistema circolatorio
100
90
80
70
60
50
40
30
20
10
0
Pressione media (mmHg)
Volume (%)
Quali sono le funzioni del sistema circolatorio?
a.
Trasporto di sostanze ai tessuti
(nutrienti, zuccheri, ormoni, O2, CO2 etc..)
b.
Trasporto di cataboliti
c.
Veicola cellule e molecole del sistema
immunitario per la difesa
d.
Aiuta il controllo del pH grazie a tamponi
plasmatici
e.
Aiuta a mantenere la temperatura
corporea
7%
9%
13%
2%
5%
64%
Vene
Capillari
Arteriole
Arterie
Vasi polmonari
Cuore
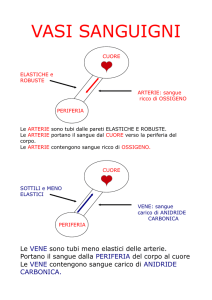
Arterie
Trasportano il sangue via dal cuore.
Hanno una parete spessa e uno strato elastico per
permettere lo stiramento del vaso e assorbire la
pressione
Mantengono la pressione nell’albero circolatorio così
come un pallone mantiene pressione all’interno,
funzionando come reservoir di pressione
Esiste uno strato muscolare che ne controlla il
diametro e uno strato di connettivo esterno che
conferisce forza e resistenza
Arteriole
Abbondante strato muscolare liscio che
ne controlla il diametro per la
distribuzione del sangue
Capillari
I più piccoli vasi del corpo lunghi meno di 1mm. I
globuli rossi vi scorrono in fila. Sfinteri
precapillari controllano l’afflusso di sangue
perché non tutti i letti capillari possono essere
aperti contemporanemente (se questo avvenisse
occorrerebbe un volume di sangue circolante
pari a 1.5 volte quello che abbiamo). La velocità
di scorrimento del sangue è la più bassa perché
la sezione trasversa è enorme.
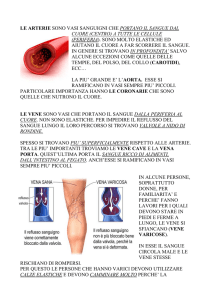
Venule
Derivano dai capillari. Possono
vasocostringere per aumentare la diffusione
a livello capillare limitando l’efflusso
attraverso gli sfinteri postcapillari
Vene
Diametro maggiore che nelle arterie
La pressione del sangue è bassa e quindi esistono
valvole venose per impedire il back flow di sangue.
La contrazione del muscolo scheletrico durante il
camminamento ne favorisce il funzionamento.
Funzionano come reservoir di sangue (67%).
Sfociano nelle cave che tornano all’atrio dx dove
la pressione venosa centrale è intorno ai 24mmHg
Arterie distensibili
(elastiche)
Arterie rigide
Compliance vascolare
Le grandi arterie e le vene sono caratterizzate dalla
capacità di espandersi e contrarsi passivamente al variare
della pressione transmurale (Pinterna – Pesterna).
Si definisce compliance la grandezza
C = dV / dP
dV = C · dP
che calcola la variazione di volume in funzione della
variazione di pressione transmurale
Va detto che le vene possono alloggiare grandi variazioni di
volume di sangue con minime variazioni di pressione. Vale
infatti
Cvenosa = 20 · Carteriosa
La pendenza non è lineare perchè le pareti vascolari sono
eterogenee. Quindi C diminuisce a pressioni elevate, cioé i
vasi tendono a divenire più rigidi.
Inoltre a bassi valori di pressione la compliance di una vena
è molto superiore a quella
quindi alloggiare maggiori
variazioni di volume
ematico con minime
variazioni di pressione
Volume
di un’arteria. Le vene possono
75
140
At lower pressures, the compliance of a vein is
about 10 to 20-times greater than an artery.
Therefore, veins can accommodate a large changes
in blood volume with only a small change in
pressure. However, at higher pressures and
volumes, venous compliance (slope of compliance
curve) becomes similar to arterial compliance. This
makes veins suitable for use as arterial by-pass
grafts.
Quando il sistema arterioso è riempito con circa 700ml
di sangue la pressione arteriosa media è circa 100mmHg,
ma per un volume di riempimento di 500ml la pressione
precipita a zero.
Al contrario nel sistema venoso si trovano dai 2500ml ai
3500ml di sangue e si devono avere enormi variazioni di
questi volumi per cambiare la pressione venosa anche di
pochi mmHg.
Pressione arteriosa
La forza che il sangue esercita sulla parete delle arterie
viene definita pressione arteriosa o pressione
transmurale. Si riconosce una pressione sistolica
durante la sistole ventricolare (pressione max) e una
pressione diastolica durante la diastole ventricolare
(pressione min). La differenza fra le due è detta
pressione differenziale.
Pressione differenziale = P
sistolica-
P
diastolica
La pressione sistolica dipende dalla forza di
contrazione del ventricolo e dal volume sistolico: un
aumento della gittata sistolica può causare un
aumento della pressione sistolica specie se vi è una
riduzione della compliance (ΔV / C = ΔP).
La pressione diastolica dipende dal ritorno elastico
dell’aorta ed è anche indice delle resistenze
periferiche: un loro aumento determina una aumento
della pressione diastolica.
L’aorta, fra tutti i vasi sanguigni, è quella che ha la maggior
compliance e questa caratteristica permette la minor
variazione possibile della pressione differenziale (se fosse
un tubo rigido la pressione differenziale sarebbe max cioè
120-0=120mmHg).
ΔV=C· ΔP
Relazione volume-pressione
nella circolazione
Qualunque cambiamento in volume entro
l’albero arterioso risulta in una maggior
variazione in pressione rispetto alle vene.
Quando le vene sono contratte grandi
quantità di sangue sono trasferite al cuore,
aumentando quindi l’output cardiaco
Variazione della pressione differenziale
Pressione arteriosa media (PAM)
Quando il sangue è pompato dal cuore nei vasi del
sistema circolatorio, si genera pressione.
La pressione arteriosa media è la media integrale di
tutti i valori assunti dalla pressione arteriosa fra il
valore min (Pd) e il valore max (Ps).
A normali valori di riposo la PAM può essere valutata
come:
( Ps Pd )
PAM Pd
3
Possiamo scrivere la PAM sempre in analogia con le
regole dell’elettricità ΔV= i x R come:
PAM = GC × RVS
Quindi sia variazioni della gittata sia variazioni della
resistenza periferica modificano la pressione
arteriosa media (PAM). Se questi due parametri
cambiano in maniera reciproca e proporzionale la PAM
non cambia. Le due variabili sono interdipendenti nel
senso che variazioni di un valore influiscono anche
sull’altro parametro.
Vediamo quali sono i fattori che alterano la gittata e
la resistenza vascolare sistemica e quindi la PAM.
PAM
GC = VS x FC
Frank-Starling
Gittata
sistolica
Pre-carico
(ritorno venoso)
Gittata
cardiaca
Resistenza vascolare
sistemica
Frequenza
cardiaca
(H+, K+, istamina)
Fattori vascolari
Contrattilità
(NO, endotelina, prostaciclina)
Anatomia vascolare
(in genere costante)
Volume del
sangue
Compliance
venosa
Controllo renale
di acqua e Na+
Fattori tissutali
(se allora pre-carico)
Fattori
neuroumorali
Sistema autonomo, catecolamine
circolanti, vasopressina, ANP,
endotelina
I parametri più importanti che alterano la resistenza
vascolare sistemica sono i fattori che agiscono sul
lume vascolare(Q α r4) e quindi tutti i fattori vascolari
e tissutali che agiscono inducendo direttamente
vasodilatazione o vasocostrizione e tutti i fattori che
agiscono attraverso meccanismo miogenico e
metabolico.
I fattori neuroumorali sono regolati principalmente dai
barocettori arteriosi e dai chemocettori ed entrano in
gioco specialmente in alcune forme di ipertensione
secondaria, derivata cioé da patologie renali, disordini
endocrini (5-10% dei pazienti definiti ipertesi)
È importante notare che il valore di PAM
dipende dall’output cardiaco e dalla resistenza
periferica. Non è importante invece se la
variazione dell’ouput è da attribuirsi a variazioni
della frequenza o del volume sistolico o di
entrambi.
Cosa possiamo dire invece sulla resistenza vascolare
sistemica?
Si intende con questo termine la resistenza che il flusso
sanguigno incontra ed è determinata da TUTTA la rete
vascolare sistemica, fatta eccezione per la circolazione
polmonare. Si parla anche di resistenza periferica
totale.
I fattori che influenzano la resistenza vascolare
sistemica sono tutti quei fattori che determinano vaso-
costrizione o –dilatazione. Anche cambiamenti della
viscosità del sangue possono influenzare questo
parametro.
In maniera semplice si può definire la resistenza
vascolare sistemica (RVS) come:
RVS = PAM / GC
dove:
PAM= pressione arteriosa media
GC= gittata o output cardiaco
Va però notato che, sebbene questa sia la
definizione più semplice e RVS possa essere
misurata facilmente conoscendo PAM e GC, né
PAM, né GC influenzano direttamente RVS.
Vediamo di riassumere brevemente quali
sono i fattori che influenzano la
resistenza periferica totale distinguendo
fra regolazione estrinseca ed intrinseca
Per molto tempo le vene sono state semplicemente
considerate come vasi di raccolta del sangue refluo
al cuore. In realtà i vasi venosi risultano avere
importanti funzioni
Avendo una grande compliance possono
alloggiare grandi quantità di sangue mettendolo
a disposizione qualora ce ne sia bisogno
Grazie all’azione delle pompe venose spingono il
sangue verso il cuore regolando la gittata
cardiaca
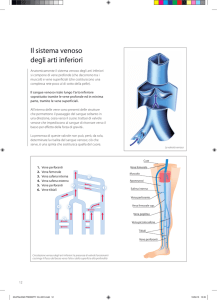
Tutto il distretto venoso del grande circolo fa
capo alle due vene cave, superiore e inferiore, che
riportano all’atrio destro il sangue refluo da tutti
gli organi, con eccezione delle vene cardiache, che
sboccano direttamente nell'atrio destro (seno
coronarico). La vena cava superiore si forma per la
confluenza delle due brachiocefaliche destra e
sinistra, che drenano il sangue dalla testa, dagli
arti superiori e da parte del torace. E’ una vena di
tipo contenitivo, con scarsissima muscolatura.
La vena cava inferiore si forma per la confluenza
delle due iliache comuni che iniziano a livello
dell’articolazione sacro-iliaca per la concorrenza
delle iliache esterne, che riportano il sangue dagli
arti inferiori, e delle iliache interne (o
ipogastriche), che lo riportano dai visceri del piccolo
bacino, dagli organi genitali esterni, dalla
muscolatura glutea e dell’anca. Si buttano nella
ipogastrica, direttamente o indirettamente, le
emorroidarie, che fanno parte dei circoli collaterali
della vena porta.
Il sangue refluo dal corpo ritorna all’atrio destro
attraverso le vene cave, superiore e inferiore. La
pressione all’interno dell’atrio dx è generalmente
indicata come pressione venosa centrale.
La pressione venosa centrale è regolata da un
preciso bilanciamento fra la capacità del cuore
di pompare sangue fuori dall’atrio dx e la
tendenza del sangue a fluire dai vasi periferici
nell’atrio dx.
Se il cuore pompa fortemente, la pressione centrale
diminuisce mentre ogni fattore che accelera il ritorno
venoso all’atrio dx fa aumentare la pressione. Quali sono
questi fattori? Sono sostanzialmente tre:
aumentato volume ematico
aumento del tono vascolare con conseguente
incremento della pressione venosa periferica
dilatazione delle arteriole che diminuiscono la
resistenza periferica facendo affluire più sangue
dal sistema arterioso al sistema venoso
Quanto vale la pressione venosa centrale?
La pressione venosa centrale normale è circa 23mmHg. Essa può aumentare fino a 20-30mmHg in
condizioni molto anomale quali massicce trasfusioni o
infarto. I valori minimi sono invece fra -3 e -5mmHg,
cioè la pressione della cavità toracica che circonda il
cuore. Questo avviene per esempio in caso di gravi
emorragie (il ritorno venoso è fortemente diminuito)
o quando il cuore pompa con grande vigore.
-10mmHg
0mmHg
0mmHg
+6mmHg
+8mmHg
+22mmHg
+35mmHg
+40mmHg
+90mmHg
Le grandi vene quando sono distese offrono una
resistenza praticamente nulla al flusso di sangue.
Tuttavia le vene che passano nel torace sono compresse
in molti punti dagli organi circostanti e questo determina
un aumento drastico della resistenza. Ad esempio le vene
che provengono dal braccio sono compresse dalla stretta
angolazione sopra alla prima costola e così le vene del
collo spesso collassano sotto l’azione della pressione
atmosferica. Infine le grosse vene addominali sono
compresse dagli organi addominali. Per questi motivi
nelle vene periferiche la pressione risulta 4-7mmHg
più alta che la pressione dell’atrio dx.
Valvole venose e la pompa venosa
Se le valvole venose non esistessero, solo a causa della
pressione idrostatica appena vista, a livello dei piedi
dovremmo sostenere sempre una pressione di 90mmHg.
Quando invece le gambe sono in movimento, la contrazione
dei muscoli fa sì che le vene vengano compresse e il
sangue passi facilmente. Le valvole venose servono ad
assicurare che la direzione del sangue sia sempre solo
verso il cuore. Questo meccanismo prende il nome di
pompa venosa e consente alla pressione a livello dei piedi
di stare al di sotto di 25mmHg.
Pompa venosa
Se la persona rimane
ferma in piedi la
pompa venosa non
funziona e la pressione
aumenta a 90mmHg
nell’arco di 30s.
Questo determina a
livello capillare una
grande fuoriuscita di
acqua con formazione
di edemi (gambe e
piedi gonfi).
Ricordiamo infine la grossa funzione di deposito di sangue
del sistema venoso. In particolare esistono specifiche
Si definisce
plessoche,
venoso
una
parti del sistema
circolatorio
data la
loro grandissima
rete
vascolare
formata
daper
vene
compliance,
funzionano
come
depositi
grandi
quantitativi
sangue.
Fra questi ricordiamo:
fra di
loro
anastomizzate.
Esempi di
la milza cheplesso
può rilasciare
a 100ml di sangue nel
venosofino
sono:
torrente circolatorio
Plesso pterigoideo
venoso
vescicale
il fegatoPlesso
i cui sinusoidi
rilasciano
diverse centinaia di
Plesso venoso uterino
ml di sangue
venoso vaginale
le grossePlesso
vene addominali
che albergano fino a 300ml
plessi venosi al di sotto della cute*