RENE
Funzioni
• La principale funzione del rene è il
mantenimento dell’omeostasi
dell’organismo
• Attraverso la filtrazione del plasma e
l’eliminazione dei cataboliti terminali
del metabolismo
• Le molecole necessarie invece
vengono recuperate,riassorbite e
rimesse in circolo.
• Le funzioni principali sono:
regolazione del contenuto di acqua
e di elettroliti;
regolazione del pH plasmatico;
eliminazione dei prodotti finali del
catabolismo, dei prodotti tossici o
dei prodotti di coniugazione;
In un uomo di 70 Kg il filtrato
glomerulare è di circa 180 litri/die
Il volume dell’urina eliminata è di 1
litro/die.
Vuol dire che ben 179 litri/die del
filtrato
glomerulare
vengono
riassorbiti
Nefrone
• L’unità
funzionale
fondamentale
del rene è il
nefrone.
• Ciascun rene
umano ne
contiene
circa un
milione
• Ogni nefrone consta di:
• Glomerulo: costituto da
cellule in grado di operare
la filtrazione del plasma
• Tubulo: ricoperto da
cellule renali e si distingue
in:
– Prossimale
– Ansa di Henle
– Distale
• I tubuli distali
confluiscono in un tubo
più largo detto tubulo
collettore, più tubuli
collettori confluiscono del
dotto collettore e che
immette l’urina
nell’uretere.
Corticale
Midollare
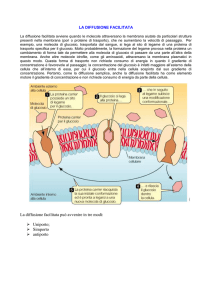
Filtrazione
• Il sangue viene filtrato a livello delle cellule
del glomerulo:
• l’acqua, i soluti a basso peso molecolare
(come gli ioni inorganici), urea, glucosio,
aminoacidi (non sostanze che superano i
70.000 di peso molecolare, come le proteine
plasmatiche)
fuoriescono
dai
capillari
passano attraverso le cellule del glomerulo e
si raccolgono nello spazio capsulare e
vengono convogliati verso il tubulo
prossimale.
• Mentre alcune sostanze utili vengono
riassorbite, quali:
• acqua
• sodio, potassio, cloro,
• glucosio, aminoacidi
• Altre sostanze quali:
l’urea, l’acido urico, la creatinina, lo
ione ammonio ed eventuali sostanze
tossiche vengono escrete con l’urina.
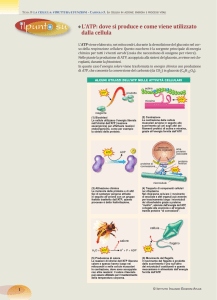
Metabolismo renale
• Per poter riassorbire l’acqua, gli
elettroliti e gli altri composti è
necessario l’intervento di specifiche
proteine trasportatrici, che riportano
questi composti all’interno delle cellule
renali e da queste nel sangue.
• Per far ciò è necessario disporre di
energia, ovvero ATP!
• Le cellule renali che rivestono il tubulo
prossimale della porzione corticale hanno
un metabolismo ossidativo
• I principali substrati ossidabili da queste
cellule sono:
• gli acidi grassi attraverso la β- ossidazione
e il successivo Ciclo di Krebs
• Il loro catabolismo fornisce dal 60 al 80%
dell’energia, la rimanente quota energetica è
data dal catabolismo del glucosio.
• Queste cellule renali hanno una piccola
riserva di glicogeno
• Le cellule renali contenute nella porzione
midollare (ansa di Henle e collettore) hanno
pochi mitocondri e utilizzano solamente il
glucosio, facendo una glicolisi anaerobica.
• Il glucosio utilizzato è
quello prelevato
direttamente dal plasma o quello che si trova
nel filtrato.
• Durante il digiuno le cellule della porzione
corticale
svolgono
una
intensa
gluconeogenesi (simile a quella epatica)
Gluconeogenesi renale
• Nel digiuno le cellule della corticale
prelevano dal sangue filtrato:
• l’acido lattico
• il glicerolo
• alcuni aminoacidi
e li trasformano in glucosio, che in
parte viene dato alle cellule della
midollare, in parte serve a mantenere la
glicemia.
Meccanismi di riassorbimento
• L’energia prodotta come detto, serve a
far funzionare i sistemi di
riassorbimento.
• Riassorbimento del glucosio
• Sulle membrane delle cellule ad orletto
a spazzola del tubulo prossimale, sono
presenti delle proteine trasportatrici in
grado di trasferire il glucosio e il sodio
dal lume dentro la cellula e poi nel
sangue
• Sulla membrana che
è rivolta al lume, è
presente un
trasportatore che
trasferisce il
Glucosio e il Na+
all’interno.
• Il Glucosio viene poi
trasferito nel sangue
ad opera del
trasportatore il
GLUT2.
• Il Na+ che è entrato
viene riversato nel
sangue ad opera di
una Na/K ATP-asi
che consuma ATP:
Riassorbimento Aminoacidi
• L’energia prodotta serve a far funzionare i
sistemi di riassorbimento.
• Riassorbimento Aminoacidi
• Gli aminoacidi che vengono filtrati vengono
tutti riassorbiti a livello del tubulo prossimale
con differenti velocità. Esistono differenti
trasportatori:
–
–
–
–
Aa basici
Aa neutri
Aa acidi
Glicina
Co-trasporto
• Il meccanismo prevede il passaggio
contemporaneo all’interno di un Aa e
di Na+
Lume
Cellula
Na+
Aa
Aa
3Na+
Sangue
Aa
3Na+
2K+
2K+
Eliminazione
+
H
• I reni controllano il pH del plasma agendo
sugli H+ e sui bicarbonati presenti.
• Il pH del plasma viene in tal modo mantenuto
a valori compresi tra 7,35 e 7,45
• Se il pH del sangue si abbassa per la
presenza di acidi (es: Acetacetico e βidrossi butirrico), il rene riassorbe gli H+ li
combina con l’ammoniaca trasformandoli in
ioni NH4+, che vengono eliminati con l’urina.
Lume
Cellula
Sangue
H+
H+
H+
K+
H+
Na+
Na+
H+
Na+
+ HCO3ClHCO3H2CO3
Anidrasi
carbinica
H2O + CO2
Krebs e
Decarbossilazioni
Il pH si
innalza
Glutammina
• La
glutammina
prodotta
dal
muscolo
scheletrico e dai neuroni viene attivamente
assorbita dalle cellule renali in varie porzioni
dei tubuli ed anche a livello dei dotti collettori.
• Le cellule renali contengono un enzima, la
glutaminasi, enzima mitocondriale in grado di
togliere il gruppo –NH2 trasformandolo in NH3
e producendo l’acido glutammico.
• Quest’ultimo viene trasformato in alfa
chetoglutarico e da questo è possibile
generare, con la gluconeogenesi, glucosio
Escreta nel lume
Glutaminasi
Glutammina
Acido glutammico + NH3
NAD+
NADH.H+
Glutammico DH
Glucosio
Alfa cheto glutarico
Ciclo di Krebs
PEP
Ossalacetato
Mitocondrio
Lume
Sangue
Cellula
Glutammina
Glutammina
NH4+
NH3
NH3
K+
K+
Na+
H+
Na+
H+
+ HCO3-
H2CO3
Anidrasi
carbinica
H2O + CO2
Riassorbimento di acqua
• Il riassorbimento o l’eliminazione dell’acqua
è in parte un fenomeno osmotico, legato
anche al riassorbimento o all’eliminazione
del Na+.
• L’acqua viene assorbita sia livello dei tubuli
prossimali che distali.
• Questo meccanismo si innesta quando si
hanno variazioni del volume del sangue
Diminuzione volume sangue
• Un esercizio aerobico intenso e prolungato
determina una perdita di liquidi e elettroliti
con il sudore
• Questa perdita è di circa 1,25 Litri/ora per un
soggetto di 60 Kg in peso.
• Pertanto è necessario compensare le perdite
sia di elettroliti che di acqua aumentando i
processi di riassorbimento a livello renale di
acqua e di ioni, in particolare di Na+
Adiuretina
• La regolazione dell’escrezione di acqua
per via urinaria è regolata dall’ormine
antidiuretico: Adiuretina (ADH)
• L’ormone ADH (conosciuto anche
come vasopressina) è un ormone a
struttura poli-peptidica (è fatto da 9
Aminoacidi) sintetizzato nell’ipotalamo
ed accumulato nell’ipofisi posteriore.
• Una diminuzione del volume ematico,
viene recepita da recettori posti sulla
ipofisi posteriore e viene rilasciata
ADH nel sangue.
• L’ADH si lega a recettori presenti
sulle cellule del tubulo contorto
distale e dei collettori renali.
• Il segnale viene trasmesso all’interno
della cellula mediante attivazione
dell’adenilato ciclasi e formazione
dell’AMP ciclico.
• L’AMPc (secondo messaggero) attiva una
Protein Cinasi (PK-A) che è in grado di
fosforilare delle proteine presenti dentro la
cellula che dopo fosforilazione si fondono
con la membrana della cellula del tubulo
renale.
• Queste proteine sono detto:
• Acquaporine
• e fondendosi con la membrana formano dei
canali permeabili all’acqua.
Cellula del Tubolo distale Renale
Sangue
Lume
AMP c
ADP
PK- A
P
ATP
Acquaporine
ADH
IPOFISI
Diminuzione Volume e
disidratazione
Il volume
aumenta
Riassorbimento del Na+
• L’acqua viene riassorbita dal lume anche con
un altro meccanismo, in cui è coinvolto
l’assorbimento di Na+.
• Tale meccanismo è sotto il controllo di un
ormone derivato dal colesterolo (di natura
steroidea) denominato:
• Aldosterone
• L’assorbimento
del
Na+
avviene
in
contemporanea con l’assorbimento di acqua
a livello delle cellule dell’ansa di Henle.
Aldosterone
• L’aldosterone è un ormone prodotto
dalla zona corticale della ghiandola
surrenale, deriva dal colesterolo ed il
suo rilascio avviene ad opera di una
proteina plasmatica denominata:
• Angiotensina II
Meccanismo rilascio
Aldosterone
• Una diminuzione del volume o uno stato di
disidratazione, viene recepita da alcune
cellule del glomerulo renale che secernano un
enzima proteolitico, la
• renina.
• Questo enzima converte una proteina
presente nel plasma inattiva l’angiotensinogeno, nella forma attiva angiotensina II
Diminuzione
volume
Sangue
Angiotensinogeno
Angiotensina II
Renina
Glomerulo
Aldosterone
Corteccia surrenale
Ansa di Henle
Cellula Renale
dell’Ansa di Henle
Nucleo
Riass
H 20
Diminuzione Volume e
disidratazione
H2O
Na+
Cl-
Cloro
Lume
Sangue
Na
ALDOSTERONE
Corteccia
Surrene
Aumento volume sangue
• Un eccessiva introduzione di liquidi o
di elettroliti, comporta un aumento del
volume ematico che deve venir
riequilibrato con il rilascio di maggior
liquido ed elettroliti a livello renale.
• L’ormone
coinvolto
in
questo
meccanismo è:
• l’ormone natriuretico (ANF)
ANF
• E’ prodotto dalle cardiociti atriali e viene
liberato nel sangue quando il suo volume
aumenta.
• E’ un ormone di natura proteica in grado di
agire aumentando la velocità di filtrazione
glomerulare
• Viene eliminata sia l’acqua che il Na+
• Il segnale trasmesso dall’ANF alla cellula
renale del glomerulo avviene con produzione
di un secondo messaggero che è il GMP
ciclico
Cellula del Renale del
glomerulo
Aumento volume
del sangue
Lume
Escrezione
PK-G attive
GMP c
Guanilato ciclasi
GTP
ANF
Na
H 2O
Sangue
Atrio
Cuore
Effetti del AFN
• L’azione del AFN determina:
Aumento del volume urinario
Aumento escrezione di Na+
Diminuzione della renina plasmatica
Inibizione rilascio Aldosterone
FINE