La pelvi fa seguito all’addome contenuta anatomicamente nelle ossa del
bacino tra le ali iliache che antiormente si articola con la sinfisi pubica e
posteriormente con il sacro , alcuni organi appartengono allo scavo pelvico
altri provengono dall’addome .Tutta le sfera genitale maschile e femminile
è contenuta nella pelvi , i due spazi retroperitoniali, spazio para ritoniali
anteriori e posteriori convergono formando lo spazio iliaco comune , anche
nel ditretto pelvico come nello spazio dell’addome gli organi intraperitoniali e retro cioè grassi-peritoniali convivono . La grossa differenza è
che mentre nell’addome superiore il retro-peritoneo conteneva degli organi
nello scavo pelvico lo spazio retro-peritoniale contiene solo grasso e nasce
dalla fusione degli spazi para-renali anteriori e posteriori che costituisce lo
spazio iliaco comune . Ovviamente alcuni organi che occupano la pelvi
sono parzialmente rivestiti dal peritoneo che è una seriosa che si divide in
due foglietti: viscerali e parietale, il peritoneo parietale anteriore dalla
parete addominale anteriore si riflette sulla cupola della vescica , la vescica
è uno di quegli organi che è rivestito dal peritoneo soltanto sulla faccia
superiore detta CUPOLA , pertanto si definisce organo sotto-peritoniale
non è né intra né retro, dalla vescica il peritoneo si riflette nella donna
sulla faccia anteriore dell’ utero appoggiato sulla cupola vescicale e dalla
parete posteriore dell’utero si riflette sulla faccia anteriore del retto
delimitanto il cavo retto uterino o cavo del Douglas ( tra utero e retto ) . Il
retto ha la porzione superiore che è rivestita dal peritoneo, i 2/3
dell’ampolla rettale medio ed inferiore sono sotto o extra peritoniali .Il
peritoneo è importante xkè rappresenta dei veri e prorio sbarramenti x la
diffusione della malattia .
Nell’uomo la sezione è piu semplice il peritoneo si riflette sempre nella
parete addominale superiore sulla cupola vescicale , però la vescica si
riflette direttamente al retto, non essendoci l’utero come nelle donne.
Anatomicamente la vescica:
La vescica urinaria è un organo muscolare cavo posto nel bacino, deputato alla raccolta dell'urina prodotta
dai reni che vi giunge attraverso gli ureteri. Dalla vescica l'urina viene periodicamente espulsa all'esterno
attraverso l'uretra. L'uretra decorre attraverso un diaframma urogenitale costituito da muscolatura striata
sottoposta a controllo volontario, o sfintere esterno. Il processo di emissione dell'urina, detto minzione,
porta allo svuotamento periodico della vescica urinaria per mezzo di un riflesso automatico del midollo
spinale.
L'ampolla vescicale è formata da due parti: il fondo e il collo. Il fondo costituisce il deposito dell'urina, il
volume vescicale è estremamente variabile: la capacità normale in cui si giunge è normalmente compresa
tra i 250 e i 300 ml, ma essendo molto elastica in condizioni eccezionali può arrivare a 2 litri; il collo, lungo
2-3 cm, si connette con l'uretra fino al meato uretrale esterno. Nelle femmine il collo coincide col punto di
uscita delle urine (uretra posteriore), mentre nei maschi l'uretra posteriore si estende attraverso il pene e
prende il nome di uretra anteriore. La forma della vescica è diversa tra i due sessi. Nel maschio si presenta
sottile ed allungata, nella femmina, invece, più sferica. Nel maschio inoltre le ghiandole sessuali accessorie,
ovvero
prostata
e
ghiandole
vescicolose,
si
situano
alla
base
della
vescica.
La forma della vescica è, tuttavia, legata strettamente allo stato di riempimento degli organi adiacenti. Nella
femmina il corpo dell’utero fa sì che la vescica vuota si pieghi in avanti.
Il corpo o fondo che si solleva dalla cupola e presenta una faccia anteriore
e posteriore e due faccie laterali . Nella vescica dove c’è il meato uretrale
in assiale posto lateralmente ci sono i meati ureterali lo spazio dove unisce
tutti i meati è detto collo vescicale sia negli uomini che nelle donne , è
detto TRIGONO VESCICALE . La cosa importante come tutti gli organi
cavi la forma e le pareti soprattutto della vescica cambiano in base allo
stato di riempimento ovvio è che uno dovesse fare ad esempio l’esame
dalla tc mirato alla vescica il paziente deve arrivare nelle stesse condizioni
di come se dovesse fare un’ecografia, cioè la vescica piena invitando il
paziente a bere sei reni funzionano se invece i reni non funzionano bisogna
distenderlo.
Normalmente la vescica quando è DEPLETA non si riconosce con una
diretta addome o una diretta renale ,quando invece la vescica è piena di
urina che risulta come i tessuti molli, si vede un’opacità all’interno ovalare
nella pelvi . Nella pelvi si distingue una grande pelvi, accolta nelle ali
iliache del bacino e, una piccola pelvi detto anche scavo pelvico e la linea
di confine tra la grande e la piccola pelvi è la LINEA che anatomicamente
troviamo sull’osso iliaco determina il passaggio dalla grande alla piccola
pelvi . Nella femmina si trova sotto l’utero e davanti al retto nel maschio .
Sotto il collo vescicale nell’uomo troviamo la prostata, posteriormente alla
sinfisi pubica ed anteriormente al retto . Tra prostata e retto c’è una fascia
PONEO-PROSTATO- PERINEALE ??? importante questa fascia
riconoscerla soprattutto in rm, perché delimita i tumori
Prostata:
•Ghiandola di morfologia tronco-conica, localizzata inferiormente alla
vescica, posteriormente alla sinfisi pubica e anteriormente al retto
•Contiene l’uretra e lo sfintere uretrale
•È circondata dal muscolo elevatore dell’ano
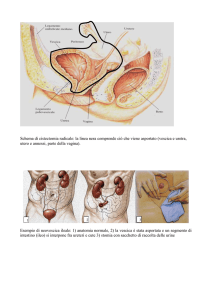
Col numero 1 è la vescica,vista con questa densità perché opacizzata
dall’urina . Posteriormente sono le vescicole seminali,numero 2.Dietro
ovviamente c’è il retto ,si riconosce x il suo contenuto delle feci , numero
3 . Sotto la vescica all’altezza della sinfisi pubica c’è la prostata e dietro
c’è il canale anale . I muscoli sono fondamentali da conoscere , sono i
muscoli elevatori dell’ano, quando noi andiamo in bagno e c’è l’atto della
defecazione, e questi muscoli hanno proprio la funzione di elevazione , i
chirurghi li chiamano “fionda” xkè si comporta proprio come una fionda ;
quello che fa è che schiaccia il canale anale ,per poter andare in bagno
,dalla contrazione di questi muscoli contro la sinfisi pubica ; praticamente
il canale anale viene sollevato dalla contrazione di questi muscoli .
I Muscoli elevatori dell’ano hanno la funzione di schiacciare il canale anale contro la
sinfisi pubica, e il canale anale viene così sollevato per effetto della contrazione di
questi muscoli, rendendo possibile l’atto della defecazione.
I due ureteri che si intravedono sboccano all’altezza degli angoli postero-laterali della
regione che prende il nome di trigono vescicale, il cui apice è rappresentato dal
meato uretrale che si trova a livello della porzione cervicale della vescica.
Quando c’è un quesito inerente la pelvi, la TAC non è la metodica d’elezione (se c’è
una giovane donna che ha un patologia ovarica, un’endometriosi ad esempio, si fa la
RM). L’imaging della pelvi in TC è grossolano. La pelvi è un esame che va spesso di
accompagnamento allo studio dell’addome superiore (in genere nella scansione di
equilibrio si arriva fino allo scavo pelvico in TC; ma se c’è un quesito inerente
specificamente la pelvi tipo fistola perianale o endometriosi ovarica o tumore della
prostata locale, l’esame da eseguire è la RM).
In Tc la possibilità di distinguere i vari strati dell’utero è remota; l’utero è un organo
riccamente vascolarizzato e l’aspetto dell’utero varia a seconda della fase di studio:
in fase arteriosa valutiamo bene l’endometrio, in fase tardiva si impregnerà anche il
miometrio.
Postero- lateralmente all’utero abbiamo le ovaie, che in TC si vedono molto male
mentre in RM si vedono benissimo, data la superiore risoluzione di contrasto. Le
riconosciamo per i rapporti che hanno con l’utero, si trovano postero-lateralmente al
fondo uterino; in alcuni casi si riconoscono i legamenti tubo-ovarici, le pieghe
peritoneali che delimitano i legamenti tubo-ovarici in cui decorre la tuba ovarica.
Nella vescica in condizione di riempimento non completo si determina una
stratificazione; poiché il contrasto è più denso dell’acqua in un’urina normale si
metterà nella porzione declive( oggi che ci mettiamo poche decine di secondi per
eseguire un esame addome e pelvi, spesso si arriva in vescica quando l’urina sta
arrivando in vescica ma non l’ha ancora riempita e si assiste ad una cosa
caratteristica che si chiama jet ureterale, gli spruzzi di urina iodata, opacizzata che
arrivano in vescica tra i due meati ureterali che si trovano ai lati del trigono vescicale.
Da un punto di vista anatomico nella pelvi ci sono i vasi e si riconoscono l’arteria
iliaca esterna, la vena iliaca esterna, più in dietro l’arteria iliaca interna o ipogastrica
accompagnata dall’omonima vena ( i vasi iliaci originano dalla biforcazione dell’aorta
addominale a livello di L4 L5).
Ogni qualvolta in TC si deve eseguire uno studio dedicato della vescica dobbiamo
avere la stessa accortezza che si usa in ecografia, cioè fare arrivare il paziente sul
lettino a vescica distesa, facendo bere l’acqua perché in genere l’esame TC della
vescica viene richiesto per la stadiazione del tumore e poiché il tumore è abbastanza
vascolarizzato e lo vediamo come area di anomala impregnazione e per poterlo
apprezzare, come per tutti gli organi cavi, è importante che la vescica sia distesa da
acqua (lo stesso avviene per lo stomaco ad esempio, per il colon si utilizza l’aria)
Vescica, utero e retto in fase arteriosa, in fase più tardiva compare il contrasto e
siamo a livello della sinfisi pubica, si vedono le tuberosità ischiatiche, i due muscoli
elevatori dell’ano che delimitano medialmente questa regione che si chiama fossa
ischio-rettale, poi delimitata dai muscoli otturatori esterni lateralmente e dai glutei
posteriormente ( i muscoli otturatori prendono il nome dal forame otturatorio che
troviamo più cranialmente dove passa il nervo ischiatico). A livello dell’inguine le
arterie iliache esterne diventano arteria femorali.
Nella fase di equilibrio in cui il contrasto ha la stessa concentrazione nei vasi arteriosi
e nei vasi venosi e già comincia ad essere escreto, arterie e vene si riconoscono
unicamente per il diverso calibro con le arterie più piccole delle vene. L’arteria
femorale si divide in arteria femorale profonda e arteria femorale superficiale ( la
profonda fornisce i rami muscolari a tutti i muscoli della coscia, la superficiale si
porta cadualmente dove diventa arteria poplitea a livello del cavo del poplite dietro
il ginocchio e poi si divide nel tronco tibio-peroniero e dà tibiale anteriore, tibiale
posteriore e arteria peroniera
La vagina in TC non si vede mai perché le pareti collabiscono; si continua con la
porzione dell’utero che si chiama cervice e si riconosce abbastanza bene sia in TC
che in RM perché ha sia una densità sia un’intensità di segnale completamente
diversi: in TC appare un poco più ipodensa rispetto al corpo e al fondo( la vagina fa
immediatamente seguito alla cervice uterina e anatomicamente il canale vaginale si
inserisce sulla cervice uterina con il fornice vaginale, si trova davanti al canale anale
e dietro la sinfisi pubica)
In RM tutte queste strutture diventano facilmente riconoscibili.
La prostata si caratterizza per un basso segnale nelle sequenze t1 pesate; da
un punto di vista anatomico è costituita da una porzione periferica e una
porzione centrale e queste due porzioni possono essere differenziate dopo
somministrazione di gadolinio; poi c’è una zona di transizione,sede
frequente dei tumori prostatici insieme alla zona periferica. In RM nelle
sequenze t2 queste zone si riconoscono perché hanno una diversa intensità
di segnale ( la zona centrale e la zona di transizione hanno un segnale
basso, la zona periferica un segnale alto). La prostata è circondata da una
capsula che in TC non si vede mentre in RM è ipointensa ( stadiazione kprostata in TC si dà per scontata la presenza di linfonodi o di metastasi
ossee e non di tumore primitivo in quanto quest’ultimo in TC rischia di
non vedersi proprio pertanto chi chiede la TC è solo per avere
informazioni sul T ma solo su N e M, cioè linfonodi e metastasi; il T si
vede o con l’ecografia trans-rettale o con la risonanza)
La prostata è circondata da una capsula che in tac no si vede ed è importante xk spesso, se
qualcuno di voi capita una reazione k-prostata in tac si da x scontato che questa reazione si
intende la presenza di linfonodi,o di metastati ossee, ,a non certo una stadi azione di
tumore primitivo. Il tumore primitivo in tac rischia di non vedersi proprio. Quindi si hanno
informazioni solo sul T e sull’M. il T si vede o con l’eco trans-rettale, o con la risonanza, ma
non con la tac. Questo è il collo cervicale, attorno, e questo è uno spaccato del nettern, in
risonanza, vedete la differenza di segnale tra la zona periferica e la zona centrale. Questo
puntino bianco è il tratto prostatico dell’uretra detta uretra-prostatica. Vedete questo è il
famoso grasso della famosa fossa escretale, delimitata medialmente da questo due fionde
che sono i muscoli elevatore dell’ano, e lateralmente i muscoli affilatori? Posteriormente
dai glutei. Ovviamente nella fossa ischio-rettale dove si possono apprezzare le fistole. I
pazienti con il morbo di crhon, si fanno le fistole proprio qui, il quesito, fistole-anale
impone l’esecuzione di una risonanza. Poi fa vedere la stessa immagine in RM. Ovviamente
anatomicamente sono tutte una serie fascie, che questa porzione che chiude la losanda
muscolo-aponorotica che chiude la pelvi in basso,, si chiama perineo anteriore e posteriore
e il trigono uro-genitale e sia nell’uomo che nella donna conrtiene la via urinaria, e la via
genitale, e in tac questi piano fasciati non si vedono. La struttura nera sotto la vescica è la
sinfisi pubica. Dietro la vescica e ci sono queste vescicole seminarie, che si vedono meglio
in RM differenza di intensità nella sequenza in T1, e t2 (che ovviamente si vede il liquido
seminale) dopo gad, aumenta il segnale alle pareti e il liquido rimane come lo stesso
segnale nelle sequenze contrasto-grafiche, medio basso. La struttura caratteristiche delle
vescicoe seminare sono quete strutture che sono formate da tante piccole vescicole, di
elevate intensità, in T2. Torniamo di nuovo alla donna. Il peritoneo, dalla parete del fondo
uterino, si riflette lateralmente e darà cosi i famosi legamenti alari, o legamenti larghi,
contengono il parametrio. Tutte queste strutture legamentose, in presenza di ascite, sono
difficilmente individuabili, xk come abbiamo visto nell’addome superiore, gli spazi
delimitati da questi legamenti, sono spazi virtuali, in condizioni normali la invariabilità di
queste strutture non si riesce ad interpretare. Il legamento alare è formato da due foglietti
peritoneali che si estendono alle pareti pelviche che contiene tessuto connettivo,
muscolatura liscia e il famoso parametrio, insieme alle tube. Il legamento rotondo, la
stelasi(???) si affaccia nella parte degli ureteri, questi si chiamano anche legamenti larghi. Il
legamento rotondo è una parte di tessuto che si estende lateralmente dal fondo fino ad
arrivare al canale inguinale. Il legamento coronale struttura triangolare della cervice che si
estende fino alla vagina e legamento uretro-sacrale dalla cervice al sacro. L’unico
legamento che dovete conoscere è il legamento largo detto anche alare. Questo è il fondo
uterino, questo è il corpoe questo è la cervice. Ripeto, la cervice in genere ha sia
un’intensità che un seganle inferiore rispetto a corpo e al fondo, quindi si riconsoce sia in
tac che in rm. Quello che è possibile in rm è distinguere l’endometri dal miometro.
Ovviamente l’aspetto dell’utero in risonanza è in funzione della fase del ciclo. Dagli angoli
postero-laterali del fondo si trovano i fizi tubarici gli ospiti tubarici, la tube uterina finisce
con delle fibre e sul margine libero di questi legamenti ci sono accollate le ovai, chesi
riconoscono in Rm xk hanno una struttura ‘architettura zonale’ cioè si riconoscono dalla
presenza di follicoli ovarici e hanno una intensità di segnale abbastanza caratteristica.
Vedete che attraverso le fibre le tube comunicano con la cavità peritoneale, infatti stiamo
ancora parlando di organi intra-peritoneali. Nella donna c’è questa peculiarità che la
distingue dall’uomo, la cavità peritoneale nella donna comunica con l’esterno, nell’uomo
no, xk ovviamente attraverso le fibre comunica la tube-utero-vagina-ambiente. C’è una
metodica in cui tutta quetsa anatomia si studia molto bene ed è isterocioppingrafia (??) ma
è oramai un’indagine superata, ma si utilizza x veder la pervietà delle tube, con
somministrazione di mezzo iodato idrosolubile, uro-angiografico o gastrografin nell’utero
con iniettore. In risonanza è possibile soprattutto nelle sequenze in T2 di riconoscere i
diversi starti ceh circondano la parete uterina. La grossa parte della parete uterina è
costituita dal miometrio, la porzione interna da endometrio e sotto l’endometrio c’è la zona
di transizione che ha basso segnale. In questo spaccato di anatomia, questa è la posizione +
comune dell’utero, si chiama antiverso-flessione dove l’utero è appoggiato sulla cupola
vescicale, questo è il cavo di Douglas il punto in cui in peritoneo si riflette nella parete
posteriore dell’utero alla parete anteriore del retto cavo retto-uterino, ovviamente la
vescica è vuota e si continua con l’uretra femminile è breve e ha un decorso rettilineo,
questo x voi tecnici, ha un’importanza xk nella cisto-uretro grafia menzionale nella donna si
fa con il tubo davanti alla pz in proiezione AP magari ci vorrebbe anche una LL. nell’uomo la
cosa non si po’ limitare ai due radiogrammi standard, xk nell’uomo, c’è la porzione
prostatica, la membranosa e la spongiosa, quindi la cisto-uretro grafia menzionale si fa con
le proiezioni oblique. Questa è una vescica, riconoscibile, in T2 xk è piena di liquido, con
elevato segnale. Questa è la sinfisi pubica, questa è parete addominale anteriore l’utero, il
fundo, in corpo e la cervice, la cavità endometriale si riconosce x la presenta di muchi (???)
elevato segnale. La osa importante è che se la donna usa i contraccettivi orali ovviamente
l’endometrio sarà atrofico.
In RM l’osso si riconosce perché ha una banda di segnale
assente, rappresentata dalla porzione compatta, e un
segnale medio alto che è la porzione spugnosa, conferito
dalla componente adiposa del midollo.
Nella pelvi così come nell’addome è necessario sopprimere
il tessuto adiposo, mediante la sequenza STIR.
La differenzazione tra endometrio e miometrio è maggiore
in T2 che in T1.
Il canale vaginale è virtuale, perché le due pareti sono
collabite.
In TAC le ovaie le riconosciamo unicamente per i rapporti
anatomici che hanno con l’utero, si trovano postlateralmente al fondo uterino, in RM invece le
riconosciamo molto più facilmente, perché hanno la
componente follicolare (è organizzata ad architettura
zonale) che le caratterizza anatomicamente. Inoltre sempre
in T2 si riesce ad individuare lo stroma ovarico rispetto ai
follicoli (hanno un contenuto liquido, per cui molto visibili).
(Dal nome dell’anatomista Antonio Valsala, 1666 - 1723) si esegue, dopo una inspirazione profonda,
una espirazione forzata a glottidechiusa. In questo modo si aumenta la pressione nel rinofaringe, riequilibrando la
pressione sulla membrana del timpano.Non va praticata in corso di infezioni delle vie respiratorie per il pericolo di
trasmetterle alla cavità timpanica può però essere utile in caso di traumi dell’orecchio per sbalzi di pressione. Questa
manovra aumenta anche la pressione intraaddominale e viene spesso utilizzata nella semeiotica ad esempio
del varicocele per verificare l’entità del reflussovenoso.