LA FECONDAZIONE
È l’incontro dello spermatozoo con l’ovulo entrambi maturi ed avviene,
di norma, nel terzo superiore della tuba ovarica omologa,
corrispondente cioè a quella dell’ovaio che ha maturato il follicolo nel
ciclo estrale;
è indispensabile una certa sfasatura temporale fra l’inseminazione e
l’ovulazione:
gli spermatozoi, per risalire dal luogo di deposizione a quello di fecondazione
attraverso le vie genitali (utero, corni e tube), impiegano circa 18 ore
Tempo mediamente necessario affinchè, grazie alla presenza delle sostanze
uterine secrete dalle cellule secernenti del miometrio e spinti verso l’alto
dalle cellule vibratili del miometrio e della tuba, essi possano capacitarsi e
raggiungere l’ovulo maturo nel momento opportuno
CAPACITAZIONE SPERMATOZOI
Acquisizione della piena capacità fecondativa, ossia passare dallo stadio di
nemaspermi a quello di spermatozoi completamente maturi
l’ovulo, per discendere dal follicolo scoppiato sino al luogo di fecondazione
e per capacitarsi, impiega all’incirca 6 h.
L’incontro deve quindi avvenire preferibilmente quando i due gameti sono al
massimo della loro capacità fecondante, che coincide con la 18ª h per lo
spermatozoo e con la 6ª per l’ovulo e, comunque, non prima che questa sia
stata raggiunta né dopo che sia stata perduta.
Il momento ottimale di inseminazione coincide con la seconda metà
dell’estro, l’ovulazione con la prima metà del metaestro e la fecondazione
avviene durante quest’ultima fase.
Di tutti i milioni di spermatozoi presenti in una dose
(oppure in un eiaculato) soltanto poche migliaia
raggiungono la tuba e di questi soltanto uno,
feconda l’ovulo femminile dando origine allo zigote
diploide che successivamente evolverà prima in
embrione e poi in feto
L’ovulo, che ha dimensione di molto superiore a quella dello spermatozoo è
circondato da un ammasso di cellule somatiche ( cumulo ooforo).
Una volta disceso nel terzo superiore della salpinge, viene raggiunto da un
elevato numero di spermatozoi che si dispongono ortogonalmente alla sua
superficie.
È indispensabile che tale numero sia
molto elevato per creare la
concentrazione enzimatica acrosomiale
minima necessaria alla fecondazione,
anche se è uno soltanto lo spermatozoo
che, penetrato nel cumulo ooforo e
superate le due membrane ovulari
(vitellina e pellucida), raggiunge il
citoplasma in cui avviene la fusione dei
due pronuclei aploidi — maschile e
femminile — in un unico zigote diploide
dando così inizio alla gravidanza e
determinando nel contempo il sesso
dell’embrione.
Blastogenesi
Processo che porta allo sviluppo dell’uovo fecondato,
con formazione di una struttura che alloggerà
nell’utero materno e che prende il nome di
BLASTULA o BLASTOCISTI.
A livello anatomico l’incontro tra i 2 gameti avviene
nell’ampolla della salpinge.
Lo spermatozoo si “capacita”, ossia acquista la
funzione fecondatrice: ciò avviene sia con la
maturazione del materiale genetico contenuto in
esso, sia con la formazione di una “sacca”
contenente un enzima capace di lisare la membrana
della cellula uovo e permettere così
“l’inoculazione” del DNA maschile all’interno
dell’ovulo stesso.
Dall’unione dei 2 patrimoni genetici (maschile e
femminile) originano 2 nuove cellule diploidi (2n)
che nel loro complesso prendono il nome di
BLASTOMERO.
SEGMENTAZIONE
ZIGOTE (diametro 150-200 micron) subisce divisioni mitotiche
BLASTOMERI nelle prime 7-9 divisioni non crescono in interfase perciò
diventano di 7-10 micron di diametro
MORULA è ancora circondata dalla MEMBRANA PELLUCIDA arriva nell’utero
dopo 4-5 giorni dalla fecondazione
• Seguono
altre 3 moltiplicazioni cellulari che
portano alla formazione di un totale di 16
blastomeri, i quali risultano di fatto essere tutti
totipotenti (staminali). Questa è la fase di MORULA
(5-6 gg dalla fecondazione).
COMPATTAZIONE DELLA MORULA
Caratteristica dei Mammiferi è anche la compattazione dei blastomeri con
formazione di una massa compatta di cellule detta MORULA, costituita,
nella parte centrale, da cellule globose tra cui si formano giunzioni
comunicanti e, nella parte periferica, da cellule appiattite unite da giunzioni
serrate.
Procedendo nello sviluppo della suddetta struttura si
formerà all’interno della stessa una cavità
(BLASTOCISTI CAVITARIA)
Nei Mammiferi la Blastula è chiamata
BLASTOCISTI
Ad un certo punto si romperà la membrana pellucida,
passando alla fase di
BLASTOCISTI ESPANSA
Il gruppo cellulare che poi arriverà a originare
l’embrione prende il nome di
DISCO EMBRIONALE
esso si trova in zona polare rispetto alla blastocisti
espansa;
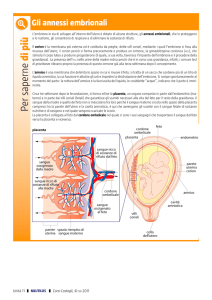
Da questo momento incomincia il
processo di PLACENTAZIONE
vero e proprio con la formazione di
PLACENTA
che non solo è da considerarsi un organo, ma un
sistema di scambio di sostanze alimentari, di scarto
e gassose, tra feto e madre.
La PLACENTA impedisce il passaggio di macromolecole
e blocca anticorpi che sono proteine perciò nel feto
manca immunità passiva che verrà acquisita con
l’assunzione del colostro.
La PLACENTA produce ORMONI all’inizio gonadotropi luteinizzanti (in cavalla si
formano vari corpi lutei) in seguito estrogeni e progesterone.
Successivamente il disco embrionale si approfondirà
dando origine a 2 sacchi concentrici che arriveranno a
contenerlo.
L’embrione sarà avvolto dal sacco più interno, detto
AMNIOTICO, che a sua volta sarà avvolto dalla
sacca ALLANTANOIDE più esterna.
In questi 2 sacchi sono contenuti dei liquidi, di questi
il liquido allantanoideo è in pratica costituito dalle
urine fetali.
AMNIOS
ALLANTOIDE
LIQUIDO AMNIOTICO è mucoso con secreti del feto
(ghiandole salivari e intestinali).
LIQUIDO ALLANTOIDEO è un dializzato del sangue
dei vasi allantoidei.
• Ognuno di questi 2 sacchi è dato da 2 foglietti
epiteliali:
–1
Il sacco amniotico è formato da un foglietto
prossimo al feto (foglietto amniotico) e da
uno rivolto all’allantanoide (allanto-amnios).
–2
Il sacco allantanoide è formato da un
foglietto più interno (allantanoide) e da
uno più esterno che prende il nome di
allanta-corion, proprio quest’ultimo prende
contatto col corpo della madre creando il
sistema placentale.
In tutte le placente vengono a contatto una porzione
fetale ed una porzione materna, ciò avviene a
carico di micro-villosità
• A secondo del tipo di tessuto che viene a contatto si
parla di placente:
– EPITELIOCORIALE: sia madre che feto mettono a
contatto tessuto epiteliale
– ENDOTELIOCORIALE: il feto mette a contatto tessuto
epiteliale con tessuto endoteliale della madre
– EMOCORIALE: il feto mette a contatto tessuto
epiteliale direttamente con il sangue della madre.
PLACENTA
CLASSIFICAZIONE in base alle AREE di SCAMBIO
• In funzione della tipologia con cui le superfici
placentali vengono a contatto si parlerà poi di
placente:
– DIFFUSA: se tutta la superfici dei sacchi è cosparsa
di cotiledoni. [CAVALLO E MAIALE]
– COTILEDONARE contatto caruncole/cotiledoni
(placentomi). [RUMINANTI]
– ZONATA: se solo una zona ben definita (di solito
quella equatoriale) è interessata dalla presenza dei
cotiledoni. [CARNIVORI]
– DISCOIDALE : [PRIMATI E RODITORI]
PLACENTA
CLASSIFICAZIONE in base alle AREE di SCAMBIO
DIFFUSA
CAVALLO E MAIALE
PLACENTA
CLASSIFICAZIONE in base alle AREE di SCAMBIO
COTILEDONARE
RUMINANTI
PLACENTA
CLASSIFICAZIONE in base alle AREE di SCAMBIO
ZONATA
CARNIVORI
PLACENTA
CLASSIFICAZIONE in base alle AREE di SCAMBIO
DISCOIDALE
PRIMATI E RODITORI
ALTERAZIONI DEGLI ANNESSI
RITENZIONE PLACENTARE da infezioni (brucellosi) o atonia uterina
(collasso puerperale).
IDROAMNIOS e IDROALLANTOIDE =
eccesso di liquidi, spesso con ANASARCA,
edema dell’intero feto.
ANASARCA,
Riepilogando Si parla di:
Ovulo dal giorno 1 della fecondazione fino al 13°
Blastomero
Morula
Blastocisti cavitata
Blastocisti espansa
Embrione dal 14° al 45° giorno dalla fecondazione
Feto oltre al 46° giorno dalla fecondazione.
Lo zigote, che appena formatosi inizia la sua moltiplicazione cellulare
mitotica, permane per circa 1ª settimana nella tuba allo stadio di morula
(16÷32 cellule), indi nella 2ª settimana, già allo stadio di blastula, discende
nell’utero in cui si impianta stabilmente intorno alla 4ª settimana e
differenzia i suoi tessuti embrionali (ecto, meso ed endoderma) che
daranno origine sia ai tessuti che agli invogli o annessi fetali. Esso trae
nutrimento nel primo periodo dal citoplasma ovulare, nel secondo periodo
dai fluidi uterini ( latte uterino).