Apparato digerente
L'organizzazione generale dell'apparato digerente.
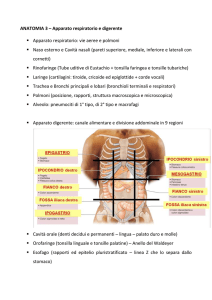
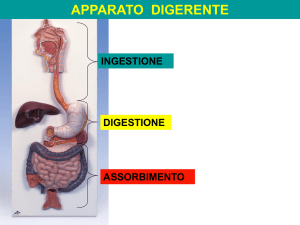
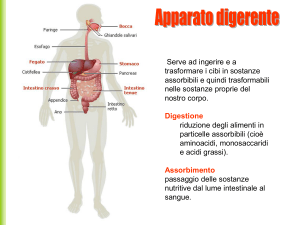
L'apparato digerente è formato da una serie di organi prevalentemente impari, rappresentati da un lungo canale,
il tubo digerente, che attraversa completamente il collo e il tronco, e da ghiandole che riversano il loro secreto in
esso. I cibi e le bevande immessi nel tubo digerente attraverso la bocca (o cavità orale), subiscono una
digestione man mano più completa ad opera dei secreti delle ghiandole, che li riducono allo stato molecolare per
poter essere assorbiti attraverso le pareti del canale e immessi nel sangue e nella linfa. Questi li distribuiranno in
parte agli organi di riserva, in parte a tutte le cellule dell'organismo. Il tubo digerente, o canale alimentare, ha
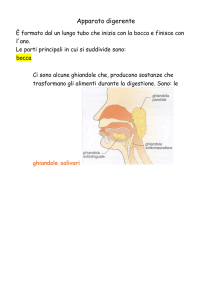
inizio nella testa, con la bocca (cavità orale), dove denti, lingua e ghiandole salivari iniziano la trasformazione del
cibo. Prosegue nel collo e nel torace con la faringe e l'esofago e quindi nell'addome con lo stomaco, una
dilatazione sacciforme del canale dove il cibo si accumula e viene aggredito da potenti secreti digestivi, tra cui
l'acido cloridrico. Di qui prosegue nell'intestino, suddiviso in varie porzioni (tenue e crasso, ciascuno
ulteriormente suddivisibile in parti), che rappresenta la parte più lunga del canale alimentare, potendo
raggiungere gli otto metri. Questa lunghezza, apparentemente eccessiva, è necessaria per garantire non solo il
completamento della digestione, ma anche l'assorbimento dei materiali digeriti nel sangue e nella linfa attraverso
le pareti intestinali. A tale lunghezza si deve aggiungere, perchè la funzione digestiva possa avvenire
efficacemente, l'enorme estensione della superficie interna dell'intestino, che supera i 100 mq per la presenza di
ripiegamenti successivi (pieghe, villi e microvilli) delle tonache e dell'epitelio di rivestimento. I residui non
digeribili vengono espulsi attraverso l'ultima porzione del canale, l'intestino retto, che si apre all'esterno con
l'orifizio anale.
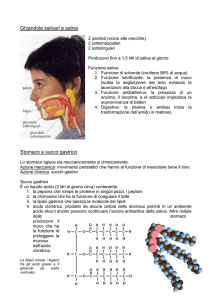
Le ghiandole annesse al tubo digerente sono in gran parte entro la sua parete, e vengono definite intramurali, e
in parte fuori della parete, e sono dette extramurali. Le prime si dividono in intraepiteliali (cellule caliciformi
mucipare) ed intramurali propriamente dette, che si trovano a livello della cavità orale (piccole ghiandole
salivari), nella parete di faringe ed esofago (ghiandole mucose), dello stomaco (ghiandole gastriche di diverso
tipo), dell'intestino tenue (ghiandole duodenali di Brunner e ghiandole intestinali di Galeazzi) e del crasso. Le
ghiandole extraparietali sono rappresentate dalle tre coppie di ghiandole salivari maggiori (parotide,
sottomandibolare e sottolinguale), dal pancreas esocrino e dal fegato. Il secreto del fegato, la bile, non ha
funzioni digestive bensì emulsionanti, rendendo le particelle di grasso più piccole e numerose e quindi più
facilmente aggredibili da parte degli enzimi lipolitici presenti nei succhi digestivi.
L'esofago, decorso e struttura.
L'esofago è il tratto del canale alimentare che fa seguito alla faringe. Si estende fra la VI vertebra cervicale e la
X toracica ed è lungo circa 25 cm: dopo aver attraversato collo, il mediastino e il diaframma entra nell'addome e
si apre nello stomaco. Durante il decorso, pressochè verticale, aderisce alla colonna vertebrale fino a quando
l'aorta, poco prima del diaframma, non gli si porta dietro. E' un organo cavo pressochè cilindrico, con una
mucosa provvista di epitelio pavimentoso stratificato molle che al passaggio nello stomaco diventa,
bruscamente, batiprismatico semplice. La sottomucosa è ricca di ghiandole mucose il cui secreto lubrifica la
parete interna. La robusta tonaca muscolare, circolare internamente e longitudinale esternamente, è
responsabile dei movimenti peristaltici che spingono il bolo alimentare verso lo stomaco: nel primo terzo
dell'organo è striata, nel resto liscia. Al passaggio attraverso il diaframma, l'esofago presenta un caratteristico
restringimento e a questo livello la muscolatura esofagea e diaframmatica concorrono a formare il cosiddetto
sfintere esofageo, che impedisce, in condizioni normali, il pericoloso reflusso del contenuto acido dello stomaco.
Nel collo l'esfago prende rapporto con la trachea e i lobi della tiroide, oltre che con i nervi laringei ricorrenti e le
arterie carotidi comuni. Nel torace prende rapporto con la trachea e quindi con il bronco principale sinistro, con il
cuore e con l'aorta discendente, oltre che con vari altri vasi e nervi. A livello del breve tratto addominale prende
rapporto col fegato. L'esofago è vascolarizzato da rami di diverse arterie (tiroidee, bronchiali, aorta toracica,
gastrica sinistra). Il circolo venoso refluo realizza un'importante anastomosi con il sistema della vena porta.
Lo stomaco.
Lo stomaco fa seguito all'esofago e rappresenta una dilatazione asimmetrica del canale alimentare. Occupa lo
spazio addominale corrispondente all'ipocondrio di sinistra assieme alla milza, che è posta lateralmente e dietro,
e parte dell'epigastrio. Ha la forma di un sacco dilatato in alto e verso sinistra, con la parete anteriore e
posteriore a contatto quando è vuoto (quindi è appiattito), con l'eccezione della porzione alta cupoliforme alla
sinistra dell'imbocco esofageo che contiene sempre una bolla d'aria. Ha una capacità media di un 1-1,5 l. Per la
sua forma asimmetrica, presenta un margine mediale concavo e breve, detto piccola curvatura, e un margine
supero-laterale convesso e lungo, detto grande curvatura. Viene suddiviso convenzionalmente in quattro
porzioni: cardias, la parte più ristretta che riceve l'esofago; fondo, la parte cupoliforme; corpo, la parte maggiore,
cilindro-conica, con asse obliquo verso il piano di simmetria; piloro, la parte terminale tronco-conica, a direzione
pressochè orizzontale, che continua medialmente con l'intestino tenue (duodeno). Lo stomaco è pressochè
completamente rivestito da due lamine peritoneali, anteriore posteriore, che si accollano a livello delle curvature
per formare legamenti che legano llo stomaco agli organi vicini: il legamento epato-gastrico (o piccolo omento)
che dalla piccola curvatura si porta all'ilo del fegato, e il legamento gastro-colico che dalla grande curvatura e dal
colon trasverso partecipa alla formazione del grande omento. La parete dello stomaco presenta una mucosa
che si solleva in pieghe quando l'organo è vuoto, ed è ricca di fossette nelle quali sboccano le ghiandole
gastriche. La mucosa è rivestita da un epitelio batiprismatico semplice le cui cellule, tutte mucipare, producono il
velo di muco che protegge la parete stessa dall'autodigestione. La tonaca propria è fittamente stipata di
ghiandole, che sono tubulari composte a secrezione mucosa nella zona del cardias, tubulari semplici con diversi
tipi cellulari che producono HCl e pepsinogeno nel fondo e nel corpo (ghiandole gastriche p.d.) e tubulari
ramificate a secrezione mucosa neutra nella zona pilorica. Nella mucosa gastrica sono inoltre presenti vari tipi
cellulari endocrini che producono sia serotonina che gastrina che altri peptidi. La tonaca muscolare presenta tre
strati di muscolatura liscia, a diverso orientamento, che assicurano allo stomaco la motilità necessaria sia per il
rimescolamento degli alimenti durante la digestione gastrica (che dura fino a circa 3 ore), che la loro
progressione nel duodeno. A livello pilorico la muscolatura forma un anello (sfintere pilorico) che si apre
periodicamente per far defluire il chimo. Lo stomaco è vascolarizzato dalle arterie gastriche, rami dell'arteria
celiaca e dell'arteria epatica, mentre le vene sono tributarie del sistema della vena porta. Nello stomaco avviene
una prima grossolana digestione, soprattutto del cibo proteico, oltre alla produzione di un fattore intrinseco di
Castle, che è indispensabile per la maturazione degli eritrociti (fattore antianemico) e per l'assorbimento della
vitamina B12.
Sede e rapporti dello stomaco
Lo stomaco è un organo cavo dell'apparato digerente situato nell'addome, a livello dell'ipocondrio di sinistra, che
occupa per intero assieme alla milza, e nell'epigastrio. E' pressochè completamente avvolto dal peritoneo, che lo
lega agli organi vicini con il piccolo e il grande omento. Lateralmente a sinistra e posteriormente prende stretto
rapporto con la milza; superiormente, a livello del fondo, prende contatto con il diaframma mentre anteriormente,
per circa 2/3, lo stomaco è coperto dal fegato e per il restante terzo è a contatto con la parete addominale
anteriore. Posteriormente lo stomaco si appoggia ai pilastri del diaframma, al pancreas e al rene (e al surrene) di
sinistra, quindi alla milza. Infero-posteriormente prende anche rapporto con il colon trasverso e la sua flessura
splenica. A livello epigastrico, il piloro prosegue nel duodeno.
Il duodeno, sede e rapporti.
Il duodeno è la prima porzione dell'intestino tenue e fa seguito allo stomaco. E' un canale lungo 25-30 cm, in
posizione epigastrica, tenuto fissato alla parete addominale posteriore dal peritoneo, che gli passa davanti. E'
ripiegato a C con concavità verso sinistra e in alto. Inizia con una porzione dilatata, il bulbo duodenale, che
piega verso il basso (porzione discendente) e quindi ancora verso sinistra (porzione trasversa) e infine verso
l'alto (porzione ascendente) per terminare con la flessura duodeno-digiunale che lo fa continuare con l'intestino
tenue mesenteriale (digiuno). Il duodeno abbraccia la testa del pancreas, che risulta così circondata dalla C
duodenale, mentre anteriormente prende rapporto con il fegato (lobo destro) e la cistifellea, con il colon
trasverso e le anse intestinali. L'arteria e la vena mesenteriche superiori scavalcano la porzione trasversa.
Posteriormente il duodeno si appoggia sul rene destro, sulla vena cava inferiore, l'aorta addominale e i vasi
renali. Il duodeno è un tipico organo cavo con pareti a tre tonache sovrapposte: la mucosa presenta un epitelio
batiprismatico semplice e, con la sottomucosa, si solleva in pieghe circolari; la sottomucosa è ricca di ghiandole
tubulari composte di Brunner il cui secreto mucoso permette di ridurre la residua acidità del chimo proveniente
dallo stomaco. Nella parte discendente del duodeno riversano i loro secreti fegato e pancreas esocrino: a livello
della papilla maggiore di Vater (al centro) il coledoco e il dotto pancreatico maggiore, a livello della papilla
minore di Santorini (più in alto) il dotto pancreatico minore.
L’intestino tenue mesenteriale.
L'intestino tenue mesenteriale fa seguito al duodeno e prende il nome dal peritoneo (mesentere) che lo avvolge
completamente e lo tiene legato alla parete addominale posteriore per la sua intera lunghezza. Si divide in due
tratti successivi, il digiuno e l'ìleo, per una lunghezza totale di 6,5-7 m. Data la lunghezza e la relativa ristrettezza
della cavità addominale, l'intestino tenue mesenteriale si ripiega più volte nelle anse intestinali, coperte
anteriormente dal grande omento che scende dalla grande curvatura dello stomaco. Ha un diametro che da 3
cm iniziali diventano 1,5 a livello della valvola ìleo-cecale, a livello della fossa iliaca destra, dove l'intestino tenue
termina. Internamente la superficie è molto estesa (raggiunge i 100 mq) per i ripiegamenti successivi della
sottomucosa e mucosa (pieghe circolari), della sola mucosa (villi intestinali) e della membrana cellulare degli
enterociti (microvilli): tale dimensione è necessaria perchè l'assorbimento degli alimenti digeriti possa essere
efficiente. Nella lamina propria della mucosa sono presenti numerose ghiandole tubulari semplici dette ghiandole
intestinali di Galeazzi o cripte di Lìeberkhun) ricche di cellule caliciformi mucipare e di cellule endocrine. Queste
ultime producono ormoni necessari per la digestione, quali la secretina, la gastrina, la pancreozimina ed altri. Le
cellule che producono gli enzimi che entrano a far parte del succo enterico si trovano sul fondo delle ghiandole e
sono le cellule di Pàneth. Per tutta la sua estensione la lamina propria dell'intestino tenue mesenteriale presenta
noduli linfatici solitari e aggregati (placche di Pèyer), più numerose nell'ileo. Hanno un'importante funzione
batteriostatica, limitando e controllando le popolazioni della flora microbica intestinale. La tonaca muscolare
presenta due strati di muscolatura liscia, circolare interna e longitudinale esterna, che permettono i movimenti
peristàltici e peristòlici dell'organo. La vascolarizzazione del tenue è assicurata dall'arteria mesenterica superiore
e dai suoi rami anastomizzati ad arcate successive e il drenaggio dalla vena mesenterica superiore, tributaria del
sistema della vena porta. Molto ricca è la vascolarizzazione linfatica, che nasce con i capillari chiliferi entro i villi
intestinali, e confluisce nella cisterna del chilo (di Pequet). A livello dell'intestino tenue mesenteriale si completa
la digestione degli alimenti e avviene gran parte del loro assorbimento nel circolo sanguigno e linfatico.
La struttura dell’intestino tenue mesenteriale.
L'intestino tenue mesenteriale ha la struttura tipica degli organi cavi: una tonaca mucosa formata da un epitelio e
dalla sua lamina propria, una tonaca sottomucosa e una tonaca muscolare. Si aggiunge in questo caso la
tonaca sierosa formata dal peritoneo. L'epitelio della mucosa è di tipo batiprismatico semplice com orletto a
spazzola: infatti i microvilli sono indispensabili per assicurare all'intestino un'ampia superficie assorbente. Tra le
cellule epiteliali (enterociti) sono numerose le cellule caliciformi mucipare, il cui secreto ha funzione protettiva
contro l'autodigestione. La mucosa (epitelio e lamina propria) si solleva in villi, laminari nel primo tratto e poi
digitiformi: nella lamina propria connettivale sono presenti i capillari sanguigni e linfatici (vasi chiliferi) che
ricevono le molecole assorbite dall'epitelio. Sono presenti anche fascetti di muscolatura liscia che costituiscono
la muscolaris mucosae, che permettono una certa mobilità ai villi stessi. Nella lamina propria sono
numerosissime le ghiandole intestinali di Galeazzi o cripte di Lieberkhun (tubulari semplici), tra le cui cellule si
trovano elementi endocrini che producono ormoni necessari per la digestione, e le cellule di Paneth che
producono enzimi digestivi che entrano a far parte del succo enterico. Ancora nella lamina propria di
riconoscono numerosi i noduli linfatici solitari ed aggregati (placche di Peyer) con funzione difensiva e
batteriostatica nei confronti della flora intestinale. La sottomucosa, costituita da connettivo denso a fasci
intrecciati, presenta la ricca rete vascolare che deriva dall'arteria mesenterica superiore ed è tributaria della vena
mesenterica superiore (a sua volta tributaria del sistema della vena porta) e un plesso di fibre e gangli simpatici.
La tonaca muscolare è formata da due strati di muscolatura liscia, con le fibrocellule a disposizione circolare
internamente e a disposizione longitudinale esternamente, in modo da assicurare ampia motilità all'intestino
tenue (movimenti peristaltici e peristolici).
L’intestino crasso e il suo decorso.
L'intestino crasso (o grosso) origina nella fossa iliaca sinistra, a livello della valvola ileo-cecale. Qui l'ileo, a
direzione orizzontale, sembra innestarsi nel crasso, che ha direzione verticale. Nel punto di innesto la
muscolatura della tonaca muscolare si organizza in una valvola solitamente di tipo sfinterico, che impedisce il
reflusso del chilo intestinale. Il crasso ha un diametro da tre a quattro volte maggiore rispetto al tenue e una
superficie irregolare per la presenza di rigonfiamenti in serie, le gibbosità o haustra, separati da fessure
trasversali. Presenta inoltre, in superficie, tre lunghi nastri di muscolatura liscia, le tenie. Il crasso è suddivisibile
in sei porzioni successive: il cieco, il colon ascendente, il colon trasverso, il colon discendente, il colon
sigmoideo e l'intestino retto. Il cieco è una tasca a fondo cieco che fa seguito all'ileo: presenta una estroflessione
digitiforme ricca di noduli linfatici, l'appendice vermiforme e prosegue verso l'alto con il colon ascendente che si
dirige verticalmente verso il fegato, rimanendo applicato alla parete addominale posteriore dal peritoneo che gli
passa davanti. Giunto in corrispondenza dell'ipocondrio di destra, sotto il lobo destro del fegato con cui prende
contatto, il colon piega medialmente (flessura epatica) e si dirige trasversalmente verso sinistra diventando colon
trasverso e attraversando la cavità addominale, rimanendo inferiore e posteriore rispetto allo stomaco. Il colon
trasverso si stacca dalla parete addominale, cui rimane legato da una lamina peritoneale detta mesocolon
trasverso. Per inciso, il mesocolon trasverso contribuisce a suddividere la cavità addominale in due spazi
sovrapposti: quello superiore è detto spazio sovramesocolico, e contiene il fegato, lo stomaco e la milza, e uno
spazio sottomesocolico che contiene le anse intestinali del tenue e il colon ascendente e discendente.
Raggiunta la milza il colon piega verso il basso (flessura splenica) per portarsi, in posizione retroperitoneale, alla
fossa iliaca sinistra con il nome di colon discendente. Qui giunto assume un decorso sinuoso, da cui il nome di
colon sigmoideo (dalla lettera greca sigma: e si porta verso l'osso sacro, nel piccolo bacino, raggiunto il quale
diventa discendente con il nome di intestino retto. Questo attraversa il pavimento pelvico e si apre all'esterno
con l'apertura anale. Durante il suo decorso il crasso contrae rapporti con diversi organi: con le anse intestinali,
con il fegato, con il duodeno, il pancreas e lo stomaco, con la milza e infine, nel piccolo bacino con organi diversi
nel maschio e nella femmina. L'intestino retto, infatti, anteriormente è in rapporto con le vescichette seminali, la
vescica e la prostata nel maschio, con l'utero e la vagina nella femmina.
La sede e i rapporti del fegato.
Il fegato è una voluminosa ghiandola extramurale contenuta nello spazio sovramesocolico a livello
dell'ipocondrio destro e dell'epigastrio. Può estendersi fino all'ipocondrio di sinistra. Ha la forma di un grande
ovoide tagliato in due da un piano obliquo da destra in basso a sinistra in alto. La faccia antero-superiore è
aderente al diaframma, di cui segue fedelmente la forma e al quale è separata da una doppia lamina
peritoneale. Sul piano mediano sagittale (di simmetria) il legamento falciforme (peritoneale), diretto da dietro in
avanti, collega il fegato al diaframma; anteriormente il legamento falciforme si porta fino alla faccia interna della
cicatrice ombelicale, inferiormente si inserisce sul solco sagittale che divide la faccia antero-superiore del fegato
in un lobo destro, di grandi dimensioni e un lobo sinistro più piccolo. La faccia inferiore, o viscerale, è
irregolarmente pianeggiante e presenta tre solchi disposti ad H, due sagittali, destro e sinistro, e uno trasversale.
La particolare disposizione dei solchi suddivide la faccia viscerale dell'organo in quattro porzioni: il lobo destro, il
lobo sinistro, il lobo quadrato anteriormente e il lobo caudato posteriormente. Il solco trasverso rappresenta l'ilo
del fegato e attraverso esso entrano nella ghiandola l'arteria epatica, la vena porta e nervi simpatici; escono i
due dotti epatici e vasi linfatici. Le vene reflue dal fegato (v.sovraepatiche) escono a livello della porzione
posteriore del solco sagittale destro, ma incontrano subito la v.cava ascendente. Nella parte anteriore dello
stesso solco sinistro è alloggiata la cistifèllea, tenuta in posto dal peritoneo, mentre a livello del solco sagittale
sinistro sono presenti i residui di vasi fetali. I diversi lobi della faccia inferiore del fegato presentano le impronte
degli organi con i quali vengono in rapporto: a destra la flessura epatica del colon, il duodeno e il rene destro
(con il surrene); a sinistra lo stomaco e il cardia (parte addominale dell'esofago). Il lobo quadrato reca l'impronta
del piloro. La vena cava ascendente, infine, entra in stretto contatto con il fegato a livello della parte posteriore
del solco sagittale destro, dove riceve le vene sovraepatiche. Il fegato è completamente avvolto da peritoneo,
con l'eccezione di una sottile area posteriore dove è a diretto contatto col diaframma. A livello dell'ilo riceve il
piccolo omento (legamento epato-duodenale ed epato-gastrico).
La struttura del fegato.
Il fegato è un organo pieno (parenchimatoso), rivestito all'esterno dalla sottile capsula connettivale di Glissòn cui
si inserisce il fitto intreccio reticolare che forma lo stroma di sostegno del parenchima e dei vasi intraepatici. Il
parenchima non è suddiviso in lobi (infatti ai lobi individuabili all'esterno dell'organo non corrisponde una
suddivisione interna analoga), ma gli epatociti si organizzano in cordoni e lamine che costituiscono i lobuli, le
unità funzionali del fegato. Questi solo in alcuni animali sono separati da setti di connettivo, mentre nell'uomo
non sono separati tra loro e sono distinguibili solo per la disposizione delle lamine di epatociti e per alcune
formazioni vascolari che li caratterizzano. Isolato dagli altri, il singolo lobulo epatico è una porzione di
parenchima di forma piramidale tronca o prismatica, a sezione trasversa solitamente pentagonale o esagonale,
il cui asse è attraversato da una vena centrolobulare. Lungo gli spigoli della piramide (o prisma) decorrono i rami
delle arterie epatiche e della vena porta dai quali si staccano arteriole e capillari sinusoidi diretti radialmente
verso la vena centralobulare. Gli epatociti sono organizzati a formare lamine irregolari (come i mattoni che
formano un muro), spesso anastomizzate tra loro, tra le quali decorrono i sinusoidi che, proprio per la loro
natura, si adattano alle irregolarità di decorso delle lamine di epatociti mantenendosi sempre molto vicini ad essi.
In una sezione trasversa di un lobulo si noteranno dunque i cordoni di epatociti (le lamine viste dall'alto
sembrano cordoni di cellule) intercalati da sinusoidi, disposti a raggera, cioè convergenti verso la vena
centrolobulare. Agli angoli del poligono porzioni di connettivo lasso (spazi portali o portobiliari), contengono un
ramo dell'arteria epatica, un ramo della vena porta e un canalicolo biliare. In una sezione istologica, le aree
poligonali deliminate idealmente da linee che congiungano tra loro i cinque o sei spazi portali che stanno attorno
ad una vena centrolobulare, rappresentano le sezioni trasversali dei lobuli epatici.
L'architettura strutturale del fegato ora descritta è quella basata sui cosiddetti lobuli classici, ma se si
considerano alcuni aspetti funzionali e fisiopatologici particolari di quest'organo, è possibile individuare e
descrivere i lobuli (cioè le unità funzionali) in modi differenti. Se infatti si considerano preminenti nel fegato le
funzioni ghiandolari, cioè la secrezione della bile, allora il lobulo epatico potrà essere formato da una porzione di
parechima imperniata sul dotto biliare (che è il dotto escretore) anzichè sulla vena centrolobulare. In tal caso il
prisma non sarà a sezione poligonale, bensì triangolare. con al centro uno spazio portale e agli spigoli tre vene
centrolobulari (lobulo portale). Se invece si tiene in considerazione l'ossigenazione del parenchima epatico, il
lobulo potrà essere costituito da una porzione di parenchima, prismatica a sezione romboidale, compresa tra
due spazi portali e due vene centrolobulari: in tale formazione la zona centrale (corrispondente al limite tra due
lobuli classici) riceve per prima il sangue ossigenato dell'arteria epatica, mentre le zone estreme periferiche
saranno meno ossigenate (acino epatico di Ràppaport). Questi tre modelli non si escludono l'un l'altro, ma sono
modelli in base ai quali spiegare alcuni aspetti della funzionalità epatica.
Le vie biliari extraepatiche.
Le vie biliari extraepatiche iniziano a livello dell'ilo del fegato dove i due dotti biliari destro e sinistro vanno a
formare il dotto epatico comune. Questo, dopo un tragitto di circa 3 cm, riceve il dotto cistico dalla cistifèllea e
diventa dotto colèdoco, che penetra la parete duodenale per aprirsi nella papilla maggiore di Vater (pronuncia
FATER) assieme al dotto pancreatico maggiore. A questo livello esiste un piccolo sfintere di muscolatura liscia
che controlla la fuoruscita della bile e del succo pancreatico nel duodeno. Alle vie biliari extraepatiche appartiene
anche la cistifèllea, una formazione cava piriforme adagiata sulla faccia inferiore del fegato nella parte anteriore
del solco sagittale destro. Può contenere circa 50-60 ml di bile molto concentrata, la prima ad entrare
nell'intestino tenue all'inizio della digestione, in seguito alla stimolazione che la pancreozimina- colecistochinina
(ormone prodotto dalle cellule endocrine dell'intestino tenue), esercita sulla muscolatura liscia della sua parete.
La cistifellea.
La cistifèllea è un piccolo organo cavo piriforme appoggiato alla faccia inferiore del fegato, nella parte anteriore
del solco sagittale destro, alla quale è tenuta applicata dal peritoneo. Internamente, come le altre vie biliari
extraepatiche, è tappezzata da un epitelio batiprismatico semplice formato da cellule con microvilli che svolgono
una intensa attività di assorbimento dell'acqua, per cui la bile che si trova a soggiornare nella cistifellea è molto
concentrata. La bile prodotta dal fegato viene inviata alla cistifellea tramite il dotto cistico e quando questa è
piena, al duodeno tramite il colèdoco. La cistifèllea può contenere circa 50-60 ml di bile, che viene inviata
nell'intestino tenue all'inizio della digestione.
Riferimenti anatomo-funzionali sul fegato.
Il fegato è una ghiandola esocrina (extramurale) e come tale produce la bile, utilizzando prodotti "di rifiuto" come
i sali e gli acidi biliari provenienti dalla milza e dovuti ai processi di distruzione delle emazie invecchiate
(emocaterèsi). La bile non ha funzione digestiva ma di emulsionare i grassi per aumentarne la superficie e
quindi essere più facilmente digeribili da parte delle lipasi pancreatiche e più facilmente assorbibili da parte delle
pareti intestinali.
Altra essenziale funzione epatica è quella di "magazzino" di riserva per gran parte dei materiali assorbiti
dall'intestino: infatti il sangue refluo da quest'organo, ricco dei materiali derivanti dalla digestione, viene inviato al
fegato con il sistema della vena porta. Il fegato può quindi intervenire nel metabilismo glucidico e nella
regolazione della glicemia; nel metabolismo dei grassi, compreso il colesterolo; nel metabolismo delle proteine,
tra l'altro sintetizzando alcune proteine del sangue, come il fibrinogeno, la protrombina, l'angiotensinogeno, le
albumine e diverse globuline.
Il fegato partecipa al metabolismo del ferro, in stretta cooperazione con la milza e il midollo osseo.
Il fegato ha un ruolo essenziale nei processi di detossificazione in quanto, ricevendo la gran parte dei farmaci e
delle sostanze tossiche, tende a disattivarli per mezzo degli enzimi che contiene e che può sintetizzare
appositamente, in quanto li riconosce come veleni.
Infine occorre ricordare che i fibroblasti epatici producono eritropoietina (EPO): infatti il fegato, organo ad elevato
metabolismo aerobico come il rene, è sensibile alle variazioni di O2 e, in diminuzione di questo, produce
appunto l'ormone EPO.
Sede e i rapporti del pancreas.
Il pancreas è una ghiandola extramurale dell'apparato digerente (oltre che una formazione endocrina) situata
nella cavità addominale, a livello del mesogastrio e dell'ipocondrio sinistro. E' appoggiata alla parete posteriore
dell'addome in situazione retroperitoneale, all'altezza della prima-seconda vertebra lombare. Il mesocolon
trasverso lo divide in due parti. La forma del pancreas, che è appiattito in senso antero-posteriore e allungato
verso sinistra, è vagamente clavata, con una parte voluminosa, la testa, abbracciata dal duodeno e appoggiata
sulla vena cava inferiore; una parte rettangolare che si porta a sinistra, il corpo, passando sopra l'aorta e il rene
sinistro; una parte che si restringe gradualmente, la coda, che può arrivare fino alla milza. Anteriormente il
pancreas prende rapporto con la faccia posteriore dello stomaco e con il colon trasverso.
La struttura del pancreas.
Il pancreas è una ghiandola esocrina annessa all'apparato digerente, che ospita all'interno del suo parenchima
numerose formazioni sferoidali endocrine, gli isolotti pancreatici di Langerhans. La componente esocrina ha la
struttura di una ghiandola tubulo-acinosa composta, a secrezione sierosa. Le cellule degli acini hanno forma
piramidale, sono ricche di reticolo endoplasmatico granulare e di apparati di Golgi e presentano numerosi
granuli di zimògeno apicali, che si scaricano nel lume dell'acino. I granuli di zimògeno contengono i numerosi
enzimi che andranno a costituire il succo pancreatico, che verrà immesso nel duodeno per mezzo dei due dotti
escretori principali: il dotto maggiore di Wirsung, che attraversa coda, corpo e testa del pancreas e si apre nella
papilla maggiore del Vater, e il dotto minore di Santorini, che attraversa la sola testa e si apre nella papilla
minore del Santorini. Anche la porzione tubulare partecipa alla secrezione pancreatica, producendo ioni
bicarbonato che hanno la funzione di contribuire a neutralizzare l'acidità del chimo gastrico.
La parte endocrina del pancreas è dispersa nel parenchima esocrino sotto forma di masserelle sferoidali di
cellule, gli isolotti pancreatici di Langerhans. Questi sono isolati dal tessuto esocrino per mezzo di un sottile
strato di connettivo denso e presentano organizzazione a cordoni cellulari, tra i quali decorrono i numerosi
capillari sinusoidi. Le cellule endocrine degli isolotti sono di tre tipi: cellule A o alfa, che producono l'ormone
glucagòne, ad azione iperglicemizzante; cellule B o beta, che producono l'insulina, ad azione ipoglicemizzante, e
cellule D o delta, che producono somatostatina, ad azione inibente sul GH ipofisario. I tre tipi cellulari, tra i quali
le delta sono le meno numerose, hanno diverse caratteristiche morfologiche e tintoriali.