01-antrax
20-12-2001
17:31
Pagina 12
Bacillus anthracis
01-antrax
20-12-2001
17:31
Pagina 14
Bacillus anthracis
Scheda
AGENTE EZIOLOGICO
Bastoncini gram-positivi disposti a catenelle, aerobio, immobile, capsulato
e sporigeno.
TRASMISSIONE
Il Bacillus anthracis causa normalmente patologia tra gli erbivori; accidentalmente si trasmette all’uomo tramite il contatto con animali infetti o loro
prodotti o per inalazione di spore presenti nell’ambiente o per ingestione di
carne poco cotta di animali infetti.
La trasmissione interumana è estremamente rara ed è stata dimostrata solo
per via cutanea tramite materiale infetto.
MANIFESTAZIONI CLINICHE
LOCALIZZAZIONE CUTANEA (95%): papula pruriginosa localizzata più frequentemente agli arti o alle mani che aumenta progressivamente di dimensioni e si ulcera in superficie, circondata da vescicole.
La lesione ha di solito un diametro di 2-3 cm, è rotondeggiante e non dolorosa ed in 2-6 giorni evolve in escara che poi lascia una cicatrice permanente. La lesione può essere accompagnata da linfoadenopatia locale e da
malessere generale, febbre e cefalea.
LOCALIZZAZIONE POLMONARE: iniziale sintomatologia simil – influenzale
con astenia, febbricola, tosse. Comparsa dopo 1-2 giorni di dispnea, tosse
secca, febbre elevata, talvolta accompagnate da ematemesi e melena. La
radiografia del torace può documentare broncopolmonite a focolai disseminati, allargamento del mediastino e versamento pleurico.
Tale patologia è gravata da un’elevata letalità. Il decorso può essere rapidamente fatale in paziente con sensorio integro o il decesso può sopraggiungere dopo insorgenza di shock settico ed eventuale disseminazione meningea del microrganismo.
14
LOCALIZZAZIONE INTESTINALE: l’ingestione di carne contaminata può
portare dopo 3-7 giorni a due differenti forme cliniche: addominale e orofaringea.
Antrace addominale: insorgenza di nausea, vomito, anoressia, febbre
seguiti da dolori addominali, ematemesi e diarrea sanguinolenta.
Successivamente uno stato tossico con shock settico e cianosi portano al
decesso nel 25-60% dei casi. Presenza di lesioni ulcerative soprattutto a
livello del cieco e del colon.
Antrace orofaringea: faringodinia, disfagia, febbre, linfoadenopatia laterocervicale; presenza di edema e necrosi tissutale con formazione di lesioni
ulcerative della mucosa orofaringea, del palato duro e delle tonsille.
MENINGITE: la localizzazione meningea può costituire una complicanza di
una delle precedenti forme in circa il 5% dei casi.
PREVENZIONE
Il vaccino disponibile per uso umano è prodotto da BioPort Corporation,
Lansing, Michigan, ed è un vaccino costituito da un filtrato di colture di un
ceppo di B. anthracis privo di capsula e non virulento che produce l’antigene protettivo (vaccino vivo attenuato).
Esso viene somministrato per via sottocutanea in 6 dosi, rispettivamente a
0, 2, 4 settimane e dopo 6, 12 e 18 mesi con necessità di un richiamo
annuale. L’efficacia dimostrata è del 92.5%.
La vaccinazione è raccomandata nei seguenti gruppi: personale di laboratorio a contatto con B. anthracis, persone a contatto con animali o con
prodotti animali provenienti da aree ad elevata incidenza di antrace o dove
le misure di controllo siano insufficienti, militari impiegati in aree ad alto
rischio. Per essere efficace il ciclo vaccinale deve essere eseguito almeno
18 mesi prima del contatto a rischio.
Non vi è necessità di isolamento dei pazienti affetti da antrace.
TERAPIA
Dato il decorso estremamente rapido della forma inalatoria dell’adulto, la
somministrazione i fase precoce di antibiotici è ritenuta essenziale.
Un ritardo di poche ore potrebbe compromettere le possibilità di sopravvivenza.
La maggior parte dei ceppi di B.anthracis è sensibile alla penicillina e questo è stato il trattamento storico di elezione.
La FDA approva l’uso di penicillina o in alternativa di doxiciclina. La ciprofloxacina ed i fluorchinoloni non sono stati studiati sull’uomo, ma prove sull’animale ne suggeriscono una eccellente efficacia.(41,56,57)
15
01-antrax
20-12-2001
17:31
Pagina 16
Bacillus anthracis
La patologia
Si può assumere come verosimile che un uso a fini terroristici dell’antrace
si avvarrebbe di ceppi resistenti e quindi esistono sufficienti consensi all’uso di ciprofloxacina nell’adulto con diagnosi sospetta di antrace da inalazione.
Per quanto riguarda la via di somministrazione, nel caso di episodi sporadici, viene consigliata la via endovenosa.
Nel caso di attentato di massa, per ragioni di reperibilità del farmaco e di
praticità di somministrazione, viene data la preferenza alla via orale.
La durata della terapia antibiotica deve essere almeno di 60 giorni (a causa
della possibilità di germinazioni ritardate di spore), sostituendo appena
possibile alla somministrazione endovenosa quella orale.
La contemporanea somministrazione di vaccino (tre dosi a 0-2-4 settimane) può consentire di ridurre la durata della terapia a 30-45 giorni.
Il trattamento della forma cutanea si può avvalere della terapia orale con
ciprofloxacina o doxiciclina o amoxicillina, così come indicato nelle tabelle.
Sebbene la durata della terapia nella forma cutanea sarebbe di 10 giorni, le
raccomandazioni (per la forte probabilità di aver anche inalato spore) sono
per la prosecuzione della terapia a 60 giorni.
La terapia topica non ha alcun effetto.
Il B. anthracis è sensibile in vitro a numerosi antibiotici quali cloramfenicolo, penicilline protette, macrolidi, vancomicina e cefalosporine di prima
generazione.
L’uso di tali antibiotici è però raccomandabile solo in caso di indisponibilità
degli altri di prima scelta.(58,59,64)
GENERALITÀ
Il Bacillus anthracis è tra i primi nella lista dei potenziali agenti patogeni utilizzabili nel bioterrorismo. È stato isolato e caratterizzato da Robert Koch,
che ha descritto le sue caratteristiche culturali e morfologiche nel 1867.
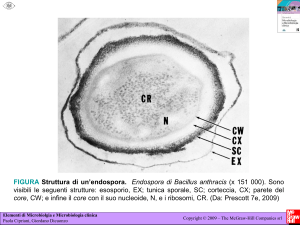
CARATTERISTICHE MORFOLOGICHE E COLTURALI
Il B. anthracis forma grossi bastoncini gram-positivi disposti a catenelle, è
aerobio, immobile, capsulato e sporigeno. Le spore, che si formano solo in
presenza di ossigeno, sono ovali, subterminali, ma non rigonfiano lo sporangio. La resistenza delle spore del B. anthracis è rimarchevole, in quanto
possono sopravvivere nel terreno fino a 40 anni.
PAZIENTI SPECIALI
Bambini. È noto come l’uso dei fluorchinoloni non sia raccomandato al di
sotto dei 18 anni. Ciononostante esistono raccomandazioni al loro impiego
a causa della loro sicura efficacia, con eventuale sostituzione dopo la verifica della sensibilità in vitro del germe isolato.
Il vaccino non è mai stato testato nei giovani sotto i 18 anni, ma l’esperienza con vaccini inattivati similari suggerisce una sua sicurezza ed efficacia.
16
Donne in gravidanza. Medesimo ragionamento che per i bambini. In caso
di sensibilità accertata alla penicillina, se ne raccomanda l’uso endovena.
Fig. 1 Colorazione di Gram del Bacillus anthracis
Bacilli del carbonchio Gram-positivi nello striscio di sangue periferico ottenuto da una scimmia rhesus deceduta per carbonchio inalatorio (JAMA 281:1735-1745, 1999).
I criteri di identificazione sono: le forme caratteristiche all’esame microscopico dopo colorazione con Gram, la morfologia delle colonie, la presenza di
spore e l’immobilità.
17
01-antrax
20-12-2001
17:31
Pagina 18
Bacillus anthracis
PATOGENESI
Il carbonchio è una malattia che colpisce soprattutto gli erbivori (pecore,
bovini ed equini), che si infettano ingerendo le spore presenti nel terreno.
Le spore germinano quando entrano in un ambiente ricco di aminoacidi,
nucleosidi e glucosio, ad esempio il sangue o i tessuti dell’ospite in prossimità dei punti d’entrata.
Diversamente, quando le sostanze nutritive si sono esaurite oppure quando
i liquidi contenenti i bacilli del carbonchio sono esposti all’aria, si formano
solo spore. I bacilli vegetativi si moltiplicano rapidamente con la formazione di un edema gelatinoso con congestione.
Di raro la malattia colpisce l’uomo, quasi esclusivamente allevatori, conciatori e contadini, che vengono a contatto con pelli, lana ed altri prodotti degli
animali.
La massima virulenza del bacillo del carbonchio richiede la presenza sia
della capsula (attività antifagocitaria) e sia della tossina multifattoriale carbonchiosa formata da tre proteine: fattore edematogeno (EF = edema factor), fattore letale (LF = lathal factor) e antigene proteggente (PA = protective antigen).
Anticorpi diretti verso l’antigene proteggente, che è in grado di interagire
con un recettore di membrana ubiquitario nelle cellule animali, provocano
la neutralizzazione.
I batteri vegetativi hanno una limitata sopravvivenza al di fuori dell’ospite,
inferiore alle 24 ore, in netto contrasto alla pluridecennale resistenza nell’ambiente delle spore.
DIAGNOSI
Il bacillo del carbonchio può essere isolato da: liquido e pus raccolti dalle
lesioni cutanee, campioni respiratori (espettorato), feci, liquor e sangue.
18
Il test microbiologico di maggiore utilità è la classica emocoltura, che
dovrebbe evidenziare una crescita in 6 – 24 ore. La conferma della crescita
si ottiene isolando il batterio in coltura (in piastre di agar-sangue). Se il
laboratorio è stato allertato sulla possibile presenta del B. anthracis, le
prove biochimiche e la morfologia delle colonie (aspetto a caput medusae)
dovrebbero consentire una diagnosi presuntiva dopo 12-24 ore.
La conferma della diagnosi deve essere fatta con test diretti del tipo ELISA
per l’antigene proteggente e amplificazione genica (PCR), che sono disponibili sono in laboratori di riferimento e richiedono 1-2 giorni per il loro
completamento. Questi test devono essere impiegati nei falsi casi di carbonchio e nelle analisi di materiale sospetto.
Negli ultimi 4-5 anni sono stati descritti test molecolari di identificazione e
tipizzazione. Sono state identificate sequenze specifiche e conservate
(Ba8113 di 277 bp) e le prove di amplificazione genica hanno confermato
una ottima specificità e sensibilità di circa10 spore in 100 gr di terreno.
Recentemente l’impiego di metodiche di PCR in tempo reale ha consentito
l’identificazione di B. anthracis in campioni diversi (ad es. 100 litri di aria filtrati) in meno di 1 ora. Inoltre l’impiego di due sonde consente l’analisi delle
temperature di annealing e di melting con una accurata tipizzazione.
BIOSICUREZZA
La manipolazione di alcuni agenti biologici utilizzabili nel Bioterrorismo (B.
anthracis, Y. pestis, e i campioni contenenti tossine botuliniche) può essere fatta senza rischio per gli operatori applicando le procedure di BioSafety
Level 2 (BSL 2). Brevemente, i laboratori BSL 2 devono ovviamente applicare le procedure di BSL 1 (i protocolli di sicurezza generale quali il divieto
di mangiare e bere in laboratorio e l'obbligo di lavarsi le mani prima di uscire dal laboratorio). Devono inoltre soddisfare alcuni requisiti specific1:
laboratori BSL 2 diretti da ricercatori competenti, accesso controllato ai
laboratori e segnali visibili di rischio biologico.
Il personale dei laboratori BSL2 deve esser stato specificamente istruito
nella manipolazione di agenti patogeni e nell’uso appropriato dell’equipaggiamento protettivo (camici, guanti e mascherine per il viso). Le procedure
per lo smaltimento controllato di strumenti appuntiti e del materiale infetto
devono essere attivate e documentate da un registro di biosicurezza. Tutte
le procedure di laboratorio devono esser eseguite con l’obiettivo di minimizzare la produzione di aerosol.La vaccinazione non è necessaria per
un’attività limitata.
La decontaminazione di superfici e strumentazione si esegue con ipoclorito di sodio (5%), che è attivo alla diluizione 1:10.
19
01-antrax
20-12-2001
17:31
Pagina 20
Bacillus anthracis
MODALITÀ DI TRASMISSIONE
Il Bacillus anthracis causa normalmente patologia tra gli erbivori; accidentalmente si trasmette all’uomo tramite il contatto con animali infetti o loro
prodotti o per inalazione di spore presenti nell’ambiente o per ingestione di
carne poco cotta di animali infetti.
Antrace orofaringea: faringodinia, disfagia, febbre, linfoadenopatia laterocervicale; presenza di edema e necrosi tissutale con formazione di lesioni
ulcerative della mucosa orofaringea, del palato duro e delle tonsille.
La trasmissione interumana è estremamente rara ed è stata dimostrata solo
per via cutanea tramite materiale infetto.
MENINGITE: la localizzazione meningea può costituire una complicanza di
una delle precedenti forme in circa il 5% dei casi.
MANIFESTAZIONI CLINICHE
PREVENZIONE
LOCALIZZAZIONE CUTANEA (95%): papula pruriginosa localizzata più frequentemente agli arti o alle mani che aumenta progressivamente di dimensioni e si ulcera in superficie, circondata da vescicole.
La lesione ha di solito un diametro di 2-3 cm, è rotondeggiante e non dolorosa.
Dopo 2-3 settimane evolve in escara che poi lascia una cicatrice permanente. La lesione può essere accompagnata da linfoadenopatia locale e da
malessere generale, febbre e cefalea.
Il vaccino disponibile per uso umano è prodotto da ioPort Corporation,
Lansing, Michigan, ed è un vaccino costituito da un filtrato di colture di un
ceppo di B. anthracis privo di capsula e non virulento che produce l’antigene protettivo (vaccino vivo attenuato).
LOCALIZZAZIONE POLMONARE: iniziale sintomatologia simil – influenzale
con astenia, febbricola, tosse.
Comparsa dopo 1-2 giorni di dispnea, tosse secca, febbre elevata, talvolta
accompagnate da ematemesi e melena.
La radiografia del torace può documentare broncopolmonite a focolai disseminati, allargamento del mediastino e versamento pleurico.
Tale patologia è gravata da un’elevata letalità.
Il decorso può essere rapidamente fatale in paziente con sensorio integro o
il decesso può sopraggiungere dopo insorgenza di shock settico ed eventuale disseminazione meningea del microrganismo.
20
decesso nel 25-60% dei casi. Presenza di lesioni ulcerative soprattutto a
livello del cieco e del colon.
LOCALIZZAZIONE INTESTINALE: l’ingestione di carne contaminata può
portare dopo 3-7 giorni a due differenti forme cliniche: addominale e orofaringea.
Antrace addominale: insorgenza di nausea, vomito, anoressia, febbre
seguiti da dolori addominali, ematemesi e diarrea sanguinolenta.
Successivamente uno stato tossico con shock settico e cianosi portano al
Esso viene somministrato per via sottocutanea in 6 dosi, rispettivamente a
0, 2, 4 settimane e dopo 6, 12 e 18 mesi con necessità di un richiamo
annuale.
L’efficacia dimostrata è del 92.5%.
La vaccinazione è raccomandata nei seguenti gruppi: personale di laboratorio a contatto con B. anthracis, persone a contatto con animali o con prodotti animali provenienti da aree ad elevata incidenza di antrace o dove le
misure di controllo siano insufficienti, militari impiegati in aree ad alto
rischio.
Per essere efficace il ciclo vaccinale deve essere eseguito almeno 18 mesi
prima del contatto a rischio.
Non vi è necessità di isolamento dei pazienti affetti da antrace.
21
01-antrax
20-12-2001
17:31
Pagina 22
Bacillus anthracis
La terapia
Le raccomandazioni inerenti l’uso di antibiotici e vaccino nella eventualità di
un attentato di bioterrorismo sono condizionate da un numero limitato di
esperimenti sugli animali e dalla mancanza di studi clinici sull’antrace da
inalazione nell’uomo.
Dato il decorso estremamente rapido della forma inalatoria dell’adulto, la
somministrazione i fase precoce di antibiotici è ritenuta essenziale.
Un ritardo di poche ore potrebbe compromettere le possibilità di sopravvivenza.
La maggior parte dei ceppi di B.anthracis è sensibile alla penicillina e questo è stato il trattamento storico di elezione. La FDA approva l’uso di penicillina o in alternativa di doxiciclina. La ciprofloxacina ed i fluorchinoloni
non sono stati studiati sull’uomo, ma prove sull’animale ne suggeriscono
una eccellente efficacia.(41,56,57)
A
Fig. A Paziente presentatosi con una lesione al volto pruriginosa e non dolente, associata a linfoadenopatia regionale
Si può assumere come verosimile che un uso a fini terroristici dell’antrace
si avvarrebbe di ceppi resistenti e quindi esistono sufficienti consensi all’uso di ciprofloxacina nell’adulto con diagnosi sospetta di antrace da inalazione.
Per quanto riguarda la via di somministrazione, nel caso di episodi sporadici, viene consigliata la via endovenosa. Nel caso di attentato di massa, per
ragioni di reperibilità del farmaco e di praticità di somministrazione, viene
data la preferenza alla via orale.
La durata della terapia antibiotica deve essere almeno di 60 giorni (a causa
della possibilità di germinazioni ritardate di spore), sostituendo appena
possibile alla somministrazione endovenosa quella orale.
La contemporanea somministrazione di vaccino (tre dosi a 0-2-4 settimane) può consentire di ridurre la durata della terapia a 30-45 giorni.
B
22
Fig. B La colorazione di Gram del fluido vescicolare rivela la presenza di bacilli capsulati tipizzati poi
come B. anthracis
Iconografia tratta da Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases,
Fifth Edition
Il trattamento della forma cutanea si può avvalere della terapia orale con
ciprofloxacina o doxiciclina o amoxicillina, così come indicato nelle tabelle.
Sebbene la durata della terapia nella forma cutanea sarebbe di 10 giorni, le
raccomandazioni (per la forte probabilità di aver anche inalato spore) sono
per la prosecuzione della terapia a 60 giorni. La terapia topica non ha alcun
effetto. Il B.anthracis è sensibile in vitro a numerosi antibiotici quali cloramfenicolo, penicilline protette, macrolidi, vancomicina e cefalosporine di
prima generazione. L’uso di tali antibiotici è però raccomandabile solo in
caso di indisponibilità degli altri di prima scelta.(58,59,64)
23
01-antrax
20-12-2001
17:31
Pagina 24
Bacillus anthracis
Le domande più frequenti
e le risposte dei Medici di Medicina Generale
PROFILASSI POST-ESPOSIZIONE
La stessa terapia che per i casi clinici conclamati.
PAZIENTI SPECIALI
Bambini. È noto come l’uso dei fluorchinoloni non sia raccomandato al di
sotto dei 18 anni. Ciononostante esistono raccomandazioni al loro impiego
a causa della loro sicura efficacia, con eventuale sostituzione dopo la verifica della sensibilità in vitro del germe isolato. Il vaccino non è mai stato
testato nei giovani sotto i 18 anni, ma l’esperienza con vaccini inattivati
similari suggerisce una sua sicurezza ed efficacia.
Donne in gravidanza. Medesimo ragionamento che per i bambini. In caso
di sensibilità accertata alla penicillina, se ne raccomanda l’uso endovena.
Working Group Recommendations for Medical Therapy for Patients With Clinically Evident Inhalational Anthrax
Infection in the Contained Casualty Setting*
Initial Therapy†
Adults
Children◊
Pregnant women¶
Immunosuppressed
persons
Ciprofloxacin, 400 mg
intravenously every 12 h
Optimal Therapy if Strain is Proven Susceptible Duration, d‡
Penicillin G, 4 million U Intravenously every 4 h
Doxycycline, 100 mg intravenously every 12h§
Ciprofloxacin, 20-30 mg/kg per day
intravenously divided into 2 daily
doses, not to exceed 1 g/d
Age < 12y: penicillin G, 50 000 U/kg
intravenously every 6 h
Age ≥ 12 y: penicillin G, 4 million U
intravenously every 4 h
60
60
Same as for nonpregnant adults
Same as for nonimmunosuppressed
adults and children
* Most recommendations are based on animal studies or in vitro studies and are not approved by the US Food and Drug Administration (FDA).
These recommendations are not FDA approved but were reached by consensus of the working group. See text for explanations and alternatives.
† In vitro studies suggest ofloxacin, 400 mg intravenously every 12 hours, or levofloxacin, 500 mg intravenously every 24 hours, could be substituted
for ciprofloxacin.
Che cosa è l’antrace?
È una malattia infettiva sostenuta da una batterio, il Bacillus Anthracis, che,
in condizioni normali, colpisce animali erbivori e da essi si trasmette per
contatto diretto all’uomo.
Perché oggi è un problema?
Perché, come sta avvenendo in modo dimostrato al momento solo negli
Stati Uniti per casi sporadici, è possibile usare questo batterio come arma
di terrorismo contaminando con spore materiale vario (es. plichi o pacchi
postali, lettere).
Come si trasmette l’antrace?
Le spore sopravvivono nell’ambiente molti anni e ci si può infettare maneggiando o respirando materiale naturalmente o appositamente contaminato.
Si può trasmettere da persona a persona?
È un’evenienza rarissima, comunque non si trasmette mai per i normali
contatti interpersonali.
Quali sono i sintomi?
Dopo un periodo di incubazione che dura al massimo sette giorni, si possono manifestare tre forme: cutanea, polmonare o intestinale.
La forma cutanea si manifesta con papule che successivamente si ulcerano.
Quella polmonare esordisce come una comune influenza ma evolve verso
l’insufficienza respiratoria e lo shock.
Quella intestinale si presenta con dolori addominali, nausea e vomito e diarrea sanguinolenta.
‡ Oral antibiotics should be substituted for intravenous antibiotics as soon as clinical condition improves.
§ In vitro studies suggest tetracycline could be substituted for doxycycline.
◊ Doxycycline could also be used. For children heavier than 45 kg, use adult dosage. For children 45 kg or lighter, use 2.5 mg/kg doxycycline intravenously every 12 hours. Refer to management of pediatric population in text for details.
¶
Refer to section on management of pregnant women in text for details.
24
Quindi chi ha i sintomi dell’influenza deve temere l’antrace?
Assolutamente No, perché nessun caso è stato dimostrato in Italia e
comunque non ha caratteristiche epidemiche.
Tabella tratta da Anthrax as a Biological Weapon, JAMA, 1999;281:1735-1745
C’è modo di prevenire l’infezione?
Esiste un vaccino efficace. Va somministrato sottocute a 0, 2, 4 settimane
e richiamato a 6, 12, 18 mesi.
25
01-antrax
20-12-2001
17:31
Pagina 26
Chi si deve vaccinare?
Esclusivamente le persone ad alto rischio. Non esiste alcuna indicazione, in
nessuna parte del mondo, per un uso estensivo della vaccinazione.
Chi sono queste persone?
Chi lavora in laboratori che possiedono tale batterio.
Chi ha contatto con animali che provengono da zone ad alta incidenza di
questa malattia. I militari esposti ad operazioni ad alto rischio.
Il vaccino può dare reazioni avverse?
Reazioni gravi avvengono nello 0,2% dei casi. Nel punto di iniezione sono
frequenti reazioni infiammatorie localizzate.
Chi soffre di malattie croniche (bronchite, cardiopatia, diabete ecc.) ha
maggiori possibilità di contrarre la malattia?
Assolutamente no, perché l’unica possibilità di ammalarsi è legata ad un
contatto diretto con il batterio.
Come si può fare diagnosi di antrace?
Isolando il germe dal sangue, dalle lesioni cutanee o dall’espettorato o
dosando gli anticorpi specifici nel sangue.
Ci si deve sottoporre per prevenzione a qualcuna tra queste o ad altre
analisi?
No.
C’è una cura per l’antrace?
Molti antibiotici sono efficaci, pur rimanendo una malattia ad elevata mortalità nella forma polmonare.
È utile usare antibiotici od altri farmaci a scopo preventivo?
È assolutamente inutile.
26