APPARATO DIGERENTE
L’apparato digerente è essenzialmente una linea di
smontaggio in cui il cibo viene processato ed i nutrienti
vengono demoliti per essere assorbiti e riutilizzati (miosina
di bue).
Le fasi con cui gli organi dell’apparato digerente smontano
il cibo, demoliscono i nutrienti e ne permettono il
riassorbimento sono 5:
- Ingestione: assunzione di cibo
- Digestione: frammentazione meccanica e chimica del cibo
in una orma utilizzabile dall’organismo
- Assorbimento dei nutrienti nel sangue
- Compattazione:
formazione
delle
feci
grazie
all’assorbimento i acqua e alla compattazione dei residui
non assimilati.
- Defecazione: eliminazione delle feci all’esterno del corpo
L'apparato digerente è l'insieme di organi e di strutture che
permettono l'assunzione degli alimenti, la loro digestione,
l’assorbimento nella circolazione sanguigna, e l’eliminazione
dei materiali residui.
E’ composto di due porzioni:
- Il canale alimentare
- Gli organi accessori: denti, lingua, ghiandole salivari, fegato
cistifellea e pancreas.
Il canale alimentare è un insieme di organi cavi di circa 9
metri di lunghezza che si estende dalla bocca all’ano.
-
E’ formato da:
Bocca
Faringe
Esofago
Stomaco
Intestino tenue
Intestino crasso.
Comunica con l’esterno attraverso la cavità orale e l’ano;
tuttavia la maggior parte delle sostanze in transito al suo
interno sono considerate esterne al corpo fino a che non
vengono assorbiti dai microvilli della parete intestinale
perché esterni alla cavità celomatica.
Organo cavo e, quindi, formato dalle 4 tonache:
1. Mucosa, costituita da:
- Epitelio cilindrico semplice tranne che nella porzione
superiore (cavità orale) ed inferiore (canale anale) dove poiché
l’epitelio è soggetto a maggiore abrasione diventa squamoso
stratificato.
- Lamina propria
- Muscularis mucosae
2. Sottomucosa
3. Muscolare: composta di due strati di muscolatura (ad
eccezione dello stomaco dove ve ne sono 3):
- Circolare interna: costituisce gli sfinteri
- Longitudinale esterna: permette la progressione del cibo
(peristalsi)
4. Sierosa
VASCOLARIZZAZIONE APPARATO
DIGERENTE
Il tubo digerente embrionale si forma di tre segmenti;
nell’adulto la vascolarizzazione del sistema digerente riflette lo
sviluppo embrionale dell’intestino:
- Intestino anteriore: comprende la bocca, la faringe, l’esofago lo
stomaco e la prima parte del duodeno. La porzione al di sopra
del diaframma è vascolarizzata tramite le arterie esofagee, rami
dell’ aorta toracica; la porzione al di sotto del diaframma è
vascolarizzata dal tronco celiaco, collaterale dell’aorta
addominale
- Intestino intermedio: comprende la restante parte dell’intestino
tenue e 2/3 del colon trasverso ed è vascolarizzato dall’arteria
mesenterica superiore
- Intestino posteriore: comprende la restante parte dell’apparato
digerente ed è vascolarizzato dall’arteria mesenterica inferiore
Drenaggio venoso: sistema portale epatico
Arterie esofagee
CAVITA’ ADDOMINALE & PERITONEO
È la più estesa delle membrane sierose del corpo umano.
Virtualmente può essere considerato come un sacco chiuso
aderente alla parete della cavità addominopelvica, da cui i
visceri presenti al suo interno sono rivestiti senza soluzione di
continuità.
Nel maschio il peritoneo è chiuso mentre nella femmina
comunica con l’esterno tramite l’orifizio tubarico che sbocca nelle
vie genitali.
È formato da due foglietti di diverso spessore: la membrana
addossata alla parete addominale prende il nome di peritoneo
parietale, mentre la membrana interna che avvolge i visceri
intraperitoneali è detta peritoneo viscerale. Quest’ultimo
nell’avvolgere i visceri determina formazioni di recessi, cavità o
logge al cui interno sono contenuti i visceri stessi.
Le due lamine entrano in contatto a livello di formazioni
costituite dall’accollamento dei due foglietti peritoneali e
che hanno la funzione di fissare i visceri alla parete
addominale (mesi) o di legare i visceri tra loro
garantendone in questo modo la fissità all’interno della
parete addominale (legamenti od epiploon). I mesi
raccolgono al loro interno vasi sanguigni, linfatici ed i nervi
ed assolvono perciò oltre alla funzione di sostegno anche
una funzione trofica; i legamenti rappresentano i mezzi di
fissità dei visceri che raggiungono.
Il foglietto viscerale del peritoneo, quindi, oltre a rivestire
gli organi endoaddominali, ne assicura anche la fissazione
alle pareti addominali mediante pliche (mesi) contenenti
nella loro compagine gli elementi vascolo-nervosi destinati
all’organo corrispondente. Inoltre, mediante altre pliche
(epiploon) tese da un organo all’altro, assicura i reciproci
rapporti intercorrenti tra gli organi stessi.
La cavità peritoneale è divisa in 3 spazi:
- Lo spazio sovramesocolico,
- lo spazio sottomesocolico
- Il piano pelvico.
Lo spazio sovramesocolico e quello sottomesocolico sono
delimitati dal mesocolon trasverso.
Il mesocolon è una piega del peritoneo che riveste il colon e lo
mantiene aderente alla parete posteriore dell’addome; è quindi
un epiploon e si distingue un m. ascendente, un m. traverso,
un m. discendente, e un m. ileopelvico o sigmoideo, in rapporto
con i diversi segmenti del colon.
Lo spazio sovramesocolico è occupato dallo stomaco, dalla
prima parte del duodeno dal fegato dalla milza mente lo spazio
sottomesocolico è occupato dalla maggior parte della massa
intestinale; viene diviso dal piano pelvico dal mesocolon
ileopelvico.
Normalmente quindi i due
foglietti parietale e viscerale del
peritoneo viaggiano separati,
formando una cavità chiamata
cavità peritoneale ripiena di
liquido.
In corrispondenza di organi o
strutture i due foglietti si
accollano, formando mesi e
legamenti:
Mesi: accollamento dei foglietti
peritoneali contenenti vasi e nervi
organo → organo
Legamenti o epiploon:
rappresentano i mezzi di fissità
degli organi all’interno della
cavità addominale
organo → parete
- Visceri intraperitoneali,
- Visceri retroperitoneali
- Visceri sottoperitoneali:
I visceri intraperitoneali sono compresi nello spazio
peritoneale, avvolti da peritoneo viscerale, sono collegati alla
parete addominale da mesi o legamenti e sono pertanto
organi mobili.
Sono organi intraperitoneali lo stomaco, il fegato, intestino e
parte del pancreas I visceri retroperitoneali sono situati
nell’omonomo spazio compreso tra la parete addominale ed i
peritoneo parietale che non forma mesi o legamenti, sono
pertanto organi fissi.
Sono organi retroperitoneali i reni, gli ureteri, parte del
pancreas, aorta addominale e la vena cava inferiore
Gli organi sottoperitoneali sono compresi nello spazio tra la
parete inferiore del peritoneo parietale ed il pavimento
pelvico
MESENTERI
Tra gli organi intraperitoneali mobili perché avvolti da
peritoneo viscerale e mantenuti in sede da mesi ci sono lo
stomaco e l’intestino.
Nel processamento del cibo, infatti, lo stomaco e l’intestino
sono sede di forti contrazioni tanto da necessitare di una
ampia libertà di movimento nella cavità addominale.
Sono mantenuti in sede da mesi chiamati mesenteri, tra cui:
- Mesentere posteriore, il meso dell’intestino tenue
- Il piccolo omento tra il fegato e lo stomaco
- Il grande omento parte dal margine inferiore dello stomaco e
pende come un gembriule sull’intestino tenue
ADDOME
-
-
-
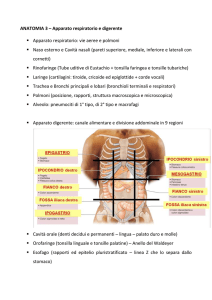
A scopo descrittivo, l’addome può essere suddiviso in:
9 regioni
4 quadranti.
Le 9 regioni sono identificate sulla parete addominale
anteriore dall’intersezione di due piani orizzontali con quelli
verticali. I piani orizzontali sono :
Piano Transpilorico o sottocostale, che attraversa il piloro
ossia la valvola di passaggio tra il corpo dello stomaco ed il
duodeno (intestino tenue)
Piano Transtubercolare passa attraverso i tubercoli iliaci
I piani verticali sono:
-Emiclaveare destro che parte dal punto di mezzo della
clavicola e arriva al punto inguinale medio.
-Emiclaveare sinistro
I 4 quadranti sono delimitati dall’intersezione a livello
dell’ombelico di due linee tra loro perpendicolari.
ESOFAGO
Viscere cavo che forma la terza porzione del canale digerente,
tra faringe e stomaco.
E’ posto posteriormente alla trachea ed è lungo da 25 cm a 30
cm.
Attraversa il collo, il mediastino, il diaframma e, per un breve
tratto l’addome.
A livello del passaggio attraverso il diaframma, la
muscolatura del diaframma e quella dell’esofago vanno a
costituire lo sfintere esofageo inferiore, che impedisce il
reflusso del succo gastrico, corrosivo, nel lume esofageo.
Si unisce allo stomaco a livello della vertebra T7 attraverso
uno sbocco chiamato cardias
LO STOMACO
Sacca muscolare a forma di J posta nel quadrante superiore
sinistro della cavità addominale, immediatamente al di sotto
del diaframma.
Ha un andamento verticale nelle persone alte e quasi
orizzontale nelle persone basse.
Presenta una piccola curvatura (10cm) sul margine mediale
ed una grande curvatura sul margine laterale (40cm) che si
estendono dall’esofago al duodeno.
E’ un organo intraperitoneale ed i suoi mezzi di fissità sono
rappresentati dal piccolo e dal grande omento:
- Piccolo omento: formato dai legamenti epatoduodenali ed
epatogastrici si estende dal fegato alla piccola curvatura
- Grande omento: si estende a mo’ di grembiule dalla grande
curvatura al colon trasverso dell’intestino crasso
Funziona soprattutto come organo di accumulo del cibo ed il
suo volume interno varia da circa 50mL quando è vuoto a 4L
dopo un pasto abbondante.
Tritura meccanicamente il cibo ed iniziare la digestione chimica
delle proteine e dei grassi.
Produce un prodotto finale, il chimo che passa nel duodeno
attraverso lo sfintere pilorico.
La mucosa gastrica è irregolare e presenta delle depressioni
chiamate cripte gastriche al cui interno sono contenute delle
ghiandole in grado di secernere muco, HCl ed enzimi digestivi
(pepsinogeno)
-
Diviso in 4 regioni:
Cardias: piccola aerea posta immediatamente sotto all’esofago
Fondo: forma una porzione a cupola posta super-lateralmente
all’inserzione dell’esofago
Corpo: porzione distale al cardias
Piloro: comunicazione con il duodeno formata dall’antro e
dallo sfintere pilorico.
La tonaca muscolare presenta tre strati:
- Longitudinale esterna
- Circolare centrale
- Obliqua interna
INTESTINO TENUE
All’interno dell’intestino tenue avviene quasi tutta la
digestione chimica e l’assorbimento dei nutrienti, grazie
all’aumento della superficie esposta al chimo tramite la
formazione di pieghe e villi.
Ha una lunghezza da 2,7 a 4m nel vivente e fino a 8 nel
cadavere dove non c’è tono muscolare.
Presenta un diametro di 2,5 cm da cui il nome tenue (piccolo).
Si presenta come una massa arrotolata che riempie la maggior
parte della cavità addominale al di sotto dello stomaco e del
fegato.
E’ composto di tre porzioni:
- Duodeno
- Digiuno
- Ileo
DUODENO
Ha una forma a C al cui interno
è contenuta la testa del pancreas.
Il suo nome deriva dalla sua
lunghezza che è circa pari a
quella di 12 dita (25 cm); di
questi solo i primi due sono
intraperitoneali
mentre
la
restante parte è retroperitoneale.
In prossimità della testa del
pancreas, attraverso la papilla
duodenale maggiore e la papilla
duodenale minore, il duodeno
riceve il dotto pancreatico e
biliare che riversano il succo
pancreatico e la bile facilitando
l’emulsione
dei
grassi
e
l’assorbimento dei nutrienti.
Porzione
intermedia
tra il duodeno e l’ileo.
Organo
intraperitoneale
Deve l suo nome al
fatto che i primi
anatomisti
lo
descrivevano
come
vuoto.
E’ posto per la maggior
parte nella regione
ombelicale
E’ la sede dove avviene
la maggior parte della
digestione
e
dell’assorbimento
dei
nutrienti.
DIGIUNO
ILEO
Organo intraperitoneale.
Costituisce circa il 60%
dell’intestino tenue post
duodenale.
Occupa la maggior parte
della regione ipogastrica e
parte della cavità pelvica.
Termina a livello della
giunzione ileocecale dove
comunica con l’intestino
crasso.
Deve il suo nome non
alla lunghezza ma al
suo
diametro
relativamente grande
(6,5 vs 2,5 cm nel
cadavere).
Riceve circa 500mL di
residui di cibo e li
riduce a 150mL di feci.
-
-
E’ composto di 4 parti:
Cieco
Colon
(ascendente,
trasverso discendente,
sigmoideo)
Retto
Canale anale
INTESTINO CRASSO
Occupa il quadrante
addominale
inferiore
destro.
Presenta un appendice
vermiforme
densamente popolata di
linfociti e di cellule
immunitarie
per
debellare
la
gran
quantità
di
batteri
saprofiti che popolano
l’intestino crasso
CIECO
Porzione dell’intestino crasso
compresa tra il cieco ed il
retto.
Si divide in:
- Ascendente (flessura epatica
del colon)
-Trasverso (flessura splenica
del colon)
- Discendente
- Pelvico o sigmoideo (cavità
pelvica più stretta della cavità
addominale).
Colon ascendente trasverso e
discendente
formano
una
tasca triangolare al cui interno
è contenuto l’intestino tenue.
COLON
La mucosa è priva di villi ed è formata da epitelio cilindrico
semplice tranne nella regione del canale anale dove si
presenta come squamoso cheratinizzato.
L’unico secreto delle cellule ghiandolari è il muco.
Colon ascendente e trasverso sono, inoltre, in particolare
specializzati nel riassorbimento della gran quantità d’acqua
ed elettroliti secreti nel tratto gastrointestinale.
IL FEGATO
-
L’intestino tenue non riceve solo il chimo dallo stomaco ma anche le
secrezioni del fegato e del pancreas, due importanti ghiandole
accessorie dell’apparato digerente annesse funzionalmente al duodeno.
E’ una ghiandola bruno-rossastra posta all’interno della cavità
addominale dove occupa l’ipocondrio di sinistra, parte dell’epigastro e
dell’ipocondrio di destra.
Ha un colorito rosso bruno ed un peso di 1400 g nella donna e 1500
nell’uomo. Queste misure sono prese nei cadaveri; nel vivente a questo
peso va aggiunto quello del sangue circolante all’interno dell’organo di
400-800g.
E’ un organo intraperitoneale pieno.
Svolge una grande varietà di funzioni delle quali solo la secrezione
della bile è legata alla digestione.
Tra le altre funzioni del fegato vanno annoverate:
Produzione di cellule del sangue nel feto
Depurazione del sangue
Sintesi di proteine plasmatiche quali le proteine di trasporto
(albumine e globuline) e proteine della coagulazione (fibrinogeno)
Smaltimento di farmaci, tossine e ormoni
-
-
E’ un organo pieno ed impari, la cui superficie si fa modellare dagli
organi adiacenti che lasciano sulla sua superficie delle depressioni o
impronte.
Presenta:
Una faccia antero-superiore o diaframmatica: è divisa dal legamento
falciforme in due lobi destro e sinistro. Il legamento falciforme è la
continuazione all’interno del parenchima epatico del legamento
rotondo, residuo nell’adulto della vena ombelicale fetale; sul margine
antero-superiore continua come legamento coronario, unico mezzo di
fissità del fegato.
Una faccia postero-inferiore o viscerale: costituita oltre che dalla
superficie posteriore dei lobi destro e sinistro anche dal lobo caudato
(superiore) e quadrato (inferiore).
Sulla faccia viscerale del fegato è visibile anche l’ilo epatico attraverso
cui entrano:
Vena porta
Arteria epatica
Le 3 vene epatiche (destra, media e sinistra) che confluiscono
all’interno della vena cava inferiore insieme alla vena porta.
Dotto epatico comune
Vasi linfatici e nervi
-
-
Sulla faccia viscerale del fegato è visibile anche l’ilo
epatico attraverso cui entrano e escono:
Vena porta
Arteria epatica
Le 3 vene epatiche (destra, media e sinistra) che
confluiscono all’interno della vena cava inferiore
insieme alla vena porta.
Dotto epatico comune
Vasi linfatici e nervi.
Legamenti che connettono il fegato alla parete della
cavità addominale sono: il legamento coronario, i
legamenti triangolari ed il legamento falciforme,
mentre connessioni con gli altri visceri della cavità
addominale sono garantite dal piccolo omento.
VASCOLARIZZAZIONE DEL FEGATO
Il sangue raggiunge il fegato attraverso due correnti di afflusso,
rappresentate dalla vena porta(70%) e dall’arteria epatica (30%) ed una
corrente di efflusso rappresentata dalle vene epatiche che confluiscono
nella vena cava inferiore a livello della fossa omonima. Sia l’arteria
epatica che la vena porta penetrano nel fegato a livello dell’ilo del
fegato in prossimità del solco traverso:
- L’arteria epatica si origina dal tronco celiaco dell’aorta addominale
Penetra nel fegato a livello dell’ilo del fegato dove si divide in due rami
destro e sinistro.
- La vena porta si origina posteriormente alla testa del pancreas dalla
confluenza della vena mesenterica superiore con la vena lienale dove è
confluita a sua volta. Penetra nel fegato a livello dell’ilo epatico dove si
divide in tronco destro e sinistro La vena porta trasporta il sangue
venoso dalla milza, dal pancreas e dall'intestino tenue in modo che il
fegato possa metabolizzare le sostanze nutrienti e i sottoprodotti della
digestione.
- Le vene epatiche confluiscono nella vena cava inferiore a livello della
fossa omonima e come le vene polmonari non sono dotate di valvole. Si
distinguono in vena epatica destra, vena epatica sinistra e vena epatica
mediale.
LOBULO EPATICO
Il lobulo epatico costituisce l’unità
morfofunzionale del fegato ed è
costituito
da
lamine
cellulari
largamente anastomizzate tra cui
decorrono capillari tortuosi detti
sinusoidi che si riversano all’interno
della vena centrolobulare posta al
centro del lobulo epatico.
Il punto di congiunzione di due o
tre lobuli epatici adiacenti, presenta
una
forma
grossolanamente
triangolare, è chiamato spazio
portale o porto-biliare ed è costituito
da connettivo che avvolge i rami
dell’arteria epatica, della vena porta
e dei condotti biliari che accolgono la
bile prodotta dagli epatociti a livello
delle lamine cellulari del lobulo.
Questo significa che all’interno del lobulo epatico così
strutturato e denominato lobulo epatico classico, il
sangue ha una direzione centripeta dirigendosi dalla
periferia costituita dagli spazi portali, attraverso i
sinusoidi, verso il centro del lobulo costituito dalla vena
centrolobulare.
Viceversa la bile, prodotta dagli epatociti e riversata nei
capillari biliari, ha un andamento centrifugo, perché si
dirige dal centro rappresentato agli epatociti costituenti
le lamine cellulari del lobulo epatico verso la periferia
ovvero gli spazi portobiliari.
CAPILLARE DISCONTINUO O
SINUSOIDE
Spazi irregolari e tortuosi che si adattano al tessuto circostante.
Le cellule endoteliari sono molto distanti fra di loro
Può essere assente la membrana basale.
Sono costituiti perciò, da grandi fenestrature del diametro di 3040 µm che consentono il passaggio anche di molecole di grosse
dimensioni.
Sono presenti per esempio nel fegato dove consentono il passaggio
dell’albumina e dei fattori della coagulazione all’interno dei
liquidi interstiziali.
I sinusoidi sono capillari fenestrati a parete sottile riccamente
anastomizzati che convogliano il sangue dalle diramazioni
dell’arteria epatica e della vena porta alla vena centrolobulare
del lobulo epatico.
La parete dei sinusoidi è discontinua per la presenza di pori e
fenestrature e presenta pochi e corti microvilli e piccole fessure
di pinocitosi. La discontinuità è, inoltre, dovuta alla presenza
sulla parete dei sinusoidi di elementi ameboidi provenienti
dalle cellule stellate di Kuppfer.
Le cellule di Kuppfer hanno natura diversa dalle cellule
endoteliari ed hanno un’intensa attività macrofagica; i suoi
precursori sono infatti elementi della linea monoblastica del
midollo osseo che solo successivamente sono trasportati a livello
epatico. Hanno il compito di rimuovere batteri e detriti dal
sangue.
Tra la membrana degli epatociti e la parete dei sinusoidi è
presente uno spazio interstiziale denominato spazio di Disse
GLI EPATOCITI
Presentano forma poligonale dotata di sei o più facce.
Si riconosce un polo biliari ed uno vascolare entrambi dotati di
corti e numerosi microvilli.
Nel loro insieme compongono le lamine cellulari del lobulo
epatico.
Il poli vascolari sono disposi verso la parete dei sinusoidi, mentre
i poli biliari sono determinati dal contatto di cellule epatiche
adiacenti e sono chiusi da giunzioni dette zone occludenti.
La bile viene prodotta dagli epatociti e riversata, a livello del polo
biliare, all’interno di esili canalicoli detti coliangioli.
Funziona a livello intestinale come emulsionante per la
digestione dei lipidi ed a livello sistemico aiuta ad eliminare i
cataboliti endogeni come la bilirubina (principale pigmento
epatico, derivato dalla decomposizione dell’emoglobina) ed esogeni
come farmaci e tossine.
I coliangioli continuano con i canali biliari interlobulari che
confluiscono in dotti intraepatici di calibro sempre maggiore per
formare i dotti intraepatici che provengono dai lobi destro e
sinistro del fegato.
Le vie biliari extraepatiche sono rappresentate da i dotti epatici