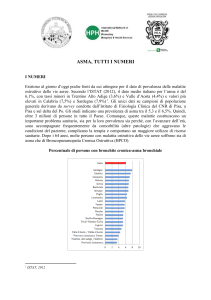
Sintesi linee guida asma GINA 2010
Livelli di controllo dell'asma in bambini di età inferiore ai 5 anni
Contributo di Maria Cristina Cantù
Asma parzialmente controllato se
•
•
•
•
la frequenza dei sintomi respiratori (respiro sibilante,tosse,dispnea) > 2 volte settimana con durata di
pochi minuti con completo sollievo dopo broncodilatatore ad azione rapida.
oppure se compare dopo sforzo.
oppure se compare nel sonno.
oppure se è necessario l'uso del farmaco al bisogno > 2 volte alla settimana.
Asma non controllato
•
durata dei sintomi respiratori di ore,o ricorrenti con parziale o completo sollievo dopo
broncodilatatore ad azione rapida > 2 volte alla settimana
•
•
Comparsa di sintomi respiratori dopo sforzo o nel sonno.
Uso del farmaco al bisogno > 2 volte alla settimana
Asma controllato se
•
la frequenza dei sintomi respiratoti e l'uso del farmaco al bisogno è inferiore alle 2 volte alla
settimana e non ci sono sintomi sotto sforzo o di notte.
Gestione dell'asma basata sul controllo in bambini di età inferiore ai 5 anni
•
•
•
•
•
La terapia va adeguata ad ogni singolo paziente anche in riferimento alle risorse locali e alle
circostanze contingenti.
Stretta collaborazione con la famiglia – educazione sanitaria- materiale scritto,video,audio di
gestione dell'asma.
Misure igieniche ambientali- fumo,inquinanti,muffe,animali etc.
Terapia inalatoria con aerosol predosato in bombolette pressurizzate con distanziatore o con
aerosol nebulizzato.
Monitorare le modalità di assunzione della terapia,l'aderenza al trattamento,l'esposizione a fattori
di rischio.
Trattamento al bisogno
β2-agonisti ad azione rapida "farmaci di emergenza".
Salbutamolo (Broncovaleas, Ventolin)
Trattamento di fondo
se l' asma è parzialmente controllato dall'uso di β2- -agonisti ad azione rapida al bisogno
•
•
basse dosi di glucocorticosteroidi inalatori per almeno 3 mesi per raggiungere il controllo.
Antileucotrieni se la terapia inalatoria non è praticabile.
se l'asma non è controllato o è parzialmente controllato da basse dosi di glucocorticosteroidi
•
•
raddoppiare le basse dosi di glucocorticosteroidi inalatori oppure
basse dosi di glucocorticosteroidi inalatori + antileucotrieni.
Basse dosi quotidiane di steroidi inalatori per bambini di età inferiore ai 5 anni
Beclometasone propionato (Becotide,Clenil)
100 microgrammi
Budesonide aerosol predosato in bomboletta
pressurizzata ( pMDI) + distanziatore
Budesonide nebulizzatore (Pulmaxan,Aircort)
Fluticasone propionato (Flixotide,Fluspiral)
Mometasone,Triamcinolone acetonide,ciclesonide
200 microgrammi.
500 microgrammi
100 microgrammi
Non disponibili lavori in questa fascia di età
Aggiustamento terapeutico
Se per 3 mesi i sintomi respiratori sono ben controllati , ridurre il trattamento alla minima dose efficace nel
mantenerlo con follow up ogni 3/6 mesi.
In caso di sospensione del trattamento effettuare un controllo dopo 3/6 settimane per verificare la reale
assenza dei sintomi.
Bambino con episodi di respiro sibilante
•
•
•
uso di β2- -agonisti ad azione rapida al bisogno fino a risoluzione dell'episodio
se gli episodi sono frequenti ( 3 a stagione) o si sospetta una diagnosi di asma si procede con un
trattamento di fondo
se il ricorso a β2- -agonisti ad azione rapida è più frequente di una volta ogni 6-8 settimane
valutare opportunità iter diagnostico asma.
In età prescolare i fattori di rischio per sviluppare la malattia asmatica sono rappresentati da
più di 3 episodi di wheezing nell’ultimo anno
associati ad un CRITERIO MAGGIORE oppure a due CRITERI MINORI
CRITERIO
MAGGIORE
- un genitore con asma
CRITERI MINORI
•
sensibilizzazione
alimenti
- dermatite atopica
•
wheezing al di fuori
di episodi infettivi
sensibilizzazione
aeroallergeni
•
eosinofilia (> 4%)
Urgenza ospedalizzazione
Uno qualsiasi dei seguenti criteri:
• Nessuna risposta a 3 somministrazioni consecutive di beta 2-agonista inalatorio a breve
durata d’azione nelle ultime 1-2 ore
• Tachipnea malgrado 3 somministrazioni di beta 2-agonista inalatorio a breve durata d’azione
(Frequenza respiratoria normale: < 60 atti/min nai bambini di eta compresa fra gli 0-2
anni; <50 nei bambini fra i 2-12 mesi; < 40 nei bambini 1-5 anni)
• Il bambino non e in grado di parlare, bere o presenta fiato corto
• Cianosi
• Retrazione subcostale
• Saturazione di ossigeno <92%
• Un ambiente sociale che ostacoli la gestione di un trattamento in acuto; i conviventi non
sono in grado di gestire un attacco acuto a domicilio.