
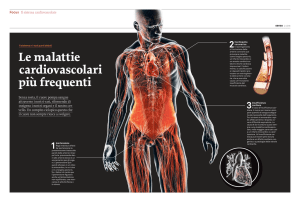
ISCHEMIA
In medicina, il deficiente apporto di sangue un distretto più o meno limitato dell’organismo per la
diminuzione del normale afflusso (riduzione dell’intera massa circolante; spasmo, compressione ,
ostruzioni vasali) oppure mancato adeguamento a momentanee necessità funzionali. L’ischemia
determina una sofferenza dei tessuti colpiti, in entità proporzionata al grado e alla durata del deficit
nella irrorazione e alla vulnerabilità del tessuto stesso. La sintomatologia che ne risulta è estremamente
variabile a seconda della sede interessata. Le lipotimie, gli infarti l’angina pectoris, la claudicazione
intermittente, l’angina abdominis sono espressione di fenomeni ischemici.
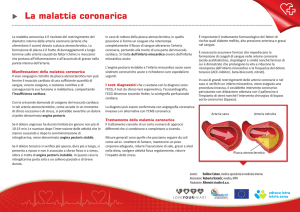
ANGINA PECTORIS
Sindrome dolorosa, causata da diminuzione transitoria del flusso di sangue e, quindi, di ossigeno nel
tessuto muscolare del cuore. La condizione di scarso apporto di ossigeno al tessuto cardiaco prende il
nome di ischemia. L'angina pectoris può essere provocata sia da uno stato protratto di contrazione
delle arterie coronarie, sia dalla presenza nelle stesse di restringimenti del lume dei vasi (stenosi),
generalmente a causa della presenza di ostruzioni di natura arteriosclerotica, vizi valvolari,
ipertensione, ipertiroidismo. Colpisce prevalentemente le persone di mezza età e anziane. Sintomo
caratteristico dell'angina pectoris è costituito da una sensazione dolorosa di costrizione o di
oppressione posteriormente allo sterno, che può irradiarsi alla spalla e al braccio sinistro, alla schiena
o al collo. Gli attacchi durano in genere alcuni minuti e possono essere causati da stress emotivo o,
più frequentemente, da attività fisiche che richiedono un aumento dell'apporto di sangue al cuore.
Le possibili forme cliniche si dividono in: Angina Stabile (o da sforzo) e Angina Instabile (che
insorge anche a riposo).Riposo e rilassamento procurano sollievo dalla sintomatologia. Per migliorare la
circolazione coronarica è possibile trattare i pazienti anginosi con farmaci che dilatano i vasi sanguigni
(nitrati), beta-bloccanti, calcio antagonisti, oppure nei casi di maggiore gravità, sottoporli a interventi
chirurgici (by-pass, angioplastica). Gli attacchi di angina di per sé non provocano danni, ma possono
costituire un segnale che precede un attacco cardiaco (ad esempio l'infarto miocardico)
INFARTO
Termine con cui si definisce un processo di necrosi che si verifica in un tessuto, quando questo non
viene più sufficientemente irrorato dalla circolazione sanguigna. La necrosi consiste nella
progressiva morte delle cellule che, non ricevendo ossigeno, non possono svolgere le reazioni di
respirazione cellulare necessarie alla loro sopravvivenza. L'infarto può colpire, in particolare, il cervello
(infarto cerebrale), il polmone (infarto polmonare) o l’intestino (infarto intestinale). Nell’accezione più
comune, il termine infarto si riferisce però all’infarto del miocardio, ossia a una sindrome che colpisce
la parete muscolare del cuore.
Sintomi: L'infarto del miocardio è causato dall'occlusione parziale o totale di una o più arterie
coronarie (vasi che si dipartono dall’arteria aorta e irrorano il cuore), in genere ostruite a causa di un
processo arteriosclerotico in atto. In genere, l'evento infartuale si manifesta come un intenso dolore
diffuso del torace, che può essere preceduto dai cosiddetti prodromi, ossia da dolori di entità moderata,
di tipo angina pectoris, che compaiono poco tempo prima dell’attacco d’infarto. Tali dolori
comprendono un senso di oppressione retrosternale, che può estendersi, sul lato sinistro del corpo, al
braccio, alla mano, alla spalla e al collo e si manifestano in occasione di uno sforzo fisico. Al momento
dell’infarto vero e proprio, interviene il dolore diffuso, non provocato da sforzo fisico, che può essere
seguito da dolore, senso di nausea, repentino abbassamento della pressione sanguigna, febbre anche
elevata, abbondante sudorazione. Molto pericolose risultano anche alcune complicazioni che, se
l’infarto non viene tempestivamente affrontato, possono rapidamente sopraggiungere. In particolare,
possono essere causa di morte la fibrillazione, ossia la comparsa di una profonda alterazione del battito
cardiaco, la rottura delle pareti cardiache, la perforazione del setto che divide i due ventricoli e
l’insufficienza o la rottura delle valvole cardiache.
Terapia: L'incidenza di mortalità per arresto cardiaco è massima nelle prime ore dopo l'infarto,
nelle quali possono sopraggiungere eventuali complicazioni. Di conseguenza, l’infartuato deve al più
presto essere sottoposto a terapia di rianimazione e assistito nella cosiddetta unità coronarica, ossia in
un reparto ospedaliero specializzato, dotato di attrezzature sofisticate e personale appositamente
addestrato. In caso di fibrillazione, si procede con defibrillatore per riportare entro valori di normalità
il battito cardiaco, controllato mediante elettrocardiogramma. Si somministrano di solito anche alcuni
farmaci, tra i quali: composti antidolorifici, come la morfina, per lenire l’intensità del dolore; farmaci
antiaritmici e beta-bloccanti, per regolarizzare il battito cardiaco; composti fibrinolitici e acido
acetilsalicilico, per sciogliere eventuali coaguli di sangue e facilitare la circolazione. L’infartuato,
superata la crisi, deve sottoporsi a un riposo a letto per circa una settimana; può quindi lentamente
riprendere una certa attività fisica e, infine , condurre una vita normale. Risultano però necessarie
abitudini di vita che non comportino affaticamento eccessivo del cuore, un costante controllo del peso
corporeo, l’astinenza dal fumo e dagli alcolici e, in molti casi, l’assunzione di farmaci beta-bloccanti.
Negli ultimi trent'anni, grazie a una maggiore tempestività delle cure agli infartuati e alla scoperta di
farmaci efficaci, la mortalità per infarto miocardico acuto dei pazienti ricoverati è stata portata dal 30 %
a meno del 15 %.
ISCHEMIA CELEBRALE
Transient Ischaemic Attack: TIA
L'attacco ischemico transitorio è un deficit neurologico focale di natura ischemica ad insorgenza
improvvisa. Per definizione la durata deve essere inferiore alle 24 ore. Praticamente la maggior parte
dei TIA dura dai 5 ai 30 minuti. Il rischio di essere colpiti da un TIA aumenta sopra i 45 anni di età ed
è massimo nella settima e ottava decade di vita e colpisce prevalentemente più gli uomini rispetto alle
donne (3:1).
Nella maggioranza dei casi esso è causato da un processo di arteriosclerosi a livello delle carotidi
e/o delle arterie cerebrali che portano il sangue al cervello. Altre cause che possono portare ad un
attacco ischemico transitorio sono angiopatia ipertensiva, embolie secondarie a patologie valvolari
(mitrale), aritmie (fibrillazione atriale), stati di ipercoagulabilità, contraccettivi orali. I fattori di rischio
possono essere l'età, ipertensione arteriosa, cardiopatie, fumo, diabete, anticorpi antifosfolipidi,
familiarità.
I sintomi sono gli stessi dell'ictus e possono durare da pochi secondi a qualche ora e si manifestano
con perdita per qualche secondo della vista, disturbi della parola, incapacità di identificare le
persone o i luoghi in cui ci si trova, la temporanea sospensione della funzione di un nervo motorio
(paralisi momentanea del braccio o della gamba, bocca storta), vertigini, nausea, barcollamento,
sonnolenza ed altro. Essi regrediscono completamente, ma costituiscono un importantissimo
campanello d'allarme. I TIA, infatti, preannunciano un futuro ictus e un loro adeguato trattamento può
evitare l'insorgenza di quest'ultimo.
L'efficacia degli antiaggreganti piastrinici nella profilassi di nuovi eventi trombotici in pazienti con
malattie quali infarto miocardico, ictus cerebrale e TIA è stata ampiamente dimostrata mediante
numerosi studi clinici.
L'acido acetilsalicilico è attualmente considerato l'antiaggregante di riferimento e di scelta nel
trattamento di questi pazienti per il favorevole rapporto costo/beneficio rispetto ad altri farmaci
antiaggreganti.
ICTUS:danno cerebrale spesso mortale, dovuto a un blocco o a un'emorragia dei vasi sanguigni
cerebrali. Alcuni tessuti del cervello sono molto sensibili alla sospensione dell'irrorazione sanguigna
anche per pochi minuti e il loro rapido deterioramento può causare paralisi degli arti o degli organi
controllati dall'area cerebrale colpita. Spesso l'ictus è associato a ipertensione arteriosa e/o
aterosclerosi. Tra le manifestazioni dell'ictus vi sono debolezza dei muscoli facciali, incapacità di
parlare, perdita del controllo della vescica, difficoltà di respirazione e deglutizione, paralisi o
indebolimento, generalmente di un solo lato del corpo.
Cause: La maggior parte dei casi di ictus è dovuta a blocco arterioso causato da trombosi o da
embolia. La trombosi è dovuta all'occlusione completa o parziale di un vaso da parte di un coagulo
sanguigno costituito da piastrine, fibrina, globuli rossi, detto trombo. Un trombo si può formare
quando la circolazione sanguigna è rallentata, ad esempio a causa del restringimento di una grossa
arteria, provocato dalla presenza di una placca di aterosclerosi sulle pareti arteriose.
La potenziale vittima di ischemia presenta spesso ricorrenti segni premonitori di paralisi transitorie, ad
esempio a un braccio o a una gamba, o su un lato del volto, oppure deficit della parola, della vista o di
altre funzioni motorie. A questo stadio è spesso possibile intervenire chirurgicamente sui depositi
formatisi nelle arterie cerebrali, con tecniche come la chirurgia al laser e i by-pass microchirurgici dei
blocchi. È possibile inoltre applicare farmaci anticoagulanti, modifiche della dieta e anche dosi
giornaliere di acido acetilsalicilico (antiaggragante piastrinico).
L'embolia cerebrale si verifica, invece, quando un'arteria cerebrale viene improvvisamente
bloccata da materiale proveniente da un'altra parte del circolo ematico. Le masse solide dette
emboli possono essere trombi staccatisi da arterie, ammassi cellulari, coaguli, corpi estranei e perfino
bolle d'aria.
L'emorragia dei vasi cerebrali, una causa di ictus meno frequente, si verifica soprattutto quando nelle
grandi arterie cerebrali superficiali si formano aneurismi, cioè dilatazioni patologiche permanenti
della parete arteriosa. La rottura di un aneurisma causa danni al cervello dovuti alla penetrazione del
sangue nei tessuti e alla riduzione del flusso ematico cerebrale oltre il punto di rottura.
Il trattamento dell'ictus è essenzialmente preventivo e consiste in un rigoroso controllo della dieta
(in particolare dell'apporto alimentare di grassi saturi), nell'esercizio fisico e, talvolta, nella
somministrazione di anticoagulanti. Importanti fattori di rischio per queste patologie sono
l'ipertensione, l'ipercolesterolemia e l'abitudine al fumo.
Riabilitazione: La riabilitazione dei pazienti colpiti da ictus necessita dell'aiuto specialistico di
neurologi, fisioterapisti, logopedisti (terapisti del linguaggio) e altro personale medico, soprattutto nei
primi sei mesi, quando sono possibili i maggiori progressi. Per riacquistare il controllo motorio degli
arti paralizzati, vengono impiegati esercizi passivi di stretching e fisioterapia; talvolta i pazienti
riescono anche a eseguire esercizi attivi e a riprendere l'uso della parola. Il grado di recupero varia
moltissimo da paziente a paziente. Dopo la cardiopatia coronarica e il cancro, l'ictus rappresenta la terza
causa di morte nell'emisfero occidentale.
ARTERIOSCLEROSI
Arteriosclerosi patologia delle arterie, caratterizzata dall’indurimento della parete di tali vasi. E’
un processo degenerativo che interessa la tunica intima e media delle arterie di minor calibro. Questa
patologia colpisce in particolar modo il distretto arteriolare del fegato, della milza, delle ghiandole
surrenali e del rene; in quest'ultimo caso, è sempre associata a ipertensione.
Il termine arteriosclerosi assume un significato generico, potendo esso riferirsi a forme patologiche
distinte, come l’aterosclerosi, e la sclerosi di Mönckeberg. Le malattie arteriosclerotiche costituiscono
le principali cause delle patologie delle arterie coronarie e possono portare ad aneurisma, trombosi, a
gangrena degli arti in cui si trova l’arteria sclerotica, a cardiopatia polmonare e a cecità.
ATEROSCLEROSI: L'aterosclerosi rappresenta la forma più comune di arteriosclerosi, e costituisce
la prima causa di morte nei paesi dell'occidente industrializzato.
Cause: Essa colpisce le arterie di grosso e medio calibro, soprattutto l’aorta, le arterie femorali, le
arterie coronarie e le carotidi, ma anche le arterie di altri distretti, ad esempio quelle renali; in tali
vasi, si verifica una progressiva deposizione di colesterolo e di altri lipidi, che determinano
formazioni dette striature grasse e placche fibrose. Le striature grasse rappresentano le lesioni più
precoci; esse si producono a livello della tunica intima dell'arteria, ossia dello strato più interno del
vaso, per l’accumulo di molecole lipidiche tra le cellule della parete arteriosa. Le placche fibrose, o
ateromi, si formano con il progredire della malattia; sono ammassi di materiale che, lacerando
l’endotelio del vaso, sporgono verso il lume, determinandone il restringimento e, infine, l’occlusione.
Sulle placche si depositano elementi cellulari più o meno degradati, in particolare macrofagi e cellule
sanguigne. Le placche possono andare soggette a calcificazione, fenomeno che può instaurare nel
vaso un processo di ulcerazione e di necrosi (morte cellulare), e la formazione di trombi, ossia di
coaguli che, staccandosi, possono venire trasportati dal flusso sanguigno e ostruire vasi di piccolo
calibro.
Sintomi: A seconda delle arterie interessate, l'aterosclerosi può dare un quadro clinico caratteristico (in
particolare, se colpisce le coronarie: cardiopatia ischemica; le arterie renali: insufficienza renale; le
carotidi: perdita della memoria, cefalea, vertigini).
La diagnosi di una condizione di sclerosi delle arterie del paziente può essere effettuata mediante esami
radiografici, in particolare l’arteriografia, che permette di evidenziare la rete dei vasi e la presenza di
eventuali anomalie strutturali. Un esame di grande utilità diagnostica è anche l’ecodoppler, un tipo di
ecografia mediante il quale viene valutato l’andamento dei flussi sanguigni nei vasi. Analisi del sangue
e controllo della pressione sanguigna possono indicare, rispettivamente, la presenza nel soggetto di un
eccessivo tasso di colesterolo (ipercolesterolemia) e uno stato di ipertensione, fattori di rischio per
l’insorgenza dell’arteriosclerosi. Si procede anche alla valutazione delle abitudini del paziente, come il
consumo di alcolici, il fumo, un regime alimentare particolarmente ricco di grassi e la tendenza a
condurre vita sedentaria, abitudini che sono ritenute predisponenti a questa patologia. L’arteriosclerosi
può svilupparsi anche come complicazione del diabete mellito, pertanto tale patologia viene considerata
tra i fattori di rischio, da considerare nell’esame del paziente.
Terapia: In base ai risultati degli esami clinici e radiologici, può essere predisposto il trattamento
dell’arteriosclerosi che in molti casi è di tipo preventivo e tende a rallentare il peggioramento delle
formazioni arteriosclerotiche già sviluppatesi. Viene pertanto consigliata una dieta equilibrata,
ipocalorica nel caso di pazienti obesi, allo scopo di riportare il peso corporeo entro valori normali e
facilitare la circolazione sanguigna; vengono eliminati dall’alimentazione i dolciumi, i condimenti
grassi e gli alcolici. Si prescrive anche la riduzione o l’eliminazione del fumo e una moderata attività
fisica. Si può intervenire sugli accumuli lipidici mediante una recente tecnica chirurgica, detta
angioplastica, che permette di “ripulire” i depositi e facilitare il passaggio del flusso sanguigno nei vasi
ostruiti. Nei casi più gravi, si rende necessaria l’asportazione del tratto di arteria occluso e la creazione
di un by-pass, oppure la sostituzione di un tratto di arteria con una protesi. Possono essere
somministrati anche farmaci ad azione anticoagulante, che facilitano lo scorrimento del sangue ed
evitano la formazione di coaguli, scongiurando il pericolo di trombosi. Tali farmaci comprendono
l’acido acetilsalicilico, che inibisce l’aggregazione delle piastrine; la streptochinasi e l’urochinasi, che
sono fibrinolitici, cioè sciolgono coaguli già consolidatisi; l’eparina. Anche i farmaci che controllano
l’ipertensione e l’ipercolesterolemia risultano indirettamente preventivi dell’arteriosclerosi.
IPERTENSIONE: Per ipertensione arteriosa si intende l’aumento dei valori pressori sistolici e/o
diastolici al di sopra della norma. L’OMS ha stabilito che si può considerare normale una pressione
che non superi i 130/85 (ottimale 120/80), nell’anziano l’obiettivo è tenerla al di sotto di 140/90 .
Nel 90-95% dei casi l’ipertensione è idiopatica o essenziale, cioè non è dimostrabile una patologia che
la induca, le cause responsabili della restante percentuale sono di origine cardiovascolare, nervosa,
renale, endocrina, una volta rimosse l’ipertensione recede.
L’ipertensione essenziale inizia in maniera lenta e insidiosa, i sintomi compaiono quando si è
verificato un danno agli organi bersaglio: cervello (ictus), cuore (angina, infarto, insufficienza) reni
(nefrite), occhi (retinopatia, cecità). Interventi per far rientrare nella normalità i valori leggermente alti
della pressione sono: controllo del peso, modesta attività fisica, ridurre il consumo di sale (a meno di
4 g al dì) oppure farmaci come: diuretici, beta-bloccanti, ace inibitori, calcio-antagonisti.
SCLEROSI MULTIPLA
Patologia neurodegenerativa del sistema nervoso centrale. Si presenta in diverse forme,
caratterizzate da differenti manifestazioni cliniche, quali la difficoltà di deambulazione, la paralisi e
la cecità. Può insorgere in qualunque età; tuttavia, colpisce preferibilmente soggetti tra i 20 e i 40 anni.
Il decorso della sclerosi multipla è spesso imprevedibile; le lesioni neurologiche possono rimanere
relativamente circoscritte o estendersi fino a danneggiare le vie nervose che collegano il cervello alle
altre parti del corpo.
La sclerosi multipla trova la sua origine in una errata risposta immunitaria dell’organismo, che si
scatena a danno della guaina mielinica che riveste le fibre nervose; per tale motivo, è compresa nel
gruppo delle malattie autoimmuni. La mielina ha una funzione isolante e permette la rapida
propagazione dell’impulso nervoso. La sua degradazione (demielinizzazione) determina il rapido
esaurirsi dell’impulso nervoso lungo la fibra nervosa, quindi la mancata propagazione dei segnali alle
varie parti del corpo; ne derivano vari disturbi neurologici.
Un trattamento definitivo per la sclerosi multipla non è disponibile. L’azione terapeutica è mirata a
rallentare la progressione delle lesioni neurologiche, in modo da migliorare la qualità della vita del
paziente. È possibile intervenire sui singoli disturbi, come gli spasmi muscolari o le anomalie di
funzionamento della vescica; inoltre, si impiegano farmaci immunosoppressori per ridurre l’azione
autoimmunitaria dell’organismo, e antinfiammatori a base di cortisone e ACTH per limitare i danni
alle fibre nervose.







![Che cos`è l`Emodinamica e a cosa serve [file]](http://s1.studylibit.com/store/data/001505947_1-5e80fb96f6e8e073e7b3fb91976129ea-300x300.png)