Dr. Fabrizio Pregliasco
Istituto di Virologia, Università degli Studi di Milano
Le infezioni respiratorie acute (IRA) sono ancor oggi in tutto il mondo una fra le
maggiori cause di morbosità e di mortalità. Si stima che raffreddore, faringite, influenza,
bronchite e polmonite costituiscano un quarto delle visite di un medico di medicina
generale. Gli agenti eziologici coinvolti sono numerosi e spesso causano reinfezioni
nell’arco di una medesima stagione invernale: batteri, clamidie, micoplasmi, ma la
causa più importante e frequente sono i virus e, fra questi, quelli influenzali sono i più
rilevanti dal punto di vista epidemiologico.
Come si manifesta l’influenza nella comunità?
Un episodio epidemico in una determinata area geografica segue generalmente uno
schema standard: esordio brusco, raggiungimento di un picco massimo di incidenza
della malattia in circa 2-3 settimane, declino rapido e, dopo circa 5-6 settimane,
spegnimento quasi completo del fenomeno. Solitamente l’episodio è anticipato da casi
sporadici che però il più delle volte non vengono identificati. Dapprima si ha un
incremento del numero di bambini affetti da patologie respiratorie febbrili che si
evidenzia con l’assenteismo scolastico; segue l’estendersi di manifestazioni similinfluenzali alla popolazione adulta con un conseguente assenteismo al lavoro ed un
aumento di bisogno di assistenza medica comprovato da un aumento del numero di
visite mediche e di ricoveri ospedalieri per polmoniti, esacerbazioni di malattie croniche
respiratorie ed insufficienza cardiaca congestizia. Un indice altamente specifico di
epidemia influenzale è l’aumento di mortalità associata a polmonite ed influenza.
L’influenza nel tempo
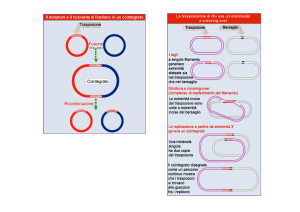
Le epidemie influenzali si verificano ciclicamente e sono causate da virus sia di tipo A
che di tipo B. Il tipo C è per lo più responsabile di infezioni non apparenti. I virus di
tipo C e B si modificano con lente derive antigeniche mentre i virus di tipo A possono
1
andare incontro a modificazioni antigeniche maggiori che possono determinare le tanto
temute ed imprevedibili pandemie. Negli ultimi anni si è assistito alla cocircolazione di
virus A e B con differenti livelli di diffusione. Nei paesi temperati dell’emisfero boreale
la “stagione influenzale” si estende circa da novembre ad aprile, nell’emisfero australe
da maggio ad ottobre; in entrambi i casi quindi sono sempre i mesi freddi quelli
interessati.
E’ possibile riconoscere la vera influenza?
Le sorgenti di infezione sono rappresentate da individui infetti che eliminano il virus per
via respiratoria da 1 giorno prima fino a 4-5 giorni dopo l’esordio della forma clinica.
La trasmissione avviene per via aerea e ciò facilita la circolazione del virus soprattutto
in popolazioni con alti livelli di densità. La porta d’ingresso e la successiva
localizzazione del virus sono le cellule epiteliali delle alte e basse vie respiratorie. Le
manifestazioni cliniche della malattia insorgono dopo un breve periodo di incubazione
(1-2 giorni), durante il quale il virus può già essere eliminato nell’ambiente dal soggetto
infetto e consistono prevalentemente in una febbre ad esordio brusco ed a carattere
remittente-intermittente (con puntate sino a 40°C) che si accompagna a dolori ossei e
muscolari diffusi, cefalea e dolore retroorbitale, oltre ad un notevole malessere generale
associato all’aumento della temperatura corporea. Sintomi e segni di interessamento
dell’albero respiratorio consistono spesso in una tosse scarsamente produttiva ed in una
modesta faringodinia cui talora si accompagna una secrezione nasale acquosa con
sensazione di naso chiuso. L’esame obiettivo, in caso di influenza non complicata, è in
genere del tutto negativo e solo occasionalmente è possibile ravvisare all’auscultazione
del torace ronchi diffusi da interessamento flogistico della mucosa tracheo-bronchiale. Il
corteo sintomatologico descritto tende a risolversi spontaneamente entro 3-4 giorni dalla
sua insorgenza, con rare eccezioni in cui esso può protrarsi per una o due settimane. E’
da ricordare che la vera influenza non ha una sintomatologia a livello gastrointestinale.
Le complicanze sono spesso fatali e colpiscono prevalentemente bambini di età
inferiore ad 1 anno, anziani defedati, affetti da malattie cardiovascolari o polmonari
croniche e donne gravide. La complicanza più frequente è la polmonite, che nel 20% dei
casi è secondaria al diretto interessamento dei setti alveolari da parte dell’agente virale,
2
mentre nella restante percentuale è prodotta da una superinfezione batterica a questo
livello
Dal punto di vista clinico, salvo variazioni per le età estreme ( in particolare gli anziani
mostrano un rialzo febbrile meno intenso) la diagnosi clinica di influenza può essere
posta nel caso di affezione respiratoria acuta :
ad esordio brusco ed improvviso con febbre 38°C
accompagnata da almeno un sintomo tra i seguenti
cefalea, malessere generalizzato, sensazione di febbre (sudorazioni,
brividi), astenia
e da almeno uno dei seguenti sintomi respiratori:
tosse, faringodinia, congestione nasale
Perché nuovi test rapidi per l’influenza?
La capacità di diagnosticare l’influenza solo con l’esame clinico ha delle oggettive
limitazioni in quanto studi retrospettivi su casi di influenza confermati in laboratorio
con le metodiche classiche dimostrano una sensibilità del 70% nel periodo centrale
dell'epidemia stagionale, con un ulteriore peggioramento nelle fasi iniziali e finali, in tal
senso la disponibilità di sistemi di diagnosi rapida può permettere al medico una più
precisa diagnosi e una prescrizione mirata dei nuovi farmaci antivirali specifici che
agiscono solo sulle sindromi influenzali dovute ai virus dell’influenza.
Fino a ieri la diagnosi virologica di influenza poteva essere posta solo mediante metodi
di laboratorio complessi, costosi e soprattutto lenti. Infatti la coltura cellulare o su uovo
embrionato di pollo necessita anche 15 giorni per poter dare una risposta. Anche i
metodi di biologia molecolare come la PCR (polimerase chain reaction) necessitano
comunque di 24/48 ore per la risposta.
3
Oggi con la disponibilità dei nuovi farmaci antivirali è divenuto più importante avere
mezzi di diagnosi rapida per instaurare una terapia mirata, che per le caratteristiche della
malattia, deve essere quanto più precoce. I diagnostici rapidi, basati su un semplice
tampone nasale e un test di pochi minuti eseguibile da parte del medico di medicina
generale durante la visita, possono permettere una piú oggettiva diagnosi di infezione da
Virus dell' Influenza, a supporto della decisione terapeutica.
Modalità di controllo della malattia
Al fine di limitare l'impatto dell'influenza sulla popolazione, esistono diverse modalità
di intervento. La prima, di tipo preventivo, è la vaccinazione antinfluenzale, disponibile
ormai da anni, anche se a tutt'oggi non ha una diffusione adeguata neppure tra le
categorie a rischio (anziani, soggetti affetti da BPCO, ecc.).
Oltre alle campagne di vaccinazione annuali (necessarie in quanto i virus si modificano
nel tempo) è importante attuare una sorveglianza che monitori in tempo reale la
diffusione di tale malattia nella popolazione. Da quest’anno è attiva anche in Italia, così
come già da anni in Europa (http://www.eiss.org), una rete di sorveglianza
epidemiologica con medici di medicina generale "sentinella", che copre tutto il territorio
nazionale (http://www.influnet.it), che rende disponibile in tempo reale l'andamento
dell'influenza per territorio.
La ricerca attualmente è orientata, da un lato, a mettere a disposizione nuovi vaccini
sempre più efficaci (ad esempio, vaccini inattivati con adiuvanti, vaccini vivi attenuati),
dall'altro alla messa a punto di nuovi farmaci. Da quest'anno infatti è disponibile
Zanamivir in polvere inalabile, il primo di una nuova classe di farmaci "inibitori della
neuraminidasi" (enzima chiave per la diffusione dell'infezione da virus influenzali),
seguirà oseltamivir in pastiglie, che hanno dimostrato una reale efficacia nella riduzione
della durata della malattia dell'intensità dei sintomi e dell’insorgenza di complicanze
senza effetti collaterali e senza lo sviluppo di resistenze, al contrario di quanto accadeva
con l'amantadina e la rimantidina.
L'uso combinato dei nuovi farmaci e dei vaccini, unitamente ad un miglioramento della
sorveglianza e la disponibilità di metodi di diagnosi rapida al letto del paziente
permetterà di controllare la diffusione della malattia e di evitare quegli effetti che le
passate pandemie hanno avuto sulla popolazione mondiale.
4