Istituto Diagnostico
S.r.l. Uninominale
C.so Garibaldi 563 – Reggio Calabria
Tel. 0965 813399 – 813440
Fax 0965 21315
Le Malattie della tiroide
A cura del
Dott. Guido Maria Meduri
Prefazione del
Prof. Demetrio Meduri
Una guida per le famiglie
Note sull’autore
Il dott. Guido Maria Meduri nasce a Roma il 3 Marzo del 1967, si laurea con lode in
Medicina e Chirurgia presso l’Università Cattolica del S. Cuore di Roma nel 1992 e si
specializza nella stessa sede in Medicina Nucleare. Nel 1998 consegue il “Diploma Nazionale di Ecografia” della Società italiana di Ultrasonologia in medicina e biologia.
Negli anni successivi, al fine di approfondire l’integrazione tra le metodiche di imaging
diagnostico inizia ad occuparsi di PET-TAC diventando consulente del nuovo reparto
PET-TAC del policlinico Agostino Gemelli di Roma.
Dal 2000 è responsabile del servizio di ecografia dell’Istituto Diagnostico presso il quale ha introdotto le più moderne tecniche disponibili in tale campo (ad esempio immagini
di fusione tra scintigrafia tiroidea ed ecografia tiroidea tridimensionale). Il dottor Meduri è stato inoltre relatore a numerosi congressi ed è autore di oltre 100 lavori scientifici pubblicati su riviste nazionali ed internazionali.
2
Prefazione
L’idea di questa pubblicazione nasce dalla voglia di rispondere con semplicità alle
domande e ai dubbi che i pazienti spesso pongono sulla questione “tiroide”; a tale
scopo si è cercato di illustrare in modo semplice le tecniche a cui sottoporsi per un
corretto approccio diagnostico, di rendere comprensibile l’interpretazione degli esami
effettuati e di riportare sinteticamente le terapie utilizzate negli eventuali casi patologici. Oggi si sente infatti parlare sempre più frequentemente di tiroide e delle sue patologie, ma le informazioni che generalmente si ottengono sono troppo tecniche o al
contrario troppo generiche, ciò spesso disorienta il paziente e crea una condizione di
allarme legata alla difficoltà di ben definire la patologia della quale potrebbe essere
portatore.
L’Istituto Diagnostico ha fatto dello studio delle malattie della tiroide uno dei suoi
interessi d’elezione, dato anche il contesto geografico fortemente caratterizzato
dall’alta incidenza di tali patologie. Il primo studio scientifico dell’Istituto sulle patologie nodulari della tiroide risale infatti al 1942 e fu pubblicato sulla rivista scientifica dell’epoca “Il Policlinico”.
Nel 1960 venne inaugurato in Istituto il primo reparto di Medicina Nucleare
dell’Italia meridionale , ciò ha consentito di iniziare ad effettuare i primi esami scintigrafici e funzionali sulla tiroide. Nel corso del tempo tale reparto è stato ampliato ed
aggiornato, ad esso si sono inoltre affiancati i più moderni sistemi diagnostici in campo ecografico e di laboratorio per arrivare a creare uno dei principali centri di riferimento per lo studio delle tireopatie della Calabria.
Attraverso l’osservazione clinica, l’indagine biochimica, citologica, ecografica e scintigrafica, il medico è oggi in grado di porre con ottima approssimazione una diagnosi
corretta della patologia tiroidea.
La ricerca medica e lo sviluppo tecnologico hanno consentito di modificare considerevolmente in questi anni l’incidenza e la prognosi delle malattie della tiroide, spesso
però i pazienti sono portati a considerarle ancora come patologie insignificanti o, al
contrario, incurabili e ritardano pertanto la diagnosi e la terapia delle stesse. Tale
fenomeno ci ha spinto ad utilizzare la nostra esperienza per creare un’opera di tipo
divulgativo che non ha la pretesa di essere una pubblicazione scientifica come molte
altre già ne esistono , ma piuttosto una “guida” facile e comprensibile.
Prof. Demetrio Meduri
3
LE MALATTIE DELLA TIROIDE
INDICE DEGLI ARGOMENTI
1.
Introduzione
2. Gli esami Diagnostici
2.1 Gli esami di Laboratorio
2.2 L’ecografia
2.3 La Medicina Nucleare
2.4 Altre Metodiche
2.5 Ago-Biopsia
3. Anomalie della Funzionalità della Tiroide
3.1 Ipertiroidismo
3.2 Ipotiroidismo
4. Malattie Della Tiroide
4.1 Il Gozzo Tiroideo
4.2 Le tiroiditi
4.3 I tumori
5. Tiroide e Gravidanza
6. Prevenzione delle malattie tiroidee da carenza iodica
4
LE MALATTIE DELLA TIROIDE
Le malattie della tiroide sono le patologie endocrinologiche più frequenti
e la loro diffusione è enorme, basti pensare infatti che circa il 50% dei
soggetti apparentemente sani sono portatori di alterazioni micro nodulari
tiroidee.
Le malattie della tiroide comprendono patologie di natura benigna che
possono essere di tipo normo, ipo o iperfunzionanti a seconda della quantità di ormoni tiroidei che producono, patologie infiammatorie (le tiroiditi)
e tumori maligni.
I noduli tiroidei che non producono elevate quantità di ormoni così come
il gozzo in fase iniziale possono essere completamente asintomatici e richiedono pertanto l’effettuazione di esami strumentali (ecografia) per poter essere diagnosticati.
Il gozzo tiroideo rappresenta la più frequente manifestazione clinica della carenza nutrizionale di iodio. Lo iodio è
un elemento essenziale per la crescita e
lo sviluppo umano e il gozzo endemico
rappresenta una malattia d’adattamento.
Il gozzo è normalmente più frequente
nelle zone collinose o montane dove i
livelli di iodio nel suolo sono più bassi.
Fino a tempi recenti, il gozzo endemico
era largamente diffuso tra le popolazioni di aree povere di iodio, impossibilitaGioppino è una maschera bergamasca. La
te ad implementare questo minerale nel- sua principale caratteristica fisica sono tre
la dieta. Nei paesi più sviluppati, tutta- grossi gozzi, da lui chiamati le sue granate
coralli, che ostenta non come un difetto
via, l'introduzione di alimenti ricchi di ofisico,
ma come veri e propri gioielli
iodio e l'aggiunta di esso nell'acqua potabile, come conseguenza di più accorte politiche di gestione della salute pubblica, hanno permesso di sradicare quasi del tutto questo problema.
5
LE MALATTIE DELLA TIROIDE
Il tumore della tiroide è
provocato dalla crescita anomala di un gruppo di sue
cellule, e può essere sia benigno sia maligno (in questo caso si parla più propriamente di cancro).
Il cancro della tiroide non è
molto comune, poiché coLaringe
stituisce l'1-2 per cento di
Tiroide
Tiroide
tutti i tumori, con un'inciNodulo
denza (ovvero il numero di
Trachea
nuovi casi per anno) di 4
casi ogni 100.000 abitanti.
La sopravvivenza è molto
elevata (oltre il 70 per cento
a 5 anni dalla diagnosi). Le donne sono maggiormente colpite da tale patologia.
Un fattore di rischio sicuramente accertato è l’esposizione a radiazioni ionizzanti che può avvenire sia per scopi medici (pazienti sottoposti a radioterapia) sia per permanenza in zone contaminate da scorie radioattive (ad
esempio Černobyl). Altro fattore importante è la familiarità per cui chi ha
in famiglia persone con tumori tiroidei accertati o con gozzo o noduli tiroidei necessita di maggiori controlli rispetto al resto della popolazione.
In questa guida descriveremo le patologie tiroidee più frequenti, gli esami
diagnostici più comunemente impiegati per la loro diagnosi e le terapie
correntemente utilizzate cercando di utilizzare un linguaggio quanto più
semplice e comprensibile possibile e mostrando numerose immagini relative ai risultati che possono essere ottenuti con gli strumenti diagnostici
attualmente disponibili.
6
ESAMI DIAGNOSTICI
GLI ESAMI DI LABORATORIO
7
ESAMI DIAGNOSTICI – LABORATORIO
Il funzionamento della tiroide è regolato da un complesso sistema di controllo a cui partecipano l’ipotalamo e l’ipofisi. L’ipotalamo è un’area posta
alla base del cervello mentre l’ipofisi è una piccola ghiandola situata sotto
l’ipotalamo. Tra ipotalamo, ipofisi e tiroide vi è un continuo scambio di
informazioni (denominato feedback) che mantiene nella norma i valori degli ormoni tiroidei (T3 e T4) nel sangue. Se il valore degli ormoni tiroidei
si abbassa l’ipotalamo viene stimolato a produrre una sostanza denominata TRH che induce l’ipofisi ad aumentare il rilascio di TSH nel sangue. Il
TSH a sua volta stimola la tiroide a secernere una maggiore quantità di T3
e T4. Se al contrario l’ipotalamo rileva una maggiore quantità di ormoni
tiroidei nel sangue blocca la produzione del TRH riducendo di conseguenza la produzione di TSH da parte dell’ipofisi e quindi la secrezione degli
ormoni tiroidei. Quando questo meccanismo per qualche motivo si interrompe si crea una situazione in cui la tiroide può produrre ormoni in eccesso (ipertiroidismo) o in minore quantità rispetto al necessario
(ipotiroidismo).
Gli ormoni tiroidei sono costituiti dalla tiroxina, T4 e dalla triodotironina,
T3; essi sono per il 65% costituiti da iodio.
Il 90 % della secrezione ormonale è costituito dalla tiroxina , il 10 % dalla
triodotironina.Entrambi gli ormoni sono importanti in eguale misura, infatti una parte considerevole della tiroxina viene trasformata in triiodotironina nei tessuti periferici. Per produrre normali quantità di ormoni è necessario assumere con la dieta circa 1 milligrammo di iodio alla settimana.
Per prevenire la possibile carenza di iodio, il sale da cucina viene spesso
arricchito con ioduro di sodio.
Gli ormoni tiroidei vengono legati nel sangue a proteine che li trasportano
nei tessuti e liberati all’interno di questi. E’ la forma libera che è biologicamente attiva, perciò quando gli ormoni vengono dosati nel sangue si usa
dosare la frazione libera, indicata con FT3 e FT4.
Gli ormoni tiroidei hanno nell’organismo due effetti principali: aumento
del metabolismo nella sua totalità e stimolazione della crescita nel bambino.
Gli ormoni tiroidei aumentano sia il metabolismo basale dell’individuo
che l’attività metabolica di tutti i tessuti. Per metabolismo basale si inten-
8
ESAMI DIAGNOSTICI – LABORATORIO
de l’entità della spesa energetica di un soggetto in condizioni di riposo, in
stato di veglia. Ad esempio in un soggetto con aumento degli ormoni tiroidei si avrà un consumo energetico aumentato.
Gli ormoni tiroidei hanno inoltre un effetto sul metabolismo del glucosio e
dei lipidi, aumentano la sintesi proteica , aumentano la contrattilità del
cuore ed innalzano la frequenza cardiaca (nell’ipertiroidismo uno dei sintomi principali è la tachicardia)
Altri effetti riguardano l’aumento della motilità intestinale, della sintesi di
eritropoietina, e del flusso renale e la filtrazione glomerulare; gli ormoni
tiroidei stimolano inoltre la produzione endogena di altri ormoni (GH) ed
hanno ruolo importante a livello delle funzioni riproduttive e regolano il
trofismo di cute ed annessi.
Di seguito è riportato l’elenco degli esami di laboratorio comunemente utilizzati per la diagnostica tiroidea con i rispettivi intervalli di riferimento:
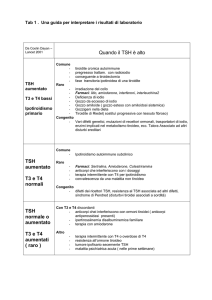
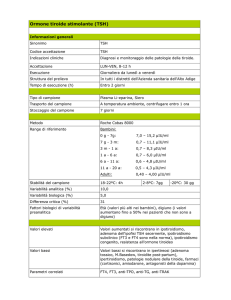
ORMONE TIREOTROPO (T.S.H.)
VALORI NORMALI : 0,3-4,0 MUL/ML
Ormone specificamente deputato alla stimolazione della tiroide. E' prodotto dall'ipofisi anteriore sotto il controllo dell'ipotalamo mediante il TRH
(Thireotropìn releasing hormone). Aumenta nell'ipotiroidismo primitivo
legato ad alterazioni del parenchima tiroideo; diminuisce nell'ipotiroidismo secondario a deficit ipofisario. Può aumentare nell'ipotiroidismo subclinico, nella tiroidite autoimmune, durante terapia antitiroidea, nei gozzi
disormogenetici
TRIIODOTIRONINA TOTALE (T3)
VALORI NORMALI: 0,95-2,5 MMOL/L
Sintetizzata dai follicoli tiroidei, legata alla tireoglobulina, immagazzinata
nelle cellule perifollicolari, viene secreta sotto la stimolazione del TSH. E'
legata per il 70% alla tireoglobulina e per il 30% all'albumina. Aumento
del T3 si osserva nell'ipertiroidismo primitivo (associato a TSH ridotto),
nella T3 tireotossicosi, in alcune fasi delle tiroiditi infettive, nella fase ini-
9
ESAMI DIAGNOSTICI – LABORATORIO
ziale della tiroidite di Hashimoto, nell'adenoma ipofisario TSH secernente,
nelle T3 tireotossicosi, nel Plummer, nei gozzi iperfunzionanti, in alcuni
tumori bronchiali o pancreatici, nelle sindromi paraneoplastiche, nella resistenza periferica agli ormoni tiroidei, nell'aumento della TBG, nella gravidanza, nelle malattie epatiche, nelle anemie emolitiche, dopo terapie con
estroprogestinici, farmaci iodati ecc. Diminuisce nell'ipotiroidismo primitivo acquisito, nella ridotta richiesta metabolica periferica (sindrome a
basso T3 o Euthyroid Sick Syndrome), nelle gravi malattie cachettizzanti
nell'ipotiroidismo secondario e terziario, nelle ipoproteinemie, dopo terapie farmacologiche (ACTH, cortisonici, fenitoina, testosterone, propanololo, uso di mezzi di contrasto iodati, ecc.
FRAZIONE LIBERA DI T3 (FT3)
VALORI NORMALI: 1,6 - 4,6 NG/DL
Rappresenta una piccola parte del T3 totale, non è legata alle proteine ed è
la quota biologicamente attiva dell'ormone. La sua determinazione è un
ottimo indice di attività tiroidea non essendo influenzata dalle variazioni
delle proteine leganti l'ormone. Aumenta nell'ipertiroidismo, nella T3 tireotossicosi, nell'aumento della TBG, nella gravidanza, dopo uso di contraccettivi ecc. Si riduce nell'ipotiroidismo primitivo, secondario e terziario,
nella diminuzione della TBG, dopo terapia con androgeni, nelle nefrosi,
nel digiuno prolungato e nelle cachessie.
TIROXINA TOTALE (T4)
VALORI NORMALI : 60-120 MMOL/L
Prodotto dalle cellule follicolari della tiroide è legato per il 60% alla tireoglobulina, per il 30% alla prealbumina e per il 10% all'albumina. E' da
considerare come un proormone trasformato in T3 a livello dei tessuti periferici, prevalentemente nel fegato . Oltre che per lo studio della patologia tiroidea nell'adulto è il più importante esame da eseguire nella ricerca
dell'ipotiroidismo congenito. Aumenta nell'ipertiroidismo (ad eccezione
della T3 tireotossicosi), nell'ipertiroidismo factitio, nella resistenza periferica degli ormoni tiroidei, dopo somministrazione di farmaci (propanololo,
10
ESAMI DIAGNOSTICI – LABORATORIO
desametazone, contraccettivi orali, prostglandine, amiodarone, levodopa
ecc.), in gravidanza e nell'Euthyroid Sick Syndrome. Si riduce nell'ipotiroidismo, in alcuni casi di tiroiditi, nella riduzione di TBG, nel panipopituitarismo, nella sindrome di Cushing, nelle malattie epatiche, nelle gravidanze patologiche e nelle poliglobulie.
TIROXINA LIBERA (FT4)
VALORI NORMALI: 0,8-2,1 NG/DL
Rappresenta una piccola parte del T4 totale, non è legata alle proteine ed è
la quota biologicamente attiva. La sua determinazione è un ottimo indice
di attività tiroidea, non essendo influenzata dalle variazioni delle proteine
leganti l'ormone. Aumenta nell'ipertiroidismo, nell'ipertiroxinemia disalbuminemica familiare, in alcuni casi di Euthyroid sick syndrome, dopo
terapie farmacologiche (aspirina, danazolo, propanololo ecc.). Si riduce
nell'ipotiroidismo, nelle ultime fasi della gravidanza, in alcuni casi di Euthyroid sick syndrome, dopo terapie con fenitoina, metadone.
INDICE DI TIROXINA LIBERA (FTI)
Si calcola moltiplicando il valore della concentrazione di T4 per la percentuale dì saturazione del vettore proteico. Aumenta nell'ipertiroidismo vero.
Può diminuire nelle gravi malattie generalizzate.
CALCITONINA
VALORI NORMALI: < 10 PG/ML
Ormone polipeptico prodotto dalle cellule parafollicolari dell'interstizio
della tiroide. Esplica azione ipocalcemizzante, induce ipofostatemia, ha
azione antagonista al paratormone. Aumenta nei tumori midollari della tiroide, in alcune neoplasie (polmone, mammella, carcinoidi, ecc.), in alcune tiroiditi, nell'ipercalcemia cronica, nelle nefropatie croniche, nella sindrome di Zollinger Ellison, in alcune emopatie, in età neonatale e nella
gravidanza.
11
ESAMI DIAGNOSTICI – LABORATORIO
TIREOGLOBULINA PLASMATICA (HTG)
VALORI NORMALI: 0-60 NG/ML
E' una glicoproteina presente in grande quantità nella colloide dei follicoli
tiroidei. Aumenta in alcune forme di ipertiroidismo, di gozzo endemico o
multinodulare, nelle neoplasie della tiroide. La presenza di anticorpi antitireoglobulina interferisce con il dosaggio dell'htg. E' un ottimo indice per
valutare la validità del trattamento in caso di tumori tiroidei. Diminuisce
nei deficit immunologici, in alcune infezioni virali, nelle leucosi, in alcune
emopatie, dopo terapie con cortisone, citostatici, esposizioni a mezzi ionizzanti, ecc.
ANTICORPI ANTI TIREOGLOBULINA (AAT)
VALORI NORMALI: <100 UI/ML
Aumentano nella tiroidite di Hashimoto, nel morbo di Graves, nelle tiroiditi croniche di De Quervain, in alcuni tumori della tiroide, nell'anemia
perniciosa, in alcuni casi di tireotossicosi o di LES, raramente nella sindrome di Turner e di Down. Sono positivi anche nel 10% della popolazione sana.
ANTICORPI ANTI MICROSOMOTIROIDEI (AAM)
VALORI NORMALI < 50 UI/ML
Aumentano nel mobo di Graves, nella tiroidite di Hashimoto, in alcune
malattie autoimmuni, in corso di gravidanza. Sono presenti nel 10% della
popolazione sana.
ANTICORPI ANTI TPO
VALORI NORMALI < 100 UI/ML
Anticorpi sierici diretti contro l'antigene microsomiale tiroideo identificabile nella tireoperossidasi. Sono positivi in alcune forme di ipertiroidismo
e di tiroiditi croniche, in alcuni ipotiroidismi mixedematosi ed in alcune
neoplasie tiroidee.
12
ESAMI DIAGNOSTICI – LABORATORIO
ANTICORPI ANTI RECETTORI DEL TSH (LATS O TSI)
VALORI NORMALI < 9 U/L
Sono immunoglobuline della classe IgG che si legano direttamente ai recettori per il TSH. Aumentano nel morbo di Graves, in alcuni casi di tiroidite di Hashimoto, nel corso di gravidanze, nelle tiroiditi autoimmuni.
PBI (IODOPROTEINE SIERICHE)
VALORI NORMALI: 4-9 MG/DL
Esprime indicativamente la concentrazione degli ormoni tiroidei circolanti.
BEI (IODO SERICO ESTRAIBILE MEDIANTE BUTANOLO)
VALORI NORMALI:3,7 - 4,9 MG/DL
Esprime la concentrazione di ormoni tiroidei circolanti (T3+T4) legati alle
proteine.
TBG (THYROXINE BIDING GLOBULINE)
VALORI NORMALI : 10-30 MG/L
E' una proteina che migra tra le alfa e le beta globuline deputata a veicolare gli ormoni tiroidei in circolo. Subisce variazione grossolanamente analoghe a quelle rilevabili dosando il T4
TEST DI STIMOLAZIONE CON TRH PER T3
Si determina il T3 dopo somministrazione endovenosa di TRH.
Nell’ipotiroidismo di origine ipotalamica si riscontra aumento di T3.
Nell’ipotiroidismo da lesioni tiroidee non si hanno variazioni di T3.
TEST DI STIMOLAZIONE CON TSH PER T3
Si determina il T3 dopo somministrazione di 300 U.I. di TSH. Nei soggetti normali si ha aumento del T3 di circa il 300%. Nell’ipotiroidismo primitivo a lesioni tiroidee non si hanno aumenti significativi.
13
ESAMI DIAGNOSTICI – LABORATORIO
TEST DI STIMOLAZIONE CON TRH PER TSH
Si determina il TSH dopo somministrazione per endovena di TRH. Nei
normali la somministrazione di TRH determina un aumento del TSH. Negli ipertiroidei non si ha aumento del TSH. Nell’ipotiroidismo primitivo a
lesioni tiroidee si ha un notevole aumento del TSH. Nell’ipotiroidismo ipofisario si osserva un risposta ritardata.
TEST DI INIBIZIONE CON TRIIODOTIRONINA
Si determina il TSH dopo somministrazione di 150 mg di T3 per 6 giorni.
Nei soggetti normali si riscontra una caduta dei valori di TSH. Negli ipotiroidei non si hanno apprezzabili variazioni del TSH
14
ESAMI DIAGNOSTICI
L’ECOGRAFIA
15
ESAMI DIAGNOSTICI—ECOGRAFIA
L’ecografia è una metodica diagnostica che sfrutta onde sonore chiamate
ultrasuoni per ottenere delle immagini di organi posti all’interno del corpo. Gli ultrasuoni hanno una frequenza molto più alta rispetto alle normali
onde sonore emesse con la voce e non sono udibili dall’orecchio umano.
Il principio di funzionamento dell' ecografia si basa su un fenomeno fisico
elementare ben noto per la sua semplicità: se trovandosi in una valle in
mezzo a montagne si emette un grido verso una parete, alcuni secondi dopo si percepisce l’eco. Ciò è dovuto al fatto che
la montagna riflette l’onda sonora e la fa tornare al nostro orecchio che è in grado di percepirla. L’apparecchio ecografico fa la stessa cosa;
emette una serie di onde sonore ad alta frequenza che quando colpiscono un organo tornano verso la sonda (quella che il medico tiene
in mano e fa scorrere sul corpo durante
l’esame).
Il
computer
contenuto
che anche i delfini
nell’apparecchio ecografico è poi in grado di Sapevate
usano gli ultrasuoni per indistabilire in che punto del corpo è avvenuta la viduare gli ostacoli e le preriflessione dell’onda e di trasformare questo de ?
dato in un’immagine anatomica.
Oltre alle normali immagini bidimensionali
(ossia su due piani come le figure di un libro) con i moderni ecografi si
possono ottenere anche immagini tridimensionali ed informazioni sulla
vascolarizzazione di organi ed eventuali lesioni mediante il color e power
doppler.
Gli ecografi sono costituti da una console che contiene un computer e
l’elettronica, un monitor ed una o più sonde che vengono a
contatto con il paziente e sono collegate all’unità centrale
mediante un cavo. La sonda invia gli ultrasuoni all’interno
del corpo e rileva gli echi che ritornano dopo aver
“rimbalzato” contro gli organi. L’immagine che si forma
sul monitor rappresenta una piccola sezione della porzione
di corpo su cui in quel momento è appoggiata la sonda (è
come se si potesse guardare di fronte una fettina di salame
senza doverlo tagliare con il coltello).
Le immagini vengono poi riprodotte su carta o pellicola
16
ESAMI DIAGNOSTICI—ECOGRAFIA
mediante una stampante collegata al computer dell’ecografo. Per poter far
scorrere la sonda sulla pelle e per impedire che gli ultrasuoni rimbalzino
controllo l’aria che si interpone tra la sonda e la pelle si usa un gel che
viene applicato sulla pelle prima di iniziare l’esame.
Ecografia Tiroidea
Che cos’e ?
L’ecografia tiroidea è un esame che consente di ottenere immagini della
ghiandola tiroide. La tiroide è localizzata nella parte anteriore del collo,
subito al di sotto del pomo d’Adamo, ha la forma di una farfalla con due
lobi collegati da una sottile
banda di tessuto chiamata istmo.
La tiroide fabbrica gli ormoni
tiroidei (T3 e T4) che sono i
principali regolatori del metabolismo dell’organismo.
Mediante l’ecografia è possibile identificare la presenza di
noduli tiroidei che possono
tiroidea tridimensionale e la scintigrafia
essere misurati per controllar- Un’ecografia
effettuate nello stesso paziente consentono di verificare
ne l’evoluzione, valutare le che il nodulo presente nel lobo destro è “caldo” e quindi
dimensioni globali della verosimilmente di natura benigna
ghiandola e l’integrità della
sua struttura e controllarne la vascolarizzazione con l’uso del color doppler. Durante l’esame è possibile inoltre ricercare la presenza di linfonodi
aumentati di dimensioni ai lati del collo.
E’ necessaria una preparazione ?
Per questo tipo di ecografia non è necessaria una specifica preparazione,
conviene comunque indossare abiti comodi ed evitare maglioni a collo alto. E’ necessario inoltre togliere eventuali collane. Ricordarsi sempre di
portare con sé i precedenti esami effettuati e tutta la documentazione clini-
17
ESAMI DIAGNOSTICI—ECOGRAFIA
ca che riguarda la tiroide.
Oltre all’ecografia bi e
tridimensionale esistono inoltre ulteriori tecniche d’esame che consentono di migliorare
l’accuratezza diagnostica della metodica come
ad esempio il color e
power doppler che permettono di studiare la
vascolarizzazione delle
l e s i o n i
e Un nodulo tiroideo valutato con l’elastosonografia appare “duro”
(nell’immagine a colori è blu) ed è pertanto un sospetto tumore
l’elastosonografia che maligno.
consente di valutare il
grado di elasticità dei
noduli. Si è visto infatti che i noduli di natura maligna sono , nella maggior parte dei casi, più “duri” di quelli benigni e tramite tale metodica è
possibile aggiungere un ulteriore dato diagnostico utile alla caratterizzazione delle lesioni.
Come si interpretano i risultati ?
Nel referto sono descritte le dimensioni dei lobi tiroidei che servono a verificare se la ghiandola è di dimensioni normali, aumentate o ridotte. Sono
poi descritti gli eventuali noduli presenti (i noduli possono essere ipoecogeni, isoecogeni o iperecogeni ma tale classificazione è solo descrittiva
perché non ha nulla a che fare con la natura degli stessi; solo i noduli anecogeni sono quasi sempre di natura cistica e quindi benigna) e vengono
riportate le dimensioni delle lesioni. I noduli sono poi valutati anche con il
color doppler per verificare se presentano una aumentata vascolarizzazione ; tale dato può orientare sulla necessità di effettuare ulteriori accertamenti per definirne meglio la natura. Viene valutata anche la trachea che
18
ESAMI DIAGNOSTICI—ECOGRAFIA
deve essere in asse e non deve subire compressioni o deviazioni da parte
degli eventuali noduli presenti. Può essere inoltre descritta la presenza di
linfoadenopatie (linfonodi aumentati di volume) in sede laterocervicale (ai
lati del collo) che spesso sono di natura reattiva (infiammatoria) e quindi
non preoccupante.
19
ESAMI DIAGNOSTICI
LA MEDICINA NUCLEARE
20
ESAMI DIAGNOSTICI—MEDICINA NUCLEARE
La Medicina Nucleare è la branca specialistica della medicina che si avvale dell'uso di radionuclidi artificiali (sostanze debolmente radioattive) impiegandoli a scopo diagnostico, terapeutico e di ricerca biomedica.
Al contrario delle immagini radiologiche, che vengono ottenute sottoponendo il paziente ad un fascio di radiazioni "x" e sfruttando l’attenuazione
di queste ultime da parte dei tessuti del corpo per ottenere un’immagine su
pellicola radiografica, le immagini medico-nucleari vengono ottenute per
mezzo della rilevazione di radiazioni emesse da radiofarmaci distribuiti
nell'organismo. E' quindi il paziente che emette le radiazioni
("gamma" o "x") che vengono registrate da apposite apparecchiature
in grado di ricreare l'immagine corrispondente, tali immagini vengono
chiamate "SCINTIGRAFIE”.
SCINTIGRAFIA TIROIDEA
Che cosa è ?
La scintigrafia tiroidea è un
esame che si basa sulla iniezione per via endovenosa di
Tecnezio - 99m pertecnetato ,
radiofarmaco che viene captato dalle cellule tiroidee,
perché si comporta in maniera analoga allo Iodio.
L’esame può essere eseguito
inoltre mediante somministrazione per bocca di Iodio
radioattivo (I131). La tiroide
produce ormoni (T3, T4) che
Una moderna gamma camera
contengono nella loro molecola degli atomi di Iodio. Avendo la necessità di disporre di questo elemento, la ghiandola lavora attivamente trattenendo dentro di sé la quasi totalità dello iodio che viene introdotto con la dieta. Se viene somministrata una piccola quantità di Iodio
radioattivo, questo viene assorbito dalla tiroide, che non lo riconosce di-
21
ESAMI DIAGNOSTICI—MEDICINA NUCLEARE
verso dallo iodio presente negli alimenti.
Come si esegue ?
Una volta somministrato il Tecnezio, si aspettano circa 20 minuti affinché
quest’ultimo venga assorbito dalla tiroide e poi si pone il collo del paziente davanti ad una Gamma-Camera che è un apparecchio capace di determinare la provenienza delle radiazioni e di fornire un’immagine a colori
differenziando le zone nelle quali si è avuta maggiore captazione del radiofarmaco (e quindi c'è una maggiore radioattività) da quelle nelle quali
la captazione è stata inferiore. Se viene somministrato Iodio radioattivo
bisogna attendere 24 ore affinché la captazione da parte della tiroide raggiunga il massimo livello.
Che risultati si ottengono ?
Si tratta di un'indagine che fornisce importanti informazioni sull'atteggiamento funzionale della tiroide, nonché sul comportamento funzionale dei
noduli tiroidei . I noduli potranno essere quindi distinti in noduli “caldi”
o iperfunzionanti e noduli “freddi” o ipofunzionanti. Tale distinzione è
importante dal punto di vista clinico in quanto i noduli caldi sono più frequentemente di natura benigna mentre una piccola percentuale dei noduli
freddi (circa il 5%) può essere un tumore maligno.
Tiroide Normale
Nodulo Freddo a Sinistra
Nodulo caldo a sinistra
L’esame è rischioso ?
No, la maggior parte dei radionuclidi usati in medicina nucleare scompare
completamente dal corpo del paziente nel giro di un giorno o due al mas-
22
ESAMI DIAGNOSTICI—MEDICINA NUCLEARE
simo e la quantità di radiazione assorbita è paragonabile a quella di una
normale radiografia. Per gli esami diagnostici non vi sono nemmeno problemi per coloro che entrano in contatto con il paziente dopo l’esecuzione
dell’esame in quanto il livello di radioattività emesso è molto basso. Il rischio di reazioni allergiche è inoltre molto basso in quanto le quantità
somministrate sono minime. L’unica limitazione all’esecuzione
dell’esame è rappresentata dalla presenza di una gravidanza in atto.
Il test di captazione tiroidea.
Si esegue somministrando per bocca dello iodio radioattivo e determinando dopo 3, 6 e 24 ore con un apposito strumento di misura la quantità di
radiazioni presenti sul collo del paziente. Tale misura corrisponde alla percentuale dello iodio somministrato che è stato captato dalla ghiandola.
Nel soggetto normale e nelle malattie della tiroide con valori normali di
ormoni tiroidei nel sangue i valori sono generalmente compresi tra il 10 e
il 25% in fase precoce e il 20 e il 60% in fase tardiva; ogni variazione, e
inoltre l’andamento della curva, permette di ricavare valide indicazioni sul
ricambio metabolico della
ghiandola.
In particolare, negli ipertiroidismi i valori possono arrivare fin quasi al 100% in
fase precoce, con valori simili o più bassi in fase tardiva come espressione della
precoce dismissione dello
Test di captazione tiroidea : valori normali.
iodio radioattivo ; negli ipotiroidismi, invece, i valori
sono inferiori alla norma sia in fase precoce che tardiva. In relazione con
le immagini ottenute con la scintigrafia, i valori di captazione possono indicare stati di infiammazione ghiandolare acuta o subacuta, stati di carenza di iodio ed alterazioni legate all’uso di prodotti ad alto contenuto di iodio (ad esempio in alcuni incongrui regimi dietetici ovvero in corso di terapie con ormoni tiroidei).
23
ESAMI DIAGNOSTICI—MEDICINA NUCLEARE
La somministrazione dello 131I va eseguita a digiuno ed è necessario evitare, per un certo periodo di tempo antecedente l’esame, l’assunzione di
qualunque prodotto che contenga iodio (ad esempio pesce e frutti di mare;
sale da cucina iodato; farmaci contro la tosse; alimenti contenenti il colorante rosa E127, quali salumi, ciliegie candite e fragole sciroppate; integratori vitaminici a base di iodio, colluttori e dentifrici a base di iodio).
Il test di captazione dopo soppressione con T3
(Test di Werner)
Consiste nel porre a confronto l’esame eseguito in condizioni basali e
quello eseguito dopo la somministrazione di 60-80 mcg/die di triiodotironina (T3) per 8-10 giorni, per valutare la dipendenza o meno della ghiandola dai meccanismi di regolazione ipotalamo-ipofisari.
E’ utilizzato correntemente per la diagnosi di “nodulo caldo” (adenoma
autonomo funzionante, gozzo tossico nodulare), in particolare nelle forme
con parziale inibizione del tessuto extranodulare (il nodulo caldo è visibile
mentre la rimanente parte della ghiandola non si visualizza per fenomeno
di inibizione riflessa), ma anche, nello stesso caso, per ottimizzare la dose
da somministrare nella terapia radiometabolica.
Scintigrafia Total Body per la ricerca delle metastasi di tumore tiroideo
La scintigrafia si esegue per ricercare metastasi a livello del collo e a distanza in pazienti sottoposti a tiroidectomia totale per un carcinoma differenziato e con elevati livelli di TSH nel sangue.
Mediante questo esame è inoltre possibile valutare la presenza e la quantità di eventuale tessuto tiroideo funzionante che rimane dopo l’intervento.
Le metastasi del carcinoma tiroideo follicolare e papillare possono captare
lo iodio radioattivo: somministrando per via orale lo Iodio 131 ed effettuando una scintigrafia è quindi possibile determinare sede, numero e grado di captazione delle metastasi prima d’eseguire la terapia radiometaboli-
24
ESAMI DIAGNOSTICI—MEDICINA NUCLEARE
ca. Per eseguire l’esame il paziente deve essere a digiuno da 8 ore., inoltre
per ottenere elevati livelli di TSH necessari ad una buona visualizzazione
del tessuto tiroideo residuo e delle metastasi è necessario sospendere la
terapia sostitutiva instaurata dopo l’intervento, seguendo la seguente prassi: 45 giorni prima dell'esame assumere T3; dopo 15 giorni sospendere anche la T3. È consigliabile per una buona valutazione dell'esame assumere
un lassativo intestinale. L’esame richiede circa 1 ora e viene eseguito a 4872 ore dalla somministrazione del tracciante.
In presenza di un cospicuo residuo tiroideo, le metastasi possono non essere rilevabili in quanto lo iodio viene captato in modo preferenziale dal
tessuto funzionante.
I composti iodati contenuti in farmaci e alimenti limitano la rilevazione
delle eventuali metastasi , è necessario pertanto seguire le accortezze dietetiche già descritte per la scintigrafia tiroidea con I131.
Total Body con I131 che dimostra la presenza di abbondante tessuto captante a livello del collo in paziente operato per carcinoma tiroideo capillifero. Tale reperto è riferibile alla presenza di
tessuto tiroideo residuo e a metastasi linfonodali.
25
ESAMI DIAGNOSTICI—ALTRE METODICHE
La TAC e la RISONANZA MAGNETICA NUCLEARE non sono metodiche di routine per la diagnosi di patologie tiroidee.
Il loro impiego è legato essenzialmente allo studio preoperatorio
dell’estensione e del coinvolgimento delle strutture circostanti (grossi gozzi con impegno mediastinico o patologia tumorale più aggressiva).
Tac del torace che mostra un grosso gozzo tiroideo immerso nel mediastino superiore
La PET-TAC è una metodica che utilizza la fusione di immagini ottenute
con la TAC con quelle ottenute
mediante una particolare gamma
camera capace di rilevare le emissioni radioattive di traccianti
ad elevata energia ed in particolare del Fluorodesossiglucoso che
ha un comportamento metabolico
simile a quello del normale glucosio ed è quindi un ottimo indicatore di attività metabolica dei
vari tessuti.
La PET-TAC trova applicazioni
nel campo della patologia tiroidea per lo studio dell’estensione dei
tumori tiroidei indifferenziati che
hanno perso quindi la capacità di PET-TAC tiroidea che mostra un nodulo metabolicaconcentrare lo iodio e per la dia- mente attivo a livello del lobo destro
gnosi differenziale di noduli tiroidei con risultato dubbio o sospetto all’ago-biopsia.
26
ESAMI DIAGNOSTICI - AGO-BIOPSIA
L’agobiopsia tiroidea (o FNAB) è una metodica diagnostica che consente
di prelevare alcune cellule dei noduli tiroidei sospetti mediante una siringa
con un ago sottile e di analizzare successivamente per valutare la presenza
di elementi tumorali.
Tale procedura viene eseguita di regola sotto guida ecografica al fine di
dirigere l’ago con precisione
all’interno della lesione sospetta.
L’esame non è particolarmente
doloroso e per tale motivo non si
effettua di regola un’anestesia, si
può comunque applicare un anestetico di superficie per ridurre il
fastidio.
Dopo la procedura è possibile
che permanga un senso di fastidio o di dolore al collo per alcune
ore ma generalmente esso scompare spontaneamente in poco
tempo.
Le complicazioni della procedura
sono costituite dal sanguinamento, dalle possibili infezioni o formazioni di
cisti ma sono in realtà molto rare.
Dopo il prelievo del materiale esso viene strisciato su dei vetrini , fissato
ed inviato all’anatomo-patologo per la
valutazione.
La possibilità di un falso negativo
(ossia di un referto negativo in presenza di cellule cancerose) è inferiore al
5%.
Tale procedura è quindi utile in presenza di noduli solitari tiroidei che appaiono scintigraficamente “freddi” o
nei noduli con aspetto ecografico soAspetto microscopico di un tumore papillifero spetto e rapida crescita nel tempo.
della tiroide
27
ANOMALIE DELLA
FUNZIONALITA’ DELLA
TIROIDE
28
IPERTIROIDISMO
L’ipertiroidismo è una sindrome clinica causata dalla un eccesso di ormoni tiroidei in circolo. Gli ormoni tiroidei (T3 e T4) hanno importanti effetti
su molteplici organi ed apparati stimolando diverse attività metaboliche
quali ad esempio il metabolismo glucidico e lipidico e la produzione di
calore corporeo. Importanti effetti si hanno anche sul sistema cardiovascolare (alterano la frequenza e la contrattilità cardiaca), sul sistema nervoso
(stanchezza e torpore in caso di riduzione della produzione e nervosismo
ed irritabilità in caso di aumento) e sul sistema riproduttivo
(l’ipotiroidismo si associa comunemente ad infertilità).
I principali sintomi dell’ipertiroidismo sono i seguenti:
Aumento della frequenza cardiaca (tachicardia) che si può associare
ad aritmie (extrasistole, fibrillazione atriale);
Agitazione, ansia, reattività emotiva esagerata;
Insonnia;
Tremore diffuso a tutto il corpo ed in particolare alle dita;
Dimagrimento nonostante l’aumento dell’appetito;
Diarrea;
Ridotta tolleranza al caldo e sudorazione eccessiva;
Tendenza a perdere capelli che appaiono sottili e diradati.
L’entità dei segni e dei sintomi dipende dalla durata della malattia ,dal livello degli ormoni tiroidei, dall’età e dalle condizioni cliniche del paziente. Le cause principali di ipertiroidismo sono:
Morbo di Basedow
Adenoma tossico o morbo di Plummer
Gozzo Multinodulare tossico
Tiroidite (in alcune fasi della malattia)
Alcuni tumori ipofisari
Eccessiva assunzione di ormone tiroideo
La diagnosi di ipertiroidismo si basa sull’esame clinico del paziente alla
ricerca dei segni e sintomi della patologia e sugli esami di funzionalità ti-
29
IPERTIROIDISMO
roidea effettuati sul sangue del paziente. Il solo dosaggio del TSH può essere già sufficiente a porre diagnosi in quanto, ed eccezione dei tumori ipofisari o nei casi di resistenza ipofisaria agli ormoni tiroidei, esso risulta
sempre ridotto. Per una diagnosi differenziale sono poi necessarie ulteriori
indagini come il dosaggio delle frazioni libere degli ormoni tiroidei (FT3
e FT4) , degli anticorpi anti tiroidei e degli anticorpi diretti contro il recettore del TSH; l’esecuzione di un ecografica tiroidea che può evidenziare la
presenza di una tiroidite o di noduli tiroidei iperfunzionanti, la scintigrafia
tiroidea ed il test di captazione del radioiodio che sono in grado di valutare la presenza di un adenoma del Plummer, di un nodulo iperfunzionante
nel contesto di un gozzo plurinodulare e di stabilire se in presenza di tiroidite vi è o meno iperproduzione di ormoni.
La terapia dell’ipertiroidismo può essere:
farmacologica con somministrazione di farmaci anti-tiroidei come
ad esempio il mercaptoimidazolo che agiscono bloccando la sintesi
degli ormoni tiroidei e contemporaneamente di farmaci antagonisti
del simpatico (beta-bloccanti) che servono a ridurre le manifestazioni
cliniche come la tachicardia ed i tremori;
chirurgica come ad esempio nell’adenoma del Plummer quando non
sia indicata la terapia con radioiodio o quando le dimensioni della tiroide provochino effetti di tipo compressivo sugli organi circostanti;
terapia con radioiodio che si utilizza in caso di adenoma del Plummer. Tale terapia viene eseguita somministrando una dose più alta di
I131 rispetto alla scintigrafia e risulta molto efficace nel ridurre la
funzionalità del nodulo e quindi l’ipertiroidismo. Le dimensioni del
nodulo restano però sostanzialmente invariate e quindi la terapia con
I131 non è efficace per la riduzione dei disturbi di tipo compressivo.
30
IPOTIROIDISMO
L’ipotiroidismo è una condizione clinica causata da una diminuzione della
produzione degli ormoni tiroidei. Si parla di ipotiroidismo primitivo quando l’alterazione è causata da una patologia che riguarda la tiroide mentre
di ipotiroidismo secondario quando la riduzione della produzione ormonale è legata ad un’insufficienza dell’asse ipotolamo-ipofisario dovuta ad un
deficit di increzione di TRH da parte dell’ipotalamo o della increzione di
TSH da parte dell’ipofisi. Dal momento che gli ormoni tiroidei sono coinvolti in un gran numero di processi metabolici necessari per il buon funzionamento dell’organismo, una loro riduzione che si protragga nel tempo
può portare allo sviluppo di numerose condizioni patologiche.
I segni ed i sintomi dell’ipotiroidismo possono variare molto in relazione
all’entità della riduzione della produzione ormonale ma in generale essi
tendono a svilupparsi lentamente e gradualmente nel tempo.
Tra i sintomi più comuni sono presenti:
Debolezza
Aumentata sensibilità al freddo
Stitichezza
Pallore e secchezza della pelle
Aumento del livello di colesterolo nel sangue
Aumento di peso
Dolori muscolari e articolari
Voce roca
Gonfiore facciale
Capelli radi e secchi
Bradicardia (rallentamento del battito cardiaco)
Aumento del flusso mestruale con conseguente anemia
Alterazioni della personalità
Se l’ipotiroidismo non viene trattato i sintomi diventano sempre più evidenti, inoltre la continua stimolazione della ghiandola può condurre allo
sviluppo di un gozzo.
L’ipotiroidismo in fase avanzata (noto come mixedema) è ormai di raro
riscontro ma rappresenta una patologia grave che può avere in casi estremi
31
IPOTIROIDISMO
esito infausto.
L’ipotiroidismo può essere causato da una serie di fattori tra i quali:
Tiroiditi. Sono la causa più comune di ipotiroidismo, gli anticorpi
diretti contro il tessuto tiroideo riducono la sua capacità di produrre
ormoni e ciò può condurre all’ipotiroidismo.
Trattamento per ipertiroidismo. In questo caso l’ipotiroidismo è
conseguente a trattamenti con iodio radioattivo o farmaci anti-tiroidei
utilizzati per correggere un ipertiroidismo.
Radioterapia. Tale forma di ipotiroidismo si sviluppa in seguito al
danno da radiazioni del tessuto tiroideo che si può avere in alcuni pazienti trattati con radioterapia per tumori della testa o del collo.
Farmaci. Alcuni farmaci, come ad esempio il litio utilizzato per trattare disordini psichiatrici, possono provocare l’ipotiroidismo.
Forme Congenite. In tale caso l’ipotiroidismo è conseguenza di difetti di sviluppo della tiroide che nelle forme più gravi può essere del
tutto assente.
Carenza di Iodio. Lo iodio è essenziale per la produzione degli ormoni tiroidei, un’insufficiente apporto di iodio con la dieta conduce
pertanto all’ipotiroidismo.
Malattie dell’ipofisi. In caso di ridotto funzionamento dell’ipofisi si
ha una scarsa produzione di TSH e di conseguenza una riduzione dello stimolo alla produzione ormonale della tiroide. Tale causa di ipotiroidismo (che in tal caso è di natura secondaria) è piuttosto rara.
Gravidanza. Gli importanti cambiamenti metabolici che avvengono
durante la gravidanza possono condurre allo sviluppo di un ipotiroidismo (vedi capitolo “tiroide e gravidanza”) che deve essere riconosciuto e trattato il più rapidamente possibile per evitare problemi alla
madre ed al feto.
La diagnosi di ipotiroidismo si basa sull’esame clinico integrato dai dati di
laboratorio; la presenza di alcuni dei sintomi precedentemente descritti associata ad un elevazione del valore del TSH fa sospettare un ipotiroidismo
primitivo mentre livelli bassi di TSH possono orientare verso una forma di
ipotiroidismo secondario. In tale caso il test al TRH può aiutare a differen-
32
IPOTIROIDISMO
ziare tra un insufficienza ipofisaria ed una ipotalamica. I valori dei livelli
ematici di T3 e T4 sono generalmente ridotti. L’ecografia è utile per verificare la presenza di una tiroidite che può essere la causa dell’ipotiroidismo
così come è necessaria nell’ipotesi di una forma congenita al fine di verificare la presenza di tessuto tiroideo. Il test di captazione del radioiodio e la
scintigrafia tiroidea aggiungono ulteriori informazioni sulla funzionalità
della ghiandola e consentono di giungere ad una diagnosi più precisa.
La terapia si basa sull’assunzione di ormoni tiroidei che possono essere
sintetici (come ad esempio l’Eutirox) o prodotti da tiroide animale essiccata ; la terapia con tali farmaci va ovviamente prolungata sino a che sussiste la causa dell’ipotiroidismo .
33
MALATTIE DELLA TIROIDE
IL GOZZO TIROIDEO
34
IL GOZZO TIROIDEO
Il gozzo (o struma tiroideo) è un termine generico che serve a definire
qualsiasi aumento di volume della ghiandola tiroidea. Le possibili cause di
questa patologia sono numerose; in passato la causa più comune di gozzo
era la carenza di iodio nella dieta, elemento essenziale, come già ricordato, per la formazione degli ormoni tiroidei. Con l’introduzione del sale iodato nella dieta tale problema è stato in gran parte eliminato anche se esistono tuttora diverse regioni del territorio nazionale in cui tale patologia
assume carattere di tipo endemico (ossia è presente in più del 5% della popolazione totale). In particolare si osserva un’aumentata incidenza di gozzo nelle aree alpine, subalpine, nelle zone appenniniche e subappenniniche dell’Italia centrale ed in alcune aree metropolitane dell’Italia meridionale.
Il gozzo, in base alla presenza o meno di noduli nel suo contesto ed alle
caratteristiche funzionali di questi ultimi può essere classificato come:
Gozzo semplice (senza noduli)
Gozzo nodulare non tossico (presenza di un nodulo normo o ipofunzionante)
Gozzo nodulare tossico o Adenoma tossico (presenza di un nodulo
iperfunzionante)
Gozzo multi nodulare non tossico (presenza di più noduli normo o
ipofunzionanti)
Gozzo multi nodulare tossico (presenza di più noduli di cui almeno
uno iperfunzionante)
Gozzo da altre cause (disormogenesi, da ioduro, da farmaci)
Gozzo semplice
Il gozzo cosiddetto semplice è scoperto di solito durante un esame fisico
35
IL GOZZO TIROIDEO
di routine. In alternativa, il paziente stesso
o un familiare può aver notato un aumento
del volume del collo che può essere simmetrico o asimmetrico. Il gozzo si muove su e
giù quando si deglutisce, in genere non è
dolente anche se nelle forme di vecchia data e, soprattutto nelle aree di endemia gozzigena, può cominciare a dare disturbi di
tipo compressivo che possono andare dalla
semplice sensazione di fastidio quando si
ingoia fino alla difficoltà vera e propria
nell’ingerire il cibo (disfagia) o nel respirare per un effetto compressivo sulla prime
Una paziente affetta da gozzo tiroideo
vie respiratorie (dispnea). In linea generale
di principio il gozzo semplice presenta una funzione normale e quindi gli
esami ormonali risultano nella norma mentre all’esame ecografico si osserva un diffuso aumento di dimensioni della ghiandola nel cui contesto
non sono presenti lesioni di tipo nodulare.
Gozzo nodulare e multinodulare non tossico
Si parla di gozzo nodulare quando si rileva la presenza di uno o più noduli
(gozzo uninodulare e multinodulare) nel tessuto tiroideo.
A seconda delle dimensioni dei noduli il gozzo può essere più o meno evidente e presentarsi asimmetrico. In taluni casi esso è rilevabile solo con la
palpazione o mediante l’esame ecografico.
I pazienti con gozzo multinodulare si recano generalmente dal medico per
il riscontro di un aumento volumetrico della tiroide in assenza di sintomi
in quanto il gozzo non tossico (cioè non iperfunzionante) non comporta un
alterato funzionamento della tiroide.
Solo quando il gozzo raggiunge dimensioni maggiori può determinare dei
sintomi compressivi: tosse, difficoltà a respirare (dispnea), a deglutire
(disfagia), senso di peso al collo, e solo più raramente alterazioni del tono
della voce (da compressione del nervo laringeo ricorrente).
36
IL GOZZO TIROIDEO
A volte un gozzo di discrete dimensioni può trascinarsi verso il basso in
virtù del suo stesso peso immergendosi nella parte superiore del mediastino e rendendone difficile l’individuazione all'esame obiettivo (gozzo retrosternale o gozzo immerso).
Evento ancora più raro è il raggiungimento del mediastino inferiore e del
diaframma con compressione della vena cava superiore, dell’aorta o deviazione della trachea (sindrome mediastinica).
Il gozzo asintomatico è generalmente tenuto sotto controllo con esami ecografici ripetuti nel tempo e, nella maggior parte dei casi non richiede
particolari terapie, ma quando i sintomi compressivi diventano rilevanti
può rendersi necessario un intervento chirurgico di tiroidectomia totale
(rimozione completa della ghiandola tiroidea).
Nel caso in cui si sviluppi un ipertiroidismo (per lo sviluppo di aree funzionalmente autonome) o un ipotiroidismo (per il prevalere di aree fredde
o per l’instaurarsi di un processo infiammatorio autoimmune) alla sintomatologia compressiva potrà aggiungersi quella dell’ipertiroidismo o
dell’ipotiroidismo rispettivamente (vedi capitolo su anomalie della funzionalità tiroidea).
Il rischio che nel contesto di un gozzo multinodulare possa insorgere un
carcinoma tiroideo è presente ma non è molto elevato, tale dato sconsiglia
pertanto di effettuare l’intervento di tiroidectomia a scopo preventivo.
La diagnosi di gozzo multinodulare si effettua mediante l’esame obiettivo
che potrà evidenziare la presenza di una tiroide di volume aumentato e di
nodularità nel suo contesto, con gli esami di laboratorio che consentono di
distinguere tra un gozzo non tossico (FT3,FT4 e TSH nella norma) , un
gozzo in ipertiroidismo subclinico (FT3 e FT4 nella norma e TSH lievemente ridotto) e un gozzo tossico (alti valori di FT3 e FT4 e TSH ridotto),
e con l’ecografia che consente di valutare la presenza e la dimensioni dei
noduli, di studiarne la vascolarizzazione e di verificare la presenza di
compressione sulle strutture del collo.
Qualora sia poi necessario è possibile verificare quale sia la natura dei noduli mediante l’agobiopsia che, in caso di gozzo multinodulare , va utilizzata solo in casi selezionati (caratteristiche ecografiche sospette o rapida
crescita di un nodulo) in quanto non è attuabile di routine su tutti i noduli
37
IL GOZZO TIROIDEO
presenti in tale patologia.
La scintigrafia tiroidea è molto utile per verificare la funzionalità dei noduli consentendo di stabilire se essi sono “caldi” ossia iperfunzionanti o
“freddi” ossia ipofunzionanti e se vi sia un’inibizione riflessa della ghiandola a causa dell’eccesso di ormoni prodotto da uno o più noduli iperfunzionanti.
Gozzo nodulare e multinodulare tossico.
Quando uno o più noduli nel contesto di un gozzo multinodulare assumono un’autonomia funzionale (ossia non rispondono più ai meccanismi di
controllo dell’asse ipotalamo-ipofisario)
e iniziano a produrre più ormoni del dovuto, inducendo nel tempo uno stato di
ipertiroidismo , si parla di gozzo multinodulare tossico. In tale situazione
TRH
l’eccesso di ormoni presenti inibisce la
secrezione ipofisaria di TSH e di conseguenza il funzionamento della parte
normale della ghiandola.
In caso di nodulo unico iperfunzionante
TSH
con inibizione del restante parenchima
tiroideo si parla di “adenoma tossico o
morbo di Plummer”.
La sintomatologia in tali casi sarà quella
NODULO
dell’ipertiroidismo (vedi capitolo su anomalie della funzionalità tiroidea).
T3, T4
Molto utili per la diagnosi sono sia gli
esami di laboratorio in cui , nella fase di
iperfunzionante produce un eccesipertiroidismo conclamato si osserverà Ilsonodulo
di ormoni che va ad inibire la produzione
un aumento di FT3 e FT4 ed un TSH di TRH e TSH e quindi la funzionalità della
inferiore a 0,01, sia la scintigrafia tiroi- restante parte della ghiandola sana.
dea che mostrerà uno o più noduli ipercaptanti ed il restante parenchima tiroideo ipocaptante per il fenomeno di
inibizione riflessa sopra descritto.
38
IL GOZZO TIROIDEO
Altre cause di gozzo
Morbo di Basedow (anche detto morbo di Graves o gozzo tossico
diffuso) : questa patologia è la
più comune causa di ipertiroidismo. Nel morbo di Graves,
gli anticorpi prodotti dal sistema immunitario attaccano la
tiroide e la stimolano a produrre un eccesso di tiroxina
(T4). L’eccessiva stimolazione Esoftalmo in un paziente affetto da M. di Basedow
della ghiandola conduce ad un
uniforme aumento di dimensioni della stessa che normalmente non
risulta doloroso. Gli stessi anticorpi possono colpire inoltre i tessuti
posti posteriormente ai globi oculari causando una sporgenza degli
stessi dalle orbite (esoftalmo) ed anche i tessuti molli delle gambe
che appaiono gonfie ed edematose.
Tiroidite di Hashimoto : tale patologia viene trattata più approfonditamente nel capitolo riguardante le tiroiditi, Nella classica tiroidite di
Hashimoto comunque la tiroide risulta diffusamente ingrandita, di
consistenza aumentata e con superficie irregolare. In più del 13% dei
casi, particolarmente negli anziani, l'estrema fibrosi può esitare in un
voluminoso gozzo che può essere confuso con una patologia maligna.
39
IL GOZZO TIROIDEO
Ecografia: Gozzo multinodulare con nodulo dominante a livello del
terzo inferiore del lobo destro.
Scintigrafia: Gozzo multinodulare con multipli noduli
“freddi” il maggiore dei quali si trova a livello del
terzo infero-esterno del lobo destro
40
IL GOZZO TIROIDEO
Ecografia: gozzo con noduli multipli che presentano ecostruttura
“mista” e varie dimensioni
Scintigrafia: Gozzo multinodulare con multipli noduli
“freddi”.
41
IL GOZZO TIROIDEO
Ecografia: gozzo con noduli multipli uno dei quali presenta vascolarizzazione intra e perilesionale.
Scintigrafia: Gozzo multinodulare tossico con multipli
noduli “freddi” ed un nodulo “caldo” iperfunzionante che inibisce parzialmente la ghiandola che quindi
appare scarsamente captante.
42
IL GOZZO TIROIDEO
Ecografia: Nodulo con area necrotica nella sua porzione inferiore
nel contesto di gozzo multi nodulare.
Scintigrafia: Gozzo multinodulare tossico con multipli
noduli “freddi” ed un voluminoso nodulo “caldo”
iperfunzionante con area necrotica nella sua porzione
più bassa che occupa il terzo inferiore del lobo destro
ed inibisce parzialmente la ghiandola.
43
IL GOZZO TIROIDEO
Ecografia Tridimensionale e corrispondente scintigrafia: Adenoma del
Plummer nel contesto del lobo sinistro.
Immagine di fusione tra scintigrafia tiroidea ed ecografia tridimensionale: Adenoma del Plummer nel contesto del lobo destro
che appare ipercaptante ed inibisce completamente la funzionali-
44
IL GOZZO TIROIDEO
Ecografia: piccolo nodulo con caratteristiche ecografiche simili ai
numerosi altri presenti in paziente con TSH ridotto, la scintigrafia
consente di verificare se si tratta di un nodulo “caldo”.
Scintigrafia: Gozzo multinodulare tossico con multipli
noduli “freddi” ed un nodulo “caldo” iperfunzionante alla base del lobo destro che inibisce parzialmente
la restante parte della ghiandola..
45
IL GOZZO TIROIDEO
Ecografia: Nodulo dominante a carico del terzo inferiore del lobo
destro nel contesto di un gozzo multinodulare.
Scintigrafia: Gozzo nodulare con voluminoso nodulo
“freddo” che occupa il terzo infero-esterno del lobo
destro.
46
MALATTIE DELLA TIROIDE
TIROIDITI
47
TIROIDITI
La tiroidite è l’infiammazione della tiroide. Molte ne sono le possibili cause e come tutte le infiammazioni può avere decorso acuto, subacuto o cronico. La ghiandola infiammata può produrre ormoni in eccesso, creandosi
in tal caso una condizione di ipertiroidismo, ma la malattia infiammatoria
può anche determinare danni importanti con distruzione di un numero più
o meno grande di cellule tiroidee (tireociti) e conseguente ipotiroidismo, a
volte definitivo.
In relazione alle possibili cause e alle lesioni che determinano, si distinguono:
Tiroidite infettiva o acuta
Tiroidite di De Quervain o tiroidite subacuta.
Tiroidite di Hashimoto o tiroidite cronica autoimmune
Tiroidite di Riedel o tiroidite lignea
Tiroidite silente e post-partum
Tiroidite infettiva o acuta
È attualmente molto rara. I germi in causa sono in genere stafilococchi o
streptococchi, talora il batterio della tubercolosi. L’infiammazione ha un
decorso acuto e, anche se può dare sintomi e segni lievi o trascurabili, soprattutto nelle forme batteriche e virali sono spesso presenti dolore e febbre, che possono far pensare ad un mal di gola. Il dolore si accentua quando si piega la testa all’indietro o ci si tocca la parte anteriore del collo, che
spesso è tesa e calda; possono associarsi difficoltà nella deglutizione o anche un malessere generale ed una certa agitazione, segni quest’ultimi di un
possibile ipertiroidismo, di solito non grave e transitorio. È possibile, sia
pur raramente, la formazione di ascessi, cioè di raccolte di pus nella
ghiandola (tiroidite suppurativa), con aumento del dolore e della febbre.
Risultati delle indagini di laboratorio e strumentali:
Aumento della VES e dei leucociti neutrofili;
48
TIROIDITI
FT3,FT4 e TSH generalmente nella norma;
All’ecografia presenza di disomogeneità strutturale della ghiandola
che può assumere aspetti di tipo focale nelle zone ascessualizzate.
Tiroidite subacuta (di De Quervain)
La tiroidite di De Quervain è una infiammazione subacuta della tiroide,
generalmente causata da virus in grado di determinare un'attivazione prolungata del sistema immunitario.
I sintomi comprendono l'insorgenza di "mal di gola" (in realtà si tratta di
dolore al collo) con dolorabilità crescente al collo e febbre di grado non
elevato (da 37,8° a 38,3°C). Il dolore al collo si sposta solitamente da un
lato all'altro e può fissarsi in una sola zona, spesso irradiandosi alla mandibola e alle orecchie.
Spesso, i sintomi insorgono a qualche giorno o settimana di distanza da
una faringite o altra infezione delle alte vie respiratorie. I disturbi possono
protrarsi per settimane o anche 2-3 mesi, e costituire così una condizione
di febbricola prolungata la cui causa potrebbe non essere evidenziata facilmente dal paziente e dal medico, se non si considera la possibilità di una
tiroidite subacuta.
Nelle fasi precoci della malattia l'ipertiroidismo (con sintomi come tachicardia, nervosismo, intolleranza al caldo, aumento dell'appetito, diarrea)
è comune a causa del rilascio di ormoni dai follicoli danneggiati. La debolezza e lo stato di debilitazione sono più pronunciati che negli altri disordini tiroidei. All'esame obiettivo, la tiroide è asimmetricamente ingrandita,
indurita e dolente.
Risultati delle indagini di laboratorio e strumentali:
Aumento della VES e dell’α2-globulina plasmatica;
Negli stati iniziali della malattia aumento del T3 e T4 e riduzione del
TSH, dopo alcune settimane si riducono T3 e T4 ed aumenta il TSH
per insorgenza di ipotiroidismo;
Può essere presente una debole positività degli anticorpi anti-tiroidei;
All’ecografia il volume è poco aumentato mentre la struttura del parenchima appare disomogenea con irregolari aree ipoecogene. Al co-
49
TIROIDITI
lor doppler la vascolarizzazione è normale;
La scintigrafia tiroidea dimostra scarsa o assente captazione del tracciante da parte della ghiandola.
Tiroidite di Hashimoto
È la più frequente tiroidite cronica e tra le più comuni cause di ipotiroidismo. Si tratta di una malattia autoimmune, causata cioè da anticorpi diretti
contro la tiroide e da accumulo di linfociti all’interno della ghiandola. E’
più frequente nelle donne tra i 30 ed i 50 anni e può presentarsi in più
membri della stessa famiglia.
La malattia può passare inosservata per lungo tempo ed insorgere con sintomi da ipotiroidismo in quanto gli anticorpi aggrediscono il tessuto tiroideo riducendo la funzionalità globale della ghiandola, in ogni caso data la
lenta e progressiva distruzione della tiroide prima o poi si manifesterà una
carenza degli ormoni.
La tiroidite di Hashimoto può associarsi ad altre malattie autoimmuni per
la presenza di autoanticorpi non solo contro la tiroide ma anche contro altri organi o tessuti. Le donne con tiroidite autoimmune hanno inoltre un
rischio più elevato di tiroidite post-partum
Non vi è invece evidenza che i pazienti affetti da tiroidite di Hashimoto
abbiano anche un rischio più elevato di tumore maligno della tiroide
(linfoma della tiroide, carcinoma papillifero), anche se alcune ricerche
hanno evidenziato che, sia pur raramente, le due malattie possono associarsi.
Risultati delle indagini di laboratorio e strumentali:
TSH, FT3 e FT4 presentano valori normali nei pazienti ancora asintomatici mentre quando vi è una evoluzione verso l’ipotiroidismo
l’FT4 è bassa e il TSH è elevato; nella fase ipertiroidea FT3 e FT4
sono elevati e il TSH è basso;
Gli anticorpi anti-Tg e Anti-TPO sono elevati nell’80% dei pazienti
anche con valori di FT3,FT4 e TSH ancora normali;
All’ecografia tiroidea si osserva aumento o diminuzione di volume
50
TIROIDITI
della ghiandola con struttura parenchimale diffusamente ipoecogena
e disomogenea con aspetto pseudo lobulato associato a setti iperecogeni;
Test di captazione con Radioiodio: bassi valori di captazione confermati anche alla scintigrafia dove la ghiandola appare diffusamente
ipocaptante.
Tiroidite di Riedel
E’ una malattia cronica molto rara, le cui cause sono sconosciute. È caratterizzata da un processo sclero-ialino che tramuta la tiroide in una ghiandola di consistenza lignea, povera di cellule e fibrosa. I sintomi da compressione sulle strutture adiacenti, esofago e trachea, fanno pensare a una
neoplasia; si giunge alla diagnosi tramite esame istologico. I pazienti sviluppano lentamente un ipotiroidismo irreversibile, che va trattato con terapia sostitutiva.
Risultati delle indagini di laboratorio e strumentali:
TSH e FT4 presentano valori normali nei due terzi dei pazienti mentre nella restante parte è presente ipotiroidismo con T4 basso e TSH
alto;
Anticorpi Anti-Tg e anti-TPO sono presenti nel 60-70% dei casi;
Ecografia e Scintigrafia forniscono risultati simili a quelli della tiroidite di Hashimoto;
Tiroidite Silente e Post Partum
La tiroidite post-partum e la tiroidite silente vengono considerate la stessa
entità clinica perché si differenziano solo per il periodo in cui si manifestano: la tiroidite post-partum è infatti una tiroidite silente che si manifesta
2-18 mesi dopo il parto mentre quella silente è tipica dell’età adultaanziana. La tiroidite post-partum interessa circa il 5% delle donne che
hanno avuto una gravidanza. Nel decorso della malattia sono presenti due
fasi: l’ipertiroidismo e l’ipotiroidismo. Nella prima fase la ghiandola subi-
51
TIROIDITI
sce un danno e di conseguenza rilascia nel sangue un eccesso di ormoni
tiroidei (T3 e T4). Questa fase generalmente dura da 2 a 4 mesi e può manifestarsi con vari sintomi quali:
- rapida perdita di peso
- accelerazione del battito cardiaco
- nervosismo ed agitazione
- sudorazione eccessiva
- ipersensibilità al caldo, ecc.
La tiroide può rimanere danneggiata per mesi. se non si ripristina una condizione di normalità, può verificarsi la seconda fase. Durante questa fase,
che può durare fino ad un anno, la tiroide non produce sufficienti ormoni.
In presenza di ridotti livelli di ormone tiroideo, il metabolismo rallenta e
si possono presentare sintomi quali:
- aumento ponderale non associato a variazioni dell’alimentazione
- affaticamento ed astenia
- depressione
- cute secca ed unghie fragili
- perdita di capelli
- aumentata sensibilità al freddo
Risultati delle indagini di laboratorio e strumentali:
FT3 e FT4 mostrano valori elevati nella fase di ipertiroidismo, bassi
nella fase di ipotiroidismo e normali nella fase di eutiroidismo;
Il TSH è soppresso nella fase ipertiroidea, elevato o normale nella
fase ipotiroidea e normale in fase di eutiroidismo;
Gli anticorpi Anti-Tg e anti-TPO sono elevati;
All’ecografia tiroidea si osserva aumento o diminuzione di volume
della ghiandola con struttura parenchimale diffusamente ipoecogena
e disomogenea con aspetto pseudo lobulato associato a setti iperecogeni;
Test di captazione con Radioiodio: bassi valori di captazione confermati anche alla scintigrafia dove la ghiandola appare diffusamente
ipocaptante.
52
TIROIDITI
Morbo di Graves
Questa patologia è la più comune causa di ipertiroidismo. Nel morbo di
Graves, gli anticorpi prodotti dal vostro sistema immunitario attaccano la
tiroide e la stimolano a produrre un eccesso di tiroxina (T4). L’eccessiva
stimolazione della ghiandola conduce ad un uniforme aumento di dimensioni della stessa che normalmente non risulta doloroso. Gli stessi anticorpi possono colpire inoltre i tessuti posti posteriormente ai globi oculari
causando una sporgenza degli stessi dalle orbite (esoftalmo) ed anche i
tessuti molli delle gambe che appaiono gonfie ed edematose.
Risultati delle indagini di laboratorio e strumentali:
FT3 e FT4 mostrano valori elevati ;
Il TSH è soppresso;
Gli anticorpi anti-Tg , anti-TPO ed anti-recettore del TSH sono elevati;
All’ecografia tiroidea si osserva aumento di volume della ghiandola
con struttura parenchimale finemente disomogenea e vascolarizzazione nettamente e diffusamente aumentata;
Test di captazione con Radioiodio: alti valori di captazione confermati anche alla scintigrafia dove la ghiandola appare diffusamente
ipercaptante.
53
TIROIDITI: ECOGRAFIA
Nel morbo di Basedow la tiroide appare aumentata di volume e si presenta
disomogenea con piccole aree ipoecogene.
Al color doppler si osserva una diffusa ipervascolarizzazione della ghiandola
54
TIROIDITI: ECOGRAFIA
Nelle tiroiditi possono anche essere presenti formazioni nodulari come quella
sopra raffigurata che in questo caso appare riccamente vascolarizzata al color
doppler
55
TIROIDITI: SCINTIGRAFIA
L’esame scintigrafico è utile nelle tiroiditi per verificarne lo stato funzionale:
in alto si osserva un caso di tiroidite silente (asintomatica) che mostra una
ridotta captazione del tracciante a causa del danno provocato dagli anticorpi
e della conseguente riduzione della funzione della ghiandola. Nell’immagine
in basso è si po’ osservare l’indagine scintigrafica ottenuta nello stesso paziente a distanza di 6 mesi quando la patologia era in via di risoluzione.
56
MALATTIE DELLA TIROIDE
I TUMORI
57
TUMORI DELLA TIROIDE
I tumori della tiroide sono causati da un’anomala crescita di un gruppo di
cellule della ghiandola e possono essere sia benigni che maligni (in tale
caso si parla di cancro).
Tale patologia non è molto frequente e rappresenta circa l’1% di tutte le
malattie oncologiche, è più frequente nella donna rispetto all’uomo ma nel
sesso maschile essa si manifesta più frequentemente in forma maligna.
Tra i fattori di rischio della malattia sono da citare l’esposizione a radiazioni ionizzanti, in particolar modo in età infantile, e la familiarità.
Nella gran parte dei casi il primo riscontro della malattia avviene con la
scoperta di un nodulo tiroideo (spesso in modo casuale per un esame ecografico fatto per sintomi non connessi alla patologia). E’ importante però
sottolineare che il nodulo solitario non è necessariamente un cancro della
tiroide, si calcola infatti che la presenza di noduli sia rilevabile almeno nel
10% della popolazione e che di tutti i noduli solo il 5-6% sia un tumore
maligno.
Dal momento che spesso la presenza di un carcinoma tiroideo è asintomatica (almeno nella fasi precoci della malattia), i soggetti più a rischio, come ad esempio coloro i quali hanno familiarità per tale patologia
,dovrebbero sottoporsi periodicamente ad un esame ecografico di controllo.
L’ecografia rappresenta quasi
sempre il primo esame diagnostico effettuato dai pazienti con
sospetto nodulo tiroideo; essa
consente infatti di ottenere informazioni diagnostiche molto
utili quali:
Presenza di nodulo solitario o di più noduli: il nodulo singolo è infatti più
spesso sospetto di neoplasia rispetto a quello ri- Ecografia: nodulo tiroideo singolo con margini irregoscontrato in una tiroide lari, all’agoaspirato risulta essere un carcinoma capillifero.
multinodulare specialmente nei maschi;
Dimensioni del nodulo: pur non rappresentando un criterio diagnosti-
58
TUMORI DELLA TIROIDE
co sicuro è buona norma effettuare sempre l’agoaspirato nei noduli
solitari di dimensioni superiori al centimetro;
Caratteristiche ecografiche del nodulo: Anche in questo caso non è
possibile con la sola ecografia caratterizzare un nodulo ma la presenza di margini irregolari in un nodulo ipoecogeno, di micro calcificazioni all’interno della lesione e di aumentata vascolarizzazione orientano maggiormente verso la natura maligna della stessa ed impongono l’esecuzione dell’agoaspirato.
La scintigrafia è utile in caso di nodulo tiroideo solitario in quanto consente di differenziare tra noduli “caldi” e noduli “freddi” . Il nodulo “caldo” è
un nodulo iperfunzionante che solo in una piccola percentuale dei casi
Una delle flow-chart proposte per la gestione del nodulo tiroideo
(circa il 4%) è di natura maligna, il riscontro pertanto di tale patologia
consente di evitare l’esecuzione immediata dell’agoaspirato e di effettuare
controlli ecografici nel tempo. Il nodulo “freddo” può essere invece con
59
TUMORI DELLA TIROIDE
maggiore probabilità un carcinoma (anche se non necessariamente un nodulo freddo rappresenta una lesione maligna) e pertanto richiede
l’esecuzione di un agoaspirato.
L’agoaspirato rappresenta quindi molto spesso l’esame con cui si effettua
la diagnosi di carcinoma tiroideo (vedi capitolo “esami Diagnostici: Agobiopsia”).
I carcinomi della tiroide vengono così
classificati:
Tumore differenziato papillare: e’ il tipo più frequente (circa il 70% dei casi)
ed il meno aggressivo, raramente dà
metastasi a distanza ed i trattamenti disponibili sono molto efficaci. E’ più comune nel sesso femminile ed in giovane età. In considerazione dell’ottima
curabilità la sopravvivenza dei pazienti
è simile a quella della popolazione generale.
Tumore differenziato follicolare: è meno frequente e più aggressivo del precedente (5-10% dei casi) ma le cure
disponibili consentono comunque il Scintigrafia Total Body con I131 in
controllo della malattia ed una buona paziente operato per Carcinoma differenziato della tiroide: si osserva insopravvivenza.
tensa captazione dello iodio a livello
Tumore anaplastico o indifferenziato: di entrambe i polmoni per la presenza
sono piuttosto rari e colpiscono perso- di micro metastasi diffuse e del collo.
ne con età più avanzata; in questi casi
la terapia è meno efficace e la sopravivenza dipende dalla diffusione
della malattia al momento della diagnosi (presenza o meno di metastasi). Le possibilità di guarigione sono comunque scarse.
Tumore midollare: deriva dalle cellule parafollicolari della tiroide
che secernono la calcitonina e che non sono sensibili alle terapie con
iodio radioattivo, per tale motivo è più difficile trattare il residuo
post-chirurgico della malattia e le eventuali metastasi a distanza. La
60
TUMORI DELLA TIROIDE
radicalità dell’intervento è quindi molto importante così come lo
screening genetico in quanto la malattia può avere diffusione a carattere familiare.
Una volta effettuata la diagnosi di carcinoma tiroideo il trattamento di base della patologia è l’intervento chirurgico di tiroidectomia radicale
(rimozione completa della ghiandola tiroide) associato alla rimozione dei
linfonodi del collo sospetti.
Dopo l’intervento occorrerà assumere l’ormone tiroideo per bocca
(Eutirox) per sopperire alla mancanza della funzione della ghiandola.
Per valutare la presenza di eventuale residuo della ghiandola o la presenza
di metastasi a livello dei linfonodi del collo è necessario eseguire una
Scintigrafia Total Body con iodio radioattivo (vedi capitolo “Esami Diagnostici– Medicina Nucleare).
In caso di persistenza di tessuto tiroideo funzionante o di metastasi tiroidee che captano lo iodio radioattivo è possibile eseguire una terapia con
alte dosi di iodio radioattivo che consente di distruggere le eventuali cellule tumorali residue. Tale terapia è molto efficace, non dolorosa e poco rischiosa per il paziente e consente di ottenere molto spesso la completa
guarigione in caso di forme differenziate di carcinoma tiroideo.
Gli esami di laboratorio non sono particolarmente utili in fase di diagnosi
in quanto possono presentarsi perfettamente nella norma mentre assumono
particolare importanza nel controllo dopo l’intervento sia perché consentono di verificare il giusto dosaggio della terapia sostitutiva con Eutirox,
sia perché il dosaggio della Tireoglobulina (che deve avere valori più bassi possibili) consente di tenere sotto controllo l’eventuale progressione
della malattia.
61
TIROIDE E GRAVIDANZA
62
TIROIDE E GRAVIDANZA
Le malattie della tiroide sono le patologie endocrinologiche più frequenti
in gravidanza (0,2 - 0,5%) e nel post-parto (5 - 10%).
La gravidanza comporta una “tempesta ormonale” che non risparmia neppure la tiroide; essa è soggetta infatti ad un aumentato carico funzionale
tiroideo con un incrementato fabbisogno di iodio e pertanto può provocare
la progressione volumetrica di un gozzo nodulare preesistente.
Inoltre le malattie autoimmuni della tiroide (tiroiditi) in gravidanza, per lo
stato di "tolleranza immunologica" che è propria della gestazione, possono
modificare il loro decorso clinico peggiorando nel 1° trimestre, migliorando nel 2° e 3° trimestre e recidivando dopo il parto.
Il principale cambiamento nel bilancio ormonale tiroideo è dovuto
all’aumento della globulina legante la tiroxina (TBG) , la proteina che lega gli ormoni tiroidei e li trasporta nel sangue con conseguente riduzione
della frazione libera degli ormoni. Per compenso tale riduzione aumenta il
TSH che stimola la ghiandola tiroidea alla produzione di T3 e T4.
Si assiste inoltre ad una aumentata escrezione renale di iodio e ad un aumentata attività desiodasica che inattiva gli ormoni tiroidei.
Ne deriva la necessità di una supplementazione iodica alimentare durante
tutto il periodo della gravidanza, sia con integratori multivitaminici contenenti iodio, sia con il sale iodurato, sia con particolari accorgimenti dietetico-alimentari, privilegiando pesce e frutta esotica, ricchi di iodio.
Quando tale carenza non viene compensata o in seguito alla comparsa di
una tiroidite può instaurarsi un ipotiroidismo che deve essere riconosciuto e trattato il più precocemente possibile per non andare incontro a complicazioni (ipertensione gravidica, distacco placentare, basso peso del feto
alla nascita, malformazioni congenite) che possono esporre a gravi rischi
sia la madre che il nascituro.
L’ipotiroidismo neonatale è una condizione per lo più dovuta al mancato
sviluppo della tiroide del bambino e che deve essere riconosciuta e trattata
al più presto possibile per evitare gravi problemi nello sviluppo. Oggi si
effettua di routine uno screening su tutti i nati prima che i segni clinici diventino evidenti ma qualora in un neonato vi siano sintomi quali cianosi,
ittero, pianto rauco, ernia ombelicale, macroglossia (aumento di volume
della lingua) e fontenesse diastasiche (troppo lontane) esso va sempre sospettato.
Nelle pazienti che sono già in terapia sostitutiva per un ipotiroidismo dia-
63
TIROIDE E GRAVIDANZA
gnosticato prima della gravidanza, la richiesta di tiroxina aumenta durante
la gestazione ed il dosaggio da assumere deve essere adeguato. I sintomi
accusati dalle gravide con ipotiroidismo comprendono:
1. eccessiva freddolosità con particolare intolleranza al freddo
2. secchezza con aumentata caduta dei capelli che si presentano ruvidi
3. Facile faticabilità ed astenia ingravescente
4. scarsa capacità di concentrazione
5. parestesie
6. rallentamento dei riflessi osteo-tendinei (soprattutto ritardo del periodo
di rilasciamento muscolare)
La diagnosi di ipotiroidismo in gravidanza è di tipo clinico, e laboratoristico (elevazione del TSH con o senza diminuzione dell'FT4).
In tutte le gravide, alla prima visita, andrebbe pertanto richiesto il dosaggio del TSH e degli AbTPO, specie se vi è familiarità per malattie autoimmuni, per diabete I tipo etc.
L'ecografia inoltre può confermare la diagnosi di tiroidite autoimmune.
Condizione opposta ma altrettanto importante da rilevare è
l’ipertiroidismo.
La causa più frequente di ipertiroidismo in gravidanza è il morbo di Graves (presente in circa l’80-85% dei casi di donne gravide con sintomi di
ipertiroidismo) che si riscontra in circa 1 caso su 1500.
In questi casi non è facile diagnosticare l’ipertiroidismo perché i sintomi
si possono confondere con lo stato ipermetabolico (cioè con un diffuso aumento delle funzioni) indotto dalla gravidanza.
Una forma di ipertiroidismo transitorio e a risoluzione spontanea è causato
dall’innalzamento della gonadotropina corionica (hCG) tipico delle prime
fasi della gravidanza.
I sintomi dell’ipertiroidismo in gravidanza sono generalmente:
1. cute calda e umida, intolleranza al caldo
2. tachicardia
3. aumento PA differenziale
4. iperemesi
5. stanchezza muscolare ed affaticabilità
64
TIROIDE E GRAVIDANZA
6. ansietà.
7. perdita di peso
Per la diagnosi di ipertiroidismo in gravidanza è necessario eseguire esami
di laboratorio (anticorpi anti tiroidei, dosaggio della tireoglobulina e ioduria), e l’ecografia tiroidea. L’esecuzione della scintigrafia tiroidea e la
misurazione della captazione tiroidea con isotopi radioattivi sono controindicati durante la gravidanza.
Una tireotossicosi non trattata in gravidanza può provocare:
a) complicanze materne
ipertensione gravidica
preeclampsia
distacco di placenta
aborto spontaneo
parto prematuro
scompenso cardiaco
Anemia
crisi tireotossica (sebbene rara, può manifestarsi in gravide ipertiroidee non trattate al momento del parto)
b) complicanze fetali-neonatali
basso peso alla nascita per l’età gestazionale
prematurità
morte neonatale
nascita di un feto morto
malformazioni congenite
ipertiroidismo fetale e neonatale.
In gravidanza le scelte terapeutiche per l’ipertiroidismo sono limitate al
trattamento farmacologico e all’intervento di tiroidectomia. Nella maggior
parte delle gravide ipertiroidee l’iperfunzione ghiandolare viene controllata somministrando i farmaci antitiroidei che rappresentano la terapia di
prima scelta. Il ricorso all’intervento chirurgico è limitato a casi eccezionali. L’uso dello iodio radioattivo è assolutamente controindicato.
Nei noduli tiroidei benigni rilevati durante la gravidanza si può usare il
trattamento soppressivo con Eutirox. In caso di nodulo tiroideo con esame
citologico positivo per malignità (tumore di tipo differenziato) è necessa-
65
TIROIDE E GRAVIDANZA
rio l’intervento chirurgico che però può essere ragionevolmente rimandato
al post-partum in quanto la maggior parte dei carcinomi papilliferi scoperti nelle donne in età fertile ha una crescita lenta e scarsa tendenza a dare
metastasi. Per tale motivo rimandare l’intervento di qualche mese non modifica la prognosi di queste neoplasie.
La tiroidite post-partum si manifesta generalmente entro un anno dal
momento del parto ed interessa circa il 5% delle donne che hanno avuto
una gravidanza. Normalmente vi sono 2 fasi nel decorso della malattia:
l’ipertiroidismo e l’ipotiroidismo. Nella prima fase la ghiandola subisce
un danno morfologico e di conseguenza rilascia nel sangue un eccesso di
ormoni tiroidei. Questa fase generalmente dura da 2 a 4 mesi durante i
quali si possono manifestare sintomi di ipertiroidismo (vedi capitolo
“Anomalie della funzionalità tiroidea– Ipertiroidismo”). La tiroide può rimanere danneggiata per mesi e se non si ripristina una condizione di normalità, può verificarsi la seconda fase. Durante questa fase, che può durare fino ad un anno, la tiroide non produce sufficienti ormoni e si possono
pertanto avere sintomi di ipotiroidismo.
66
PREVENZIONE DELLE MALATTIE
TIROIDEE DA CARENZA IODICA
67
PREVENZIONE DELLE MALATTIE
TIROIDEE DA CARENZA IODICA
L’eliminazione dei disturbi provocati da carenza iodica è stato uno dei
principali obbiettivi indicati già dal 1992 dall’OMS (Organizzazione mondiale della Sanità) e dalla FAO (Food and Agriculture Organization of the
United Nations) e, proprio per questo fine, il Ministero della Salute ha iniziato, nel 1997, una campagna di educazione alimentare, promuovendo
l’uso del sale arricchito di iodio.
Successivamente, lo stesso Ministero ha presentato un disegno di legge,
che si è poi tradotto nell’emanazione della Legge n. 55 del 21 Marzo
2005 “Disposizioni finalizzate alla prevenzione del gozzo endemico e
di alte patologie da carenza iodica”.
Lo iodio, sotto forma di ioduro, viene assorbito dalla tiroide e combinato
chimicamente con l’aminoacido tirosina per sintetizzare gli ormoni tiroidei. La carenza di iodio si traduce in diverse patologie, più o meno gravi a
seconda dell’età e del sesso, come l’iper o l’ipoproduzione di ormone tiroideo da parte della ghiandola.
In situazioni di carenza iodica, la tiroide si adatta, riducendo
l’eliminazione urinaria e aumentando il suo volume, creando così la situazione clinica nota come gozzo.
Le patologie derivanti possono risultare più o meno gravi, a seconda
dell’età e del sesso del soggetto affetto. In particolare, il fabbisogno di iodio è più elevato durante la gravidanza e l’età infantile ed, in generale, le
donne sono molto più soggette alle malattie tiroidee con circa il 20% di
probabilità in più rispetto agli uomini.
Una carenza di ormone tiroideo durante la vita fetale e neonatale può avere effetti diversi, fino all’arresto irreversibile della maturazione
dell’encefalo con gravi conseguenze sullo sviluppo intellettivo con conseguente ritardo mentale, sordomutismo e paralisi spastica. Nelle sue forme
più gravi, la carenza iodica può portare a cretinismo, una condizione raramente riscontrata in Europa, ma rimangono tuttavia presenti aree con carenza iodica moderata che comporta deficit cognitivi e neuropsicologici
minori.
Il fabbisogno di iodio, secondo l’OMS (Organizzazione Mondiale della
Sanità), è stimato in circa 150 mg/giorno, mentre la quantità totale presente nel nostro organismo ammonta a circa 15-20 mg.
Tuttavia, la presenza di questo elemento negli alimenti e nelle acque è
molto variabile e spesso troppo scarsa rispetto ai fabbisogni umani. Conte-
68
PREVENZIONE DELLE MALATTIE
TIROIDEE DA CARENZA IODICA
nuto soprattutto nel pesce, lo iodio varia invece nelle verdure a seconda
dei terreni di coltivazione.
Una profilassi iodica può aiutare nella prevenzione del gozzo endemico e
degli altri disordini da carenza iodica. La profilassi consiste in misure
semplici come l’assunzione di sale iodato, cioè sale fortificato con 30 mg
di iodio per chilo.
Il sale da cucina sarebbe di per sé alimento con un discreto contenuto di
iodio, ma questo viene eliminato durante la fase di raffinazione con il lavaggio.
Infatti, il sale che si trova in commercio viene ottenuto per evaporazione
dell’acqua di mare e successivamente sottoposto ad un processo di raffinazione attraverso il lavaggio, appunto, e la successiva aggiunta con sostanze essiccanti per conferirgli le caratteristiche idonee alla sua messa in
commercio.
La donna è più colpita da carenza iodica perché ha un particolare rapporto
fisiologico con la tiroide. Gli estrogeni femminili agiscono favorendo la
eliminazione urinaria dello iodio. Inoltre lo iodio viene eliminato anche attraverso il sangue mestruale. Cosicché
IODIO NEGLI ALIMENTI
(contenuto di iodio in microgrammi per
una maggiore eliminazione dello iodio
100g di alimento)
deve essere compensata da un aumento
Cozze .................................. 110mcg
della sua assunzione attraverso una
Aragosta .............................. 80mcg
giusta alimentazione. Il bilancio nutriPalombo,vongole,acciughe,
zionale tra entrata e uscita dello iodio
Baccalà ............................... 54mcg
Spinaci ................................ 41mcg
dall’organismo femminile in età fertile
Merluzzo,dentice,sogliola ... 30mcg
deve essere sempre in equilibrio. Se la
Riso Integrale...................... 20mcg
Funghi freschi ..................... 18mcg
assunzione alimentare di iodio è carenUova ................................... 14mcg
te ,la eliminazione di iodio con il sanBietole,carota,mela ............. 8mcg
gue mestruale e con l’urina porta ad un
bilancio negativo con la comparsa del
gozzo e di altre gravi patologie,in particolare durante la gravidanza.
La carenza di iodio è così facile da prevenire che sarebbe davvero un delitto lasciare che un solo bambino possa nascere mentalmente handicappato per carenza iodica. E’ necessario conoscere la dose di iodio contenuta
negli alimenti. Inoltre è necessario conoscere il contenuto di tirosina presente negli alimenti. La tirosina è un aminoacido essenziale per la forma-
69
PREVENZIONE DELLE MALATTIE
TIROIDEE DA CARENZA IODICA
zione degli ormoni tiroidei. La prima prevenzione delle malattie tiroidee
la si fa a tavola. La salute della tiroide sta nel piatto quotidiano.
In Italia si ammalano di gozzo circa 6 milioni di persone, più del 10 per
cento della popolazione del nostro paese, e l’impatto economico di questa
malattia è stimato in oltre 150 milioni di euro all’anno. Addirittura, nella
sola popolazione giovanile, il gozzo interessa almeno il 20 per cento delle
persone.
Si capisce pertanto l’importanza della profilassi iodica che ha portato alla
completa eradicazione del gozzo in altri paesi europei, come la Svizzera e
i paesi Scandinavi.
70
ISTITUTO DIAGNOSTICO “P.TIMPANO” Srl
Società Uninominale
Dir. Prof. Demetrio Meduri
C.so Garibaldi 563 – Reggio Calabria
Tel. 0965 813399 – 813440
Fax 0965 21315
LABORATORIO ANALISI CLINICHE
Chimica Clinica - Ematologia - Microbiologia - virologia - Markers Tumorali - Markers Epatite - HIV Ormoni Tiroidei , ipofisari , Surrenalici , Autoanticorpi - Allergologia Rast, Prist - Complesso TORCH
Esami colturali ed antibiogrammi - Prove funzionali da stimolo e da soppressione ecc.
MEDICINA NUCLEARE
SCINTIGRAFIE STATICHE E DINAMICHE, CONVENZIONALI E TOMOGRAFICHE (SPECT)
Scintigrafia tiroidea e Iodocaptazione anche con prove farmacodinamiche - Tomoscintigrafia miocardica con stress
fisico e farmacologico, Angiocardioscintigrafia di primo transito ed all’equilibrio con gate, Angioscintigrafia distrettuale
(epatica, renale ecc), Scintigrafia e tomoscintigrafia epatica e splenica, epatobiliare, epatica con emazie marcate Scintigrafia surrenalica - Cerebrale – Paratiroidea - Ghiandole Salivari - Scintigrafia e tomoscintigrafia Polmonare perfusiva e con indicatore positivo - Mammoscintigrafia - Scintigrafia Renale Sequenziale con radionefrogramma , basale ,
dopo Captopril o Lasix - Scintigrafia scheletrica (Total Body), Scintigrafia ossea trifasica, segmentaria ed articolare Whole Body con I 131 ecc. – Terapia Radiometabolica
RADIOLOGIA
Diagnostica generale, stratigrafica - Mammografia - MOC - Ortopantomografia ecc.
ECOGRAFIA
Tiroidea, Cardiaca, Addominale, Mammaria, Prostatica (sovrapubica e transrettale) ecc.
CARDIOLOGIA
Elettrocardiogrammi – Ecocardiografie - Visite Specialistiche
CENTRO PER LO STUDIO E LA CURA DELLE MALATTIE DELLA TIROIDE
Determinazione RIA ormoni tiroidei ed anticorpi antitiroidei, test di stimolazione e soppressione, prove tracciati con I 131,
scintigrafia tiroidea con I 131 e con 99 Tc con curva da eliminazione, ecografia tiroidea, ecocolordoppler
CENTRO PER LO STUDIO E LA CURA DELLE OSTEOPOROSI
Densitometria ossea computerizzata Total body , Determinazione RIA Calcitonina, Calcemia, Fosforemia, Fosfatasi alcalina, Idrossiprolinuria, Test da carico con calcitonina, Scintigrafia ossea con Gamma-camera con tecnica Whole-body
per la ricerca di microfratture e valutazione dell’attività metabolica del tessuto osseo.
CENTRO DI DERMATOLOGIA
In collaborazione con l’ I.D.I. di Roma
CENTRO DI ONCOLOGIA MEDICA
In collaborazione con l’ ISTITUTO EUROPEO DI ONCOLOGIA diretto dal Prof. Umberto Veronesi
SENOLOGIA : dr. Paolo VERONESI
POLIAMBULATORIO SPECIALISTICO
(non convenzionato)
Medicina interna - Endocrinologia - Cardiologia - Ginecologia - Urologia - Proctologia - Senologia
Dermatologia - Pneumologia - Oculistica - Otorinolaringoiatria – Chirurgia, Allergologia, Neurochirurgia, Angiologia
APERTO ANCHE IL SABATO – CONVENZIONATO S.S.N.
71