Diuretici
Università degli studi di Cagliari
Facoltà di Medicina e Chirurgia
Dipartimento di Neuroscienze”B. B. Brodie
Sezione Farmacologia Clinica
Prof.ssa Maria Del Zompo
1
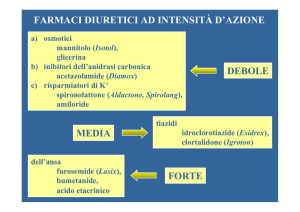
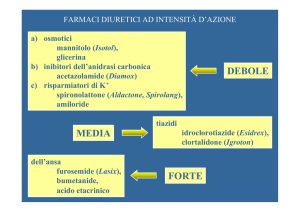
Diuretici
• Inibitori dell’anidrasi carbonica
• Diuretici osmotici
• Tiazidici e congeneri
• Diuretici dell’ansa
• Diuretici risparmiatori di potassio
• Antagonisti dei recettori per i
mineralcorticoidi
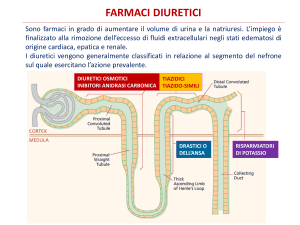
I diuretici aumentano la velocità del flusso urinario e l’escrezione di
ioni sodio, per questo possono essere utilizzati per ripristinare il
volume e la composizione dei liquidi corporei in diverse situazioni
cliniche: ipertensione, insufficienza renale e cardiaca, sindrome
nefrosica e cirrosi.
2
Inibitori dell’anidrasi carbonica
escrezione urinaria di HCO3pH urinario con conseguente acidosi metabolica
aumento del rilascio di Na+ e Cl - nell’ansa di Henle (con successivo
riassorbimento della maggior parte del Cl- e di una parte del Na+)
escrezione di K + conseguente al maggiore rilascio di Na+ nella zona
distale del nefrone
rilascio di soluti dalla macula densa
resistenza arteriola afferente, riduzione del flusso renale e velocità di
filtrazione glomerulare
3
3
Tubulo convoluto prossimale
Na+
Na+
ATP
Na+
K+
Na+
HCO3- + H+
H+ + HCO3-
K+
HCO3-
Inibitori AC
H2CO3
+
H2CO3
AC
H2O + CO2
AC
CO2 + H2O
Meccanismo d’azione degli inibitori dell’anidrasi carbonica
Le cellule epiteliali del tubulo prossimale sono ricche di anidrasi carbonica,
enzima zinco-dipendente localizzato nelle membrane luminali e basolaterali e
nel citoplasma. Questo enzima svolge un ruolo chiave nel riassorbimento del
NaHCO3 e nella secrezione acida. Nel tubulo prossimale l’energia libera del
gradiente del sodio determinata dalla pompa basolaterale del sodio, viene
utilizzata da un antiporto Na-H (scambiatore sodio-idrogeno) nella membrana
luminale per trasportare H nel lume tubulare in cambio di sodio. Nel lume, l’H si
combina con HCO3 filtrato per formare H2CO3 che rapidamente si dissocia in
CO2 e acqua in presenza di anidrasi carbonica (che accelera questo processo di
migliaia di volte) nell’orletto a spazzola. La CO2 lipofila diffonde rapidamente
attraverso la membrana luminale all’interno della cellula dove reagisce con
l’H2O per formare H2CO3 ad opera dell’anidrasi carbonica citoplasmatica.
L’attività continua dell’antiporto Na+-H+ mantiene bassa la concentrazione di
intracellulare di protoni, in modo che l’H2CO3 si ionizzi spontaneamente
formando H+ e HCO3- e si crei un gradiente elettrochimico per HCO3- nella
membrana basolaterale. Questo gradiente elettrochimico viene utilizzato da un
simporto per Na+-HCO3- nella membrana baso laterale per trasportare NaHCO3
nello spazio interstiziale. L’effetto risultante è il trasposto di NaHCO3 dal lume
del tubulo allo spazio interstiziale seguito dal passaggio di acqua
(riassorbimento isotonico). La rimozione di acqua aumenta la concentrazione di
Cl- nel lume del tubulo e di conseguenza l’anione si diffonde secondo gradiente
di concentrazione nello spazio interstiziale per via paracellulare. Gli inibitori
dell’anidrasi carbonica determinano un blocco quasi totale del riassorbimento di
NaHCO3 nel tubulo prossimale. A causa di una presenza massiccia di inibitori
dell’anidrasi carbonica a livello tubulare è necessario inibire un gran numero di
enzimi per rilevare un effetto sull’escrezione degli elettroliti. Il tubulo prossimale
è il principale sito d’azione di questi enzimi che sono però coinvolti anche nella
secrezione degli acidi titolabili del sistema dei dotti collettori dove è coinvolta
una pompa protonica, questo sito costituisce un sito d’azione secondario per
questi farmaci.
4
Inibitori dell’anidrasi carbonica
Usi terapeutici
•
Edema in associazione ad altri farmaci
•
Glaucoma
•
Epilessia
Effetti collaterali
•
Mielodepressione
•
Reazioni allergiche
•
Sonnolenza e parestesie
•
Encefalopatia epatica
•
Formazione di calcoli e coliche ureterali
•
Aggravamento acidosi metabolica e respiratoria
Alcalinizzazione
urine
Nel trattamento dell’edema gli inibitori dell’anidrasi carbonica sono
poco utili per la rapida insorgenza di tolleranza, dopo pochi giorni
dall’inizio della somministrazione si riduce l’escrezione renale di
bicarbonati e quindi dell’effetto diuretico. Il glaucoma ad angolo
aperto è forse la patologia nella quale tali farmaci sono più
utilizzati. L’acetazolamide è utile anche come farmaco
antiepilettico, ma la rapidità di insorgenza della tolleranza ne limita
di fatto la possibilità d’impiego.
Sono descritti effetti tossici legati alla struttura sulfonamidica come
allergie, depressione midollare, tossicità renale e cutanea; ridotta
escrezione di ioni ammonio con iperammoniemia, precipitazione di
Sali di calcio fosfato nelle urine alcaline con formazione di calcoli,
peggioramento di una acidosi metabolica o respiratoria, ridotta
escrezione di basi organiche deboli.
5
5
Diuretici osmotici
dell’osmolarità quando si trovano nel circolo sanguigno e nel lume
tubulare
Isosorbide
OH
Glicerolo
OH
O
HO
O
OH
OH
Mannitolo
OH
OH
Urea
OH
O
HO
HO
OH
2HN
NH2
Sono farmaci filtrati spontaneamente e non riassorbiti a livello
tubulare. Possono innalzare, se somministrati a dosi abbastanza
elevate, l’osmolarità plasmatica e tubulare.
6
Diuretici osmotici
Effetto a livello dell’ansa di Henle
Diuretici osmotici
nel sangue
Aumento del
volume urinario
Ridotta viscosità
del sangue
Aumentata osmolarità
del sangue
Ridotto richiamo di
acqua dal tratto
discendente dell’ansa
Acqua attirata
nei tessuti
Ridotta liberazione
di renina
Ridotta ipertonia
della midollare renale
Incremento del flusso
ematico renale
L’effetto dei diuretici osmotici si ritiene sia dovuto principalmente
alla riduzione dell’ipertonia midollare.
•
Aumento dell’escrezione urinaria di Na+, K+, Ca+, Mg+, Cl-,
HCO3- e fosfati
•
Aumento del flusso renale
7
Diuretici osmotici
Effetto a livello del tubulo contorto prossimale
Diuretico filtrato
Aumentata osmolarità
Nel lume tubulare
Ridotto
Riassorbimento di Na+
Acqua richiamata
dai tessuti
Diluizione dei liquidi
contenuti nel lume
Diminuita concentrazione
del Na+
L’effetto dei diuretici osmotici si ritiene sia dovuto principalmente
alla riduzione dell’ipertonia midollare.
•
Aumento dell’escrezione urinaria di Na+, K+, Ca+, Mg+,
Cl-, HCO3- e fosfati
•
Aumento del flusso renale
8
Diuretici osmotici
Usi terapeutici
Effetti collaterali
•
Glaucoma acuto
•
Edema polmonare
•
Edema cerebrale
•
Iponatriemia
•
Necrosi tubulare acuta
•
Cefalea
•
Sindrome da squilibrio da dialisi
L’uso clinico più frequente dei diuretici osmotici è legato alla rapida
riduzione della pressione endocranica e oculare. Vengono anche
comunemente utilizzati in caso di insufficienza renale acuta: la
diluizione delle sostanze tossiche presenti nel lume tubulare e la
rimozione del materiale ostruente i tubuli incrementano la
filtrazione glomerulare con miglioramento della funzionalità renale.
Un’altra indicazione è quella del trattamento della sindrome da
squilibrio dialitico che si manifesta nel paziente emodializzato. Tale
sindrome è causata dall’ipertono tessutale che si manifesta
durante la veloce rimozione dialitici dei soluti. La ipertonicità del
sangue causata dai diuretici osmotici può controbilanciare la
situazione.
Il problema maggiore legato all’utilizzo dei diuretici osmotici è
legato all’espansione del volume extracellulare causato dal
richiamo d’acqua dal compartimento cellulare. Nei pazienti affetti
da insufficienza cardiaca l’aumento della volemia può causare
l’insorgenza di edema polmonare acuto. È frequente la comparsa
di iponatriemia, cefalea, nausea e vomito.
9
9
Diuretici tiazidici
• Blocco del simporto Na+-Cl• Basso dosaggio se in monoterapia
H
R
R
N
CH
N
S
H2NO2S
O
R
O
Le benzotiadiazepine (tiazidi) ed i diuretici ad esse correlati sono
gli antipertensivi maggiormente usati negli Stati Uniti. In questa
classe rientrano anche farmaci che pur non essendo
benzotiadiazepine possiedono una configurazione strutturale e
funzioni molecolari simili ai composti originali.
L’attenuazione dell’effetto kaliuretico caratteristico dei tiazidici può
essere ottenuta grazie all’impiego di farmaci in grado di bloccare i
canali per il Na+ nel tratto terminale del tubulo distale e nel dotto
collettore (amiloride e triamterene), oppure mediante l’inibizione
dell’azione
dell’aldosterone
(spironolattone).
L’apporto
supplementare per via orale di potassio alle dosi uguali non ha la
stessa efficacia degli agenti risparmiatori di K+. Gli effetti diuretici e
ipotensivi di questi farmaci aumentano notevolmente se
somministrati in associazione, quindi è opportuno iniziare a bassi
dosaggi.
La maggior parte dei pazienti risponde alla terapia con tiazidici con
una riduzione pressoria che si verifica nell’arco di 2-4 settimane.
10
Lume
Spazio interstiziale
Na+ (1)
K+
(1)
Cl-
K+
K+
(2)
ATP asi
Na+
(3)
Na+
Inibitori del
simporto Na+-Cl-
Meccanismo d’azione dei diuretici tiazidici
Inibizione del trasporto di Na-Cl nel tubulo contorto distale. Il
trasporto è potenziato da una pompa del sodio localizzata nella
membrana baso-laterale. L’energia del gradiente elettrochimico di
Na+ è sfruttata dal simporto Na-Cl nella membrana luminale che
trasporta l’anione nella cellula epiteliale contro gradiente
elettrochimico. Il Cl esce poi passivamente dalla membrana basolaterale mediante un canale specifico. I diuretici tiazidici inibiscono
il simporto Na-Cl probabilmente competendo con il sito di legame
per il Cl.
L’effetto è un aumento dell’escrezione di Na e Cl. Tuttavia hanno
un efficacia moderata (l’escrezione massima del carico filtrato di
Na è solo del 5%) perché circa il 90% del carico filtrato è
riassorbito prima di raggiungere il tubulo contorto distale.
Determinano un aumento dell’escrezione di K per un maggior
rilascio di Na nel tubulo distale.
11
Diuretici tiazidici
Effetti collaterali
•
Rari su SNC, gastrointestinali, ematici e cutanei
•
Disfunzioni sessuali
•
Anomalie del bilancio idrosalino
•
Riduzione della tolleranza al glucosio
•
Aumento dei livelli plasmatici di colesterolo LDL
L’impotenza sessuale è l’effetto che più frequentemente risulta fastidioso.
Possono indurre iperuricemia e manifestare la gotta.
La deplezione di potassio è dose dipendente in un ampio intervallo di dosaggio.
Tale deplezione può aumentare il rischio di aritmia ventricolare, come quella
indotta da chinidina, dovuta ad anomala ripolarizzazione ventricolare che è
potenziata da farmaci che causano deplezione di potassio. La deplezione di
potassio può influenzare la fibrillazione ventricolare, principale causa di morte
cardiaca improvvisa e fattore che maggiormente contribuisce alla mortalità
cardiovascolare nei pazienti sottoposti a trattamento antipertensivo. In uno
studio caso-controllo condotto su pazienti affetti da ipertensione è stata rilevata
una correlazione positiva tra dose di diuretico e morte cardiaca improvvisa ed
una correlazione inversa tra l’impiego di un’associazione con agenti
risparmiatori di potassio e morte cardiaca improvvisa.
L’ipertrofia ventricolare sinistra è un fattore fortemente predittivo di un aumento
di incidenza di morte cardiaca in pazienti affetti da ipertensione. I tiazidici sono
dotati di un’efficienza inferiore a quella di altri farmaci antipertensivi per la
riduzione di tale ipertrofia.
I tiazidici determinano innalzamento della emoglobina glicosilata in pazienti con
diabete mellito, non sono quindi di prima scelta per i pazienti diabetici, mentre gli
ACE inibitori ritardano il deterioramento della funzionalità renale nei diabetici.
Tutti i tiazidici simili sono in grado di passare la placenta, ma non si sono visti
effetti diretti sul feto. Si può comunque avere ipoperfusione della placenta.
Hanno invece la capacità di passare nel latte.
12
Diuretici tiazidici
Usi terapeutici
•
Ipertensione arteriosa
•
Insufficienza cardiaca
•
Nefrolitiasi cardiaca
•
Nefrolitiasi calcica
•
Osteoporosi
•
Diabete insipido nefrogeno
•
Intossicazione da bromo
•
Edemi da patologie epatiche e renali
13
Diuretici dell’ansa
escrezione urinaria di Na+ e Clescrezione di Ca2+ e Mg2+
inibiscono l’anidrasi carbonica
escrezione di K+
escrezione di acido urico (in acuto)
flusso renale
stimolano il rilascio di renina
I diuretici dell’ansa provocano un notevole aumento dell’escrezione urinaria pari
al 25% circa del carico filtrato di Na+. L’annullamento della differenza di
potenziale transepiteliale determina anche una maggiore escrezione di Ca2+ e
Mg2+. Alcuni diuretici dell’ansa a struttura sulfamidica come la furosemide
manifestano una debole attività di inibizione dell’anidrasi carbonica. Questa
proprietà da aumentare l’escrezione di HCO3- e fosfati. L’aumentata escrezione
dello ione K+ si ritiene sia invece dovuta al maggiore rilascio di Na+ dal tubulo
distale (vedi inibitori del canale del sodio). In acuto i diuretici dell’ansa
aumentano l’escrezione dell’acido urico, mentre la somministrazione cronica ne
riduce l’escrezione, questo effetto si ritiene sia dovuto all’aumentato trasporto
nel tubulo prossimale conseguente alla deplezione di liquidi con un maggiore
riassorbimento di acido urico e alla competizione fra acido urico e diuretico per il
meccanismo di trasporto degli acidi organici nel tubulo prossimale con minore
escrezione di acido urico. Bloccando il trasporto Na-Cl i diuretici impediscono la
formazione di un interstizio ipertonico midollare e la produzione di urina
ipertonica se vi è carenza idrica.
L’aumento del flusso renale si ritiene sia dovuto ad un coinvolgimento delle
prostaglandine anche se il meccanismo non è certo e probabilmente i FANS
diminuiscono l’effetto dei diuretici dell’ansa sul flusso renale proprio per questo
motivo. L’aumentato rilascio di renina è dovuto all’interferenza del trasporto del
Na-Cl nella macula densa che , se si verifica una deplezione di liquidi, si
determina l’attivazione riflessa del sistema nervoso simpatico e la stimolazione
del meccanismo dei barocettori renali. Il rilascio di renina potrebbe anche
essere mediato dalle prostaglandine.
14
14
Inibitori del simporto
Na+-K--2Cl-
Lume
Spazio interstiziale
(1)
Na+
Cl- (2)
(1)
ClK+
K+
(2)
K+
ATP asi
(3)
K+
Na+
Na+
(1)
(1)
Cl(+)
70 mV
(-)
(-)
(+)
60 mV
Ca2+
Mg2+
(+)
(-)
10 mV
Meccanismo d’azione dei diuretici dell’ansa
Il simporto Na-K-Cl sfrutta l’energia liberata dal gradiente elettrochimico di Na
determinato dalla pompa del sodio nella membrana basolaterale e trasporta
contro gradiente K e Cl all’interno della cellula. I canali del K nella membrana
luminale costituiscono una via di conduzione per il riciclo apicale di questo
catione mentre i canali per il cloro della membrana basolaterale consentono la
fuoriuscita di questo ione. Le membrane luminali possiedono solo canali per il K,
la membrana basolaterale invece possiede canali sia per il K che per il Cl
facendo sì che il versante del lume risulti positivo rispetto allo spazio
interstiziale. Questa differenza di potenziale positiva verso il lume respinge i
cationi (Na, Ca e Mg) e traina il flusso paracellulare di questi ioni verso lo spazio
interstiziale. Questi simporti bloccano il trasporto di questi sali nell’ansa di
Henle.
I diuretici dell’ansa bloccano il simporto Na-K-Cl nel tratto ascendente dell’ansa
di Henle. Sono molto efficaci, per questo detti drastici, per due motivi
1. circa il 25% del carico di sodio filtrato normalmente viene riassorbito in questo
segmento
2. i segmenti del nefrone a valle del tratto ascendente non possiedono la
capacità di riassorbimento necessaria a recuperare il flusso escreto in uscita.
15
Diuretici dell’ansa
Usi terapeutici
•
Edema polmonare acuto
•
Scompenso cardiaco cronico
•
Ipertensione arteriosa
•
Edema nella sindrome nefrosica
•
Edema e ascite da cirrosi epatica
•
Diuresi forzata per sovradosaggio farmaci
•
Ipercalcemia
•
Edema in corso di insufficienza renale cronica
•
Iponatriemia fatale
16
16
Diuretici dell’ansa
Effetti collaterali
•
•
•
•
•
Iponatriemia/deplezione del volume di •
liquidi extracellulari
•
Alcalosi ipocloremica
•
Ipokaliemia (aritmie cardiache)
•
Ipomagnesiemia
•
Ipocalcemia
Ototossicità
Iperuricemia
Iperglicemia
Aumento LDL, trigliceridi
Eruzioni cutanee , fotosensibilità
Le reazioni avverse da diuretici dell’ansa sono legate
principalmente all’alterazione del bilancio idrosalino. Un eccessivo
utilizzo di diuretici dell’ansa può causare una grave carenza di Na+
nell’organismo che si può manifestare come iponatriemia e/o
deplezione del volume di liquidi extracellulari associata ad
ipotensione, minore GFR, collasso circolatorio, trombolisi e, in
pazienti affetti da malattie epatiche encefalopatia epatica. Se
l’apporto dietetico di K+ non è sufficiente si può manifestare
ipokaliemia e ciò può indurre aritmie cardiache in particolare modo
nei pazienti che assumono glicosidi cardioattivi, la carenza di Mg2+
può causare aritmie e l’ipocalcemia rari casi di tetano.
L’ototossicità che si manifesta con ronzii, disturbi dell’udito, sordità
, si ritiene che l’ototossicità possa essere causata dalla
modificazione del trasporto degli elettroliti che modifica la
composizione dell’endolinfa.
17
17
Diuretici risparmiatori di potassio
•
Inibitori dei canali per il sodio nell’epitelio renale
•
Blocco del canale e iperpolarizzazione della membrana luminale
•
Riduzione della velocità di eliminazione del K+, H+, Ca+ e Mg+
Appartengono a questa classe tutti i diuretici accomunati dalla
capacità di ridurre l’escrezione di potassio e quindi in grado di
causare iperkaliemia.
18
(+)
60 mV
(-)
(-)
Cellula principale
(+)
75 mV
15 mV
(-)
(+)
Cellula principale
K+
K+
Na+
Na+
+
(2) K
ATP asi
(3)
Na+
Inibitori dei canali per il Na+
Cellula intercalare di tipo A
H+
HCO3-
H+
(1)
HCO3-
ATP asi
Anidrasi
carbonica
H2CO3
Cl-
(1)
CO2 + H2O
Lume
CO2 + H2O
Cl-
Spazio interstiziale
Cellula principale
Meccanismo d’azione dei diuretici risparmiatori di potassio
Risparmiatori di potassio: inibitori dei canali per il sodio nel tubulo distale
e dotto collettore, triamterene e amiloride e spironolattone che è
antagonista dell’aldosterone.
Sono farmaci ad attività antikaliuretica. Nel tubulo distale finale e nel
dotto collettore le cellule principali presentano sulla membrana luminale
un canale per il Na+ che ne permette l’ingresso nella cellula, secondo il
gradiente elettrochimico creato dalla pompa per il Na+ nella membrana
basolaterale. La maggiore permeabilità del Na+ al lato luminale provoca
la depolarizzazione di questo lato e non di quello basolaterale
determinando così una differenza transepiteliale negativa. Ciò facilita
l’escrezione di K+ nella membrana luminale. Gli inibitori dell’anidrasi
carbonica, i diuretici dell’ansa e i tiazidici fanno aumentare il rilascio del
Na+ nell’ultima parte del tubo distale e nel dotto collettore con
incremento dell’escrezione di H+ e K+. La maggiore concentrazione di
Na+ nel lume del nefrone distale determina un aumento della
depolarizzazione della membrana luminale e facilita l’escrezione del K+.
Il blocco del canale al sodio iperpolarizza la membrana luminale e riduce
il voltaggio transepiteliale negativo verso il lume. Poiché la differenza di
potenziale negativa verso il lume si oppone di norma al riassorbimento
dei cationi e ne facilita l’eliminazione, la minore negatività di questo
voltaggio riduce la velocità di escrezione di K+, H+, Ca+ e Mg2+.
19
Diuretici risparmiatori di potassio
Usi terapeutici
•
Mantenimento dei normali valori plasmatici di K+ in combinazione con altri
diuretici
Effetti collaterali
•
Iperkaliemia
•
Riduzione tolleranza al glucosio
•
Fotosensibilizzazione
•
Deficit di acido folico
•
Nefriti interstiziali e calcoli renali
•
Nausea, vomito, diarrea, cefalea
Deficit di acido folico da triamterene antagonista debole dell’acido
folico.
20
20
Antagonisti dei recettori per i
mineralcorticoidi
•
Blocco del canale e iperpolarizzazione della membrana luminale
•
Riduzione della velocità di eliminazione del K+, H+, Ca2+ e Mg+
dipendenti dai livelli di aldosterone
•
Spironolattone
•
Canrenone
•
Canreonato di potassio
21
Tubulo convoluto distale
Aldosterone
Nucleo
R
Antagonisti
dell’aldosterone
mRNA
ATP
AIP
Na+
ATP
Na+
K+
Mitocondri
Lume
Na+
K+
ATP
Spazio interstiziale
Meccanismo d’azione degli antagonisti dei recettori per i
mineralcorticoidi
Le cellule epiteliali del tubulo distale finale e del dotto collettore
contengono recettori per i mineralcorticoidi citoplasmatici con
elevata affinità per l’aldosterone. Questo recettore appartiene alla
famiglia dei recettori per gli ormoni steroidei, ormoni tiroidei.
L’aldosterone entra nella cellula epiteliale
della membrana
basolaterale si lega al recettore con il quale forma un complesso
che si lega a specifiche sequenze del DNA e regola l’espressione
di varie proteine. Queste proteine attivano canali e pompe del
sodio silenti già presenti nella membrana cellulare, con aumento
della conduttanza per il sodio che determina una maggiore forza di
traino per la secrezione di K+ e H+ nel lume del tubulo.
22
22
Antagonisti dei recettori per i
mineralcorticoidi
Usi terapeutici
•
Mantenimento dei normali valori plasmaticidi K+ in combinazione con
altri diuretici
•
Iperaldosteronismo primario
•
Edema refrattario associato ad iperaldosteronismo secondario
Reazioni avverse
•
Iperkaliemia
•
Ginecomastia, impotenza, riduzione della libido, irsutismo, irregolarità
del ciclo mestruale
•
Diarrea, gastrite, emorragie GI
23
23