PAG EL L A D’ ES AME
La scala dei grigi
rivela le patologie intestinali
Marina Bosisio
L’ultrasonografia dell’intestino viene proposta
nella patologia enterica per evitare le radiografie
e l’endoscopia, che resta comunque il gold standard
soprattutto quando biopsia ed esame istologico
sono necessari per la diagnosi definitiva.
L
BOX 1
’impiego degli ultrasuoni nell’esplorazione
del tubo digerente è ostacolato dalle caratteristiche dell’organo: è cavo, contiene aria, è dotato di movimenti peristaltici ed è comprimibile.
Tutto ciò rende difficile la lettura e l’interpretazione delle immagini, soprattutto per l’organo
sano. La presenza di una patologia, infatti, modifica queste caratteristiche rendendo l’intestino
più analizzabile anche con l’ecografia: la parete
dell’organo si ispessisce (riducendo il lume e
quindi la quantità d’aria in esso contenuta), risulta meno elastica e comprimibile e infine si riduce la peristalsi. La disponibilità di apparecchiature dotate di trasduttori ad alta frequenza
per l’utilizzo anche nella patologia intestinale
(O’Malley 2003), insieme all’esperienza dell’operatore, sono le premesse per effettuare
l’esame.
Il millefoglie digerente
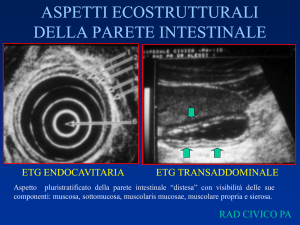
L’intestino è caratterizzato da un’immagine
ecografica in cui si alternano cinque strati.
La parte più superficiale della mucosa
(quella a contatto col lume) è iperecogena.
La parte più esterna della mucosa, è poi uno
strato ipoecogeno, seguito da un altro
strato iperecogeno che corrisponde alla
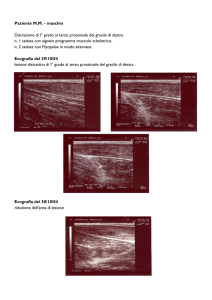
La freccia indica una lesione nello
sotto mucosa. Infine si trova uno strato strato ipoecogeno. La lesione è a
carico del secondo strato.
ipoecogeno, che è la parte muscolare, e lo
strato iperecogeno più esterno, che è la sierosa con il grasso periviscerale. Lo spessore medio della parete intestinale è di 5 millimetri, ma fino a 7 millimetri viene considerato ancora
normale; un ispessimento della parete maggiore di 1 centimetro è suggestivo di neoplasia.
L’ecografia è indicata nei pazienti per i quali è
rischiosa un’endoscopia, come i soggetti con
pluripatologia o con grave deficit respiratorio
o che non tollerano il carico di lassativi della
preparazione alla colonscopia.
DELIMITARE I CAMPI D’USO
Nell’ambito della patologia intestinale, gli ultrasuoni vengono usati per la diagnosi differenziale dei casi dubbi di appendicite acuta
(soprattutto nei bambini), per quella di morbo
di Crohn e quella di celiachia.
La diagnosi differenziale di appendicite acuta
con ultrasuoni appare particolarmente interessante nei bambini, che nel 30-50 per cento
dei casi presentano una forma atipica. Con
l’esame è possibile evitare interventi chirurgici
inutili e ridurre l’impiego della TC con il suo
carico di radiazioni (Brennan 2006). La diagnosi di appendicite è confermata se si visualizza un’appendice distesa (diametro superiore
a 6 millimetri) e non comprimibile, la presenza
di appendicoliti, di fluido pericecale o periappendicolare e l’aumentata ecogenicità della
parete appendicolare (secondaria all’infiammazione). L’American College of Radiology
consiglia di effettuare lo screening con ecografia in tutte le appendiciti sospette, a meno
che non si tratti di soggetti obesi, caso in cui
è raccomandato l’impiego della TC (Terasawa
2004). Revisioni e metanalisi sul confronto
tra ecografia e TC nella diagnosi di appendicite acuta concludono che la TC ha una sensibilità significativamente maggiore degli ultrasuoni: 94 vs 83 per cento negli adulti e 94
vs 88 per cento nei bambini.
Diagnosing intestinal
pathology
Nei bambini, però, per il carico di radiazioni che
la TC comporta, è comunque consigliabile l’ecografia: è stato, infatti, calcolato che, sottoponendo a ecografia invece che a TC 10.000 bambini, si risparmiano 13 futuri tumori a fronte di
280 falsi negativi per appendicite, mentre negli
adulti, a fronte di 480 falsi negativi per appendicite, si risparmierebbero solo due tumori (Doria 2006). Anche per la diagnosi di appendicite, la validità dell’ecografia è dipendente
dalla capacità dell’operatore di comprimere
efficacemente le anse intestinali per spostarle
e visualizzare correttamente l’appendice; se si
usa la tecnica color doppler, si può vedere un
suo eventuale aumento di perfusione. L’esame
può risultare falsamente negativo se l’appendice è retrocecale, se c’è perforazione con gangrena, se l’interessamento è limitato al fondo,
se c’è meteorismo o se il paziente è obeso.
Occhio Clinico 2007;
7: 14
Key words intestine; ultrasonography
Summary
An ultrasound scan of the
intestine is suggested in
intestinal pathology, in
particular appendicitis,
Crohn’s disease, celiac disease, in order to avoid xrays and endoscopy. The
latter, however, are still the
gold standard, especially
when a biopsy and histological test make a definitive diagnosis possible.
ECHI DI ENTERITI CRONICHE
Nel morbo di Crohn, l’infiammazione e la fibrosi producono uno scompaginamento della
normale stratificazione e l’ispessimento della
parete intestinale causa una rima anecogena
che contorna l’iperecogenicità centrale. Le stenosi vengono viste come ispessimento marcato,
con un lume ristretto iperecogeno, dilatazioni e
iperperistalsi dei tratti sani adiacenti. La sensibilità e la specificità diagnostica dell’ecografia
intestinale nel morbo di Crohn si aggirano rispettivamente intorno al 75-94 per cento e al
67-100 per cento nelle varie casistiche. Tale
variabilità dipende dalla struttura in cui l’esame
è stato effettuato e dal cut off stabilito (3 o 4
millimetri) per definire aumentato lo spessore
della parete intestinale (Fraquelli 2005). Se i
dati pubblicati derivano da studi multicentrici
la sensibilità si riduce, a dimostrazione di
quanto la procedura sia operatore dipendente.
L’ecografia può essere utile per vedere gli
ascessi nelle fasi conclamate della malattia ed
è particolarmente sensibile nel trovare lesioni
localizzate nel tratto terminale del piccolo intestino, mentre deve essere ancora confermato
il suo ruolo nel monitoraggio dell’evoluzione
della patologia (Ambrosini 2007). Nemmeno
l’uso del Doppler, pur dimostrando un aumento di flusso, è in grado di mettere in relazione questo dato con la clinica: di conseguenza l’esame non è utile per valutare la
risposta alla terapia. La metanalisi di un
gruppo italiano ha affermato che il ruolo attuale degli ultrasuoni nella diagnosi del morbo
nel Crohn dipende dalla prevalenza della malattia nella popolazione, cioè dalla probabilità
pre test che si possa trattare di Crohn. Quando
in un paziente tale probabilità è bassa, trovare
uno spessore pari o inferiore ai 3 millimetri
esclude la malattia. Quando è invece alta, uno
spessore di 4 millimetri viene considerato segno di conferma diagnostica. Ora si sta anche
valutando l’utilità dell’ecografia nel monitoraggio postchirurgico: la persistenza di un aumento di spessore della parete potrebbe essere
segno di tendenza alla recidiva (Maconi 2006).
L’OMBRA SCURA
DELL’INTOLLERANZA AL GLUTINE
Infine, un ulteriore campo d’impiego è la celiachia, il cui gold standard diagnostico resta
comunque la biopsia intestinale. La caratteristica ecografica di questa malattia è una circolazione mesenterica iperdinamica, che torna
normale nei soggetti sottoposti a dieta priva di
glutine. I segni caratteristici della malattia
sono l’aumentata peristalsi, i fluidi liberi addominali, l’intestino dilatato, l’ispessimento
della parete intestinale, i linfonodi ingranditi,
la dilatazione dell’arteria mesenterica superiore e della vena porta e la steatosi epatica.
Alcuni segni sono molto specifici (aumento di
volume della colecisti a digiuno, dei linfonodi
mesenterici; versamento addominale) e altri
molto sensibili (dilatazione intestinale e aumentata peristalsi), tanto che, se assenti, possono
essere usati per l’esclusione diagnostica, specie se
la probabilità pre test è bassa (Fraquelli 2006).
In conclusione, oggi l’ecografia intestinale occupa un posto consolidato nella diagnosi della
appendicite acuta atipica, soprattutto nel bambino. Per quanto riguarda il suo impiego nella
patologia infiammatoria intestinale, però, non
è al momento in grado di sostituire né la diagnostica per immagini a raggi X né quella endoscopica (utile per la conferma istologica).
Va considerata sperimentale e non proponibile
su larga scala come test di primo impiego.
BIBLIOGRAFIA
Ambrosini R et al. Inflammatory chronic disease of
the colon: how to image. Eur
J Radiol 2007; 61: 442.
Fraquelli M et al. Accuracy of
Ultrasonography in predicting celiac disease. Arch Intern Med 2004; 164: 169.
Brennan GDG. Pediatric appendicitis: pathophysiology and appropriate use of
diagnostic imaging. Can J
Emerg Med 2006 ; 8: 425.
Fraquelli M et al. Role of US
in detection of Crohn Disease: meta-analysis. Radiology 2005; 236: 95.
DoriaAS et al.USorCTfordiagnosis of appendicitis in children and adults?A meta-analysis. Radiology 2006; 241: 83.
Fraquelli M et al. The role of
ultrasonography in patients
with celiac disease. World J
Gastroenterol 2006; 12: 1001.
Maconi G et al. Bowel ul-
trasound in Crohn disease.
Best Pract Res Clin Gastroenterol 2006; 20: 93.
O’Malley ME et al. US of gastrointestinal tract abnormalities with CT correlation. Radiographics 2003;
23: 59.
Terasawa T et al. Systematic
review: computed tomography and ultrasonography to
detect acute appendicitis in
adults and adolescents. Ann
Intern Med 2004; 141: 537.
|