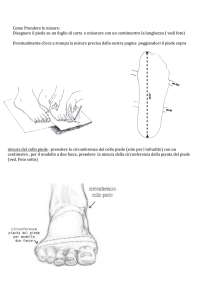
ARTICOLAZIONE
DELLA
CAVIGLIA
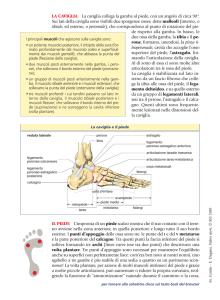
Articolazione tibio-tarsica
• Articolazione distale dell’arto inferiore
• Tipo: ginglimo angolare o troclea
• Assieme alla rotazione assiale del ginocchio permette di
orientare il piede in qualsiasi asperità del terreno
Assi principali
Ci sono 3 assi principali:
• asse trasversale XX’:
passa nei malleoli e condiziona movimenti di flessoestensione del piede
Assi principali
• asse longitudinale della gamba Y:
È verticale e condiziona movimenti di adduzione –
abduzione che si effettuano sul piano trasversale in
collaborazione con la rotazione del ginocchio
Assi principali
• asse longitudinale del piede Z:
È orizzontale e condiziona l’orientamento della pianta del
piede permettendole movimento di pronazione e
supinazione in un piano sagittale
Superfici dell’articolazione
●
●
●
Cilindro pieno e cilindro cavo: movimenti di flessione ed
estensione attorno all’asse XX’
Delle due superfici articolari una appartiene alle ossa
della gamba, l’altra del piede.
La puleggia atragalica è più lunga che larga e questa
larghezza va diminuendo dalla parte ant verso quella
post (32 – 23 mm)
Superfici dell’articolazione
Dal lato del piede
La faccia superiore dell’astragalo convessa in senso
antero-post, concava trasversalmente, presenta una
vera troclea rivestita di cartilagine ialina:
●
Una gola,diretta come l’asse del piede, dall’avanti
all’indietro e un poco in senso latero-mediale;
●
Due versanti disuguali ( mediale più stretto, laterale più
largo) rivolti verso la gola
●
Un margine mediale semicircolare, arrotondato, smusso
●
Un margine laterale semicircolare e tagliente
1.
2.
3.
Gola
Versante interno
Versante esterno
Superfici dell’articolazione
Dal lato della gamba
Tibia e fibula sono strettamente articolate tra loro a formare
una specie di mortaio la cui parete superiore è costituita
dalla tibia e le due pareti laterali dai malleoli.
La parete superiore del mortaio rappresenta una superficie
quadrilatera concava dall’avanti all’indietro per adattarsi
alla troclea dell’astragalo e trasversalmente.
Mezzi di unione
Membrana fibrosa
●
●
Assume la forma di manicotto, la cui
cinconferenza superiore si inserisce tra le ossa
della gamba , l’inferiore sull’astragalo.
È molto compatta medialmente e lateralmente
nei punti in cui corrisponde ai malleoli. È invece
molto lassa anteriormente e posteriormente.
Mezzi di unione
Legamenti collaterali
Legamento collaterale laterale:
Comprende 3 legamenti indipendenti :
4. Fibulo talare anteriore: appiattito, quadrilatero, sottile
, si inserisce da una parte sul margine ant del malleolo
laterale, dall’altra sulla faccia laterale dell’astragalo
davanti alla faccetta articolare.
5. Fibulo talare posteriore: sottile ma più robusto
dell’anteriore occupa la faccia post dell’articolazione,
si situa molto profondamente sotto i tendini peronieri
Mezzi d’unione
legamento collaterale laterale
1. Fibulo calcaneale : situato fra i due precedenti, è
rappresentato da un cordone appiattito di 3-4 cm di
lunghezza e 4-5 mm di larghezza. Si attacca in alto, al
davanti dell’apice del malleolo laterale e si inserisce
sulla faccia laterale del calcagno, dietro al processo
trocleare.
Mezzi di unione
Legamento collaterale mediale
Occupa il lato mediale dell’articolazione.
È costituito da 2 strati:
4. Strato superficiale: detto anche legamento deltoideo
per la forma triangolare. Si inserisce in alto su tutto il
margine inferiore del malleolo mediale e sulla faccetta
rugosa situata sulla sua parte media. Da questo punto
le fibre scendono a guisa di un ventaglio e terminano
in questo modo:
Mezzi di unione
legamento collaterale mediale
1.1 Le fibre posteriori si attaccano al grosso tubercolo nella
parte post della faccia mediale dell’astragalo( parte tibio
talare posteriore)
1.2 le fibre anteriori si inseriscono nella parte mediale del
collo dell’astragalo e sulla faccia superiore del navicolare
(parte talonavicolare)
1.3 le fibre mediane si fissano sul sostentacolo
dell’astragalo
Le altre comprese fra il sostentacolo e il navicolare, non
trovando superficie ossea di inserzione , si fondono nel
legamento calcaneonavicolare plantare.
Mezzi di unione
legamento collaterale mediale
1. Strato profondo: il leg collaterale mediale si presenta
come un fascio assai breve, ma voluminoso e
resistente che va dall’apice malleolo mediale alla
faccia mediale dell’astragalo.
Movimenti del piede
●
Intorno ad un asse trasversale:
–
–
Estensione ( flessione plantare) : l’angolo che
forma il dorso del piede con la gamba diviene
più ottuso.
Flessione ( flessione dorsale) : movimento per
cui il dorso del piede con la gamba forma un
angolo più acuto.
Movimenti del piede
●
Intorno ad un asse verticale
Adduzione (2) :
la punta del piede può portarsi
medialmente
– Abduzione (3) :
la punta del piede può portarsi
lateralmente
–
I movimenti di adduzione e abduzione sono strettamente
collegati ai movimenti di sollevamento e abbassamento
dei margini del piede. Alla adduzione del piede coincide
un sollevamento del margine mediale (torsione in dentro)
, alla abduzione del piede coincide un sollevamento del
margine laterale ( torsione in fuori).
Movimenti del piede
●
Intorno ad un asse antero posteriore
Il piede ruota e si muove in modo che il suo margine
interno o esterno possano sollevarsi o abbassarsi. Il
movimento avviene in senso inverso per i due margini:
se si abbassa quello mediale si solleva quello laterale e
viceversa.
Flesso estensione
●
FLESSIONE DELLA CAVIGLIA:
movimento che ravvicina il dorso del piede alla faccia
anteriore della gamba. L’ampiezza del movimento è 20°30°
(FLESSIONE DORSALE O DORSO-FLESSIONE).
●
ESTENSIONE DELLA CAVIGLIA:
allontana il dorso del piede dalla faccia anteriore della
gamba, mentre il piede tende a disporsi nel
prolungamento della gamba. La ampiezza del
movimento è di 30°-50° (FLESSIONE PLANTARE).
Limiti della flesso-estensione
L’ampiezza della flesso-estensione è di 70°-80° e
l’estensione predomina sulla flessione.
Ci sono limiti dati da diversi fattori:
●
Fattori ossei
●
Fattori capsulo-legamentosi
●
Fattori muscolari
Limiti della flessione
●
Fattori ossei:
la faccia superiore del collo dell’astragalo viene
ad urtare contro il margine ant della superficie
tibiale. => frattura collo dell’astragalo
Durante la flessione la parte anteriore della
capsula non viene pinzettata perchè viene
stirata della tensione dei flessori, grazie alle
aderenze che essa contrae contro le guaine.
Fig 18 punti 1,2
3,4,5
Limiti della flessione
●
●
Fattori caspulo-legamentosi
la parte posteriore della capsula si tende così
come i fasci post dei legamenti della tibiotarsica.
Fattori muscolari:
la resistenza indotta dal tono del tricipite.
Limitazioni dell’estensione
●
●
●
Fattori ossei:
i tubercoli post dell’astragalo vengono a contatto
con il margine post della superficie tibiale.
Fattori capsulo-legamentosi:
la parte ant della capsula si tende alla stessa
maniera dei fasci ant dei legamenti della tibiotarsica
Fattori muscolari:
tono dei muscoli flessori. L’ipertono dei flessori
porta a flessione permanente (piede talo)
Stabilità antero-post della
tibio-tarsica
●
●
Gravità: margini ant e post della tibia
impediscono lo scivolamento della troclea
in avantie in dietro
Legamenti laterale e mediale:
mantengono adesi i capi articolari e i
muscoli
Stabilità antero-posteriore
●
●
Iperestensione: lussazione posteriore con
frattura del margine post o terzo malleolo,
che porta a sublussazione posteriore
Iperflessione : lussazione anteriore o
frattura del margine anteriore
Stabilità trasversale
●
Tibia e fibula, saldamente unite, formano
un mortaio, nel quale si incunea la troclea
dell’astragalo (pinza bimalleolare).
Stabilità trasversale
In caso di abduzione forzata:
●
Rottura dei legamenti peroneo-tibiali inf
che provoca il distanziarsi fra tibia e
perone.
Stabilità trasversale
abduzione forzata
●
Rottura anche del legamento collaterale interno:
Stabilità trasversale
abduzione forzata
●
Frattura di Dupuytren “alta”: frattura del malleolo
int ed est al di sopra dei legamenti peroneotibiali inf.
La frattura può anche avvenire a livello del collo
del perone (frattura di Maisonneuve)
Stabilità trasversale
abduzione forzata
●
Frattura di Dupuytren “bassa”: frattura del
malleolo int ed est sotto o attraverso
l’articolazione peroneo-tibiale inf.
Stabilità trasversale
Possiamo osservare anche fratture bimalleolari per
adduzione:
●
La punta del piede portata in dentro, fa ruotare
l’astragalo attorno al suo asse verticale, la faccia est fa
saltare il malleolo interno e la rotazione dell’astragalo
rompe il malleolo est a livello del piatto tibiale.
Distorsione nei giovani atleti
●
●
●
●
●
●
Le distorsioni alla caviglia costituiscono il 20-30% di tutte le lesioni
muscolo scheletriche riconducibili ad attività sportive, cui i soggetti
sono soprattutto gli studenti delle scuole superiori e universitari.
Le distorsioni sono l’85% di tutte le lesioni alla caviglia
L’85 % di queste distorsioni sono laterali o in inversione e non
presentano lesioni associate.
Il 40 % di pazienti con distorsioni acute continua a percepiere
dolore per alcuni mesi
Si verificano negli sport dove bisogna saltare, correre e cambiare
direzione.
L’incidenza più elevata è nella pallacanestro, seguita dalla
pallavolo, dal calcio e dalla ginnastica.
Distorsione nei giovani atleti
Fattori di rischio:
Pregressi episodi distorsivi
Coalizione tarsale
Rigidatà del tendine d’Achille
Lassità dei legamenti della caviglia
Debolezza dei muscoli peronieri
Uso di scarpe sportive con suola bassa o scarpe da calcio di forma
affusolata e stretta.
La distorsione provoca:
●
Comparsa di dolore improvviso o di uno schiocco
●
(moderata o severa) dolore al caricamento dell’arto e impotenza funzionale
●
La presenza di un corpo mobile (frattura) dà sensazione di impastamento
OVVIAMENTE IMMEDIATA APPLICAZIONE DI GHIACCIO PER EVITARE LA
TUMEFAZIONE, ANCHE NELLE LESIONI PIU’ GRAVI
Distorsine nei giovani atleti
●
●
Le distorsioni si
distinguono in lievi (1°
grado), moderate (2°
grado) e severe (3° grado).
Qui affianco si trova la
scala di West Point per la
classificazione delle
distorsioni alla caviglia
Reperto/
alterazione
sede
grado 1
leg.
dell'ipereste
sia
edema, ecchimosi
Talofibu
lare ant
leggero,
localizz
ato
grado 2
grado 3
leg.
leg. Talofibulare
ant, leg
calcaneop
eroneale,
leg
talofibular
e post
Talofibula
re ant e
leg
calcaneo
peroneal
e
moderato,
localizzat
o
significativo
diffuso
capacità di
sopportare il
carico
completa o
parziale
difficoltosa con
stampelle
impossibile se
non con
dolore
significativ
o
danni ai legamenti
distorsione
lacerazione
parziale
lacerazione
completa
instabilità
nessuna
nessuna o
leggera
definita
Distorsione nei giovani atleti
Valutazione della lesione:
●
Colore e temperatura: cute pallida e fredda significa riduzione del
flusso sanguigno
●
Sensibilità propriocettiva: sfiorare la zona colpita
●
Dolore intenso + gonfiore improvviso + deformità del piede e della
caviglia : sospetto danno neurovascolare
●
Valutazione movimenti attivi e passivi: inversione, eversione,
flessione dorsale e plantare.
●
Palpazione zone dolorose: malleoli, legamenti , sindesmosi
tibioperoneale, tallone, calcagno, scafoide tarsale e base del 5°
metatarso, tendine d’Achille e t.peroniero.
Distorsione nei giovani atleti
Test del cassetto anteriore:
●
Il paziente viene invitato a sedersi e a flettere il ginocchio a 90°, si
stabilizza quindi l’arto distale posizionando una mano proprio sopra
la caviglia. Con l’altra mano si afferra il tallone e con il piede in
flessione plantare di circa 20 ° si sposta il piede in avanti.
●
Un aumento del movimento in avanti e una ridotta resistenza allo
spostamento sono associati a distorsione del legamento peroneo
astragalico
Distorsione nel giovane atleta
Talar tilt test
●
Confrontare l’inclinazione dello scafoide della caviglia colpita con
quello della caviglia sana
●
Se è aumentata l’inclinazione dello scafoide si tratta di distorsione
del legamento peroneo calcaneare.
Test di compressione e rotazione esterna:
●
Ipersestesia localizzata nel punto mediano della
lineaintermalleolare sulla parte anteriore della caviglia :Indica
distorsione della sindesmosi
Riabilitazione propriocettiva
●
●
●
●
Dopo un trauma distorsivo alla caviglia spesso si trascura la
guarigione sportiva, ossia quella fase in cui l’atleta recupera la
capacità di eseguire nuovamente i gesti tecnici dello sport praticato
e spesso questo comportamento è causa di recidive del trauma o
di ridotta efficienza funzionale.
Nella rieducazione della caviglia di un atleta, molto importante è la
stimolazione propriocettiva della struttura che ha subito il trauma.
I recettori propriocettivi sono recettori nervosi estremamente
specializzati e sono presenti nelle strutture articolare, specialmente
su legamenti e capsula.
Il loro compito è di inviare continuamente informazioni sullo stato di
stiramento di tali tessuti per permettere al nostro sistema nervoso
di reagire in modo adeguato e rapido a contrazioni muscolari,
idonee a stabilizzare l’articolazione e conservare i rapporti articolari
stessi, anche in situazioni particolarmente dinamiche per la caviglia
Riabilitazione prorpiocettiva
●
●
●
I recettori propriocettivi inviano informazioni al cervelletto, insieme
ai recettori visivi, vestibolari e uditivi, necessari per mantenere
l’equilibrio nello spazio.
Nel piede i propriocettori si situano in particolare sulla capsula e sui
legamenti dell’articolazione tibiotarsica, sottoastragalica e
matatarsofalangee del primo dito: zone fondamentali per la
dinamica ottimale della stazione eretta.
In seguito ad un trauma la lesione di alcune fibre capsulari e
tendinee, l’insorgenza di un edema nelle strutture e gli stimoli
dolorosi, alterano il feed-back “stimolo propriocettivo-risposta
neuromuscolare”, aumentando i rischi di recidive a carico
dell’articolazione colpita.
Rieducazione propriocettiva
●
●
●
●
La rieducazione neuromuscolare della caviglia
e del piede generalmente passa attraverso
fasi diverse, nelle quali gli stimoli proposti
all’atleta subiranno un incremento per qualità
e quantità
Importante è variare gli stimoli cambiando i
parametri del movimento: asse, range,
velocità.
Per la rieducazione propriocettiva si usano
piani instabili, quali le tavolette di Freeman a
mezzelune eseguendo il movimento di
flessoestensione, mantenendo un range in cui
non si presenti dolore.
Altri stimoli sono dati manualmente dal
fiosioterapista o autonomamente dal paziente
sia in acqua che in palestra