PERCORSO
DIAGNOSTICO
TERAPEUTICO
DELLE
PATOLOGIE
TIROIDEE
Che cos’è un PDTA?
Il Percorso Diagnostico Terapeutico Assistenziale (PDTA)
è uno strumento di “Governo Clinico” che, attraverso un
approccio per processi, consente di strutturare e integrare
attività e interventi in un contesto in cui diverse specialità,
professioni e aree d’azione (territorio, ospedale) sono
coinvolte nella presa in cura del cittadino che presenta
problemi di salute. Il PDTA consente inoltre di valutare
la congruità delle attività svolte rispetto agli obiettivi, alle
LG (Linee Guida Procedurali), alle risorse disponibili
conducendo, attraverso la misura delle attività e degli
esiti, al miglioramento dell’efficienza e dell’efficacia di
ogni intervento.
Perché un PDTA relativo alla patologia tiroidea?
La Regione Piemonte ha approvato un PDTA relativo alle
patologie tiroidee, considerando l’elevata prevalenza di
questa condizione nella regione, e l’introduzione negli
ultimi anni di tecniche diagnostiche più raffinate che
permettono l’identificazione di disfunzioni subcliniche
o di piccole formazioni nodulari non rilevabili all’esame
clinico. Tutto questo ha determinato un sensibile incremento di condizioni cliniche con frequente ricorso a
consulenze specialistiche.
Realizzazione del PDTA riferito alle Disfunzioni
della Tiroide e ai Noduli Tiroidei nell’ASO di
Alessandria
Il presente PDTA ha lo scopo di applicare il PDTA Regionale nella nostra realtà fornendo agli operatori interessati
nel processo di diagnosi e cura di tale patologia un percorso facilitato:
• nell’iter diagnostico, terapeutico e di follow-up delle
disfunzioni tiroidee,
• nella diagnosi precoce delle neoplasie tiroidee.
2
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
IPERTIROIDISMO
L’ipertiroidismo è l’iperfunzione della ghiandola tiroidea.
Cause di ipertiroidismo:
Gozzo
tossico diffuso
(Morbo di Basedow
o ipertiroidismo
autoimmune)
Gozzo
tossico
multi
nodulare
Nodulo
unico
iperfunzionante
(adenoma
tossico)
Segni e sintomi suggestivi di ipertiroidismo
> Sintomi:
> Segni:
Ansia,
nervosismo
Sudorazione
profusa
Gozzo
Ipersensibilità
al caldo
Cardiopalmo
Aumento
dell’appetito
Tachicardia,
extrasistolia,
fibrillazione
atriale
Tremori
Affaticabilità,
astenia
Calo
ponderale
Esoftalmo,
edema
orbitario
Dispnea
Diarrea
3
> Il Medico di Medicina Generale
Il MMG
• attua l’anamnesi famigliare (presenza di tireopatie o malattie
autoimmuni), patologica (cardiopatie, osteoporosi, aritmie),
farmacologica
• l’esame obiettivo (frequenza cardiaca, morfologia tiroidea,
presenza di oftalmopatia).
• esclude la tiroidite subacuta (sintomatologia dolorosa cervicale
localizzata al giugulo, sia spontanea che provocata, accompagnata
da disfagia, febbre, aumento degli indici infiammatori); in questo
caso il paziente deve essere avviato a visita endocrinologica urgente.
Se valuta che la probabilità di ipertiroidismo non sia alta, richiede il TSHREFLEX; un risultato maggiore di 0,45 mU/l esclude l’ipertiroidismo; se
è minore o uguale, il laboratorio dosa automaticamente FT4 (se nella
norma anche FT3).
Se si valuta alta probabilità si dosano FT3, FT4, TSH.
Quando l’insieme di questi dati depone per ipertiroidismo, il MMG
• richiede anche AbTPO, TRAb ed ecografia tiroide.
• se è presente tachicardia, valuta la terapia con betabloccanti (se non
è controindicata da altra patologia concomitante)
In caso di ipertiroidismo richiedere visita endocrinologia con classe di
priorità B o U in base alle condizioni cliniche del paziente.
NB: i farmaci amiodarone, interferone, litio, le sostanze ricche in Iodio,
i farmaci iodiomimetici interferiscono con il funzionamento della tiroide.
Quando si programma trattamento con tali sostanze, è opportuno
controllare la funzione tiroidea prima dell’inizio del trattamento e quindi
monitorare ogni 6-12 mesi durante il trattamento (per l’amiodarone fino
ad un anno dopo la cessazione del trattamento).
4
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
> Visita endocrinologica
Lo specialista deve valutare
• La presenza di ipertiroidismo conclamato o subclinico
• L’eziologia (gozzo diffuso uni o multi nodulare)
• Presenza di fattori di rischio (aritmie, CAD, osteoporosi)
Il trattamento tireostatico deve essere effettuato in caso di
• Ipertiroidismo conclamato
• Ipertiroidismo subclinico in soggetti a rischio
Il trattamento tireostatico non è indicato in caso di tireotossicosi in corso
di tiroidite subacuta.
Può essere utile l’esecuzione di Scintigrafia tiroidea in presenza di:
• ipertiroidismo nodulare,
• ipertiroidismo non nodulare, per discriminare forme a bassa ed alta
captazione, e per la valutazione dei parametri dosimetrici e della
eleggibilità alla terapia con radioiodio.
Terapia definitiva
> Terapia medica:
• a medio termine 12-18 mesi per indurre remissione definitiva
nel 50% dei casi di Basedow
• a breve termine per la preparazione al trattamento definitivo
chirurgico o radioterapico
> Radioterapia metabolica
• nel Basedow in caso di recidiva dopo sospensione della terapia medica
• nei casi in cui è controindicata terapia medica (allergia, effetti collaterali,
scarsa compliance) o chirurgica (elevato rischio operatorio)
• ipertiroidismo nodulare
> Terapia chirurgica
• indicazioni: gozzi voluminosi, grave oftalmopatia.
In attesa dell’intervento chirurgico è necessaria terapia tireostatica per
normalizzare la funzione tiroidea.
5
IPOTIROIDISMO
L’ipotiroidismo è l’ipofunzione della ghiandola tiroidea. Nel 95 % dei casi
è primario, cioè dovuto a patologia della tiroide, la causa più frequente è
la tiroidite autoimmune (Tiroidite di Hashimoto), mentre nel 5 % dei casi è
secondario a patologia ipofisaria.
SEGNI E SINTOMI DI IPOTIROIDISMO
> Sintomi:
> Segni:
Edema
palpebrale
Secchezza
della cute
Astenia,
adinamia
Fragilità
capelli e
unghie
Intolleranza
al freddo
Stipsi
Sonnolenza
Aumento
di peso
Eloquio
rallentato
Voce rauca
Disturbi
della
memoria
> Il Medico di Medicina Generale
Il MMG raccoglie dati anamnestici famigliari, patologici, farmacologici
(amiodarone, litio, interferone). Tutti i pazienti in terapia con questi farmaci
dovrebbero controllare funzionalità tiroidea prima di iniziare il trattamento
e ogni 6-12 mesi durante, e nel caso dell’amiodarone fino ad un anno
dopo la sospensione). Nel caso dell’ipotiroidismo indotto da farmaci non
è indispensabile la sospensione del farmaco.
Esegue esame obiettivo.
6
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
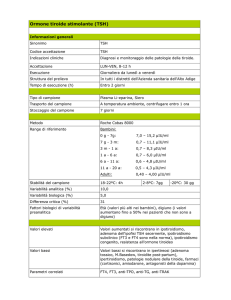
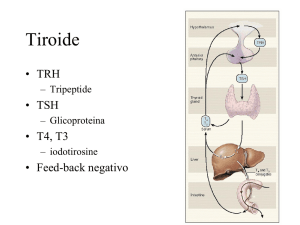
Il TSH è il parametro primario nella diagnosi di ipotiroidismo, in presenza
di funzione ipofisaria integra.
Il TSH aumentato indica la presenza di ipotiroidismo, che sarà
CONCLAMATO se gli ormoni tiroidei sono ridotti o SUBCLINICO se i
valori tiroidei sono nella norma.
Se si valuta che la probabilità di ipotiroidismo sia bassa richiedere TSH
REFLEX.
Se il TSH-REFLEX è maggiore di 3.5 U/l, il laboratorio dosa automaticamente anche FT4 ed AbTPO.
Se il TSH-REFLEX è compreso tra 4,5 e 10 U/l (ipotiroidismo subclinico)
si ripete il dosaggio; se il risultato è confermato, si richiede la visita
endocrinologica.
Se il TSH è maggiore di 10 U/l (ipotiroidismo conclamato, meritevole di
trattamento) si chiede la visita endocrinologica.
> Follow-up
Nei pazienti con ipotiroidismo in fase di avvio della terapia o in caso di
variazione posologica, deve essere previsto un controllo del TSH a 2-3
mesi (è il periodo minimo per raggiungere una concentrazione stabile
dopo un cambiamento posologico); quindi il follow-up a vita si attiva con
controlli ogni 6-12 mesi del TSH.
(Il TSH-R solo nella diagnostica iniziale e MAI nel follow-up).
7
FORME SUBCLINICHE
Sia l’iper che l’ipotiroidismo possono manifestarsi in forme fruste, note
come iper e ipo-subclinici, in cui sono normali le frazioni libere degli
ormoni tiroidei circolanti mentre il TSH è ridotto o aumentato. Queste
condizioni sono di riscontro sempre più frequente e sollevano spesso
problematiche cliniche concernenti soprattutto l’opportunità di trattare o
no questi pazienti.
Si consiglia di trattare l’ipertiroidismo subclinico nelle seguenti situazioni
di rischio:
• pazienti superiori a 65 anni di età;
• rischio di aritmie cardiache;
• donne in post menopausa con o a rischio di osteoporosi.
I pazienti con ipertiroidismo subclinico non trattato dovrebbero essere
seguiti a lungo termine con controlli di FT4 e TSH ogni 6-12 mesi.
L’ipotiroidismo subclinico deve essere trattato nei seguenti casi:
• Gravidanza o desiderio di gravidanza
• Elevato rischio cardiovascolare
• Sintomatologia importante non secondaria ad altre cause.
I pazienti con ipotiroidismo subclinico che hanno AbTPO positivo
dovrebbero controllare annualmente TSH, se AbTPO negativi ogni 3 anni.
8
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
PATOLOGIA NODULARE TIROIDEA
> Criteri di inclusione nel PDTA:
• Riscontro clinico alla palpazione di noduli tiroidei
• Riscontro strumentale di formazioni nodulari della tiroide anche in
corso di esami non rivolti allo studio della tiroide.
> Il Medico di Medicina Generale attua:
Anamnesi
• Età
• Sesso
• Famigliarità per patologie tiroidee, MEN 2
• Pregressi trattamenti radioterapici che abbiano interessato la parte
ant del collo
• Modalità di insorgenza e accrescimento
• Dolore
• Sintomatologia compressiva
Esame obiettivo:
• Caratteristiche dei noduli
• Ricerca dei segni clinici di ipertiroidismo
Esami:
• FT3, FT4, TSH, anti TPO
• Calcitonina
• Ecografia
> Visita endocrinologica
Con questi accertamenti inviare a visita endocrinologica che ha lo scopo
di valutare in modo integrato i dati disponibili di ogni singolo paziente per
orientare le successive scelte diagnostiche terapeutiche.
L’endocrinologo si potrà avvalere dei seguenti accertamenti:
a. Ecografia tiroidea
L’ecografia è il metodo più sensibile per identificare le formazioni nodulari
della tiroide, misurarne le dimensioni e definirne la struttura.
9
Il referto ecografico deve fornire informazioni globali sulla ghiandola e per
quanto riguarda i noduli deve descriverne:
• La struttura (solida, cistica,mista), se solida l’ecogenicità (ipo, iper,
iso-ecogena)
• I margini
• L’”orletto”
• Presenza di micro e macro-calcificazioni
• La vascolarizzazione
b. Scintigrafia tiroidea
È l’unico esame strumentale in grado di fornire indicazioni sulle
caratteristiche funzionali della tiroide o di una sua parte.
Indicazioni
• Gozzo voluminoso con sospetto impegno retrosternale
• Per distinguere le tireotossicosi ad alta captazione da quelle a bassa
(tiroiditi, saturazione iodica)
> La classificazione più utilizzata in Europa è indicata con la sigla TIR e
prevede 5 categorie:
• TIR 1: non diagnostico
• TIR 2: negativo per cellule maligne
• TIR 3: neoformazione follicolare
• TIR 4: sospetto di malignità
• TIR 5: positivo per cellule maligne
10
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
> Rivalutazione specialistica
Obiettivo della rivalutazione clinica è prendere visione dell’esito dell’esame
citologico e definire il successivo percorso diagnostico terapeutico alla
luce del quadro clinico complessivo.
Tutti i pazienti con TIR 4-5 saranno indirizzati all’intervento chirurgico,
i pazienti con TIR 3 saranno valutati collegialmente nel GIC tiroide
dell’ASO.
> Follow-up dei noduli tiroidei non sospetti o TIR 2
Controllo annuale ecografico e del TSH. La frequenza dei controlli può
essere ridotta in presenza di una situazione persistentemente stabile.
Percorso Diagnostico Terapeutico delle Patologie Tiroidee
“Progetto realizzato grazie al
contributo non condizionante”
di
Percorso
certificato
da
A cura di
Sviluppo Strategico, Innovazione e Qualità - Ufficio Comunicazione
Gruppo di lavoro
Dott. ssa Egle Ansaldi
Dott. ssa Paola Barbieri
Ing. Roberta Bellini
Dott. ssa Tiziana Callegari
Dott. Maurizio Cassinari
Dott. Marco Lodin
Dott. ssa Tatiana Maan
Dott. ssa Paola Re
Dott. ssa Maura Rossi
Dott. Massimo Summa
Dott. ssa Ornella Testori
In collaborazione con SIMG - sezione di Alessandria
(dott. Moreno Ferrarese - dott. Pietro Gazzaniga)
11
PERCORSO DIAGNOSTICO TERAPEUTICO DELLE PATOLOGIE TIROIDEE
Azienda Ospedaliera Santi Antonio e Biagio e Cesare Arrigo
Via Venezia, 16 - 15121 Alessandria
• Centralino 0131 2061111
• Numero verde 800.017747 solo da numero fisso
• Numero 0131 202220 anche da Cellulari al costo di una telefonata urbana.
• Dal Lunedì al Venerdì: dalle ore 08.30 alle ore 17.30
Per la prenotazione presso l’ambulatorio di Endocrinologia:
0131 206339 da lunedì a venerdì dalle ore 11.00 alle ore 14.00
“Progetto realizzato grazie al
contributo non condizionante” di
Percorso certificato da