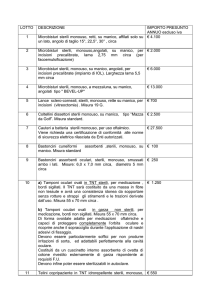
La gestione delle
cannule
tracheostomiche
S. D’Antonio, C.M. Fiorani
DEFINIZIONE
Trachestomia è una procedura chirurgica
che consiste nell’incisione della trachea a
livello del II – III anello cartilagineo
mantenuta pervia da una cannula che
permette il passaggio dell’aria by-passando
le vie aeree superiori.
Riferimenti Storici
• Testi di medicina indù del 2000 AC riportano
riferimenti alla tracheostomia.
• La prima tracheostomia eseguita con successo è
documentata nel XV sec ad opera di Prasovala.
• Dal 1830 al 1930 la procedura fu riservata ai casi
di emergenza su bambini ammalati di difterite.
• Nel 1907 Chevalier Jackson standardizzò la
tecnica.
Riferimenti Storici
In 1799, George Washington died of an upper
airway obstruction, probably due to acute epiglottitis
or an abscess. Washington's physician was familiar
with the tracheotomy procedure, but had not
actually performed one himself. He apparently was
unwilling to do his first tracheotomy on a person of
Washington’s stature.
Riferimenti Storici
• The term ‘tracheostomy’ was coined by Lorenz
Heister in 1718.
• Tracheotomies were originally used for
emergency treatment of upper airway obstruction,
but with little success.
• Upper airway obstruction in children was first
discussed as a clinical entity in 1765.
• It was suggested that a tracheotomy be
performed as an emergency treatment to prevent
children from suffocating due to throat
inflammation.
INDICAZIONI
La pratica della trachestomia è
raccomandata in tre casi:
• Ostruzione della vie respiratorie a livello
o sopra la laringe;
• Prolungata ventilazione meccanica;
• Apnea da sonno.
INDICAZIONI
• Tecnica che da intervento d’urgenza
si è trasformato in trattamento per
malati cronici.
• La tracheostomia viene eseguita in
pazienti che sono stati intubati per un
periodo variabile da 1 a 4 settimane.
Benefici della tracheotomia
• Facilità di gestione;
• Possibilità di ventilazione meccanica;
• Possibilità di rimuovere le secrezioni;
• Possibilità di comunicare da parte del
paziente;
• Possibilità di gestire disfunzioni della
deglutizione.
La tracheostomia permette di eseguire una
delle più importanti operazioni dell’igiene
bronchiale: l’aspirazione tracheobronchiale che consiste nella rimozione
meccanica dall’albero respiratorio, per
mezzo di un aspiratore e un sondino, di
secrezioni bronchiali vomito o sangue.
L’aspirazione deve essere rapida con
tempi non superiori ai 10 – 15
secondi uscendo dalla tracheostomia
praticando movimenti rotatori.
Tra un’aspirazione e l’altra
risciacquare la punta del catetere per
permettere la rimozione di secrezioni
all’interno del sondino.
E’ necessario informare il paziente
per ottenere maggiore collaborazione.
Posizionare il paziente in maniera
idonea per favorire il drenaggio delle
secrezioni.
Utilizzare sondini e soluzioni sterili per
prevenire le contaminazioni.
Metodica
Per effettuare la tracheostomia, attuare una
procedura asettica:
- Lavaggio delle mani con antisettici;
- Guanti sterili, mascherina (meglio schermo
trasparente) camice;
- Preparazione del campo con disinfettante
lasciato per alcuni minuti in situ;
- Pulizia del cavo orale nelle forme percutanee
secondo Fantoni;
- Le medicazioni vanno eseguite in maniera
asettica o con guanti sterili o usando ferri sterili
senza toccare le mucose con superfici non sterili.
Rimozione precedente medicazione
con pinza che non verrò riusata
Medicazione con Iodopovidone
Medicazione con garze sterili
Medicazione con garze sterili
Guanti non necessariamente
sterili e mascherina
Effetti negativi
Effetti negativi della
tracheotomia sono dovuti ad
ostruzioni anatomiche ed
anormalità della respirazione.
Il granuloma bronchiale
rappresenta una delle più
importanti complicanze.
Effetti negativi a lungo termine
• Ridotta umidificazione dell’albero
tracheo bronchiale
• Ridotto riflesso della tosse
• Aumento delle secrezioni bronchiali
• Ridotta clearance muco-ciliare
• Stenosi tardive
Cause dei disturbi della
deglutizione
• Danneggiamento dell’anterosuperiore laringeo;
• Perdita del riflesso laringeo;
• Incoordinata chiusura laringea.
Deglutizione
I disturbi della deglutizione
rappresentano il più importante
problema della tracheostomia a
lungo termine e costituiscono la
maggior controindicazione alla
rimozione della cannula.
Non esiste correlazione tra la presenza
di una lesione tracheale ostruente e :
- Età;
- Patologia;
- Durata d’intubazione endotracheale;
- Durata della trachetomia.
La maggior frequenza di lesioni tra le
donne è dovuta al diametro tracheale più
piccolo in questi soggetti.
Weaning
Capacità per un paziente di respirare
spontaneamente dopo un periodo di
ventilazione meccanica. Lo svezzamento si
considera riuscito quando si raggiunge la
completa autonomia dal ventilatore per
almeno 48 ore con una saturazione
ossiemoglobinica superiore al 90% e senza
fatica dei muscoli respiratori.
Se la tracheostomia è il miglior mezzo
di svezzamento dei pazienti dalla MV,
non dovrebbe aver senso mantenere
la cannula tracheostomica in soggetti
che hanno completato il programma di
svezzamento e non hanno
complicazioni e specifiche indicazioni.
Per i pazienti affetti da COPD, che per
Acute Respiratori Failure sono stati
sottoposti a ventilazione meccanica e
tracheostomizzatti, non esistono, dopo
il recupero della fase acuta, dati
convincenti per valutare il buon esito
della decannulazione.
Una misura predittiva prima della
decannulazione dei pazienti con
disturbi restrittivi è quella di
valutare il picco di flusso di
tosse (Peack Cought Flow).
Criteri per decidere la
decannulazione
• Emogasanalitici: scomparsa dell’acidemia
PaO2 = o > 60 mmHg
PaCO2 stabile
• Buona risposta dei muscoli respiratori
• Motivazione del paziente e dei familiari
Criteri per la decannulazione
Alcuni autori rimuovono la cannuala entro 5
mesi nel 45% dei casi valutando i seguenti
parametri respiratori:
-Spirometria
-Validità dei muscoli respiratori
-Emogasanalisi
Tracheostomy care Guidelines
Step 1: Ridurre il calibro della cannula;
Step 2: chiudere per 24 ore la cannula ed osservare
il paziente, con decisione da parte del medico
della procedura successiva;
Step 3: decannulare il paziente e praticare
medicazione occlusiva; controllo dopo 10
giorni.
St. James’s Hospital/Royal Victoria Eye and Ear Hospital
Working Group, Octorber 2000 - IRELAND
Procedura della decannulazione
•
•
•
•
Chiusura della cannula;
OLT con occhialini nasali;
Controlli emogasanalitici ogni settimana;
Valutazione della motivazione del paziente
e dei familiari;
• Nessun preavviso;
• Decannulazione entro 15 – 30 giorni dopo
la dimissione.
Dopo la decannulazione la chiusura
della stomia avviene spontaneamente
e si completa in 7 – 10 giorni con
buon risultato estetico.
Non si segnalano differenze tra la
tecnica tradizionale e la translaringea
secondo Fantoni.
Protocollo utilizzato per gestire
pazienti tracheostomizzati:
• Riabilitazione respiratoria e motoria;
• Supporto nutrizionale;
• Supporto educazionale;
• Riabilitazione ORL;
• Supporto psicologico.
DRG 475
Anno
Italia
Lazio
SCF
Italia
Lazio
SCF
1996
7.875
560
22
100
100
100
1997
10.433
948
128
132
169
582
1998
13.115
1.248
275
167
223
1.250
1999
14.533
1.110
171
185
198
777
1.332
201
238
914
2000
Notargiacomo et al., Annali degli Ospedali S.Camillo Forlanini, 2002; 4:420-426
DRG 483
Anno
Italia
Lazio
SCF
Italia
Lazio
SCF
1996
6.704
465
50
100
100
100
1997
7.753
776
58
116
167
116
1998
9.473
852
71
141
183
142
1999
10.558
970
90
157
209
180
886
135
191
270
2000
Notargiacomo et al., Annali degli Ospedali S.Camillo Forlanini, 2002; 4:420-426
DRG 475 - 483
Anno
Italia
Lazio
SCF
Italia
Lazio
SCF
1996
14.579
1.025
72
100
100
100
1997
18.186
1.724
186
125
168
258
1998
22.588
2.100
346
155
205
481
1999
25.091
2.080
261
172
203
363
2.218
336
216
467
2000
Notargiacomo et al., Annali degli Ospedali S.Camillo Forlanini, 2002; 4:420-426
CONSIDERAZIONI
L’andamento dei DRG 475 e 483 merita
particolare attenzione e pone interrogativi
di rilievo etico, clinico ed epidemiologico
sulla possibile influenza degli incentivi
economici, legati al sistema tariffario nelle
scelte terapeutiche ed assistenziali
Notargiacomo et al., Annali degli Ospedali S.Camillo Forlanini, 2002; 4:420-426
CONCLUSIONI
Va fatta una riflessione sul confronto in
termini di efficacia e di sopravvivenza tra le
procedure di ventilazione invasiva (dalle
quali originano i DRG 475 e 483) e le
procedure di ventilazione non invasiva.
Diversi studi hanno evidenziato i vantaggi
del trattamento non invasivo in termini di
efficacia e qualità della sopravvivenza.
Notargiacomo et al., Annali degli Ospedali S.Camillo Forlanini, 2002; 4:420-426