DERMATOLOGIA
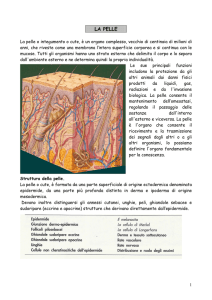
Istologia
della pelle
(le diagnosi di malattia della pelle si fa per l'80% al microscopio)
Ipoderma
Strato basale con adipociti che costituiscono il tessuto adiposo sottocutaneo.
Derma
Connettivo lasso che conferisce mobilità; contiene vasi e nervi.
Epidermide
Stratigrafia a partire dal derma:
Membrana basale: demarca il confine tra derma ed epidermide (giunzione dermo-epidermica).
Strato basale: strato di cellule germinative che si replicano e danno origine alle cellule degli altri strati.
Strato spinoso: si evidenziano i ponti che mettono in contatto le cellule tra loro.
Strato granuloso: cellule che contengono granuli di cheratina.
Strato corneo: le cellule hanno perso il nucleo e progressivamente si staccano.
Tipologie di cellule dell'epidermide:
o
Cheratinociti: compresi nello strato corneo, sono ripieni di cheratina.
o
Cellule dendritiche (con ramificazioni):
Melanociti: cellule che comprendono granuli contenenti melanina che danno colore alla pelle;
questi granuli si caricano sempre più di melanina man mano maturano.
Cellule di Langherans: appartengono al sistema immunitario in quanto sono in grado di captare
antigeni e migrando li trasmettono al sistema immunitario stimolandone la risposta.
o
Cellule di Merkel: hanno funzione sensoriale in quanto captano gli stimoli e li trasmettono al SNP.
Follicolo
pilifero
L'organo che produce il pelo si approfonda nel derma e anche nell'ipoderma.
Presenta diverse strutture:
Bulbo del pelo: parte più profonda.
Fusto del pelo: pelo vero e proprio, composto da cheratina e pigmento.
Follicolo pilifero: parte che accoglie e produce il pelo.
o
Ghiandole sebacee: immettono il loro secreto all'interno del follicolo.
o
Muscolo erettore del pelo: ogni pelo ne ha uno.
o
Papilla del pelo: porta terminazioni sensitive.
o
Membrana lucida: membrana che circonda il pelo all'esterno del follicolo.
Lesioni elementari
*Epidermide*
Macula o macchia: area circoscritta e pigmentata (macula < 1cm); può avere colorazioni differenti e non c'è
modificazione della consistenza.
Papula: rilievo solido circoscritto di piccole dimensioni (< 1cm); spesso si accompagna a stati infiammatori;
in seguito soprattutto ad autotraumatismi.
Pomfo: rilievo con superficie pianeggiante (non a cupola), sodo e circoscritto.
o
Orticaria: patologia elementare della cute data da pomfi; aree rilevate, piatte, più o meno scure;
quelle a forma di losanga sono tipiche del Mal Rosso.
Noduli: solidi, palpabili, rotondi o ellissoidi (> 1cm); si sviluppano in derma e ipoderma.
Vescicola (< 1cm) / Bolla (> 1cm): rilievo molle e circoscritto contenente liquido (solitamente un essudato
infiammatorio di tipo sieroso); localizzazione intraepidermica o a livello di giunzione dermo-epidermica.
Exocitosi: migrazione di cellule infiammatorie nell'epidermide.
Pustola: fenomeno infiammatorio rilevato di solito giallastro, che contiene essudato purulento (con
neutrofili più o meno alterati); localizzazioni variabili tra epidermide, derma e follicoli (pustola follicolare,
come i brufoli); se visibile solo al microscopio si parla di microascesso; tipica lesione del vaiolo.
Squama: escrescenza cornea secca, piatta, di ridotte dimensioni, costituita da cellule cheratinizzate.
Collaretto epidermico: insieme di cellule cheratinizzate intorno ad una lesione centrale.
Crosta: concrezione a placca per deposito sulla superficie cutanea di materiale organico conglomerato ed
essiccato (globuli rossi, cellule epidermiche sfaldate, cellule infiammatorie, fibrina), derivante da essudato o
necrosi; può formarsi successivamente a tagli o abrasioni.
Ragade: soluzione di continuo a forma di fessura; interessa epidermide e strati superficiali del derma.
Cheloide: eccessiva reazione cicatriziale per iperproduzione di tessuto di granulazione che diventa
esuberante (soprattutto nel cavallo); possono sembrare fibromi.
Lichen: gruppo di dermatopatie circoscritte, ipercheratosiche, a carattere papillo-squamoso; la pelle diventa
secca, squamosa, glabra e si formano fessure che danno l'aspetto di quadrettatura (lichenizzazione).
o
Reazione lichenoide: dermatite interfacciale.
Cheratosi: iperproduzione di cheratina, ad esempio all'interno di un follicolo pilifero che si può allargare e
dare cisti.
o
Ipercheratosi: la proliferazione dell'epidermide è accentuata in modo patologico a tutti i suoi strati
che aumentano il loro spessore, lo strato corneo su tutti.
o
Paracheratosi: corneificazione atipica in cui scompare lo strato granuloso e aumenta lo strato
corneo ; i cheratinociti conservano il nucleo, a differenza delle altre cheratosi.
Acantosi: iperplasia dello strato spinoso; l'epidermide si ispessisce ma in modo non lineare per cui si
formano propaggini più sviluppate che fanno aumentare troppo le creste epidermiche.
Spongiosi: edema tra i cheratinociti, tipico dell'eczema (infiammazione molto superficiale); le cellule dello
strato spinoso (ma anche basale) si separano tra loro con "effetto spugna".
Degenerazione idropica: i cheratinociti si riempiono di un liquido acquoso.
Degenerazione vacuolare: il liquido acquoso si raccoglie in tante piccole vescicole.
Degenerazione palloniforme: formazione di tipiche cavità nello strato corneo.
Acantolisi: le cellule epidermiche perdono la connessione ai ponti intercellulari e liberandosi diventano
rotondeggianti.
Degenerazione reticolare: cellule colpite da processi degenerativi.
Necrolisi: necrosi dell'epidermide che tende a staccarsi dal derma.
Apoptosi: morte programmata che può diventare un processo patologico; si formano corpi citoidi (cellule
che si sono distrutte).
*Derma*
Elastosi: alterazione delle fibre elastiche del derma.
Collagenolisi: degenerazione per lisi del collagene nel derma.
Mucinosi: accumulo di mucoidi (dati dalla mucina) nel derma.
Incontinenza pigmentaria: i melanociti, contenenti melanina, passano dall'epidermide al derma.
*Ipoderma*
Lipocisti: formazione di piccole cisti contenenti trigliceridi per alterazione degli adipociti.
Steatonecrosi: necrosi del tessuto adiposo con trasformazione dei trigliceridi in acidi grassi e glicerolo; gli
acidi grassi tendono a cristallizzare e si possono vedere al microscopio polarizzatore.
Lipomatosi: aumento del numero di adipociti nell'ipoderma che possono infiltrare anche i muscoli.
*Follicoli
piliferi*
Follicoli a fiamma: all'interno dei follicoli la cheratina assume conformazione come piccole fiamme;
inoltre la cheratina è molto più colorabile.
Displasia follicolare: aumento della proliferazione delle cellule del follicolo.
Cheratosi: si formano cisti cheratiniche per aumento di cheratina.
Follicolite: infiammazione del follicolo per l'intervento di germi piogeni che danno essudazioni purulente
all'interno del follicolo (follicolite essudativa granulocitaria neutrofila) con formazione del foruncolo.
Alopecia: caduta del pelo per atrofia follicolare.
Atrichia: mancata formazione del follicolo pilifero fin dalla nascita.
Ipertricosi: eccessiva produzione del pelo, generalmente per disturbi ormonali.
*Ghiandole*
Seborrea: eccessivo aumento della produzione di sebo.
Iperidrosi: aumento della produzione di sudore da parte delle ghiandole sudoripare.
Malattie
congenite
ereditarie
Epiteliogenesi imperfetta: sulla superficie cutanea manca l'epidermide per cui il derma è esposto, che va a
favorire le infezioni.
Ittiosi: la cute forma delle squame di cheratina simili a quelle dei pesci per sfaldamento eccessivo delle
cellule cheratinizzate; non è compatibile con la vita.
Atrichia: difetto genetico di formazione dei follicoli piliferi che porta alla totale assenza di pelo; è una
caratteristica tipica di alcune razze, come il cane nudo messicano e il gatto sphynx.
Ipotrichia: pelo ridotto rispetto al normale.
Ipertricosi: eccessiva produzione di pelo.
Displasie follicolari canine: l'animale nasce con follicoli alterati dalla displasia e non producono pelo.
Mixedema ereditario: eccesso di sostanze mucoidi nel derma; è una caratteristica di razza nel cane Sharpei,
che possiede pieghe cutanee spesse e pastose.
Acanthosis nigricans: eccesso di cellule epidermiche e di melanina; tipica del cane.
Albinismo: assenza totale di melanina (anche a livello oculare); peli e cute non pigmentate.
Dermatosi
Fenomeni degenerativi non infiammatori.
Dermatosi atrofiche: alopecie acquisite.
Cause
endogene:
ipercorticalismo,
ipotiroidismo,
iperestrogenismo,
iposomatotropismo,
epatopatie croniche.
Cause tossiche: tallio, naftaleni clorurati, selenio, antimicotici, radiazioni ionizzanti.
Cause dietetico-carenziali: acidi grassi essenziali, vitamina A, riboflavina, zinco.
Dermatosi con deposito di sostanze endogene
Calcificazione dei follicoli piliferi: idiopatica (cane).
Calcificazione distrofica: nella sindrome di Cushing.
Calcificazione presternale (ruminanti).
Calcinosis circumscripta: forse legata a processi patologici delle ghiandole sebacee; i sali di calcio si
accumulano e attorno si crea una reazione granulomatosa come per un corpo estraneo.
Amiloidosi: poco comune nella pelle.
Mixedema: accumulo di mucopolisaccaridi idrofili e la cute si rigonfia per richiamo di acqua.
Discromodermie acquisite
Melanoderma e melanotrichia: eccesso di melanina rispettivamente nel derma e nel pelo.
Leucoderma e leucotrichia: diminuzione di melanina rispettivamente nel derma e nel pelo.
o
Leucotrichia maculosa: focolai isolati dove manca completamente la melanina (cavallo).
Ittero: bilirubina che si accumula nella cute e nelle sclere.
Yellow fat disease: si depositano lipofuscine nel grasso che diventa giallo-arancio.
Dermatiti
La cute può presentare infiammazioni soprattutto a livello dermico, mentre gli altri strati e le ghiandole sono meno
interessate. Le cause possono essere chimico-fisiche, microbiologiche, immunologiche e parassitarie.
Dermatiti primarie: per traumi, congelamento, ustioni, corrente elettrica, radiazioni ionizzanti, sostanze
chimiche, vari agenti eziologici (batteri, virus, miceti, parassiti).
Dermatiti secondarie: in seguito a malattie (di natura batterica, virale o protozoaria) che interessano altri
organi, micosi sistemiche, fotodermatiti, processi immunopatologici (anafilassi, allergie, LES).
Eczema
Infiammazione superficiale della pelle, caratterizzata da spongiosi, vescicole ed eritema.
Solitamente basata su fenomeni allergici.
Eczema papulo-vescicoloso: papule e vescicole possono rompersi e dare ulcerazioni.
Eczema umido: abbondante essudazione.
Eczema seborroico: secreto untuoso.
Eczema crostoso: pelle ricoperta di croste per essiccamento degli essudati.
Eczema ragadiforme: ulcere lineari o ragadi.
Dermatite
pustolosa
Piccoli ascessi con materiale purulento che possono rompersi e ulcerarsi. Tipica del vaiolo.
Dermatite
flemmonosa
L'infiammazione purulenta si estende in derma e sottocute. Spesso questo processo è accompagnato da necrosi.
Cellulite flemmonosa: infiammazione del tessuto profondo del derma.
Flemmone gangrenoso: si aggiunge la gangrena.
Dermatite
apostematosa
Dermatite
ulcerosa
Frequente in tutte le alterazioni infiammatorie superficiali. Può essere anche legata a traumatismi.
Dermatite
fistolosa
Si creano gallerie nel derma per azione litica del pus che può scavare in profondità.
Principali modelli istopatologici per differenziare dermatiti al microscopio.
A. Dermatite perivasale: dermatite molto aspecifica, espressione di molte patologie cutanee; si può
diagnosticare la reazione di tipo allergico solo quando si evidenziano eosinofili e macrofagi.
B.
Aumento delle cellule infiammatorie del derma, concentrate attorno ai vasi.
Possono concomitare spongiosi e ipercheratosi.
Dermatite interfacciale: processo reattivo localizzato nella giunzione dermo-epidermica (reazione
lichenoide), di natura immunomediata (allergia medicamentosa verso farmaci, LES).
Abbondante infiltrato cellulare: linfociti e plasmacellule.
Degenerazione idropica-vacuolare e apoptosi delle cellule basali dell'epidermide.
Incontinenza pigmentaria.
Ispessimento della membrana basale.
C. Dermovasculite: processo infiammatorio prevalentemente localizzato nella parete dei vasi dermici
(vasculite intramurale); di natura idiopatica (50%) o allergica medicamentosa o infettiva.
Tipologia di cellule infiammatorie variabile, ma una prevale.
Possono insorgere trombosi, rotture ed emorragie, oltre che necrosi fibrinoide murale.
D. Dermatite nodulare e/o diffusa: reazione infiammatoria che circoscrive l'agente patogeno (batteri,
miceti, protozoi, corpi estranei), spesso come conseguenza di foruncolite nel cane.
Piogranuloma sterile: non si riesce ad evidenziare nessun agente infettivo.
Dermatite nodulare da Leishmania: il protozoo si localizza nei macrofagi (evidenziabile
con colorazione Giemsa a forte ingrandimento) e li distrugge.
Granuloma eosinofilo: colpito soprattutto il gatto; dovuto ad autoimmunità contro il
connettivo del derma che viene distrutto dagli eosinofili.
E.
Dermatite vescicolare o pustolosa intraepidermica (o superficiale):
Patogenesi: spongiosi (dermatiti acute), acantolisi (immunomediate), degenerazione
palloniforme
(virosi
epiteliotrope),
degenerazione
idropica
delle
cellule
basali
(immunomediate).
F.
Associate a: dermatiti batteriche, parassitosi, micosi, autoimmunità.
Localizzazione: subcorneali, intragranulose, soprabasali, intrabasali.
Classificazione:
Dermatite intraepidermica vescicolare paucicellulare: pemfigo volgare.
Dermatite intraepidermica pustolosa neutrofila: vaiolo o piodermite (cane).
Dermatite intraepidermica pustolosa eosinofilica: ectoparassitosi.
Dermatite vescicolare o pustolosa subepidermica (o profonda):
Patogenesi: necrosi epidermica massiva (ustioni, ischemia), deficit della giunzione dermoepidermica (epidermolisi bollosa giunzionale), autoimmune (pemfigoide bolloso), reazione
lichenoide, edema dermico intenso.
Classificazione:
Dermatite subepidermica pustolosa neutrofila/eosinofilica: pemfigoide bolloso del
cane.
Dermatite subepidermica vescicolare paucicellulare: necrolisi epidermica tossica.
G. Follicolite, perifollicolite, foruncolosi: infiammazioni del follicolo, dovute soprattutto a batteri
piogeni (stafilococchi); nella perifollicolite è interessato anche il plesso vasale perifollicolare mentre
nella foruncolosi si sviluppa un ascesso con necrosi centrale.
Flogosi granulomatosa: quando il pelo si comporta da corpo estraneo.
H. Pannicolite: infiammazione del tessuto adiposo sottocutaneo; le cellule adipose possono fondersi tra
loro dando le cosiddette lipocisti.
Classificazione in base al tipo cellulare:
Pannicolite neutrofila purulenta: ascesso sottocutaneo.
Pannicolite granulomatosa: reazione vaccinale.
Pannicolite piogranulomatosa: reazione a corpo estraneo.
Pannicolite necrotizzante: pannicolite pancreatica.