Vademecum
del cardiologo di guardia
Protocolli diagnostico-terapeutici
a cura di
Fabio Bellotto e Gianfranco Buja
Presentazione del Prof. Sabino Iliceto
Copyright © MMIX
ARACNE editrice S.r.l.
www.aracneeditrice.it
[email protected]
via Raffaele Garofalo, 133 A/B
00173 Roma
(06) 93781065
ISBN
978–88–548–2645–8
I diritti di traduzione, di memorizzazione elettronica,
di riproduzione e di adattamento anche parziale,
con qualsiasi mezzo, sono riservati per tutti i Paesi.
Non sono assolutamente consentite le fotocopie
senza il permesso scritto dell’Editore.
I edizione: giugno 2009
Indice
Capitolo 1 – La gestione delle aritmie
p. 13
di Gianfranco Buja e Michela Bevilacqua
1. Fibrillazione atriale
2. Flutter atriale
3. Tachicardie sopraventricolari
4. Tachicardie ventricolari
5. Arresto cardiaco senza polso
6. Bradiaritmie
p. 13
p. 18
p. 18
p. 21
p. 25
p. 29
Capitolo 2 – La gestione delle sindromi coronariche acute p. 33
di Luciano Babuin, Luisa Cacciavillani e Armando Marzari
1. Sindromi coronariche acute con sopraslivellamento
del tratto ST
p. 34
2. Sindromi coronariche acute senza sopraslivellamento
del tratto ST
p. 42
Capitolo 3 – La gestione di altre emergenze cardiologiche p. 47
di Fabio Bellotto ed Enrico Favaretto
1. Scompenso cardiaco refrattario
2. Shock anafilattico
3. Tamponamento cardiaco
4. Pericarditi
7
p. 47
p. 48
p. 50
p. 51
8
Indice
5. Endocarditi infettive e profilassi
6. Disionie
7. Preparazione al mezzo di contrasto
in caso di allergia o di insufficienza renale
p. 54
p. 59
p. 69
Capitolo 4 – La gestione delle emergenze anestesiologiche p. 71
di Raffaele Bonato e Fabio Bellotto
1. Elementi di fisiologia
2. Analgesia e sedazione
3. Reazioni allergiche a farmaci
4. Valutazione neurologica
5. Assistenza respiratoria
6. Disordini dell’equilibrio acido–base 7. Trasfusioni
8. Nutrizione parenterale
p. 71
p. 72
p. 84
p. 85
p. 87
p. 90
p. 94
p. 96
Capitolo 5 – Valutazione cardiologica preoperatoria
p. 99
di Leonida Compostella e Tiziana Setzu
Capitolo 6 – La gestione delle emergenze metaboliche
p. 121
di Angelo Avogaro ed Enrico Favaretto
1. Chetoacidosi
2. Coma iperglicemico iperosmolare
3. Coma ipoglicemico
4. Acidosi lattica
5. Gestione del paziente diabetico con IMA
6. Farmaci antidiabetici
p. 121
p. 127
p. 128
p. 130
p. 132
p. 137
Indice
Capitolo 7 – La gestione delle emergenze nefrologiche
9
p. 139
di Agostino Naso
1. Insufficienza renale cronica:
come definirla e perché 2. Nefropatia da mezzo di contrasto:
definizione e prevenzione
3. Dialisi profilattica
4. Edema refrattario e scompenso cardiaco
5. Ultrafiltrazione
p. 139
p. 141
p. 142
p. 142
p. 144
Capitolo 8 – La gestione delle emergenze emocoagulative p. 147
di Vittorio Pengo
1. Prevenzione del tromboembolismo venoso
2. Diagnosi e terapia dell’embolia polmonare
3. Anticoagulazione orale
4. Sostituzione anticoagulante orale con eparine
p. 147
p. 148
p. 150
p. 160
Capitolo 9 – I principali farmaci nelle emergenze cardiovascolari p. 165
di Fabio Bellotto, Leonida Compostella ed Enrico Favaretto
1. Antiaritmici
2. Inotropi
3. Betabloccanti
4. Nitrati
5. Calcio antagonisti
6. Trombolitici
7. Antiaggreganti piastrinici
8. Inibitori delle glicoproteine IIb/IIIa
9. Anticoagulanti
10. Diuretici
11. Altri anti–ipertensivi
p. 169
p. 187
p. 193
p. 196
p. 198
p. 202
p. 205
p. 205
p. 212
p. 215
p. 215
10
Indice
Capitolo 10 – Indicazioni e controindicazioni alla riabilitazione cardiologica
di Leonida Compostella e Tiziana Setzu
p. 219
Appendice – Livelli di evidenza
p. 225
Lista delle abbreviazioni
p. 227
Presentazione
è per me motivo di grande soddisfazione presentare questo libro,
curato da Fabio Bellotto e Gianfranco Buja, al quale hanno collaborato altri validissimi colleghi della Clinica da me diretta e di altre Istituzioni con le quali collaboriamo da anni al Policlinico di Padova.
Esso è frutto della loro esperienza, maturata nei molti giorni e notti
trascorsi al letto del malato, in pronto soccorso, in unità coronarica,
in cardiochirurgia, nelle rianimazioni e nelle varie divisioni dov’erano
chiamati a consulto. Tanto impegno è stato arricchito dalla produttiva
collaborazione con diverse generazioni di giovani medici, specializzandi in cardiologia, fonte di reciproco arricchimento professionale.
L’empatia cresciuta giorno per giorno tra uomini e donne, diversi per
età ma accomunati dal medesimo entusiasmo e dal medesimo rigore
morale e scientifico, è alle radici di questo libro e del nostro essere, al
contempo, medici e docenti.
Il vademecum del cardiologo di guardia, che esprime ed esalta il decennale impegno professionale e didattico di ciascun autore, è stato
concepito come un sussidio di immediata comprensione ed utilizzo,
consentendo di approntare rapidamente la più opportuna terapia con
la necessaria precisione pur senza perdere una veduta d’insieme sulla
gestione delle emergenze cardiologiche nel loro complesso. Ogni autore è, infatti, parte di un gruppo omogeneo di professionisti, coeso per
retroterra culturale e per condivisione di protocolli e di valori, che bene
esprime lo stato attuale dell’arte in tema di cardiologia e di farmacologia
clinica sia sul piano assistenziale che nella ricerca applicata.
Molti colleghi, oltre ai cardiologi formati ed in formazione, potranno trarre grande vantaggio dall’utilizzo pratico di questo manuale al
quale auguro la più ampia attenzione e diffusione: internisti, anestesi11
12
Presentazione
sti, cardiochirurghi, medici di medicina d’urgenza e quanti si trovassero a dover prendere rapide decisioni senza disporre dell’assistenza
di uno specialista in cardiologia.
Agli autori auguro di cuore tutto il successo che meritano come
medici e come docenti.
Prof. Sabino Iliceto
Direttore della Clinica Cardiologica
Direttore della prima Scuola di Specialità in Cardiologia
Dipartimento di Scienze Cardiologiche, Toraciche e Vascolari
dell’Università degli studi di Padova
Capitolo 1
La gestione delle aritmie
Gianfranco Buja e Michela Bevilacqua
1. Fibrillazione atriale
Controllo della frequenza
N.B.: Il controllo della frequenza ventricolare è indicato in fase
acuta soprattutto se l’alta frequenza ventricolare è responsabile di instabilità emodinamica e in cronico per ridurre la sensazione di cardiopalmo ed evitare la comparsa di tachicardiomiopatia. Rimane fondamentale, in ogni caso, correggere i fattori scatenanti o favorenti una
frequenza cardiaca elevata (febbre, ipertiroidismo, anemia, ipovolemia,
BPCO).
13
14
Gianfranco Buja e Michela Bevilacqua
In acuto
In cronico
Esmololo bolo 0,5 mg/kg/min ev in 1 min
seguito da 60–200 µg/kg/min
Metoprololo (bolo 2,5–5 mg ev in 2 min fino
a 3 dosi).
Metoprololo (25–100 mg x 2 /die)
Propranololo (0,15 mg/kg ev)
Propranololo (80–240 mg die)
Diltiazem (bolo 0,25 mg/Kg ev in 2 min.
seguiti da infusione 5–15 mg/h ev.)
Diltiazem (120–360
frazionate)
mg/die
in
dosi
Verapamil (bolo 0,075–0,15 mg/Kg ev in 2
min; poi stop)
Verapamil (120–360
frazionate)
mg/die
in
dosi
Amiodarone (150 mg in 10 min seguiti da
0,5–1 mg /min ev.)
Amiodarone (200 mg/die)
Digossina (0,25 mg ev/2 ore fino a 1,5 mg in
60’, poi 0,125–0,375 mg ev o x os /die)
Digossina (0,125–0,375 mg/die)
N.B.:
– il Ca–antagonista e il B–bloccante pos­
sono essere impiegati indifferentemente
a seconda dell’esperienza personale in
assenza di scompenso cardiaco o altre
controindicazioni maggiori (ipotensio­
ne). Si preferisce il calcio antagonista
se BPCO, il betabloccante se ipertiroi­
dismo. Se disponibile impiegare come
B–bloccante Esmololo (Brevibloc®, ad
emivita breve).
– si preferisce l’amiodarone o la digitale in
presenza di scompenso cardiaco o fun­
zione ventricolare depressa.
Considerare “ablate and pace” solo in casi re­
frattari alla terapia medica in soggetti con età
superiore a 75 a.
Capitolo 1. La gestione delle aritmie
15
Controllo del ritmo
Cardioversione farmacologica
– Flecainide (1,5–3 mg/kg in
10–20’ e.v o 200–300 mg x
os) (Classe I)
– Propafenone (1,5–2 mg/kg in
10–20’ e.v o 600 mg x os)
(Classe I)
– Amiodarone (150 mg in 10
min seguiti da 0,5–1 mg /
min ev) (solitamente per un
paziente di peso medio si fa
un’infusione con 6 ff da 150
mg in 50 cc di glucosata a 2
cc/h) (Classe II a)
– “Pill in the pocket” (con
propafenone/flecainide)
(Classe II a)
– Ibutilide (1 mg ev.in 10’
ripetibile una II volta) (Con
monitorizzazione per 4
ore) (Classe I). Ottimo per
facilitare la Cardioversione
elettrica.
– Dofetilide* (125–500 mg 2
volte al dì per os a seconda
della clearance creatinina).
(*=disponibile in Italia
solo su richiesta speciale
secondo protocollo Pfizer).
– Chinidina (0,75–1,5 gr/6–12
ore x os) o Disopiramide
(400–750 mg) (Classe II b)
in casi selezionati di pazienti
con FA vago–dipendente.
Richiedono ricovero e
monitoraggio ECG del
paziente almeno per i primi
4–5 giorni dall’inizio della
terapia con controllo del
QT, della ionemia e della
Frequenza cardiaca.
Cardioversione elettrica
75 J con shock bifasico se il pz pesa < 75 Kg;
> 100 J se pesa > 75 Kg.
Se monofasico 200 J, ma minor successo.
Indicazione di Classe I:
– Indicata se FA ad alta freq. ventricolare non
responsiva ai farmaci, in pazienti con IMA, angina,
ipotensione o scompenso in corso
– FA preeccitata (WPW) ad alta FC o con instabilità
emodinamica
– FA senza instabilità emodinamica ma con sintomi
intollerabili
Indicazione di Classe II a:
– Per restaurare il RS, come strategia a lungo termine
Indicazione di Classe III:
– Frequenti CVE in pazienti con brevi periodi di RS
– Intossicazione digitalica o ipokaliemia
Il pretrattamento farmacologico (con amiodarone, flecainide,
ibutilide, propafenone, sotalolo) è in indicazione di Classe II a
Profilassi anticoagulante
Indicazione di Classe I:
– Se dopo 48 ore o in caso non sia possibile ricostruire
precisamente l’esordio dell’aritmia: terapia
anticoagulante orale (TAO) in range (INR tra 2 e
3) per almeno 3 settimane
– Se dopo 48 ore, ma con instabilità emodinamica:
Eparina (bolo + infusione fino a raggiungere un PT
1,5–2 volte quello normale).
– Se insorta entro le 48 ore e instabilità emodinamica:
Non obbligatoria la terapia anticoagulante
Indicazione di Classe II a:
– Se entro 48 ore, senza instabilità emodinamica: Si
può valutare la necessità dell’anticoagulazione a
seconda del rischio embolico.
– Se dopo le 48 h, si può eseguire un TEE (ecocardio
transesofageo):
•­­ Se TEE negativo: Cardioversione elettrica dopo
bolo di eparina seguita da infusione fino a
raggiungere un PT 1,5–2 volte quello normale.
• Se TEE positivo per presenza di trombo, TAO
per 3 settimane e poi CVE.
N.B.: In tutti i casi la cardioversione elettrica se efficace è
seguita da TAO per almeno 4 settimane!
16
Gianfranco Buja e Michela Bevilacqua
Per mantenere il ritmo sinusale (terapia orale):
– Flecainide 200–300 mg/die in assenza di cardiopatia ischemica, IVSin, QRS largo;
– Propafenone 450–900 mg/die in assenza di cardiopatia ischemica,
IVSin, QRS largo;
– Sotalolo 160–320 mg/die. In caso di cardiopatia ischemica. Particolare attenzione nel sesso femminile in età superiore ai 75 a e/o in
soggetti in terapia diuretica (controllare ionemia, intervallo QT) e
bradicardia;
– Amiodarone 200 mg/die come seconda scelta. Da preferire nei soggetti con insufficienza cardiaca.
Profilassi antitrombotica/anticoagulante
In acuto o in caso di sospensione della terapia anticoagulante orale:
a) per FA insorta da meno di 48 ore:
– Eparina a basso peso molecolare:
• Seleparina [peso pz (kg) – 10]/100 = dose (cc) da somministrare 1 volta/die per la profilassi, 2 volte/die per l’effetto
anticoagulante;
• Calciparina 0,3–0,5 cc x 2/ die;
b)per FA insorta da più di 48 ore o con insorgenza incerta:
– Eparina a basso peso molecolare (LMWH). Embricazione con
Coumadin; sospendere la LMWH al raggiungimento del range
terapeutico (INR tra 2 e 3); esecuzione della cardioversione elettrica dopo almeno tre settimane di anticoagulazione con INR
consecutivamente in range;
– Se disponibile Ecocardiogramma Transesofageo (TEE) considerare l’eparina in infusione + TEE. Se TEE negativo: Cardioversione elettrica dopo bolo di eparina seguita da infusione fino a
Capitolo 1. La gestione delle aritmie
17
raggiungere un PT 1,5–2 volte quello normale. Se TEE positivo
per presenza di trombo, TAO (terapia anticoagulante orale) per
3 settimane e poi CVE.
In cronico:
– Coumadin se il pz ha più di un fattore di rischio moderato–alto o
altri motivi per assumere la terapia anticoagulante;
– ASA se il paziente è a basso rischio (0 o 1 fattore di rischio moderato) o ha controindicazioni al coumadin.
F.R. incerto e poco validato
Sesso femminile
65–74 anni
CAD
tireotossicosi
F.R. moderato
F.R. elevato
≥ 75 anni
Ipertensione arteriosa
Scompenso
Diabete mellito
FE ≤ 35%
Precedente stroke,TIA, embolia
Stenosi mitralica
Protesi valvolare
Fibrillazione atriale in gravidanza
Raccomandazioni in Classe I:
– per il controllo della frequenza: Digitale, betabloccanti, Ca–antagonisti non diidropiridinici;
– cardioversione elettrica se emodinamica instabile;
– profilassi antitrombotica per tutte le pazienti con FA (salvo che per
quelle con “lone AF” e/o a basso rischio tromboembolico). Terapia
anticoagulante o ASA in base allo stadio della gravidanza.
Raccomandazioni in Classe II:
– si può considerare l’eparina non frazionata nel I trimestre e nell’ultimo mese di gravidanza nelle pazienti con fibrillazione atriale e fattori di rischio per tromboembolia (o eparina ad infusione continua
ev fino ad ottenere un PT 1,5–2 volte quello di controllo o eparina
18
Gianfranco Buja e Michela Bevilacqua
sottocute da 10000–20000 U ogni 12 ore con controllo a 6 ore dalla
somministrazione del PT che deve essere 1,5 volte il controllo);
– per quanto i dati siano limitati, si può prendere in considerazione l’uso di LMWH da somministrare nel I trimestre e nell’ultimo
mese di gravidanza;
– la terapia anticoagulante orale può essere somministrata in pazienti
con FA ad alto rischio tromboembolico, nel II trimestre;
– per eseguire la cardioversione farmacologica di una fibrillazione a
nuova insorgenza durante la gravidanza, in pazienti emodinamicamente stabili può essere considerata Chinidina solo se paziente
monitorizzata per almeno 3 gg.
2. Flutter atriale
Acuto
1. Per il Rate control: come per FA.
2. Ibutilide 0,1 mg/kg per 10 min +
monitorizzazione in terapia intensiva
per almeno 4 h.
3. Overdrive con stimolazione trans­
esofagea.
4. Cardioversione elettrica (75 J con
shock bifasico).
Cronico
1. Gli stessi farmaci consigliati per la
fibrillazione atriale.
2. Considerare ablazione transcatetere.
(Ablazione transcatetere nel Flutter
recidivante)
3. Tachicardie sopraventricolari
1. Tachicardia sinusale: valutazione della causa e terapia eziologica. Eventualmente betabloccanti salvo che in caso di scompenso cardiaco.
2. Tachicardia atriale multifocale: Beta bloccanti o calcio– antagonisti.
3. FA/Flutter atriale: vedi precedente.
4. Tachicardia da rientro intranodale (N.B.: Un elemento distintivo di
questa aritmia può essere l’aspetto rSr’ in V1 e l’assenza dell’onda
P retrograda perché solitamente è all’interno del QRS):
– Manovre vagali;
– Adenosina 1 f da 6 mg in bolo (in 2 sec, seguita da un flush di soluzio­ne
salina 20 cc), ripetibile una II volta; da preferire se freq. > 170 bpm;
Capitolo 1. La gestione delle aritmie
19
– Verapamil: bolo 5 mg/Kg, in 1–2 min. Controindicato se QRS
largo con sospetta preeccitazione; da preferire se freq. < 170
bpm o sospetto rischio di effetti collaterali da adenosina;
– Diltiazem: bolo 0,25 mg/kg in 10 min; controindicato se QRS
largo con sospetta preeccitazione.
5. Tachicardia da rientro AV da via accessoria a conduzione ortodromica
o antidromica (WPW):
– Propafenone: bolo 2 mg/kg ev in 10’;
– Flecainide: bolo 1 mg/kg ev in 10’.
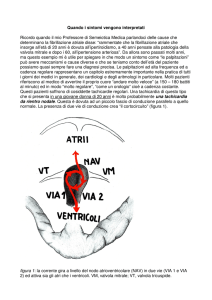
Algoritmo diagnostico per le aritmie sopraventricolari
�������������������������������������������������
�����������
�������������������
�
���
�����������������
��������������������������������������
����������������������������
��
���������������������������������
��
��
��������� ��
��
�������������������������������������������
���������������������������������������������
�����������������
� �
������������
���
�����
�� ���
��������
�������������
�������
�����������
!��"�
�������
��������
�������������
����������#$�$%��
�������������
������������������
��&����
����������������� �
�
������������������
����������"���������� �
��������������������
�������������&���
������������������
������������������������
���������������������
�������������������������
��������������������
�������������������
���������������� ��!"
�
20
Gianfranco Buja e Michela Bevilacqua
Algoritmo diagnostico per le aritmie sopraventricolari
diagnostico
per le aritmie
sopraventricolari
La diagnosiAlgoritmo
differenziale
continua
ex adiuvantibus
anche con la risposta alla terapia medica somministrata: in particolare utilizzando
La diagnosi differenziale continua “ex adiuvantibus” anche con la risposta alla terapia
l’adenosina
possiamo
ottenere
tali l’adenosina
risposte:possiamo ottenere tali risposte:
medica somministrata:
in particolare
utilizzando
Adenosina i.v.
No cambiamenti di
frequenza
Graduale rallentamento e
poi riaccelerazione
Dosaggio
inadeguato o
Tachicardia
sinusale;
Considerare TV
fascicolari
Tachicardia
atriale focale;
STOP
Persistenza con
transitorio BAV
Tachicardia da rientro AV;
Flutter atriale;
Tachicardia da rientro
intranodale;
Tachicardia
atriale
Rientro del nodo del seno
Tachicardia
giunzionale
1
0
Capitolo 1. La gestione delle aritmie
21
4. Tachicardie ventricolari
4. TACHICARDIE VENTRICOLARI
Diagnosi differenziale delle tachicardie a complesso QRS largo:
Diagnosi differenziale delle tachicardie a complesso QRS largo:
QRS > 120 msec
Irregolare
Regolare
Se il QRS è = a quello a RS:
- SVT con blocco di branca;
- Tachicardia da rientro AV
antidromico.
FA o Tachi o flutter
atriale
a
conduz.
variabile con blocco di
branca o conduzione
anterograda tramite via
anomala
Manovre
vagali
QRS>P
Rapporto AV 1:1
No
P>QRS
Si o non visibile
VT
Tachi o
flutter
atriale
QRS nelle
precordiali
BBDx o
BBsin
tipici
SVT
Concordanti;
No pattern R/S in
V1-V6;
Inizio R fino al nadir
di S > 100 msec
VT
Pattern BBDx:
qR,Rs,Rr’ in V1;
Asse QRS
tra + e – 90°
Pattern BBsin:
R in V1 > 30 msec;
R fino al nadir di S > 60 msec;
qR o qS in V6.
VT
VT
1
1
22
Gianfranco Buja e Michela Bevilacqua
Trattamento delle tachicardie ventricolari
Tachicardia ventricolare
sostenuta:
(30 o più secondi, a freq. ≥
100 bpm)
Classe I:
– se instabilità emodinamica: CVE (Iniziare da 200 J
bifasico sincronizzato);
– se stabilità emodinamica e/o prima di eseguire un
tentativo farmacologico: (Chest thump), CVE.
Classe II a:
– Amiodarone e.v.;
– Betabloccanti soprattutto se sospetto di ischemia
e polimorfe.
Classe II b:
– Lidocaina e.v.; considerare AA classe 1C
Prevedere eventuale stimolazione programmata da
ICD o tramite catetere provvisorio in VDx se recidive
frequenti.
Prevedere studio completo noninvasivo e invasivo.
TV monomorfe e ripetitive:
TV polimorfe:
Classe II a:
– Amiodarone ev.;
– B–blocco;
– Sotalolo.
Classe I:
– CVE;
– B–blocco ev se sospetto di ischemia;
– Amiodarone e.v salvo QT lungo.
Classe II b: Lidocaina e.v.
Prevedere studio completo noninvasivo e invasivo
Torsione di punta:
Classe I:
– correzione elettroliti;
– stimolazione cardiaca ad una frequenza maggiore
in caso di blocco o bradicardia.
Classe II a:
– Solfato di Magnesio
– Atropina ev. o Isoprenalina per TdP pausa–
dipendente
Classe II b:
– Lidocaina e.v..
Capitolo 1. La gestione delle aritmie
TV incessante:
Classe I:
– in pz con ischemia: rivascolarizzazione e
B–blocco, seguiti da antiaritmici (amiodarone).
Classe II a:
– Amiodarone seguito da ablazione transcatetere.
Classe II b:
– in caso di tempesta aritmica: Amiodarone o
B–blocco separatamente o insieme.
Come Beta–bloccante preferire inizialmente Esmololo
(BREVIBLOC®)
TV fascicolare
(aspetto BBDx con asse
inferiore o superiore):
Verapamil ev
TV iterativa (runs di TV
ripetitivi solitamente con
aspetto BBsin con asse
inferiore):
solo osservazione,
adenosina,
betabloccanti,
verapamil
FV/Flutter ventricolare
il massimo dell’energia (> 300 J) Desincronizzato
23
asse inferiore):
24
il massimo dell’energia (> 300 J) DESINCRONIZZATO
FV/
Flutter
ventricolare
Gianfranco Buja e Michela Bevilacqua
In sintesi
IN SINTESI:
TACHICARDIA STABILE
QRS stretti
QRS larghi
Diagnosi di
SVT
+ blocco
branca
VT o
meccanismo non noto
SVT
+ preeccitazione
Manovre vagali;
Adenosina i.v.;
Verapamil i.v.;
Beta blocco i.v.
Sotalolo;
Lidocaina;
Amiodarone se FE
!
persistenza
STOP
Persistenza con BAV
STOP
DC shock
Flecainide;
Overdrive/Pacing;
DC shock
1
3
Capitolo 1. La gestione delle aritmie
25
5. Arresto cardiaco senza polso
1
BLS: chiamo il paziente, chiamare aiuto,
CPR (30 compressioni, 2 insufflazioni)
Ossigeno se disponibile
Attaccare il monitor/defibrillatore se disponibile
2
Ricercare il ritmo
Ritmo shockabile
Non shockabile
Shockabile
3
9
VT/FV
Asistolia/PEA
4
10
1 shock:
-Bifasico manuale (120-200J; se non noto il
limite superiore 200 J).
-Se monofasico 360J
Riprendere immediatamente la CPR
CPR per 5 cicli
Se disponibile epinefrina 1 mg da ripetere
ogni 3-5 min o vasopressina 40 U ev o i.o
seconda dose di epinefrina.
Considerare atropina 1 mg ev/io per
asistolia o PEA “lenta”, da ripetere fino a 3
volte
5 cicli di CPR
5
Ricercare il ritmo
Ritmo shockabile?
5 cicli di CPR
Shockabile
11
6
Ricercare il ritmo
Ritmo shockabile?
Continuare la CPR mentre si carica il defibrillatore
Dare uno shock (bifasico 200 J, mono 360 J)
Riprendere la CPR immediatamente dopo lo shock
Se disponibile, prima o dopo lo shock dare
vasopressina 40 U ev o i.o.; epinefrina 1 mg ev da
ripetere ogni 3-5 min
5 cicli di CPR
7
Ricercare il ritmo
Ritmo shockabile?
Non shockabile
Shockabile
Shockabile
8
Continuare la CPR mentre si carica il defibrillatore
Dare uno shock (bifasico 200J, mono 360J)
Riprendere la CRP immediatamente dopo lo shock
Considerare gli antiaritmici: Amiodarone 300 mg ev +
eventuali altri 150 mg o Lidocaina (1-1,5 mg/kg alla
prima dose, poi 0,5-0,75 mg/kg fino ad un max di 3 dosi
o di 3 mg/kg).
Considerare il Solfato di magnesio (1-2 g per le TdP)
Dopo altri 5 cicli di CPR ritornare al Box 5
12
Se asistolia, vai al Box 10;
Se attività elettrica cercare il polso:
- se non c’è polso vai al Box 10;
- se polso presente iniziare le cure
post resuscitazione
13
Torna al Box
4
1
5
26
Gianfranco Buja e Michela Bevilacqua
CPR:
La ventilazione:
1. controllo che il paziente non risponda, chiamo aiuto;
2. valuto la pervietà delle vie aeree; se non respira posso dare 2 insufflazioni iniziali; bastano 300 ml, vale a dire 1/3 del volume di un ambu o un respiro breve
e non troppo forte se respirazione bocca a bocca; non devo insufflare troppo
volume per il rischio di comprimere lo stomaco con conseguente vomito e il
rischio di iperventilazione (dà air trapping, con ridotto ritorno venoso e conseguente ipotensione!) NB: Non occorre intubare nei primi 2-3 minuti perché gli
alveoli sono ancora ossigenati (la valutazione del respiro passa in un secondo
piano se il paziente è monitorizzato e si sa già che l’arresto è cardiaco).
La cosa migliore è ventilare il paziente da dietro la testa in modo da lasciare gli altri
due lati per la rianimazione.
Il massaggio:
Comprimere in modo forte e veloce (100/min).
Assicurare il riespandimento toracico (non rimanere sempre in pressione positiva).
Minimizzare le interruzioni delle compressioni toraciche.
Ogni ciclo di CPR equivale a 30 compressioni e 2 respirazioni (5 cicli = 2 min).
Le performance tendono a calare dopo 2-3 minuti, per cui fare 5 cicli (30 compressioni + 2 respirazioni, per 5 volte) e poi darsi il cambio.
Se l’arresto è avvenuto da più di 5 minuti (cosa non possibile in UCIC) meglio fare
prima 2 cicli prima dello shock.
Nel frattempo se non si è da soli assicurarsi un accesso venoso e far fare un emogas
venoso.
Lo shock:
A seconda anche della marca del defibrillatore può variare l’energia consigliata; per
esempio per i bifasici per lo Zoll è di 120 J mentre nel Philips è di 150 J; comunque se
non è indicato dalla macchina quando si imposta automaticamente appena accesa,
bisogna erogare 200 J.
Non occorre sospendere la somministrazione di Ossigeno.
Se si usano le piastre, devono essere posizionate una sotto la clavicola dx e l’altra sotto il capezzolo sinistro, mentre se abbiamo le placche adesive è meglio la
posizione antero-posteriore (regione scapolare sinistra e sotto il capezzolo sin).
Dopo aver erogato lo shock non bisogna perdere tempo a vedere il ritmo, ma subito
riprendere il massaggio!!! La valutazione va fatta dopo 2 minuti!!!!!
Se il paziente è intubato va staccato dal respiratore e va praticato il massaggio a 100/
min con ventilazione ogni 6–8 secondi.
Se la FV è refrattaria non fermarsi mai: la FV è comunque segno di riserva di glicogeno, a differenza dell’asistolia! Nell’asistolia fermarsi dopo 10–15 minuti di RCP.
Capitolo 1. La gestione delle aritmie
27
La terapia farmacologica:
Ogni farmaco somministrato deve essere seguito da un lavaggio di 20 cc di fisiologica (perché a polso fermo il farmaco non si muove!)
Adrenalina: non somministrare dosi eccessive (l’eccessiva vasocostrizione può comportare pessimi outcome neurologici).
Meglio somministrarla ai cambi pari nei turni di massaggio (circa ogni 4–5 min).
Eccezioni: dosi maggiori possono essere necessarie per trattamento Anafilassi e intossicazione da betabloccanti.
Amiodarone: il bolo di 300 mg va fatto aspirare in glucosata 5%.
Lidocaina: preferirla all’amiodarone se si sospetta che la causa della FV sia un QT
lungo (per sdr congenita, ipokaliemia o assunzioni di farmaci che allungano il QT
come ranitidina e macrolidi).
Solfato di magnesio se Torsione di punta.
Atropina: solo in caso di asistolia e PEA lenta, in pazienti con BAV avanzato intermittente, sdr bradi–tachi, sincopi vagali protratte in pz. cardiopatici, intossicazione da
esteri organofosforici (utilizzati in agricoltura) o gas nervino.
OK per BAV III da IMA inferiore, ma controindicata nel BAV III da IMA anteriore!
Profilassi della recidiva:
Se ha ripreso il polso dopo lo shock iniziare l’infusione con amiodarone o lidocaina o
solfato di magnesio, rispettando solitamente il farmaco utilizzato per il bolo, oppure,
soprattutto nel caso di riscontro di ischemia miocardica, e con ritmo veloce, somministrare il betabloccante.
Cercare di trattare i fattori scatenanti (“5 H e 5 T”):
Hypovolemia
Hypoxia
Hydrogen ion (acidosi)
Hypo/hyperkaliemia
Hypoglycemia
Toxins
Tamponade cardiac
Tension pneumothorax
Thrombosis (coronary or pulmonary)
Trauma
1. Ipovolemia: generalmente PEA tachicardia con QRS stretto. Dovuta a perdita
di 2 Litri (es: ematoma retroperineale, rottura AAA, politrauma con frattura di
bacino).
3. Acidosi: Soprattutto nel paziente diabetico o neuropatico, intossicazione di
farmaci: terapia con Bicarbonato e/o soluzione salina.
4. Hypo/Hyperkaliemia: vedi disionemie.
5. Ipoglicemia: Glucosata 50% o 33% o glucagone.
28
Gianfranco Buja e Michela Bevilacqua
6. Eccesso di farmaci in generale: Espansione dei liquidi.
Eccesso di digitale o Farmaci Classe I: Bicarbonato (50–100 mEq).
Eccesso di farmaci di Classe I C: Cloruro di Sodio.
Eccesso di betabloccanti e Calcioantagonisti: Adrenalina anche ad alti dosaggi
(1-3-5 mg).
Uso di cocaina: Bicarbonato (prima scelta come antiaritmico); Lidocaina (II
scelta).
Valium (sia per aritmie stabili che per crisi ipertensiva, FA, TPSV), 2 fl in 50
cc poi 1 fl+ 1 fl, fino a 5-6 fl in un’ora.
Va evitato assolutamente l’uso di betabloccanti anti beta-1 per il rischio di
emorragia cerebrale, mentre è possibile utilizzare il labetalolo (Trandate)
se il diazepan è inefficace.
NB: se dolore toracico, escludere il PNX (facile in chi sniffa).
NB: l’effetto della cocaina dura anche 7 giorni!
Alcolismo: Condizione che predispone all’ipoglicemia e al QT lungo, per cui se
FV è meglio il solfato di Mg all’amiodarone.
7. Tamponamento cardiaco: Pericardiocentesi
8. PNX iperteso: Cannula arancione (14 G) in II spazio intercostale, nel margine
superiore costale, 1–2 cm all’esterno dell’emiclaveare media.
9. IMA: Rivascolarizzazione. Se IMA inferiore + BAV completo, pacing transcutaneo.
Embolia polmonare: Trombolisi in caso di pericolo imminente di morte (ha senso
solo con tenecteplase per il suo breve tempo d’azione).
Capitolo 1. La gestione delle aritmie
29
6. Bradiaritmie
Indicazioni acute/in emergenza per la stimolazione transvenosa (o transtoracica) provvisoria
Bradicardia non associata a IMA
– Asistolia
– BAV II o III grado associati a compromissione
emodinamica o sincope a riposo
– Tachiaritmie ventricolari secondarie a
bradicardia
Bradicardia associata a IMA
Classe I ACC/AHA
– Asistolia
– Bradicardia sintomatica (bradicardia sinusale
con ipotensione e BAV II tipo 1 con
ipotensione non responsiva all’atropina)
– Blocco di branca bilaterale (alternanza di
blocco di branca o BBDx con alternanza
EAS/EPS)
– Blocco bifascicolare di nuova insorgenza o ad
insorgenza non nota con BAV I
– BAV II tipo 2
Indicazioni elettive all’impianto per la stimolazione transvenosa (o transtoracica) provvisoria
Supporto per le procedure che possono
provocare bradicardia
Anestesia generale in presenza di:
– BAV II e III grado
– BAV intermittente
– BAV I grado + blocco bifascicolare
– BAV I e BBsin
Cardiochirurgia:
– chirurgia aortica
– chirurgia tricuspidale
– chiusura di difetto interventricolare
– riparazione ostium primum
Raramente considerata per l’angioplastica co­
ronarica (solitamente per la coronaria dx)
Overdrive delle tachiaritmie
30
Gianfranco Buja e Michela Bevilacqua
Condizioni in cui la stimolazione provvisoria non è indicata
Bradicardia non associata a IMA
– Malattia del nodo del seno senza una
compromissione emodinamica o sincope a
riposo
– BAV II tipo 2 o BAV III senza emodinamica
compromessa, sincope o tachiaritmie
ventricolari a riposo
Bradicardia associata ad IMA
Classe III ACC/AHA
– BAV I grado
– BAV II tipo 2 con emodinamica stabile
– Ritmo accelerato idioventricolare
– Blocco di branca o blocco bifascicolare noto
prima dell’infarto miocardico acuto
Stimolazione cardiaca in terapia intensiva per tachiaritmie ventricolari:
approccio transvenoso
Tachicardia ventricolare sostenuta monomorfa (Cardiomiopatia,
IMA, “scar–related reentry”)
TV mal tollerata, non responsiva ai farmaci o effetti collaterali, recidive frequenti.
– Tachicardia ventricolare polimorfa con torsione di punta (Bradicardia, QT lungo, ipokaliemia). Recidive nonostante MgSO4, atropina,
isoproterenolo, correzione ionemia.
–
Stimolazione cardiaca in UTI
Pacing transcutaneo
Pacing transvenoso
Pro
Contro
Pro
Contro
Semplice
Doloroso
Efficace
Team esperto
Fluoroscopia (sala,
Fattibile
Bassa efficacia
Fattibile
equipaggiamento)
Ponte per il
Perforazione
Aritmogeno
Stabile
cardiaca
transvenoso
Bradicardia/
Tromboembolismo
tachicardia
Fisiologica
(AV sequenziale)
Infezione
Capitolo 1. La gestione delle aritmie
31
Letture consigliate
ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers
and Antiarrhythmia Devices. A Report of the American College of Cardiology/
American Heart Association. Task Force on Practice Guidelines.
ACC/AHA/ESC Guidelines for the Management of Patients with Supraventricular
Arrhythmias (Blomström–Lundqvist and Scheinman et al.) 2003 ACC/AHA/
ESC Practice Guidelines.
ACC/AHA/ESC 2006, Guidelines for the Management of Patients With Atrial Fibrillation, Circulation 2006; 114: e257–e354.
ACC/AHA/ESC 2006 Guidelines for the Management of Patients With Ventricular
Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary,
(Journal of the American College of Cardiology 2006; 48: 1064–1108, Circulation 2006; 114: 1088–1132, and European Heart Journal 2006; 27: 2099–2140).
Adamson D.L., Nelson–Piercy C., Managing palpitations and arrhythmias during
pregnancy, Heart 2007 n. 93; 1630–1636.
AHA guidelines on Prevention of Infective Endocarditis, Circulation 2007; 116:
1736–1754.
ESC Guidelines on the Diagnosis and management of pericardial disease–Executive
summary, European Heart Journal 2004; 25: 587–610.
ESC Guidelines, Guidelines for cardiac pacing and cardiac resynchronization therapy.
The Task Force for Cardiac Pacing and Cardiac Resynchronization Therapy of the
European Society of Cardiology. Developed in Collaboration with the European
Heart Rhythm Association, Europace (2007) 9, 959–998.
Ferrari M., Padrini R., Farmacologia clinica cardiovascolare, Piccin V ed.
Management of Cardiac Arrest, Circulation 2005; 112: IV–58–IV–66.
Management of Symptomatic Bradycardia and Tachycardia, Circulation 2005; 112:
IV–67–IV–77.
Moreillon P., Yok–Ai Que, Infective endocarditis, Lancet 2004; 363: 139–49.
Spodick D.H., M.D., D.Sc., Acute Cardiac Tamponade, N Engl J Med 2003; 349: 684–90.
Bonow R.O., Carabello B.A., Chatterjee K. et al., ACC/AHA 2006 guidelines for the
management of patients with valvular heart disease: executive summary: a report
of the American College of Cardiology/American Heart Association Task Force on
Practice Guidelines (Writing Committee to Develop Guidelines for the Management of Patients With Valvular Heart Disease), Circulation 2006; 114: 450–527.