FUNZIONI NEUROPSICOLOGICHE
III LEZIONE
(SISSIS)
LINGUAGGIO E ASIMMETRIE FUNZIONALI
FRA EMISFERI CEREBRALI.
PROF. VINCENZO PERCIAVALLE
Il 17 aprile 1861 moriva a Parigi “Monsieur Tan”, così chiamato perché, a causa di
un ictus, riusciva a pronunciare solo la sillaba “tan”. Il Dott. Pierre-Paul Broca
(1824-1880) vide che il cervello presentava una grossa lesione che includeva il
piede della terza circonvoluzione frontale (o area 44 di Brodmann), che sarebbe
divenuta nota come "area di Broca", o area di produzione del linguaggio.
Questo deficit da allora prende il nome di afasia motoria o afasia di Broca.
Broca P.P., Perte de la parole, ramollissement chronique et destruction partielle du lobe anterieur
gauche du cerveau, Bulletin de la Société Anthropologique, Paris, 1861, 2 : 235-238
1
Il neurologo francese Pierre Marie (1857-1940) ritenne che una
funzione complessa come il linguaggio non poteva essere
controllata solo da una limitata zona corticale, ma doveva
interessare anche strutture sottocorticali.
Infatti, in un tipico paziente con afasia di Broca, la RM mostra
come l’area infartuata non interessi soltanto la corteccia frontale,
ma anche strutture profonde (talamo e gangli della base).
Marie P., L’évolution du langage considéré au point de vue de l’étude de l’Aphasie. 1897
Nel 1873, il neurologo tedesco Carl Wernicke (1848-1904) osservò che un
paziente, dopo un ictus, sebbene fosse in grado di parlare e il suo udito fosse
intatto, poteva capire appena ciò che gli veniva detto e non comprendeva le
parole scritte.
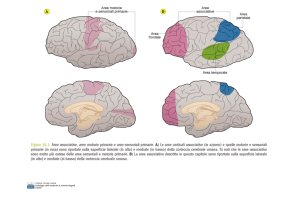
All’autopsia, si trovò nell'emisfero sinistro una lesione nella parte posteriore
della regione parieto-temporale. Wernicke concluse che questa regione è
coinvolta nella comprensione del linguaggio. Wernicke chiamò questo quadro
clinico afasia sensoriale, anche se da allora è più nota come afasia di Wernicke.
Wernicke C., Der aphasische Symptomencomplex. Eine psychologische Studie auf anatomischer Basis. Breslau, 1874
2
AFASIA DI BROCA
Produzione di parole isolate o sintagmi molto semplificati (ognuno di 23 parole), con incertezze ed errori nell’articolazione dei suoni. Le
strutture sintattiche sono scarne, con frasi composte prevalentemente
da sostantivi e da poche forme verbali, talvolta non flesse (verbi
all’infinito), e con omissione di articoli, pronomi e congiunzioni
(“linguaggio telegrafico”).
In genere, l’eloquio è lento e monotono e l’intonazione molto alterata,
con lunghe pause tra una parola e l’altra. Nei casi più gravi, sono
prodotti solo frammenti sillabici ed espressioni stereotipe, di nessun
contenuto informativo.
Racconto della malattia da parte di un paziente:
dicembre… mare mosso… rovesciato… eh… mare
mosso… la nave… coma.
Gabriele Miceli, Università Cattolica, Roma, 2004
Afasia di Wernicke
Produzione di sequenze abbastanza lunghe di parole, non integrate in
strutture sintattiche coerenti. Il paziente può produrre poche parole
appropriate inframmezzate ad espressioni di uso comune, ma prive di
nesso; nei casi più gravi l’eloquio risulta incomprensibile e “vuoto” (“empty
speech”) e somiglia a un’“insalata di parole” (o “gergo verbale”). In altri
casi, l’eloquio è costituito prevalentemente da parole senza senso
(“neologismi”) con produzione di “gergo fonemico”.
Tipicamente, gli afasici fluenti non si rendono conto dei propri errori e si
esprimono in maniera fluida, con le pause e le variazioni dell’intonazione
tipiche del linguaggio normale.
Racconto della malattia da parte di un paziente:
papone… monatone e polezza. Lutia camama poleta
e… dondola e… dondora milifieta papara… e… danela
polora papava e l’una… e… me.
Gabriele Miceli, Università Cattolica, Roma, 2004
3
Diagnosi differenziale dei diversi tipi di Afasia
(Modello localizzazionista di Wernicke-Lichteim)
La diagnosi delle principali forme classiche di afasia si fonda
sulla valutazione di almeno 4 capacità linguistiche del
soggetto:
1) la capacità di denominare gli oggetti,
2) la capacità di parlare (fluenza verbale),
3) la capacità di comprendere quello che gli viene detto,
4) la capacità di ripetere quello che sente.
4
5
6
Lesione della corteccia parietale posteriore e percezione dell’arto fantasma.
7
8
9