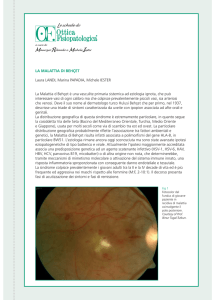
UVEITE
Definizione
L’uvea è una membrana a struttura vascolare formata dalla coroide, dal corpo ciliare e dall’iride.
Le infiammazioni di questa parte dell’occhio vengono definite uveiti.
Più precisamente, sebbene l’uveite per definizione, sia una flogosi dell’uvea, il termine è usato per
descrivere molte forme di infiammazione intraoculare che possono colpire non solo l’uvea, ma
anche strutture adiacenti.
Classificazione
L’uveite può essere classificata in:
-
anatomica
clinica
etiologica
anatomo-patologica
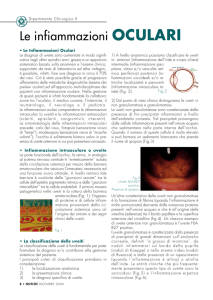
Classificazione anatomica (immagine 1)
Da un punto di vista anatomico, l’uveite è classificata in: anteriore, intermedia, posteriore e diffusa.
L’uveite anteriore è quella più frequente, seguono nell’ordine l’intermedia, la posteriore e la diffusa.
L’uveite anteriore è suddivisa in irite, quando la flogosi interessa di più l’iride, ed in iridociclite,
quando sono colpite sia l’iride che la parte anteriore del corpo ciliare.
L’uveite intermedia è caratterizzata da un interessamento della parte posteriore del corpo ciliare e
dell’estrema periferia retinica.
Nell’uveite posteriore, invece, la flogosi è localizzata dietro il margine posteriore della base del
vitreo. A seconda della localizzazione del processo iniziale, l’uveite posteriore è suddivisa in
coroidite, retinite, corioretinite e retinocoroidite.
La forma diffusa, o panuveite, è caratterizzata da un interessamento di tutta l’uvea.
Immagine 1
Classificazione clinica
A seconda delle modalità di insorgenza e della durata, l’uveite è classificata in acuta e cronica.
L’uveite acuta si manifesta con un esordio improvviso e dura 6 settimane o meno. Se dopo il primo
attacco si ha una riesacerbazione, si parla di uveite acuta recidivante.
L’uveite cronica persiste per mesi o anni. L’inizio è spesso insidioso e asintomatico, anche se nel
corso dell’uveite cronica possono verificarsi riesacerbazioni acute o subacute.
Classificazione etiologica
Sotto il profilo etiologico, l’uveite può essere esogena o endogena.
L’uveite esogena è causata da un insulto esterno o da un’invasione, sempre dall’esterno, di
microrganismi o di altri agenti.
L’uveite endogena, al contrario, è causata da microrganismi o altri agenti provenienti dal paziente
stesso.
Classificazione patologica
Da un punto di vista patologico l’uveite è classificata in granulomatosa e non granulomatosa.
Clinicamente però, questa distinzione non è sempre utile, perché possono esserci forme di uveite
granulomatosa che possono presentare caratteristiche granulomatose e, a volte, un’infiammazione
non granulomatosa può avere caratteristiche granulomatose.
Quadro clinico
Uveite anteriore
I sintomi principali dell’uveite anteriore acuta sono: fotofobia, dolore, arrossamento, diminuzione
dell’acuità visiva e lacrimazione. Nell’uveite anteriore cronica, invece, l’occhio può essere bianco
ed i sintomi minimi, anche in presenza di un’infiammazione grave.
Uveite intermedia
Il sintomo iniziale è generalmente la comparsa di corpi mobili vitreali (miodesopsie), sebbene a
volte il paziente presenti una diminuzione dell’acuità visiva centrale a causa di un edema maculare
cistoide.
Uveite posteriore
I due sintomi principali dell’infiammazione del segmento posteriore sono: miodesopsie e
diminuzione dell’acuità visiva.
Terapia
In presenza di un’uveite gli obiettivi sono i seguenti:
-
prevenire complicazioni che possono compromettere l’acuità visiva, quali glaucoma,
cataratta, edema maculare cistoide cronico e distacco di retina;
alleviare il disagio del paziente;
se possibile, trattare la causa principale.
I farmaci a disposizione sono i midriatici, gli steroidi, i farmaci citotossici e la ciclosporina.
Midriatici
I midriatici vengono impiagati principalmente per tre ragioni:
-
dare sollievo: il disagio causato da un’uveite anteriore acuta grave, è dovuto allo spasmo del
muscolo ciliare e dello sfintere della pupilla. Questo può essere alleviato con l’atropina, che
è il cicloplegico più potente a disposizione. Generalmente non è necessario usare l’atropina
per più di 1-2 settimane.
- prevenire la formazione di sinechie posteriori. Nel caso di uveitie anteriore cronica lieve il
midriatico può essere instillato la sera prima di coricarsi per evitare, durante il giorno, i
fastidi legati alla midriasi e alla ridotta capacità accomodativa. In presenza di un’uveite
anteriore cronica, la pupilla non va mantenuta sempre dilatata, poiché le sinechie posteriori
si possono formare anche in midriasi.
- rompere le sinechie: le sinechie posteriori limitano la mobilità pupillare, favoriscono la
formazione di una cataratta secondaria e possono anche causare un glaucoma secondario,
infiammatorio, ad angolo chiuso da blocco pupillare.
Steroidi
Gli steroidi costituiscono il farmaco principale nella terapia della maggior parte dei casi di uveite.
Possono essere somministrati per via topica, in collirio o pomata, per via perioculare e sistemica.
Somministrazione per via topica
Gli steroidi per via topica vanno usati solo nella terapia delle uveiti anteriori, in quanto non in grado
di raggiungere un livello terapeutico sufficiente posteriormente al cristallino.
La frequenza di instillazione del collirio dipende dalla gravità dell’infiammazione; in genere è
preferibile iniziare con instillazioni frequenti e poi ridurle gradualmente con il diminuire
dell’infiammazione.
In seguito all’instillazione di steroidi per via topica sono possibili le seguenti complicanze:
- glaucoma: la somministrazione di uno steroide ad elevata attività infiammatoria, può
determinare un aumento della pressione intraoculare nei soggetti che presentano reattività
agli steroidi;
- cataratta: una cataratta sottocapsulare posteriore può essere favorita sia dalla
somministrazione di steroidi per via sistemica che, anche se meno frequentemente, da quelli
per via topica. Ovviamente il rischio aumenta in rapporto alla posologia e alla durata della
terapia stessa;
-
complicanze corneali: vengono ridotte le difese immunitarie contro le infezioni secondarie
da batteri e miceti;
assorbimento sistemico: effetti collaterali possono far seguito ad una somministrazione
prolungata di steroidi, in particolar modo nei bambini;
midriasi e ptosi: sono eventuali complicazioni transitorie e reversibili.
Somministrazione per via perioculare.
Le iniezioni perioculari presentano, rispetto ai colliri, i seguenti vantaggi:
- capacità di raggiungere una concentrazione terapeutica anche dietro il cristallino;
- i farmaci idrosolubili sono incapaci di penetrare la cornea se somministrati per via topica,
ma possono entrare nell’occhio attraverso la sclera, se somministrati mediante iniezione
perioculare;
- l’effetto terapeutico può essere ottenuto a lunga durata.
Somministrazione per via sistemica
Le principali indicazioni per la somministrazione orale di steroidi sono:
- uveite anteriore intrattabile che non migliora né con la terapia per via topica né con quella
per via perioculare;
- uveiti intermedia o posteriore non migliorate mediante somministrazione per via
perioculare.
Farmaci citotossici
I farmaci citotossici sono stati studiati per la terapia di alcune neoplasie maligne. La loro
somministrazione va eseguita sotto stretto controllo medico. Le complicanze dei farmaci citotossici
possono essere anche gravi.
Le due principali indicazioni per l’uso di farmaci citotossici sono:
- infiammazione intraoculare generalmente bilaterale, con grave prognosi visiva, che non
migliora con un’adeguata terapia steroidea;
- effetti collaterali intollerabili in seguito a terapia steroidea sistemica.
Ciclosporina
La ciclosporina è un potente agente immunosoppressivo anti-cellule T.
Sfortunatamente un’elevata tossicità renale la rende inaccettabile per un utilizzo routinario.
Bibliografia
•
CHESTER G.H., BLACH R.K., “Inflammation in the region of the vitreous base”, <Trans.
Ophthalmol. Soc. United Kingdom>, 1976.
•
DINNING W.J., “Treatment of uveitis”, <Trans. Ophthalmol. Soc. United Kingdom>,
1981.
•
FLEDER K.S., BROCKHURST R.J., “Neovascular fundus abnormalities in peripheral
uveitis”, <Arch. Ophthalmol.>, 1982.
•
GRAHAM E.M., SANDERS M.D., “Cyclosporin A in the treatment of posterior uveitis”,
<Br. J. Ophthalmol.>, 1985.
•
GREEN W.R., KINCAID M.C., MICHELS R.D., “Pars planitis”, <Trans. Ophthalmol. Soc.
United Kingdom>, 1981.
•
HOGAN M.J., KIMURA S.J., “Signs and symptoms of uveites”, <Am. J. Ophthalmol.>,
1959.
•
KANSKI JACK J., “Oftalmologia Clinica”, 1990.
•
KIMURA S.J., THYGESON P., HOGAN M.J., “Signs and symptoms of uveitis:
classifications of posterior manifestations of uveitis”, <Am. J. Ophthalmol.>, 1959.
•
NUSSENBLATT R.B., PALESTINE A.G., CHAN C.C., “Cyclosporin A in the treatment of
intraocular inflammatory disease resistant to systemic corticosteroid and cytotoxic agents”,
<Am. J. Ophthalmol.>, 1983.
•
SMITH R.E., GODFREY W.A., KIMURA S.J., “Complications of chronic cyclitis”, <Am.
J. Ophthalmol.>, 1976.