Fisiopatologia del polmone
Atelettasia (collasso polmonare)
Espansione incompleta del polmone o collasso
di un polmone, con formazione di aree di
parenchima prive di aria.
Atelettasia acquisita
da riassorbimento: causata da ostruzione
completa bronchiale da secrezione
eccessive (es.muco), essudato all’interno
dei piccoli bronchi (es. Asma, bronchite)
da compressione: 1) causata da essudato
fluido (sangue), aria o cellule neoplastiche
che occupano la cavità pleurica. 2) da
pneumotorace iperteso (pressione dell’aria
determina compressione del polmone).
da contrazione: alterazioni fibrotiche del
polmone o della pleura impediscono una
piena espansione.
Edema polmonare
Edema polmonare emodinamico:
aumento della pressione idrostatica, con accumulo di liquido nelle
regioni basali dei lobi inferiori. Capillari alveolari congesti,
microemoraggie alveolari e macrofagi carichi di emosiderina. La fibrosi
puo’ portare ad ispessimento delle pareti polmonari
e i polmoni
diventano duri e bruni (indurimento bruno). Predispone ad infezioni.
La transferrina presente nel liquido
edematoso e l’emoglobina contenuta
negli eritrociti trasudati dai capillari
congesti, vengono fagocitate dai
macrofagi e trasformate in
emosiderina che appare come
corpuscoli marroni nel citoplasma
cellulare (cellule da insufficienza
cardiaca o da vizio cardiaco
Edema da lesioni microvascolari
Dato da lesioni dei capillari dei setti alveolari, a causa di lesioni
dell’endotelio vascolare o danno delle cellule epiteliali alveolari.
Comporta fuoriuscita di liquidi e proteine nello spazio interstiziale e nello
spazio alveolare.
L’edema alveolare contribuisce alla sindrome da distress respiratorio
Acuto (ARDS), in cui si hanno lesioni endoteliali ed epiteliali.
Le lesioni endoteliali innescano anche la formazione di microtrombi che
inducono danno ischemico.
Al danno contribuiscono lo squilibrio fra mediatori pro ed anti-infiammatori.
La patogenesi comprende : dispnea, tachipnea, cianosi e ipossiemia da
insufficienza respiratoria.
Alveolo normale comparato con quello in ARDS. IL-8, IL-1, eTNF (rilasciati dai macrofagi), causano
adesione dei neutrofili ai capillari polmonari e migrazione verso gli spazi alveolari. L’attivazione dei
neutrofili induce rilascio di fattori pro-infiammatori che inducono danno, formazione di edema,
inattivazione del surfattante. Il rilascio di citochine come TGF-beta e PDGFstimolano I fibroblasti e
la deposizione di collagene.
ENFISEMA
Ingrandimento irreversibile dell’area distale del bronchiolo terminale
accompagnato da distruzione delle pareti senza evidente fibrosi.
Evoluzione clinica: dispnea, calo ponderale,
tosse
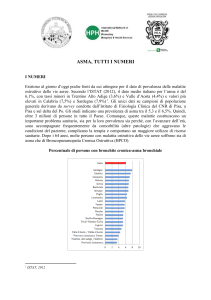
ASMA
L’asma è una malattia infiammatoria cronica delle vie aeree che causa dispnea con
sibili respiratori, senso di costrizione e tosse, fenomeni che si accentuano la notte e
nelle prime ore del mattino.
Aumentata reattività bronchiale a diversi stimoli, broncocostrizione episodica,
infiammazione delle pareti bronchiali ed aumento della secrezione di muco.
Asma atopica: reazione di ipersensibilità di tipo I, scatenata da agenti ambientali
Asma non atopica: causata principalmente da infezioni virali delle vie respiratorie
Asma farmaco-indotta: indotta da agenti farmacologici (spesso FANS) con fenomeni
asmatici e orticaria.
Asma professionale: esposizione a vapori (resine, plastiche) polveri organiche
(segatura, ecc) gas, con risposta principalmente d’ipersensibilità di I tipo.
Patogenesi
Sensibilizzazione agli allergeni stimola l’induzione di Th2 che secernono
citochine come IL4 che stimola i linfociti B a produrre IgE, IL5 che attiva gli
eosinofili e IL13 che stimola la secrezione di muco dalle ghiandole
sottomucose.
La reazione di fase immediata è caratterizzata da broncocostrizione, aumento
della produzione di muco, vasodilatazione ed aumento della permeabilità
vascolare.
La fase tardiva è connotata da stato infiammatorio con reclutamento di
leucociti e linfociti T dato dalla produzione di chemochine ed aumento dei
mediatori pro-infiammatori.
Comparazione bronco
normale verso asmatico.
Accumulo di muco e delle
cellule caliciformi mucosecernenti. Intensa
infiammazione cronica
dovuto al reclutamento
leucocitario. Ipertrofia ed
iperplasia delle cellule
muscolari liscie.
Progressione della risposta allergica nell’asma.
Modo d’azione dei farmaci
Fibrosi Cistica
segni e sintomi
Gene cfrt
• Localizzato nel braccio lungo del cromosoma 7 (7q31.2)
• 27 esoni trascritti in un mRNA di circa 6,5kb contenente 6128
nucleotidi
• Diverse isoforme derivanti da fenomeni di splicing tessutospecifici
• Il cftr è espresso nelle cellule epiteliali di una varietà di tessuti
ed organi: pancreas, fegato, intestino e ghiandole sudoripare,
polmone e trachea
Proteina CFTR
(cystic fibrosis transmembrane conductance
regulator)
• Il CFTR è una proteina transmembrana di 1480 aa regolatrice della
conduttanza che da luogo ad un canale per lo ione cloro regolato
dall’ AMP ciclico e presente in una varietà di epiteli
Mutazioni
più di 1700 mutazioni a carico del gene cftr suddivise in 6
classi
CLASSE
FENOTIPO MUTAZION
E
I
GRAVE
G542X, W1282X,
R 5 5 3 X
3950delT
II GRAVE
F 5 0 8 d e l
N1303K
III
GRAVE
G551D
IV
MENO GRAVE R334W
V
MENO GRAVE 3849 + 10 kb C > T VI
R347P
G314E
D1152H
3272 - 26 A > G
GRAVE
1811 + 1.6 kb A >
G
Muco in condizioni fisiologiche
Il gel del muco delle vie respiratorie è posizionato in
cima ad uno strato periciliare di
circa 7 µm di
profondità
La quantità di NaCl è regolata
principalmente dall'assorbimento di
sodio attraverso il canale epiteliale
del sodio e dall' estrusione dello ione
cloruro attraverso il canale regolatore
della conduttanza transmembrana
CFTR
Nella fibrosi cistica le mutazioni nel
gene che codifica per la proteina
CFTR, provocano ridotta
secrezione di cloruro e maggiore
assorbimento di sodio, questi fattori
risultano in un insufficiente livello di
liquido luminale nelle vie aeree
DIAGNOSI
• Screening prenatale: villocentesi e amniocentesi
• Screening neonatale: valutazione dei livelli di
tripsinogeno immunoreattivo e analisi genetica
• Test definitivo: ionoforesi indotta dalla pilocarpina (“test
del sudore”), dove una concentrazione superiore a 60
mEq/L di cloro indirizza alla diagnosi
Strategie terapeutiche
Terapie extrapolmonari
polmonari
Terapie
Ø antibiotici
Mirano a mitigare le
patologie conseguenti
al malfunzionamento
del CFTR.
Ø mucolitici
Ø reidratazione delle vie aeree
Ø antinfiammatori, antiproteasi e
antiossidanti
Ø fisioterapia toracica
Ø trapianto polmonare
Terapie attuali
• Fisioterapia e riabilitazione respiratoria
per rimuovere dalle vie respiratorie il muco che le ostruisce e
favorisce le infezioni
• Aerosolterapia
(Dornase alpha)
per fluidificare il muco, per dilatare i bronchi o somministrare
antibiotici per controllare l'infezione respiratoria cronica
• Antibioticoterapia
(Tobramicina, Aztreonam, Azitromocina,
Ciprofloxacina)
per os, per via endovenosa, a cicli o per periodi molto prolungati,
anche in continuazione (soprattutto per via inalatoria), al fine di
eliminare o contenere la carica e l'aggressività dei batteri:
particolarmente Pseudomonas aeruginosa
Fisiopatologia Ossea
Cellule del tessuto osseo
Osteprogenitrici: cellule staminali mesenchimali pluripotenti, che differenziano in
osteoblasti.
Osteoblasti e cellule di rivestimento: sono localizzate sulla superficie dell’osso.
Trasportano e organizzano le varie proteine della matrice e avviano il
processo di mineralizzazione. Esprimono recettori per l’ormone
paratiroideo, vitamina D, leptine ed estrogeni. Circondati da nuova matrice
organica si trasformano in osteociti.
Osteociti: controllano i livelli di calcio e fosfato e trasformano gli stimoli meccanici
in stimoli biologici (meccanotrasduzione).
Osteoclasti: cellule responsabili del riassorbimento osseo.
Originano dalle cellule ematopoietiche progenitrici (che danno origine anche
ai macrofagi), ed il loro differenziamento è indotto da M-CSF (Macrophage
Colony-Stimulation Factor), IL-1 e TNF.
Si legano alla superficie ossea mediante le integrine e rimuovono il materiale
osseo generando un ambiente acido e digeriscono la componente organica
mediante il rilascio di proteasi.
I meccanismi di controllo della funzionalità degli osteoclasti comprendono:
1) RANK (recettore presente sugli osteoclasti immaturi)
2) RANK-L (rilasciato dagli osteoblasti e dalle cellule stromali)
3) Osteoprotegerina (OPG) decoy receptor prodotto dagli osteoblasti
affine per RANK-L
4) M-CSF (rilasciato dagli osteoblasti e i suo recettore presente sugli
osteoclasti)
OSTEOPOROSI
Caratterizzata da ossa porose e riduzione della massa ossea, che possono
predisporre a fratture.
Il processo puo’ essere locale o coinvolgere l’intero scheletro (malattia metabolica
dell’osso).
Frequente nell’età senile e nella menopausa.
Concause:
1. riduzione dell’attività fisica,
2. fattori genetici predisponenti (mutazioni nei geni RANK, RANK-L, OPG, recettore
della vitamina D;
3. Carenza di Calcio nella dieta,
4. Influenze ormonali (carenza di estrogeni che aumentano i livelli di citochine
infiammatorie che inducono RANK-L e aumentano il reclutamento di osteoclasti)
Osteoprotegerin (OPG) Prevents RANK Ligand Binding
to RANK and Inhibits Osteoclast Formation, Function,
and Survival
Osteoclast
Precursor
CFU-M
RANKL
RANK
OPG
Hormones
Growth factors
Cytokines
Osteoclast Formation, Function,
and Survival Inhibited
Osteoblasts
Bone Formation
CFU-M = colony forming unit macrophage
M-CSF = macrophage colony stimulating factor
For Internal Use Only. Amgen Confidential.
Bone Resorption
Inhibited
Denosumab Binds RANK Ligand and
Inhibits Osteoclast-Mediated Bone Destruction
Pre-Fusion
Osteoclast
CFU-M
RANKL
RANK
Denosumab
Hormones
Growth factors
Cytokines
Osteoclast Formation, Function,
and Survival Inhibited
Osteoblasts
Bone Formation
Bone Resorption
Inhibited
Artrite Reumatoide
Patologia infiammatoria cronica sistemica
che colpisce prevalentemente le
articolazioni, dando luogo a sinovite
infiammatorie non suppurativa che porta a
distruzione della cartilagine articolare e
all’anchilosi (riduzione o perdita totale dei
movimenti) delle articolazioni.
L’effetto scatenante è data dall’esposizione
di un ospite geneticamente sensibile ad un
antigene artritogeno, che compromette la
tolleranza immunitaria verso il self.
Quindi s’instaura una reazione autoimmune
Artrite reumatoide
normale
Artrite reumatoide