Malattie Infettive
Prof.ssa Tamburrini
27/10/2006
h 11:00 - 13:00
Infezioni intestinali da virus
Eziologia
Rotavirus
Adenovirus (gruppo F, sierotipi 40 e 41)
Virus di Norwalk (Norovirus)
Agenti Norwalk-simili (Norovirus)
Calicivirus
Astrovirus
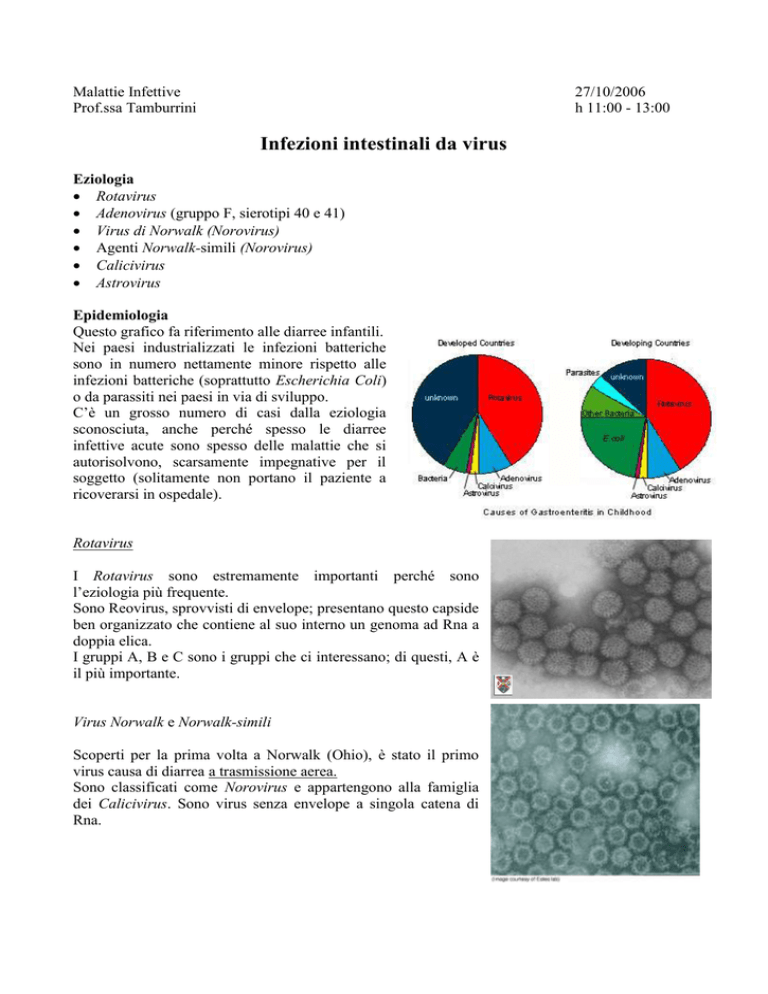
Epidemiologia
Questo grafico fa riferimento alle diarree infantili.
Nei paesi industrializzati le infezioni batteriche
sono in numero nettamente minore rispetto alle
infezioni batteriche (soprattutto Escherichia Coli)
o da parassiti nei paesi in via di sviluppo.
C’è un grosso numero di casi dalla eziologia
sconosciuta, anche perché spesso le diarree
infettive acute sono spesso delle malattie che si
autorisolvono, scarsamente impegnative per il
soggetto (solitamente non portano il paziente a
ricoverarsi in ospedale).
Rotavirus
I Rotavirus sono estremamente importanti perché sono
l’eziologia più frequente.
Sono Reovirus, sprovvisti di envelope; presentano questo capside
ben organizzato che contiene al suo interno un genoma ad Rna a
doppia elica.
I gruppi A, B e C sono i gruppi che ci interessano; di questi, A è
il più importante.
Virus Norwalk e Norwalk-simili
Scoperti per la prima volta a Norwalk (Ohio), è stato il primo
virus causa di diarrea a trasmissione aerea.
Sono classificati come Norovirus e appartengono alla famiglia
dei Calicivirus. Sono virus senza envelope a singola catena di
Rna.
Come si diffondono i virus coinvolti nelle diarree? Ovviamente hanno una via di diffusione orofecale, ed esiste tutto un problema di contaminazione sia indiretta (veicoli vari, compresi i frutti di
mare) che consumo di acque contaminate.
Le diarree da Rotavirus e da Calicivirus presentano due quadri clinici distinti sotto il profilo
epidemiologico:
Rotavirus
Virus Norwalk
andamento sporadico
stagione invernale
bambini 2-24 mesi
adulti in epidemie (ospedali, caserme,
diarrea del viaggiatore)
andamento epidemico
non stagionale
tutte le età
gruppi di soggetti che hanno
consumato lo stesso alimento
I Rotavirus sono talmente frequenti che, di fatto, il 96% dei bambini entro i 5 anni di età ha
anticorpi contro i Rotavirus. La loro immunità non è permanente, e si possono avere ben più episodi
di reinfezione.
Questa immagine serve a far capire
come esista, per questa che è una diarrea
infantile BANALE, una mortalità
radicalmente diversa tra paesi in via di
sviluppo e paesi industrializzati.
La piramide si riferisce a uno studio
dello statunitense CDC (Center for
Disease, Control and Prevention) nei
bambini sotto i 5 anni.
È vero che esistono casi di morte, ma
sotto di questi ci sono i casi
sintomatici, i casi che richiedono la
terapia intensiva e gli episodi che
arrivano e non arrivano alla struttura
ospedaliera.
Patogenesi
Il virus viene ingerito, si verifica un aumento del turnover delle cellule epiteliali (generalmente del
digiuno), la migrazione di cellule criptiche immature sull’epitelio dei villi, l’ipertrofia delle cripte,
l’accorciamento dei villi e la riduzione del numero dei microvilli. Tutti questi eventi portano alla
riduzione dell’assorbimento dell’acqua e dei sali e ad un malassorbimento dei carboidrati.
L’immagine descrive la storia della trasmissione del Norwalk
virus: il virus, l’importanza delle mani, la possibilità di
trasmissione aerea, il problema della trasmissione negli ambienti
chiusi e il punto cruciale: lavarsi le mani.
Il virus Norwalk è un virus invasivo, il Rotavirus è non-invasivo.
Sintomatologia
Incubazione breve (24-72 h, raramente 96 h);
esordio improvviso con diarrea e vomito;
feci di colore giallastro, prive di sangue e muco;
50% dei casi febbre moderata, vomito assente;
guarigione spontanea nel volgere di pochi giorni.
Diagnosi
criterio epidemiologico (esistenza di altri casi, stagionalità..);
clinica (assenza nelle feci di muco, sangue, fibrine o cellule infiammatorie; vomito);
negatività della coprocoltura per i batteri (è molto più facile cercare i batteri rispetto ai virus);
identificazione del virus nelle feci tramite ricerca di antigeni virali con test immunoenzimatico;
ricerca di anticorpi specifici per Rotavirus.
Come tutte le malattie infettive ho un sospetto sulla base dei criteri epidemiologici, un sospetto sulal
clinica, un sospetto ulteriore sulla negatività di alcuni esami. L’accertamento è eziologico quando io
metto in evidenza o il virus e i suoi antigeni (qualcosa che mi dica direttamente che quel
microrganismo c’è) o in alternativa gli anticorpi specifici.
Questo è un test immunologico rapido, fatto su
piastrina utilizzando direttamente le feci del
paziente; mette in evidenza la presenza di
antigeni di Rotavirus nelle feci. Il campione di
feci viene lasciato filtrare nel pozzetto A. Il
pozzetto C è il controllo e nel pozzetto B si
osserva la negatività o la positività del test.
Conclusioni
Il tipo di esordio, la durata della malattia, la frequenza e i tempi degli episodi di diarrea sono
importanti, come è importante l’aspetto delle feci. Importante è tutta la sintomatologia da
accompagnamento e importante è il contatto con la sorgente potenziale.
Quando vi arriva un paziente con diarrea acuta dovete ragionare su note epidemiologiche (cosa ha
mangiato, dove è stato, con chi è stato, ci sono altri episodi), dovete guardare la sua clinica (quanto
è compromesso), ma soprattutto le feci (sangue o non sangue, muco o no); ovviamente vanno
escluse tutte le altre cause non infettive che possono essere coinvolte (uso di lassativi…).
La febbre non è un sintomo di particolare rilievo; importante è, invece, la disidratazione. Le diarree
sono di rilievo clinico soprattutto tra i neonati, pazienti immunocompromessi e anziani.
Altro aspetto da considerare è l’addome:
dolorabilità
tensione
peritonismo
gorgoglio ileocecale
Il sangue e il muco indicheranno soprattutto malattie batteriche: Shigella (la più frequente),
Salmonella, Escherichia Coli enteroinvasivo, Campylobacter, Yersinia enterocolitica.
Molti casi di malattia diarroica modesta (si risolvono in 1-3 giorni) non necessitano di intervento
medico né di supporto di liquidi o sali, si risolvono spontaneamente. Qualora il paziente lo
richiedesse, andranno fatte coprocolture per i principali patogeni (Shigella, Salmonella e
Campylobacter), oppure si cerca direttamente la tossina.
Terapia
solo sintomatica
è stato recentemente approvato un vaccino vivo orale contro i Rotavirus per uso nei bambini
Terapia Sintomatica
L’unico farmaco che realmente si usa molto è il Loperamide (il nome commerciale è Imodium,
farmaco da banco molto diffuso), efficace nel ridurre l’80% dei sintomi. Teoricamente si dovrebbe
prendere per un breve periodo (non più di 48 ore) 1 compressa dopo ogni episodio di evacuazione,
fino a un massimo di…
Diarree fino a 7 giorni
Nonostante i vari tests, il 30% delle diarree rimane ad eziologia sconosciuta, e se il paziente è
particolarmente compromesso occorre comunque utilizzare degli antibiotici. I più adatti sono:
Ciprofloxacina (chinolonico)
Levofloxacina (stessa famiglia del precedente)
Nelle condizioni in cui questi 2 farmaci non si possono somministrare, occorrerà usare:
Azitromicina
Eritromicina
Diarree (persistenti) oltre i 14 giorni
In questi casi bisogna valutare una eziologia diversa da tutte le altre: la Giardia.
La terapia, infatti, sarà a base di Metronidazolo (terapia anti-Giardia).
Approccio alla diagnosi
Dopo aver valutato la gravità del paziente e la durata della malattia, è fondamentale l’approccio
epidemiologico; occorre sapere se la diarrea è stata acquisita in comunità, oppure se è una “diarrea
del viaggiatore” o se è una diarrea nosocomiale. Se la diarrea dura da più di 14 giorni l’eziologia è
completamente diversa. Nel trattamento delle diarreee spesso si va “ad occhio”, nel senso che
l’accertamento lo si ottiene dopo che il paziente è già guarito.
Diarree comunitarie
Se il soggetto sta benino, non fate nulla. Se il paziente ha sintomi clinici di rilievo (molto muco e
sangue), bisogna fare gli accertamenti per i patogeni più frequenti:
Salmonellosi minori
Shigella
Campylobacter
E. Coli enteroemorragico
Tossina del Clostridium Difficile
La terapia ovviamente sarà antibiotica.
Diarree nosocomiali
In questi casi è inutile pensare alla Salmonella perché dovremmo avere delle condizioni igieniche
spaventose, tempi di incubazione molto più lunghi…
Teoricamente andremo a cercare solamente la tossina del Clostridium Difficile; in particolare, come
criterio di esclusione, è necessario che il paziente sia in ospedale da almeno 3 giorni, altrimenti non
c’è il tempo che una patologia del genere possa essere contratta in ospedale.
In questo caso, se possibile, andrebbe sospesa la terapia antibiotica per poter utilizzare il farmaco
d’elezione: il Metronidazolo. Questo non è sempre possibile, perché questo evento si va a verificare
in decorso post-operatorio di un paziente che magari ha una sepsi, e quindi non è possibile
sospendere la terapia antibiotica.
Diarrea del Viaggiatore
Spesso la si contrae in paesi esotici; un caso classico è l’Egitto, meta molto frequentata dai turisti.
Comincia il terzo girono di viaggio e finisce
2-3 giorni dopo. Il soggetto ha almeno 3 o 4
episodi al giorno e quindi, di solito, rovina
per bene la vacanza.
Ci può essere nausea, vomito, malessere,
dolori addominali, borborigmi intestinali,
flatulenza.
Esistono aspetti epidemiologici ben precisi,
correlati al luogo dove il soggetto è andato.
Il 30-40% degli episodi resta di eziologia
sconosciuta.
La si contrae perché si assumono alimenti o
acqua contaminati
Si previene evitando cibi non sicuri, usando
solo acqua in bottigliette ed evitando il
ghiaccio (cocktails e bevande).
Teoricamente esiste la possibilità di vaccinarsi contro i Rotavirus e la Salmonella.
Teoricamente si potrebbero prendere medicamenti antimicrobici e non-antimicrobici.
IN PRATICA, o le cose sono
BOIL IT (bollite)
BAKE IT (cotte al forno)
PEEL IT (sbucciate)
OR
FORGET IT.
(N.d.A. so perfettamente che la traduzione non è esatta, ma sono le testuali parole della prof!!!).
È importante specificare che il problema non è l’acqua contaminata del posto, ma tutto ciò che
viene contaminato occasionalmente. Non deve essere un paese col colera, basta una contaminazione
temporanea e transitoria.
Diarrea associata al Clostridium Difficile.
Per acquisire questa diarrea occorrono vari
step:
1. Bisogna che il soggetto vada in ospedale
e ci resti almeno 3 giorni;
2. deve fare una terapia antibiotica;
3. deve acquisire il Clostridium Difficile
che produce la tossina;
a questo punto ha 2 possibilità:
una colonizzazione senza disturbi
una
devastante
diarrea
da
Clostridium Difficile (il soggetto è
piegato in 2 dal dolore addominale).
4. In quest’ultimo caso il soggetto ha
contratto la malattia perché non è
riuscito a evocare una corretta risposta
immunitaria
contro
la
tossina
(generalmente quella di tipo A)
Nel 50% dei casi il Clostridium Difficile causa la Colite Pseudomembranosa.
(a sinistra)
Il paziente è veramente
debilitato perché lì c’è il
liquido distensorio sia del colon
che del retto.
(a destra)
In
questa
immagine
endoscopica si vede il colon
ricoperto da pseudomembrane
costituite da detriti e fibrina.
Il quadro clinico può essere diverso da
un caso all’altro.
generalmente il soggetto ha:
diarrea
pseudomembrane
leucocitosi neutrofila
gli altri elementi clinici vanno dalla
febbre all’”ileo paralitico”, ma sono
meno frequenti.
Il soggetto in cui è ragionevole cercare il
Clostridium (o meglio, la tossina A), è il
paziente ospedalizzato che fa terapia
antibiotica e che ha la diarrea. Non è
necessario che si pieghi dal dolore, non è
necessario che sia estremamente
compromesso; quel paziente può già avere la Colite Pseudomembranosa, che ovviamente può
evolvere verso forme più gravi.
Diagnosi
L’endoscopia è un esame invasivo e non è l’approccio immediato. L’elemento diagnostico più
importante (ovviamente in presenza di un quadro clinico compatibile) è la presenza della tossina A.
I 2 elementi da cercare, quindi, sono: diarrea e tossina.
Terapia
Occorre sospendere alcuni farmaci (che sono stati la causa dell’infezione da Clostridium) e fare una
terapia a base di Metronidazolo, perché ha un’azione rapida (in 2 giorni e mezzo il paziente è
perfettamente in ordine) e la diarrea guarisce nel 90% dei casi.
Posso anche usare la Vancomicina, soprattutto nelle preparazioni per bocca, che non si trovano
tanto facilmente, oppure farmaci più “importanti” come la Teicoplanina (il suo nome commerciale è
Targosid).
D: Non dobbiamo reintegrare la flora batterica normale?
R: Non esiste alcuno studio controllato che dica quanti e quali integratori (fermenti lattici…)
vadano utilizzati, anche se li vedrete sempre usare, nell’idea che questo possa prevenire. Questo non
è vero, perché il meccanismo d’azione è di tipo immunitario, per cui avere altri batteri, integrati da
fermenti lattici, non mi cambia nulla.
Questa è la sintesi di tutto il discorso fatto fino ad adesso:
Se il paziente ha una diarrea che dura
da più di 14 giorni non si parla più di
diarrea acuta, ma cronica.
Se il microrganismo non è stato
identificato e il paziente non migliora
neanche con la terapia empirica
bisogna fare tutta una serie di
accertamenti per accertare eziologie
infettive o non infettive, comprese le
intolleranze e le alterazioni della parete
intestinale. Quello delle alterazioni
della parete intestinale è un problema
da tener conto. Spesso, infatti, alcune
malattie tropicali, dopo essere state
trattate nella loro fase acuta, lasciano
una sequela (che è una diarrea
persistente) che non ha più nulla a che
vedere con la malattia originaria e che
quindi non ha motivo di essere trattata
con antibiotici. Sono cose che si
verificano
spesso
nei
bambini
estremamente piccoli, una volta
immessi in ambienti comunitari (il
nido, l’asilo); il bambino ha un
episodio di diarrea e si dice
(erroneamente) che è diventato
intollerante. In realtà persiste solo
un’alterazione della barriera mucosa
intestinale per cui antigeni di tipo
alimentare vengono fatti circolare (ed
ecco spiegato perché si fanno anche i
test allo xilosio, o si fanno controllare i
livelli di B12). In questi casi si tratta di
altre patologie; è difficile, infatti, che voi troviate una patologia infettiva che causa una diarrea
cronica.
Nella prevenzione è fondamentale l’igiene
(soprattutto il lavaggio delle mani), e il corretto
smaltimento dei rifiuti (occorre evitare la
contaminazione dei pozzi e delle riserve d’acqua).