Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Bronchi
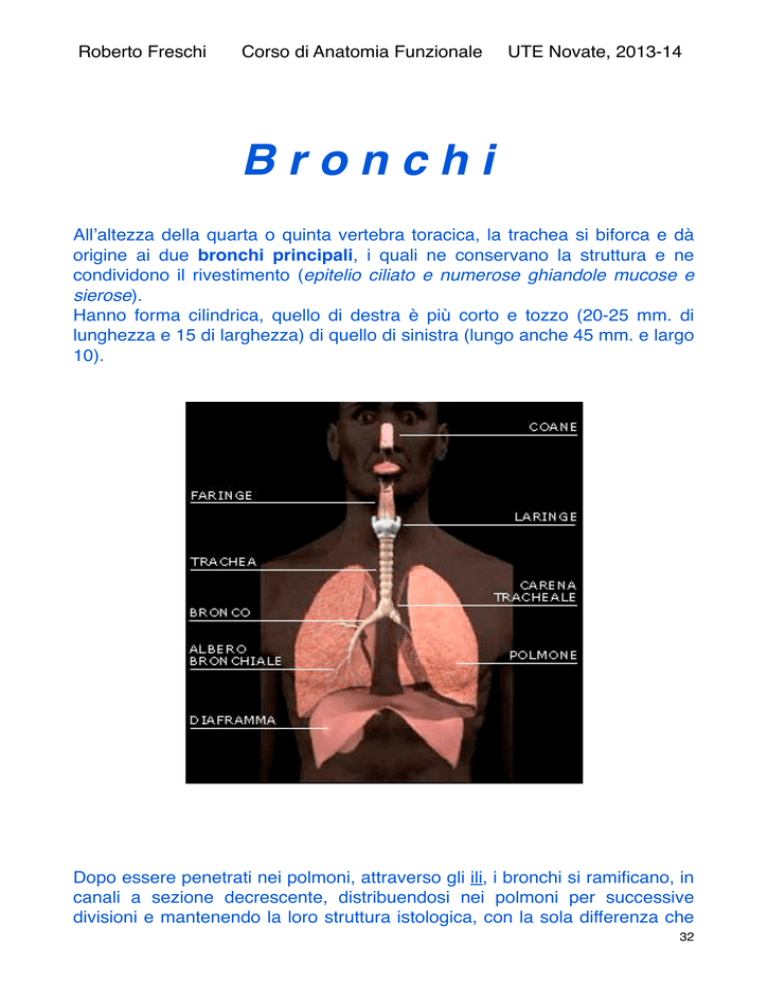
All’altezza della quarta o quinta vertebra toracica, la trachea si biforca e dà
origine ai due bronchi principali, i quali ne conservano la struttura e ne
condividono il rivestimento (epitelio ciliato e numerose ghiandole mucose e
sierose).
Hanno forma cilindrica, quello di destra è più corto e tozzo (20-25 mm. di
lunghezza e 15 di larghezza) di quello di sinistra (lungo anche 45 mm. e largo
10).
Dopo essere penetrati nei polmoni, attraverso gli ili, i bronchi si ramificano, in
canali a sezione decrescente, distribuendosi nei polmoni per successive
divisioni e mantenendo la loro struttura istologica, con la sola differenza che
32
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
gli anelli cartilaginei sono sostituiti da placche cartilaginee irregolari fino ai
bronchi con 1 mm. di diametro; in questi ultimi non sono riconoscibili
cartilagini.
L’insieme delle ramificazioni dei bronchi costituisce l’albero bronchiale.
Ai bronchi più sottili fanno seguito i bronchioli.
33
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Patologia dei bronchi
a. Bronchite
E’ una infiammazione della parte dei bronchi. Può essere acuta o cronica.
La forma acuta è patologia piuttosto comune. Spesso ha origine da un
semplice raffreddore o da un’altra infezione delle vie aeree. Di solito guarisce
completamente nel giro di pochi giorni, anche se la tosse può protrarsi per
settimane.
La bronchite acuta è spesso causata dagli stessi virus che provocano il raffreddore:
* Rinovirus: dopo un breve periodo di incubazione (1-2 giorni), la malattia comincia
di solito con rinorrea (= naso che cola) e starnuti, accompagnati da congestione
nasale e frequentemente gola arrossata. I sintomi generali (malessere, mal di
testa e febbre) sono rari e la malattia si risolve spontaneamente e senza sequele
dopo 4-9 giorni. Pur non essendone la causa più frequente, soprattutto nei
bambini possono dare bronchiti, bronchioliti, broncopolmoniti.
* Coronavirus: il periodo di incubazione è più lungo (in media 3 giorni), mentre è
minore la durata di malattia (6-7 giorni) rispetto ai Rinovirus. Soprattutto nei
bambini possono dare infezioni delle vie aeree inferiori.
* Virus influenzali: sono soprattutto i bambini a patirne le complicanze (più spesso
polmonari).
Solo nel 10% dei casi la causa è batterica.
Difese immunitarie deboli (per altre patologie -acute o croniche-, per età -bambini
ed anziani-) determinano una maggior vulnerabilità alle infezioni.
34
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
La forma cronica (a differenza dell’acuta, in cui la malattia si risolve in un
unico episodio) presuppone una sintomatologia che è presente per almeno
tre mesi all’anno da almeno due anni.
La bronchite cronica di solito si sviluppa a causa di stimoli lesivi ricorrenti a carico
delle vie respiratorie ed è causata da sostanze irritanti che di solito vengono
inalate: in ordine decrescente di importanza fumo di sigaretta, inquinanti atmosferici
(anidride solforosa e biossido d’azoto), irritanti ‘professionali’.
La bronchite cronica è parte di una sindrome più complessa: la BPCP
(BroncoPneumopatiaCronicaOstruttiva).
Sintomi (in parte comuni alla forma acuta):
1. Tosse* con o senza produzione di espettorato** (può essere striato di sangue),
spesso peggiore subito dopo il risveglio.
2. Mal di gola, congestione nasale, lieve febbre, stanchezza.
3. Dispnea (affanno respiratorio) soprattutto dopo uno sforzo e una bassa
saturazione d’ossigeno.
__________________________________
* Tosse: esercita una funzione protettiva essenziale per vie aeree e polmoni. In assenza di
un adeguato riflesso della tosse, saremmo a rischio di ritenzione delle secrezioni
respiratorie e di ciò che inaliamo, con grave rischio di infezioni, atelettasia e
compromissione respiratoria. All’estremo opposto, un eccesso di tosse può essere
prostrante; può essere complicato da vomito, sincopi, dolori muscolari o fratture costali;
può peggiorare un’ernia inguinale od una incontinenza urinaria.
La tosse è conseguenza della stimolazione di terminazioni nervose sensitive (i cui recettori
si trovano lungo tutte le vie aeree sino ai bronchioli terminali e dentro al parenchima
polmonare, non escludendo il meato acustico esterno e l’esofago) del nervo vago e dei
nervi laringei superiori.
Gli stimoli possono essere chimici (capsaicina: composto chimico presente in piante del
genere Capsicum, come, ad esempio, il peperoncino piccante) o meccanici (inquinanti
atmosferici).
I segnali sensitivi nervosi viaggiano -lungo i l vago ed i nervi laringei superiori- sino al
tronco cerebrale, dove si trova l’ipotetico “centro della tosse” (per capirne l’importanza, si
ricordi che la stimolazione meccanica della mucosa bronchiale di un polmone trapiantato in cui il nervo vago è stato sezionato- NON evoca tosse).
La risposta motoria in partenza dal centro della tosse è assai articolata (lecito
presupporre anche la partecipazione della corteccia cerebrale):
- Le corde vocali adducono (si avvicinano), causando una temporanea occlusione delle vie aeree
superiori.
35
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
- I muscoli espiratori si contraggono, generando un aumento della pressione intratoracica sino a
300 mm. Hg.
- Con l’improvviso rilasciarsi della muscolatura laringea, si genera un flusso espiratorio rapido.
- La contrazione dei muscoli lisci della parete bronchiale, unitamente alla compressione ‘dinamica’
delle vie aeree restringe il lume delle vie aeree stesse, massimizzando la velocità di esalazione,
che può raggiungere gli 80 Km. orari!
L’energia cinetica disponibile per espellere il muco è direttamente proporzionale al quadrato della
velocità di espirazione.
** Espettorato: materiale che viene espulso con la tosse dalle vie aeree (trachea e
bronchi). In condizioni normali è molto scarso, in quanto scarsa è la quantità di muco
prodotta dalla mucosa bronchiale.
E’ costituito quasi esclusivamente da muco, contenente rare cellule sfaldate della parete
bronchiale o delle vie aeree più alte, da essudato (materiale liquido che si raccoglie
nell’organismo in conseguenza di un processo infiammatorio. Fuoriesce dai piccoli vasi sanguigni
dell’area colpita dall’infiammazione, provocandone il caratteristico gonfiore. E’ costituito da una
parte liquida -plasma- in cui si trovano cellule, in prevalenza globuli bianchi), colonie di germi,
particelle di polvere, qualche globulo bianco.
In condizioni patologiche può essere notevolmente più abbondante, mutando aspetto (colore,
odore), spesso in modo utile alla diagnosi del processo.
Quando diciamo che la bronchite cronica è solitamente solo una parte di una
sindrome più complessa, la BPCO, intendiamo introdurre il capitolo dell’
asma.
36
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
b. Asma bronchiale
L’asma è stata riconosciuta come entità nosologica in Egitto, dove veniva trattata
somministrando una miscela di incenso (Kyphi). E’ stata ufficialmente identificata
come una specifica malattia dell’apparato respiratorio da Ippocrate, intorno al 450
a.C., con la parola greca che significa ansimante.
Già nel 200 a.C. si riteneva essere almeno in parte legata alle emozioni.
Durante gli anni ’30 e ’50, l’asma era conosciuta come una malattia psicosomatica:
considerata psicologica la sua causa, veniva trattata con la psicanalisi (il rantolo
asmatico era interpretato come il grido soppresso del bambino per la madre).
I cortisonici per via orale o inalatoria ed i broncodilatatori divennero di uso comune
negli anni ’60.
L’asma è una sindrome che si caratterizza con l’ostruzione del flusso aereo
che varia marcatamente, per interventi terapeutici o spontaneamente.
Gli asmatici ‘ospitano’ nelle proprie vie aeree un tipo particolare di infiammazione
che li rende più sensibili dei non-asmatici ad un’ampio numero di sostanze
“trigger” (=scatenanti) , responsabili dell’eccessivo restringimento dell’albero
bronchiale e del conseguente ansimare e respirare con difficoltà.
37
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
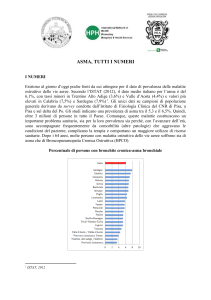
L’asma è una delle malattie croniche più diffuse: globalmente nel mondo, ne sono
affetti circa 300 milioni di persone.
La prevalenza (= l’insieme di tutti i casi esistenti in un determinato momento ed in una
determinata popolazione) si è stabilizzata sul 10-12% della popolazione adulta e sul
15% di quella infantile.
Nei paesi in via di sviluppo, in cui la prevalenza dell’asma è più bassa, si registra
una tendenza all’aumento, di pari passo con l’urbanizzazione. Nello stesso tempo,
sono anche aumentate la prevalenza dell’atopia* e di altre malattie allergiche,
suggerendo che l’incremento sia sistemico piuttosto che circoscritto ai soli polmoni.
____________________________
* Atopia: è la tendenza di alcuni individui a sviluppare delle forti risposte immunitarie,
dette immediate. E’ una circostanza molto comune e si può manifestare come asma,
febbre da fieno, orticaria. Quando un potenziale allergene viene a contatto per la prima
volta con l’organismo di un individuo atopico, determina la produzione di anticorpi
particolari, chiamati IgE (Immunoglobuline E), che vanno ad aderire sulla superficie di
alcune cellule del sistema immunitario denominate mastociti e leucociti basofili. Qualora
si verifichi un secondo contatto con il suddetto allergene, esso interagisce con le IgE
adese alla membrana di queste cellule, promuovendo il rilascio, da parte di queste, di
alcuni mediatori chimici contenuti al proprio interno. Tali mediatori sono direttamente
responsabili della sintomatologia che caratterizza i quadri clinici legati all’ipersensibilità
dell’individuo.
38
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Queste osservazioni epidemiologiche suggeriscono che, nella società, vi sia un
certo numero di soggetti destinato a divenire asmatico, molto probabilmente in
conseguenza di una predisposizione genetica.
Dal momento che l’asma è sia comune sia frequente complicanza degli effetti sul
polmone del fumo di sigaretta, è difficile esprimere certezze sul corso della malattia
negli adulti.
L’asma può insorgere a qualsiasi età, con un picco all’età di tre anni, con il
doppio dei casi nel sesso maschile.Nell’età adulta, invece, la differenza tra i
sessi si azzera.
La credenza comune che “i bambini crescono fuori dalla loro asma” è in qualche
modo giustificata: molti di loro divengono asintomatici nell’adolescenza, per poi
confrontarsi nuovamente -soprattutto quelli con asma severa- con la malattia in età
adulta. Cosa che non succede nell’adulto, in cui l’asma non conosce periodi di
remissione.
39
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
L’asma non è solitamente malattia mortale.
L’incremento di mortalità evidenziato negli anni ’60 è, con ogni probabilità,
espressione dell’aumentato utilizzo terapeutico dei beta2-agonisti adrenergici a
breve durata d’azione. E’ d’altro canto certo che l’uso diffuso degli steroidi per
inalazione è responsabile della diminuita mortalità degli anni più recenti.
Rimane il fatto che il meccanismo eziologico alla base dell’asma non è
ancora del tutto noto e ciò ne impedisce una definizione accurata.
Diremo dunque che l’asma è una malattia eterogenea, che trae origine da
fattori genetici ed ambientali, con l’implicazione di svariati fattori di
rischio.
- Atopia: è il maggior fattore di rischio per l’asma (individui non-atopici hanno un
rischio assai basso di contrarre la malattia). Gli asmatici comunemente soffrono di
altre malattie atopiche, in particolare di riniti allergiche (presenti fin nell’80% dei
pazienti con asma) e di dermatiti atopiche (eczema).
Nei paesi in via di sviluppo, l’atopia è rilevata nel 40-50% della popolazione, ma non tutti
questi individui sviluppano la malattia. Sono evidentemente allora necessari altri fattori comportamentali o genetici- per scatenare la malattia.
Gli allergeni capaci di portare alla sensibilizzazione sono di solito proteine dotate di attività
proteasica* e si trovano nella polvere di casa, nel pelo di cani e gatti, negli scarafaggi (in
città), nell’erba e nei pollini, e nei roditori (per chi lavora in laboratorio).
La produzione delle IgE in individui atopici è geneticamente determinata, come dimostra il
fatto che molti pazienti hanno una robusta storia famigliare di malattie allergiche.
40
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
____________________________
* Proteasi: enzima appartenente alla classe delle idrolasi, che scinde le proteine, con la
partecipazione di una molecola d’acqua.
- Asma intrinseca: esiste una minoranza (circa il 10%) di individui asmatici,
in cui sono negativi i test cutanei per i comuni allergeni da inalazione , così
come il dosaggio delle IgE nel siero.
Questi pazienti, la cui asma viene denominata non-atopica o intrinseca, hanno di
solito un esordio adulto della malattia, spesso hanno polipi nasali e possono essere
allergici all’aspirina.
La loro asma è solitamente più severa.
Recenti evidenze scientifiche proverebbero un aumento di produzione locale
di IgE nelle vie aeree, con l’implicazione, in qualità di super-antigeni, di
enterotossine stafilococciche.
- Infezioni: per quanto sia chiara l’importanza delle infezioni virali nello
scatenare un attacco d’asma, non è certo il ruolo che tali infezioni rivestono
nell’eziologia (=causa) della malattia.
Considerazioni genetiche
L’associazione famigliare dei casi di asma e l’alta concordanza tra gemelli
omozigoti indicano, senza dubbio, una predisposizione genetica.
Non è, d’altro canto, ancora chiaro se i geni che predispongono all’asma siano o no
gli stessi che predispongono all’atopia.
L’ipotesi più attuale è che siano geni diversi a determinare la malattia.
Anche il grado di severità sarebbe geneticamente determinato.
41
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Fattori comportamentali
E’ ragionevole pensare che siano fattori comportamentali nella prima infanzia
a far sì che individui atopici sviluppino un’asma. A sottolineare la più volte
ipotizzata stretta interazione tra genetica e ambiente.
1. Ipotesi igienica: secondo i promotori di questa ipotesi, in tema di aumento delle
allergie, sarebbe cruciale l’eccesso di igiene ed il contatto con i microbi nel primo
anno di vita del bambino. Minore è il contatto iniziale con il mondo microbico e
maggiore è la possibilità di sviluppare allergie. Il responsabile di questa
‘protezione’ non è però un singolo microrganismo, ma il complesso processo di
colonizzazione/infezione che si verifica nei primi anni di vita: ed il contatto
microbico più importante sarebbe quello che avviene nell’intestino. Se è vero,
come pare, che infezioni parassitarie intestinali possono essere associate a
minor rischio d’asma.
2. Dieta: la sua importanza è controversa. Sono state osservate correlazioni tra
maggior rischio d’asma e diete povere di anti-ossidanti (Vit. C, Vit. A, magnesio,
selenio ecc.) o ricche di sodio.
42
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
3. Inquinamento atmosferico: biossido di zolfo, ozono e particolato da motori
diesel possono scatenare una crisi d’asma, mentre è assai meno certo il ruolo
causale. Basti considerare che l’asma prevale nelle aree rurali a basso livello di
inquinamento, rispetto alle città con elevato inquinamento da traffico.
L’inquinamento domestico può essere più importante con l’esposizione agli
ossidi di azoto (fornelli, stufe) ed al fumo passivo.
4. Allergeni: gli allergeni inalati sono comuni triggers (= scatenanti) dell’asma, ma
anche sono implicati nella sensibilizzazione allergica. Così come è dimostrato
che l’esposizione alle polveri ed agli acari di casa, nella prima infanzia,
favoriscano sensibilizzazione allergica ed asma, è altresì provato che un
rigoroso controllo di tale esposizione allergenica non riduce il rischio di
sviluppare asma. Gli animali domestici (gatti in particolare) sono spesso stati
associati a maggior rischio di sensibilizzazione, tuttavia l’esposizione precoce ai
gatti in casa può addirittura rivelarsi protettiva, per l’induzione di tolleranza*.
5. Esposizioni occupazionali: relativamente comune. Sono stati identificati 200
agenti sensibilizzanti. Quelli chimici (come il diisocianato di toluene** e l’anidride
trimetilica***) possono indurre sensibilizzazione indipendentemente dall’atopia.
L’asma occupazionale va sempre sospettata quando i sintomi migliorano durante
week-end e vacanze.
_________________________________
* Tolleranza immunologica: la mancata risposta a un antigene indotta da una precedente
esposizione a quello stesso antigene.
** Diisocianato di toluene: impiegato nell’industria dei poliuretani.
*** Anidride trimetilica: utilizzata per la produzione di smalti isolanti per cavi elettrici, per
vernici in polvere e per plastificanti speciali.
43
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Patogenesi dell’asma
L’asma è associata ad una infiammazione specifica cronica della mucosa
delle vie aeree inferiori.
Ridurre questa infiammazione è uno dei principali obbiettivi terapeutici.
E’ concetto corrente nella patogenesi dell’asma che il caratteristico processo
infiammatorio cronico che coinvolge le vie aeree sia la causa dello sviluppo
di bronco-ostruzione e dell’aumentata responsività delle vie aeree;
quest’ultima predispone le vie aeree a chiudersi in risposta ad una varietà di
stimoli.
Le componenti caratteristiche dell’infiammazione delle vie aeree sono un
aumentato numero di eosinofili, mastociti, macrofagi e linfociti T attivati nella
mucosa delle vie aeree e nel lume bronchiale. Queste modificazioni possono
essere presenti anche quando l’asma è in uno stadio asintomatico e la loro
estensione sembra essere grossolanamente correlata alla gravità clinica della
malattia.
Parallelamente al processo infiammatorio cronico, il danno dell’epitelio
bronchiale stimola processi riparativi, che esitano in cambiamenti strutturali
e funzionali (“Rimodellamento”).
I ricorrenti episodi di sintomi e bronco-ostruzione reversibile, che
caratterizzano l’asma, rappresentano una risposta infiammatoria acuta che
agisce su vie aeree strutturalmente e funzionalmente alterate.
La possibilità di un’eccessiva costrizione delle vie aeree costituisce la più
importante alterazione funzionale dell’asma.
Un’eccessiva costrizione delle vie aeree è provocata da un alterato comportamento
della muscolatura liscia, in stretta relazione con l’edema della parete delle vie
aeree, le forze retrattili parenchimali e le secrezioni nel lume bronchiale.
Le riacutizzazioni di asma sono associate ad un aumento dell’infiammazione delle
vie aeree e, nei soggetti suscettibili, possono essere causate da infezioni
respiratorie, esposizioni ad allergeni o ad agenti sensibilizzanti professionali. (vedi
pagg. 42-43).
44
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Il dettaglio di tutti i passaggi utili a comprendere il meccanismo
patogenetico alla base dell’asma presuppone conoscenze che non
abbiamo e che non possiamo acquisire nei tempi brevi di cui
disponiamo. La figura che segue è volta solo a soddisfare la
curiosità su un fenomeno decisamente complesso.
45
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Accanto ai processi di infiammazione (in cui intervengono plasmacellule,
granulociti eosinofili, neutrofili e basofili, linfociti T e mastociti ** ed anche
molte cellule - come quelle epiteliali, muscolari lisce, endoteliali, nervose- in
qualità di sorgenti di mediatori infiammatori, quali le citochine ed i lipidi), molti
stimoli agiscono da scatenanti del restringimento delle vie aeree,
dell’ansimare e della dispnea dei pazienti asmatici.
Si è sempre pensato che questi scatenanti debbano essere soprattutto conosciuti
ed evitati. Oggi si pensa, invece, che sia importante identificarli allo scopo di
migliorare (ed anticipare) una terapia preventiva.
- Allergeni: i più comuni appartengono alla specie dei Dermatophagoidi*; vi sono
poi i peli di animali domestici, i pollini (più facilmente causano riniti allergiche, ma,
durante i temporali più violenti, i granuli di polline vengono frammentati e tali minute
particelle possono scatenare attacchi anche violenti d’asma) e le spore fungine.
_______________________________
* Dermatofagoidi: acari fra i più conosciuti e studiati della polvere domestica. Sono lunghi
150- 400 micron. Risiedono tipicamente all’interno di materassi, piumoni e cuscini, ma
anche sul pavimento, nella moquette, nei tappeti, dove si nutrono di microscopiche muffe
che sviluppano sugli alimenti e sulle squame cutanee (forfora) che si distaccano
naturalmente dalla nostra pelle, mentre dormiamo. Sarebbero le feci di questi acari, se
inalate, a creare i problemi respiratori di cui ci stiamo occupando.
46
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
- Infezioni virali: le più comuni sono quelle delle vie aeree superiori (da rinovirus,
virus sinciziale respiratorio e coronavirus).
- Farmaci: i beta-bloccanti possono scatenare crsi acute d’asma, anche letali. Per
questa ragione, vanno evitati tutti i beta-bloccanti, anche quelli selettivi (i beta2bloccanti) o quelli per uso topico ( ad esempio, il collirio di timololo). Gli ACEinibitori sono teoricamente pericolosi, per la loro capacità di inibire l’eliminazione
delle chinine, che sono costrittori bronchiali (nonostante ciò , gli ACE-inibitori
solitamente non peggiorano l’asma. La tosse che caratteristicamente può
accompagnarsi al loro uso, non è dimostrata essere più frequente negli asmatici
rispetto ai non asmatici). Persino l’aspirina può, in alcuni casi particolari,
peggiorare l’asma.
- Esercizio fisico: più frequente nei bambini, è conseguenza dell’iperventilazione*.
Caratteristicamente, i problemi respiratori iniziano alla fine dell’esercizio e si
risolvono spontaneamente dopo circa mezz’ora. Più spesso in clima freddo e
secco. Footing al freddo, sci in quota, hockey sul ghiaccio sono certamente più
incriminati, tra gli sport, che il nuoto in piscina.
- Fattori fisici: abbiamo già detto del freddo e dell’iperventilazione*. Anche il ridere
può scatenare un attacco d’asma, così come i cambiamenti climatici. Segnalati
anche casi connessi a forti odori o profumi.
_________________________________
* Iperventilazione: serie frequente di atti respiratori, che portano ad un aumento
massiccio di ossigeno e ad una riduzione dell’anidride carbonica nel sangue. Secondo i
parametri stabiliti dall’OMS, l’attività respiratoria viene definita “iperventilazione” quando i
volumi d’aria che passano attraverso i polmoni sono >5 litri al minuto. L’esercizio fisico
può scatenare l’asma in quanto l’iperventilazione aumenta la concentrazione del velo di
fluido mucoso che riveste la superficie delle vie aeree, che, a sua volta, favorisce la
liberazione dei mastociti**, che sono bronco-costrittori.
** Mastociti: cellule presenti nel connettivo (lungo i vasi sanguigni, in particolare), oggi
considerate gli attivatori dell’infiammazione acuta. Quando vengono attivati, rapidamente
secernono il contenuto dei granuli che contengono, ma anche l’ossido di azoto
(vasodilatatore), leucotrieni (inducono la contrazione della muscolatura liscia) ed
interleuchine.
Una volta che i mastociti sono stati sensibilizzati ad un antigene, sulla loro superficie
rimangono, legate ai recettori, le immunoglobuline (IgE) specifiche per quell’antigene: in
questo modo, quando si verifica una seconda esposizione allo stesso antigene, il
riconoscimento è immediato ed avviene la degranulazione, che è reazione rapida ed
efficace.
47
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Immagine di mastociti sensibilizzati, con esempio di degranulazione
Aspetti clinici e diagnosi
I sintomi caratteristici dell’asma sono:
1. Affanno respiratorio
2. Tosse
3. Dispnea
Per definizione sono variabili, sia spontaneamente che dopo terapia.
Possono essere peggiori la notte e determinano, abbastanza
caratteristicamente, risvegli precoci.
I pazienti possono riferire difficoltà a riempire d’aria i propri polmoni.
In taluni, aumenta la produzione di muco vischioso, difficile da espettorare.
Vi può essere aumento della ventilazione, con utilizzo dei muscoli accessori.
48
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Vi sono sintomi prodromici,che possono precedere un attacco, come una sorta di
prurito sotto la pelle, una specie di disagio tra le scapole o una inspiegabile
angoscia (come per una incombente minaccia).
Dal punto di vista respiratorio, i segni caratteristici sono inspiratori ma soprattutto
espiratori, con ronchi* all’auscultazione del torace con eccesso d’aria ritenuta nei
polmoni.
________________________________
* Ronchi: ronchi e rantoli sono rumori di origine bronchiale, presenti in caso di patologie
che si esprimono in quest’area. La differenza fondamentale che i ronchi sono secchi ed i
rantoli umidi. I ronchi si generano per il passaggio di aria attraverso un lume bronchiale
stenosato (=ristretto) dalla presenza di secreto denso e vischioso o da edema della
mucosa bronchiale o da spasmo (è il caso dell’asma) o da una qualsivoglia
compressione esterna.
49
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
L’esame fondamentale per lo studio e la diagnosi dell’asma è la spirometria,
che consente nel soffiare in uno strumento (spirometro), che misura sia la
quantità di aria emessa che la velocità con cui viene emessa, fornendo
informazioni sullo stato di ostruzione delle vie aeree.
Nei pazienti in cui la spirometria abbia evidenziato la presenza di ostruzione
bronchiale, si ripete l’esame spirometrico dopo la somministrazione di un farmaco
broncodilatatore spray: negli asmatici, il quadro migliora nettamente, consentendo
la diagnosi.
Nei soggetti, invece, con esame spirometrico normale (come di regola negli
asmatici tra un attacco e l’altro), la diagnosi può essere posta con il test alla
metacolina (sostanza broncocostrittrice, capace di determinare negli asmatici una
stenosi bronchiale che non si verifica nei soggetti normali.
NON sono particolarmente utili, a scopo diagnostico, esami ematologici
(possibili eccezioni, in taluni pazienti, per il dosaggio delle IgE), esami radiologici
(Rx e TAC torace), test cutanei ( i prick tests ai comuni allergeni inalati sono positivi
nell’asma allergica, ma non in quella intrinseca).
La diagnosi differenziale più impegnativa è quella fra asma e BPCO
(BroncoPneumopatiaCronicaOstruttiva), anche perchè influenza la
successiva scelta della terapia farmacologica (l’asma risponde bene alla terapia
steroidea, la BPCO no).
50
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
T E R A P I A dell’asma.
L’enfasi maggiore riguarda la terapia farmacologica, senza però dimenticare
che si possono usare, con successo, anche numerosi approcci non
farmacologici.
I farmaci più importanti anti-asmatici si distinguono nelle categorie dei:
1. Broncodilatatori: danno rapido sollievo dai sintomi, principalmente agendo sulla
muscolatura bronchiale liscia, rilassandola. Sono farmaci sintomatici.
2. “Controllers”: combattono, inibendolo, il processo infiammatorio che sottende i sintomi
asmatici.
BRONCODILATATORI
Agiscono principalmente sulla muscolatura liscia delle vie aeree, risolvendo la
bronco-costrizione asmatica.
Danno rapido sollievo, ma nulla fanno sui sottostanti processi infiammatori: per
questo motivo non sono sufficienti in pazienti la cui sintomatologia asmatica sia
persistente o molto frequente.
Ne esistono 3 classi:
I. Beta2-agonisti adrenergici: attivano i recettori beta2 dell’adrenalina, presenti in
gran quantità nelle vie aeree.
51
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Agiscono rilasciando la muscolatura liscia di tutto l’albero respiratorio, ma
posseggono anche altri effetti potenzialmente utili, come l’inibizione del rilascio dei
mastociti, dell’essudazione e dell’attivazione sensitiva nervosa.
Per minimizzare gli effetti collaterali, sono di solito somministrati per via inalatoria.
Hanno durata d’azione breve (3-6-ore) quelli tipo albuterolo e terbutalina, più lunga
(>12 ore) quelli tipo salmeterolo e formoterolo.
Effetti collaterali comuni sono tremore e palpitazioni, più frequenti negli anziani. Di solito
non sono motivo di interruzione della terapia.
Capitolo importante è quello della sicurezza di questi farmaci.
E’ un dato di fatto che la mortalità per asma è associata alla quantità di beta2agonisti
usati, ma è anche vero che l’aumento progressivo delle dosi in uso riflette uno scarso
controllo della progressione di malattia, che è il vero elemento di rischio.
Nel caso degli agonisti a lunga durata d’azione, la mortalità aumenta solo nei casi in cui
non sia assunta, in contemporanea, una terapia anti-infiammatoria (Indispensabile,
soprattutto quando si utilizzano questi farmaci long acting.
II: Anticolinergici: sono antagonisti dei recettori nervosi colinergici (il cui
neurotrasmettitore è cioè l’acetilcolina). Hanno, per questa ragione, un’efficacia
assai ridotta rispetto ai beta2agonisti e vengono pertanto usati essenzialmente
come terapia aggiuntiva negli asmatici gravi, in cui la terapia inalatoria non dia
risultati soddisfacenti.
III. Teofillina: è stata a lungo farmaco di prima scelta, prima di essere sostituita
dagli spray di beta2agonisti, assai più efficaci e con molto minori effetti
collaterali. Viene ancora utilizzata per via orale (in bassa dose avrebbe effetti
anche anti-infiammatori) o per iniezione (aminofillina) come broncodilatatore
addizionale in asmatici gravi. Gli effetti collaterali più comuni sono nausea,
vomito, mal di testa, aumento della diuresi sino -nei casi di elevato dosaggioattacchi epilettici, aritmie cardiache, addirittura morte.
“CONTROLLER”
I. Corticosteroidi per inalazione: sono di gran lunga i farmaci più efficaci per il
controllo dell’asma, al punto che la loro introduzione ha rivoluzionato la terapia
stessa dell’asma. Rappresentano i più efficaci agenti anti-infiammatori, con la
loro capacità di ridurre sia il numero delle cellule infiammatorie sia la loro
attivazione nelle vie aeree (sono ridotti di numero gli eosinofili nelle vie aeree e
nell’espettorato, i linfociti-T ed i mastociti sulla mucosa tracheo-bronchiale). Si
52
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
somministrano in 2 dosi giornaliere, di solito (anche se può esserne sufficiente 1 sola
nei pazienti meno impegnativi). Hanno rapidamente ragione dei sintomi asmatici, mentre
la funzionalità polmonare migliora per parecchi giorni. Hanno anche effetto di
prevenzione, sia degli accessi notturni che delle più gravi esacerbazioni. Il
miglioramento ottimale del quadro può, tuttavia, richiedere più mesi di terapia. Sono
oggi considerati farmaci di prima scelta nei casi di asma persistente.
Gli effetti collaterali sono essenzialmente locali, con raucedine e candidosi* orale in
primo piano, e possono essere limitati con l’uso di un inalatore con ampia bocca di
erogazione. Gli effetti sistemici possono farsi sentire sul cortisolo (soppresso), ma non
avrebbero impatto sulla crescita staturale dei bambini nè sull’osteoporosi degli adulti.
Questi, come tutti i noti effetti negativi di una terapia steroidea protratta, si fanno sentire in
caso di somministrazione del corticosteroide per via endovenosa (scelta per crisi di difficile
risoluzione, anche se molti studi dimostrano non esserci significative differenze rispetto
alla somministrazione per puff).
__________________________________
* Candidosi orale: infezione del cavo orale dovuta ad un fungo -la Candida Albicans- che
è normalmente ospite innocuo della bocca fino a che si realizzano condizioni (malattie,
farmaci, dieta inadeguata) che le consentono di assumere carattere patogeno. In tali
condizioni, la Candida si riproduce molto velocemente, formando numerose colonie che,
in breve tempo, si estendono ad occupare gran parte della lingua e della mucosa delle
guance.
53
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
II. Antileucotrieni
I leucotrieni, prodotti principalmente dai mastociti, sono potenti broncocostrittori.
Agiscono danneggiando significativamente i piccoli vasi ed attivando le reazioni
infiammatorie mediate dai mastociti e dagli eosinofili nell’asma. Gli antileucotrieni
(montelukast, zafirlukast) bloccano questi meccanismi, inducendo un effetto
terapeutico abbastanza modesto, che ne fa farmaci da “add-on” (cioè da uso
aggiuntivo alla terapia più convenzionale).
III. Altre terapie
Si sono in massima parte rivelate inadeguate, o per relativa inefficacia o per costi
esorbitanti o per rischi superiori ai possibili benefici: parliamo di Cromoni,
Immunosoppressori, Anti- IgE, Immunoterapie.
A puro titolo esemplificativo e per soddisfare pur legittime curiosità, citiamo
una delle più originali (e forse bizzarre) terapie proposte -in alternativa a
quelle farmacologiche- per la cura dell’asma. Mi riferisco alla
speleoterapia, terapia in grotta. Nelle grotte umide, l’umidità relativa si
avvicina al grado di saturazione, ossia al 100%. Per questo motivo, le
particelle in sospensione e gli allergeni si legano nell’aria e si abbattono
sulle pareti umide. In queste grotte si incontra così un’aria purissima. La
temperatura fresca presente in grotta, nonostante l’aria sia quasi
completamente satura di vapore acqueo, contiene in valore assoluto
pochissima acqua. Quando l’aria, inspirando, si riscalda ai 37° della temperatura corporea,
può ancora assumere tantissima acqua. Quest’acqua, durante il passaggio attraverso le
54
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
vie respiratorie, viene sottratta alle mucose che spesso -per infiammazioni croniche o per
asma- sono gonfie. In tal modo il gonfiore si riduce e la persona può respirare più
liberamente.
55
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
c. Bronchiectasie
Il termine si riferisce ad una irreversibile dilatazione delle vie aeree,
interessante il polmone in maniera diffusa o focale.
Sono classicamente distinte in:
- Cilindriche
- Tubolari, le più comuni
- Varicose
- Cistiche
Altra classica distinzione, tra:
- Forme congenite: si osservano già nel neonato e sono riconducibili a fatti malformativi
locali, molte volte secondari a fattori tossici (alcoolismo dei genitori).
- Forme acquisite: possono essere, a loro volta, secondarie (ad altre malattie di cui
rappresentano una complicanza (ascessi polmonari, neoplasie, corpi estranei presenti
nei bronchi) oppure primitive.
56
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Le cause possono essere:
- Infettive: si riferiscono essenzialmente a bronchiectasie del tipo diffuso a tutto il polmone
od a gran parte di esso; traggono origine, di solito, da una patologia infettiva sistemica o
polmonare.
- Non-infettive: sono perlopiù bronchiectasie focali; si trovano in un’area circoscritta del
polmone; possono essere conseguenza di una ostruzione delle vie aeree, estrinseca (ad
esempio, per compressione da parte di vicini linfonodi o masse tumorali) o intrinseca (ad
esempio, per la presenza di un tumore ostruente le via aerea, per aspirazione di un
corpo estraneo, per atresia da mancato sviluppo di un bronco).
Infettiva o non-infettiva che sia la causa, deve essere in grado di danneggiare le
pareti delle vie aeree, impedendo un’adeguata eliminazione del muco.
L’accumulo di muco espone al rischio di colonizzazione batterica e dunque di
nuove infezioni, che -a loro volta- possono produrre ulteriori danni alle vie aeree,
dando avvio ad un circolo vizioso.
Col tempo, i danni possono diventare così gravi da ostacolare il passaggio dell’aria
attraverso le vie aeree (insufficienza respiratoria) e creare problemi
all’ossigenazione di tutti gli organi e tessuti dell’organismo.
Il danno anatomico è differente a livello dei bronchi di maggior diametro (perdita di
elastina, muscolatura liscia e cartilagine) rispetto a quelli di minor sezione
(prevalgono infiltrati di cellule infiammatorie, che rilasciano proteasi ed altri
mediatori chimici capaci di danneggiare la struttura della parete dei bronchi più
grossi).
E’ stata anche avanzata -soprattutto per le forme non infettive- un’ipotesi di
reazioni immuno-mediate capaci di arrecare danno alla parete bronchiale (come
nei casi associati a malattie autoimmuni).
Sintomi:
> Tosse persistente (può durare mesi od anni)
> Abbondante produzione di espettorato (muco, muco-pus, espettorato striato di
sangue)
> Affanno (dispnea)
> Dolori toracici
> Deformazione ‘a bacchetta di tamburo’ delle dita (Ippocratismo digitale*)
57
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
______________________________________
* Ippocratismo digitale: si tratta di una deformazione ossea progressiva presente in
numerose malattie croniche. Prende nome da Ippocrate, che per primo descrisse la
patologia. Si parla anche di “dita a bacchetta di tamburo” e, in inglese, di “clubbing”. La
deformazione è a carico dell’ultima falange delle dita, con unghie caratteristicamente “a
vetrino d’orologio”. Raramente primitiva, è più spesso secondaria a patologie polmonari,
di tipo infettivo o soprattutto tumorale. Frequente nei forti fumatori.
Diagnosi
Accanto al dato clinico (tosse cronica con abbondante escreato), , la diagnosi
strumentale si avvale di abbastanza agevoli metodiche:
- Rx torace: pur avendo perso molto in specificità, può mostrare le immagini
caratteristiche “a binario di tram”, disegnate dalle dilatazioni bronchiectasiche.
58
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
- TAC torace ad alta risoluzione: è il test diagnostico più importante e specifico, con
immagini che sono assai caratteristiche.
- Broncoscopia: è indagine pressochè obbligata nelle bronchiectasie focali, onde
escludere ostruzioni delle vie aeree.
- Prove di funzionalità respiratoria ed esame dell’escreato
59
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Terapia
I. Antibiotici: meglio se secondo le indicazioni di esami colturali dell’escreato, almeno uno
dei quali ottenuto mediante lavaggio bronchiale.
II. Igiene bronchiale: mediante idratazione, somministrazione di mucolitici, , aerosol di
broncodilatatori, fisioterapia respiratoria ecc.
III.Antinfiammatori: di non dimostrata efficacia.
Complicanze
- Antibiotico-resistenza: nei casi più gravi, il ricorrere di infezioni ed il conseguente
trattamento antibiotico possono selezionare germi resistenti.
- Emottisi: legata al danno erosivo dei vasi della mucosa bronchiale ad opera delle
ricorrenti infezioni. Si può passare da modesti sanguinamenti (striature dell’espettorato) a
massive emorragie con rischio vita, se non urgentemente ed adeguatamente trattate
(con embolizzazione dell’arteria bronchiale o con un’emostasi chirurgica).
60
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
d. TUMORI BRONCHIALI
Il carcinoma bronchiale rappresenta, da solo, il 95% dei tumori polmonari. Per questo
motivo, affrontiamo la trattazione della patologia neoplastica nella sezione “Bronchi”,
confidando sul fatto che ci saranno perdonati gli inevitabili “sconfinamenti” in territorio più
specificamente polmonare.
Non esiste un solo tipo di tumore polmonare, bensì diverse tipologie dei malattia a
seconda del tessuto polmonare interessato.
Bronchi, bronchioli ed alveoli polmonari sono tutti rivestiti di tessuto epiteliale. Da
questo tessuto prende origine, come già detto sopra, il 95% dei cancri al polmone
(detti perciò broncogeni).
Nel restante 5 % dei casi, l’origine può essere da tessuti diversi che compongono il
polmone, per esempio i tessuti nervoso ed endocrino (carcinoide) o linfatico
(linfoma).
Dei tumori broncogeni, il 25-30% è rappresentato dal carcinoma spinocellulare (o
a cellule squamose). Nasce nelle vie aeree di medio-grosso calibro.
E’ acclarato che è dovuto alla trasformazione dell’epitelio bronchiale provocata dal
fumo di sigaretta. E’ il tumore polmonare con prognosi migliore.
Al pari del precedente, anche il microcitoma (o tumore a piccole cellule), che si
osserva nel 20% circa dei casi, insorge nei bronchi che hanno diametro più grande
ed è anch’esso correlato al fumo di sigaretta. Ha un’origine di tipo neuroendocrino.
La sua prognosi è in genere peggiore del precedente.
L’adenocarcinoma si presenta in circa il 30% dei casi e si localizza, al contrario dei
precedenti, in sede più periferica e cioè a livello dei bronchi di calibro minore. E’ il tumore
più frequente tra chi non ha mai fumato e talvolta è dovuto alla presenza di cicatrici
polmonari (per esempio, per vecchie infezioni tubercolari o pleuriti).
Il carcinoma a grandi cellule è ancora meno frequente (10-15%) e deriva anch’esso
dalle vie aeree più piccole.
La distinzione -usuale in clinica- tra microcitoma e i restanti tipi di tumore trova
fondamento nel diverso tipo di trattamento che viene richiesto.
61
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
I tumori polmonari sono classificati in base a 4 stadi di gravità crescente, secondo il
sistema TNM (T per la dimensione del tumore primitivo, N per l’eventuale
interessamento di linfonodi, M per la presenza o meno di metastasi).
Il tumore polmonare rappresenta la prima causa di morte nei Paesi
industrializzati.
Rappresenta, da solo, il 20% di tutti i tumori maligni nelle persone di sesso
maschile: con la doverosa precisazione che, negli ultimi anni, si sta registrando un
progressivo aumento anche tra le donne.
In Italia si stimano circa 34.000 nuovi casi di tumore ogni anno nelle persone fino
agli 84 anni di età.
Pur tenendo conto dell’aumento dei casi dovuto all’invecchiamento della
popolazione, in media un uomo ogni tre ed una donna ogni quattro ha la probabilità
di avere una diagnosi di tumore nel corso della vita.
In Italia muoiono per tumore del polmone circa 27.500 persone (22.000 uomini e
5.500 donne), rappresentando la prima causa di morte oncologica nell’uomo e la
seconda nelle donne.
Secondo l’ultimo rapporto ISTAT, la mortalità per tumore diminuisce di circa il 2% l’anno,
ma nel caso del cancro polmonare tale diminuzione riguarda soltanto gli uomini, mentre
nelle donne i decessi sono aumentati dell‘1.5%.
62
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Il più importante fattore di rischio nel tumore del polmone è rappresentato dal
fumo di sigaretta: esiste, infatti, un chiaro rapporto dose-effetto (e questo vale
anche per il fumo passivo) tra questa abitudine e la neoplasia.
Sono cancerogeni diretti i prodotti della combustione (tra cui il ben noto benzopirene) e le
nitrosamine (derivati dell’ammoniaca usati nella lavorazione delle sigarette).
Sono invece cancerogeni indiretti i fenoli e le aldeidi (contenuti, per esempio, nella carta),
che sono in grado, col tempo, di promuovere la trasformazione delle cellule in senso
tumorale.
63
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Esistono poi altri cancerogeni chimici (amianto, radon, metalli pesanti, catrame,
oli minerali) che provocano il tumore del polmone soprattutto in quella parte della
popolazione che viene a contatto con queste sostanze per motivi di lavoro
(esposizione professionale).
Il fumo in cifre
Il fumo di sigaretta è oggi ritenuto il fattore causale più importante del tumore
polmonare. È stato dimostrato che un uomo dell'età di 35 anni, che fuma 25 o più
sigarette al giorno, ha un rischio di morire di cancro del polmone prima dei 75 anni
pari al 13 per cento.
Il rischio aumenta in relazione a:
1. numero di sigarette fumate (in modo proporzionale diretto: più sono, più sale il
rischio);
2. età di inizio dell'abitudine al fumo (più si è giovani, più rischi si corrono);
3. assenza di filtro nelle sigarette (i prodotti della combustione, come i catrami,
contribuiscono in modo rilevante alla patologia).
Nei soggetti che smettono di fumare il rischio si riduce nel corso dei 10-15 anni
successivi, fino a eguagliare quello di chi non ha mai fumato, se si riesce a
smettere per tempo. Anche il fumo passivo aumenta il rischio di sviluppare il
carcinoma polmonare (ovvero aumenta del 19 per cento il rischio dell'individuo non
fumatore di ammalarsi di cancro al polmone).
64
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Sintomi
Il tumore del polmone non sempre si manifesta con chiarezza fin dagli esordi
ed i sintomi possono essere comuni ad altre malattie polmonari.
Tosse secca o con catarro (talora striato di sangue), piccole perdite di sangue con i
colpi di tosse (emottisi od emoftoe), difficoltà respiratorie, dolore al torace e perdita
di peso sono segni e sintomi caratteristici, che possono anche presentarsi in forma
lieve e, in una piccola percentuale di casi, anche mancare.
Se non curato, il tumore può infiltrare le strutture anatomiche adiacenti (parete del
torace, cuore, grossi vasi, trachea, vertebre) e/o diffondersi a distanza (formazione
di metastasi).
Le sedi di metastasi più frequenti sono normalmente:
-linfonodi del mediastino.
- Polmone controlaterale.
- Osso.
- Cervello.
- Fegato.
- Ghiandole surrenali.
65
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Diagnosi
I pazienti con tumore in stadio iniziale (cioè di dimensioni ancora ridotte) possono
non avere alcun disturbo. In questi casi il tumore può essere scoperto
occasionalmente (ad esempio, dopo avere eseguito una radiografia del torace per
un intervento chirurgico o per un trauma).
In occasione della prima visita specialistica, il medico (chirurgo toracico,
pneumologo, oncologo) provvederà ad inquadrare la malattia ed a programmare gli
esami necessari per la diagnosi e la stadiazione (processo necessario per stabilire il
grado di diffusione della malattia).
Gli esami normalmente richiesti sono:
- Rx torace.
- Tac torace.
- Broncoscopia con broncolavaggio e biopsia.
- PET total body*.
- Agoaspirato transbronchiale.
- TAC addome ed encefalo.
- Scintigrafia ossea.
_________________________________________
* PET (PositronEmissionTomography): è una tecnica di medicina nucleare, che -a
differenza di TAC e RMN- fornisce informazioni funzionali anziché morfologiche. La
procedura prevede l’iniezione di un radioisotopo, legato chimicamente ad una molecola
attiva a livello metabolico (vettore). Dopo un tempo d’attesa, in cui il vettore (spesso uno
zucchero) raggiunge una determinata concentrazione nei tessuti da analizzare, il
soggetto viene posizionato nello scanner. L’isotopo radioattivo iniettato, che ha breve
vita, decade, emettendo un positrone, che si lega poi ad un elettrone e arriva a produrre
dei fotoni che, captati dallo strumento, si rendono visibili in un’immagine che rappresenta
i tessuti in cui la molecola campione si è maggiormente concentrata. Maggiore
concentrazione di glucosio = maggiore attività metabolica di quel tessuto. A puro titolo di
esempio, una metastasi si caratterizza per un elevato metabolismo: quindi può essere
facilmente riconosciuta, anche per il cambio di afflusso sanguigno nelle varie strutture
anatomiche (che può essere misurato partendo dalla concentrazione dell’isotopo
iniettato).
Per unire e confrontare i dati funzionali e metabolici forniti dalla PET e quelli morfologici
ed anatomici forniti dalla TAC, si sono creati tomografi PET-TAC, nei quali il sistema di
rilevazione PET ed un tomografo TAC di ultima generazione sono assemblati in un unico
strumento e controllati da un’unica consolle di comando.
66
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
67
Roberto Freschi
Corso di Anatomia Funzionale
UTE Novate, 2013-14
Prevenzione
Per fare una buona prevenzione non resta che eliminare il fumo.
Non vi è ancora accordo tra gli esperti sull’opportunità di sottoporre ad esami
periodici di screening persone che, in quanto fumatori od ex-fumatori, sono a
rischio elevato: la ragione è che non sempre gli screening sono efficaci. Valga
l’esempio della TAC spirale.
L' efficacia dello screening con TAC spirale in termini di riduzione della mortalità è
ancora un argomento controverso. Gli studi osservazionali finora pubblicati hanno
riportato un aumento di oltre tre volte delle diagnosi di cancro polmonare senza
però una consistente diminuzione nel numero dei tumori più aggressivi e senza una
sostanziale riduzione della mortalità.
I risultati dei due studi di screening randomizzati finora pubblicati hanno prodotto
risultati contrastanti. Uno studio italiano (Infante et al., 2009) non ha riportato un
beneficio sulla mortalità mentre i recenti risultati del più grande studio americano
(NSLT group, 2011) hanno mostrato una riduzione del 20 per cento della mortalità
per cancro polmonare, e del 6,9 per cento della mortalità globale, negli individui
sottoposti a screening con TAC spirale rispetto a quelli con raggi-X convenzionali.
Tuttavia, prima che lo screening con TAC spirale possa essere offerto a milioni di
individui nel mondo, è necessario selezionare meglio gli individui a rischio
(possibilmente con l' uso di biomarcatori), determinare la frequenza e la durata
dello screening, valutare i costi e gli effetti collaterali quali l'aumento delle
procedure invasive e il danno radiologico).
Un gruppo di studiosi italiani (CNR di Napoli) ha scoperto un nuovo marcatore per
i tumori maligni del polmone. E’ il gene cbx7, che -comportandosi da
oncosoppressore- se assente o mutato, si associa allo sviluppo tumorale.
68