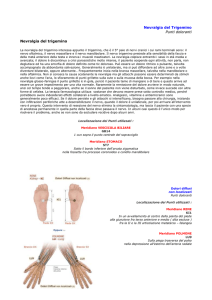
Introduzione
Le sindromi da disfunzione dei nervi cranici sono legate, nella maggioranza dei casi, ad una
“compressione vascolare” lungo il decorso del nervo in causa, di solito a livello della radice di
ingresso o di uscita del nervo dal tronco encefalico.
La compressione pulsante del vaso può anche essere legata alla presenza di una vena o ad una
associazione di arteria e vena.
Da pochi decenni sono state messe a punto metodiche di “decompressione neuro-vascolare”, che
hanno permesso al chirurgo di distaccare stabilmente il vaso dalla superficie danneggiata del nervo,
eliminando quindi il contatto patologico.
Esiste quindi una serie di sintomi, per lo più a carico dell’età adulta, che possono a buon diritto
considerarsi “caricature” ed esagerata espressione della normale funzione di alcuni nervi cranici.
Questi ultimi sono distribuiti nell’angolo ponto-cerebellare, recesso anatomico tra ponte di Varolio
e cervelletto, situato bilateralmente nella fossa cranica posteriore, di lato al Tronco Encefalico.
La causa di queste manifestazioni sintomatologiche, unitamente ad altri fattori etiologici aggiuntivi,
ha trovato la sua corretta interpretazione negli ultimi tre decenni, specie dopo l’introduzione del
microscopio operatorio e delle tecnologie microchirurgiche. Queste hanno confermato le sporadiche
osservazioni di alcuni neurochirurghi americani della prima metà del secolo, che avevano segnalato
l’esistenza di rapporti “abnormi” tra vasi e nervi durante procedure chirurgiche condotte nell’angolo
ponto-cerebellare per patologie diverse.
Ciò ha consentito l’affinamento di metodologie micro-neuro-terapeutiche, atte ad alleviare il
“conflitto” tra un vaso ed un nervo, curando manifestazioni cliniche talora invalidanti.
Le più importanti tra queste, passibili di trattamento chirurgico, sono:
- la Nevralgia tipica del Trigemino (“tic douloureux”);
- l’abnorme contrattura muscolare dell’ emifaccia (Emispasmo Facciale);
- il tinnitus (rumore, ronzio all’orecchio) associato o meno alla Vertigine e a perdita unilaterale
progressiva dell’udito;
- il dolore faringeo (scatenato in genere dalla deglutizione), chiamato Nevralgia Glossofaringea;
- la vertigine posizionale disabilitante (disabling positional vertigo, DPV);
- alcuni casi di ipertensione neurogena; - il torcicollo spasmodico;
- lo spasmo oculomotorio ciclico, con paresi.
Il concetto di Compressione neuro-vascolare
L’elemento unificante, in termini di fattore causativo sine qua non, di tutte queste manifestazioni
cliniche è costituito dalla presenza di un contatto, che definiremo abnorme per caratteristiche
morfologiche e disposizione stereologica, tra l’emergenza dei nervi dal tronco dell’encefalo ed una
specifica struttura vascolare, arteriosa o venosa. In genere il contatto “abnorme” si configura come
una cross compression, cioè come una compressione ad angolatura variabile tra le 2 strutture o
come una compressione a “sandwich” , vale a dire un intrappolamento del nervo tra due diverse
strutture vascolari.
Queste si localizzano in modo predominante a livello della REZ, root entry zone, ciò quella piccola
porzione di nervo ubicata nelle immediatezze del tronco encefalico, ancora ricoperta dalla mielina
centrale, quella che si riscontra all’interno del cervello, particolarmente delicata (oligodendroglia).
La mielina centrale è il materiale di rivestimento delle fibre nervose, che consente loro di
trasmettere correttamente gli impulsi.
Ricordiamo che il tronco dell’encefalo è costituito dal mesencefalo, dal ponte di Varolio, dal bulbo
e parte del midollo allungato e da entrambi i lati di questa struttura escono (o entrano, a secondo
della loro natura sensitiva o motoria) i vari nervi cranici di cui andremo a parlare.
Gli autori che più hanno contribuito alla chiarificazione di questa entità chiamata “conflitto neurovascolare” o “vascolo-nervoso” quale causa primitiva di specifiche sintomatologie cliniche a
seconda del nervo sottoposto a compressione, sono stati, in ordine cronologico: Walter Dandy agli
inizi degli anni ‘30 (3); James Gardner agli inizi degli anni ‘60 (10) e da ultimo Peter J. Jannetta di
Pittsburgh (11-21), che, dopo le prime esperienze condotte assieme a Robert Rand a Los Angeles,
confermò, sistematizzandoli e chiarendoli, i rapporti neurovascolari causa di sintomi.
Fu Jannetta ad applicare routinariamente il microscopio operatorio al trattamento di queste
patologie ed è anche suo merito l’aver diffuso una tecnica di approccio all’angolo ponto-cerebellare
perfettamente adeguata ad eseguire la ‘decompressione neurovascolare.
Con questo termine si intende l’atto chirurgico volto ad alleviare il contatto abnorme tra vaso e
nervo, con risoluzione dei sintomi da iperfunzione/ipofunzione neurale.
Molti chirurghi, in tutto il mondo, anche in Italia (1,2,6-9,27-29), hanno confermato con le loro
casistiche ed i loro risultati quanto previsto dai ‘pionieri” di questa chirurgia.
Ecco quindi introdotto il concetto di decompressione dei nervi cranici da strutture vascolari “in
situazione di conflitto”, cioè recanti un disturbo meccanico ai nervi.
La tipologia delle anomalie prodotte dai vasi sui nervi sono in genere costituite da: deformazione ed
angolazione del loro decorso (bending); impronte lasciate sulla loro superficie con discolorazione
della mielina (grooving); sdoppiamento dei nervi da parte di anse arteriose penetranti all’interno del
loro spessore, con effetto di distorsione-stiramento delle fibre (stretching) ed altro.
La compressione del vaso sul nervo deve essere ‘pulsante', una pulsatile cross compression,
prevalente alla root entry (o exit zone) dei nervi dal tronco.
Sintomi da conflitto neurovascolare
La Nevralgia trigeminale tipica o ‘tic douloureux’ L’incidenza per anno di questa forma è riportata
in 3.4 casi su 100.000 soggetti uomini e 5.9 su 100.000 di soggetti femmine (28).
L’età di insorgenza è, in genere, dopo la quarta decade. Il dolore è più frequente sul lato destro della
faccia, specie nella donna e colpisce la parte media od inferiore del volto, meno spesso la parte
superiore intorno all’occhio.
Il o la Pte affetti da questa manifestazione esperiscono il dolore forse tra i più devastanti che la
natura possa produrre: gli attacchi durano in genere pochissimo, possono ripetersi più volte nel
giorno, anche di notte; sono caratterizzati da un dolore lancinante, tipo stilettata o scossa elettrica.
L’intensità del dolore è estrema.
Il soggetto, nel tempo, diventa assolutamente condizionato dal suo dolore, non si nutre più, non
accudisce alla pulizia del proprio volto, diventa una larva umana.
Ciò perché esistono punti cutanei, detti zone trigger, il cui contatto o stimolazione anche leggera
scatena il dolore. Le zone trigger sono localizzate intorno al naso, tra naso e labbro superiore, a
livello della gengiva. Anche un soffio d’aria, il contatto del volto con acqua a varia temperatura, il
masticare, il parlare, il deglutire, lo starnutire possono scatenare un attacco di dolore lancinante.
Terminata la crisi, o il dolore sparisce del tutto o può rimanere una algia più lieve, profonda e
fastidiosa. Il o la paziente vivono costantemente nel terrore di incappare in una nuova rovinosa crisi
di dolore. Il trattamento medico, in genere efficace agli inizi dell’insorgenza delle crisi, può anche
non controllarle in modo continuativo.
La chirurgia si pone a questo punto come l’unica alternativa possibile: vari metodi sono stati
proposti per lenire o guarire la nevralgia del trigemino; la loro elencazione esulerebbe dalla nostra
trattazione. Con l’intervento microchirurgico di “decompressione neuro-vascolare” si elimina
l’agente causale del problema e cioè l’effetto di “compressione pulsante” sul nervo. Il risultato
postoperatorio è ottimale in oltre il 95% dei casi di forma “tipica”, il così detto “tic doloureux”.
Si consideri che esistono forme di nevralgia trigeminale da neurinoma dell’acustico, da meningioma
o da altri processi espansivi propri o in sede vicina al trigemino e che una bassa percentuale di
nevralgie è data dalla sclerosi multipla. In questi casi evidentemente, non si rileva la situazione di
conflitto neuro-vascolare come prima descritta.
Nelle grandi casistiche della scuola di Peter Jannetta sono previste le recidive, o precoci perché non
si è decompresso il vaso che provoca la cross compression, o tardive, a distanza di oltre 10-15 anni.
Queste sono verosimilmente indotte da una riorganizzazione dei rapporti neuro-vascolari o da
dislocazione del Teflon. Il trattamento della Nevralgia del trigemino, quale descritto, offre le
migliori garanzie di risoluzione dei sintomi, rispetto ad altre forme di terapia chirurgica che possono
produrre la cosi detta disestesia dolorosa, legata a distruzione delle fibre trigeminali. Metodi
chirurgici alternativi alla decompressione neuro-vascolare in fossa posteriore esistono e sono stati
descritti da numerosissime fonti. Lo scopo di questa presentazione è tuttavia limitato alla metodica
così detta “causale” e preferita dall’Autore: la “decompressione micro-vascolare” in fossa
posteriore. Se adeguatamente condotta, la decompressione rispetta le modalità sensitive del nervo
trigemino, compresa quella della cornea .
L’Emispasmo Facciale (HFS)
Questo disturbo ha una incidenza di 0,74 per 100.000 persone di sesso maschile e 0,81 su 100.000
soggetti di sesso femminile per anno (28). Nella sua variante tipica, è caratterizzato da contrazioni
spasmodiche involontarie ad insorgenza dal muscolo che contorna l’occhio, che poi, nel tempo,
guadagnano i territori muscolari più bassi, sino al platisma che si estende nel collo.
Gli spasmi, nelle fasi avanzate della malattia, si alternano a fenomeni di contrazione tonica della
muscolatura, con evidente deformazione dell’emivolto, di variabile durata.
Nella variante atipica lo spasmo inizia dalla muscolatura inferiore del volto e si estende in seguito
verso l’occhio, ma questa evenienza è decisamente più rara. Anche in questo caso è dato
individuare sempre, ad una meticolosa osservazione intraoperatoria, un vaso comprimente il nervo.
Stante il fatto che nei casi conclamati di spasmo emifacciale il problema è debilitante per il paziente
ed esercita un grave effetto psicologico sulla sua vita di relazione, l’intervento di Jannetta è quello
più indicato per ottenere la risoluzione, anche immediata, del disturbo (11, 12, 15,21,22,25).
Per l’intervento di decompressione microvascolare nell’emispasmo facciale, la craniotomia deve
essere eseguita più in basso rispetto a quella utilizzata per il nervo trigemino, per il resto la tecnica
neurochirurgica è identica.
Anche lo spasmo emifacciale, che predilige una più giovane età di insorgenza rispetto alla nevralgia
del trigemino è più spesso osservato nel sesso femminile e sul lato sinistro del volto. Durante la fase
di decompressione è maggiore il rischio di produrre danni uditivi, stante la vicinanza
dell’emergenza del nervo cocleare ed è per questo motivo che sempre più frequentemente vengono
impiegati i monitoraggi uditivi intraoperatori direttamente sul nervo acustico. Ciò fornisce
immediate informazioni circa manovre chirurgiche a rischio per l’udito. Anche nel caso di
emispasmo una risoluzione sintomatologica completa si ha nel 95 % dei casi . La paralisi del nervo,
come complicanza dell’intervento, è inferiore allo 0,25%.
Tinnito (rumori, ronzio all’orecchio) associato o meno alla Vertigine e perdita unilaterale,
progressiva dell’udito.
Si tratta anche in questo caso, quando siano state escluse cause a carattere espansivo, che ne stiano
alla base, di sintomi da “iperfunzione” dei nervi cocleare e vestibolare (11, 16,17,18,27). La mielina
centrale, quel rivestimento così delicato delle fibre nervose cui si faceva prima riferimento, è
rappresentata per un lungo tratto nel decorso del pacchetto acustico vestibolare e per tale ragione
possono aversi vasi in situazione di conflitto non solamente a livello della REZ. Il tinnitus può
essere determinato, quando non viene generato da una patologia dell’orecchio interno e delle cellule
ciliate ivi rappresentate, per compressione vascolare lungo tutto il decorso del nervo, non solo della
sua porzione più vicina al tronco encefalico. La vertigine è più spesso provocata da situazioni di
conflitto iuxtapontine, sulla partizione vestibolare del nervo. Frequentemente, assieme alla
vertigine, si ha il disequilibrio. Se si verifica solo disequilibrio, senza vera e propria vertigine, il
vaso sarà rinvenuto sulla partizione vestibolare dell’VIII nervo cranico proprio a livello della REZ .
I casi che risentono di un trattamento decompressivo sono quelli associati ad anormalità nel
potenziale evocato uditivo del tronco encefalico dallo stesso lato dei sintomi. A livello vestibolococleare si rinvengono più facilmente vene che arterie, quali strutture responsabili del conflitto.
Negli interventi effettuati per alleviare solo il tinnitus (24), questo può non risolversi
completamente dopo l’intervento, ma ugualmente i pazienti possono fruire di un alleviamento
sintomatologico, più o meno marcato rispetto allo stato preoperatorio. Remissione del disequilibrio
e della vertigine, anche a distanza di tempo dall’intervento(da settimane a mesi) può aspettarsi nel
90% dei pazienti, quella del tinnitus (anche dopo parecchi mesi dall’intervento) nel 60% dei casi.
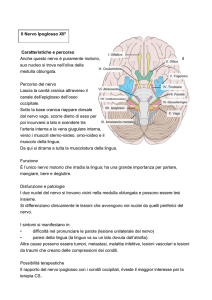
La nevralgia del nervo glossofaringeo
Si tratta di un violento dolore, a poussees, che insorge nella regione tonsillare, scatenato dalla
deglutizione e spesso accompagnato da dolore lancinante alla gola e dolore nella profondità
dell’orecchio. In questa entità clinico-sintomatologica vi è indicazione all’intervento di
decompressione neurovascolare del IX paio dei nervi cranici. L’esposizione del nervo avviene nello
stesso modo descritto per il nervo facciale in corso di emispasmo. Anche qui viene utilizzato il
teflon per decomprimere o spostare arterie in contatto con la struttura nervosa. Se si opera sul lato
sinistro, vi può essere una risposta cardiovascolare in ipertensione arteriosa, che deve essere
monitorizzata e curata.
La vertigine posizionale disabilitante (Disabling positional vertigo, DPV)
Questa sindrome è stata identificata in tempi recenti dal gruppo dei Moller e Jannetta a Pittsburgh
(14,18,23). Essa consiste, dal punto di vista sintomatologico, delle seguenti caratteristiche: vertigine
o disequilibrio severi, pressoché continui (assenza quindi di periodi di sintomatologia parossistica
ed assenza di fluttuazione uditiva come si ha nella malattia di Meniere); vertigine e/o disequilibrio
scatenati da qualsiasi movimento del capo e non soggetti ad “affaticamento”; inefficacia dei
soppressori vestibolari, farmaci utilizzati nel trattamento di altre forme vertiginose; la vertigine può
essere oggettiva, peggiorata da certi movimenti del capo o posizioni del corpo; sensazione di
ondeggiamento, di essere “in barca” (il tutto può migliorare durante il movimento), andatura a
poligono allargato, incertezza e barcollamento; i pazienti hanno una sensazione di nausea quasi
costante e di vomito durante il movimento; manifestano tinnitus all’orecchio, con dolore;
occasionalmente brevi e piccole scosse muscolari attorno all’occhio. La sindrome, così particolare,
ma definita, è stata ed è trattata mediante decompressione neurovascolare del nervo uditivo. In
alcuni casi si è notato intraoperatoriamente come il vaso provocava una indentatura, cioè un solco,
sulla superficie del nervo, specie nella sua partizione vestibolare. La guarigione e la scomparsa dei
sintomi avviene gradualmente nel tempo, più rapidamente per i sintomi vestibolari che per il
tinnitus.
Ipertensione neurogena
Vi sono casi di ipertensione neurogena così detta essenziale, causati da una loop vascolare
dell’arteria vertebrale o dell’arteria basilare, che si indovano, creando una vera e propria impronta
sul tessuto nervoso sottostante, a livello della fossetta laterale del bulbo, dal lato sinistro
(2,15,16,21). La compressione vascolare provoca una sregolazione dei meccanismi neurali che
mantengono l’equilibrio del tono pressorio sistemico, causando una facilitazione dei centri pressori
ed inotropi (cioè che forniscono forza contrattile) del cuore. Dopo la decompressione del vaso in
causa e la liberazione del tessuto neurale dall’effetto meccanico compressivo, i valori di pressione
arteriosa si riportano gradualmente nella norma. Le prime esperienze condotte da Peter Jannetta,
sono state comprovate da modelli sperimentali (solo la fossetta laterale sinistra del bulbo provoca
questo effetto) e sono stati confermati da altri autori (2).
Il torcicollo spasmodico (torcicollo spastico)
Tra le più rare manifestazioni derivanti dalla compressione vascolare della radice di un nervo
cranico vi è il “torcicollo spasmodico” (4, 25, 26). Questa manifestazione, quando non rientrante
nell’ambito più vasto di una distonia da patologia dei gangli della base, può essere favorevolmente
affrontata mediante decompressione neurovascolare della emergenza dell’XI paio dei nervi cranici,
meglio se bilateralmente, con una expectancy di marcata riduzione o risoluzione del problema, del
resto invalidante psicologicamente e fisicamente, entro i tre anni dall’intervento.
Spasmo oculomotorio ciclico con paresi
La fisiopatologia dello spasmo oculomotore ciclico con paresi, forma patologica e sintomatologica
estremamente rara, è simile a quella dell’emispasmo facciale. Essa è dovuta verosimilmente a
compressione di una porzione del nervo oculomotore, mentre risulta essere, allo stesso tempo, un
disturbo funzionale del suo nucleo centrale (26).
La procedura chirurgica di Decompressione
Si prenda come esempio il trattamento del “tic doloureux”. L’intervento per effettuare la
decompressione neuro-vascolare, in anestesia generale, prevede una incisione al di dietro
dell’orecchio, dal lato del dolore e l’asportazione di un piccolo tassello di osso cranico dall’occipite,
(craniotomia a minima), esposizione ed incisione della dura madre, esposizione dell’angolo pontocerebellare in direzione del nervo trigemino (approccio all’angolo di tipo sopracerebellare), stante la
necessità di raggiungere un nervo cranico in posizione craniale nell’angolo. Riconosciuto ed
esposto il nervo, che può anche essere nascosto da una importante struttura venosa chiamata vena
petrosa di Dandy, si procede ad esplorarne il decorso e ad identificare il vaso (generalmente l’arteria
cerebellare superiore) che con una delle sue branche convolute od entrambe, pulsando, deforma la
sua superficie e l’andamento regolare del nervo. L’ansa viene delicatamente distaccata dal nervo,
potendo questa assumere localizzazioni diverse rispetto alla superficie dello stesso, senza esercitare
trazione sui rami che da essa si distaccano e che magari irrorano il ponte. A questo punto si
introduce una o più falde di Teflon, di adeguate dimensioni, con l’intento di distaccare
permanentemente il contatto, isolando la superficie neurale dalla parete del vaso. Talora è possibile
allontanare l’elemento vascolare con stringhe di Teflon o seta, che vanno poi ancorate alla dura
madre (del tentorio in genere) con materiali collanti biologici (Figg. 1-3, 4-6, 7-9, 10-12). Prima di
chiudere il campo operatorio si deve perseverare nell’esplorazione chirurgica, al fine di non
lasciarsi sfuggire altri vasi, vuoi arteriosi vuoi venosi, che contribuiscono in modo determinante,
assieme al vaso principale, a comprimere il nervo e ad alterarne la struttura-funzione. La tecnica
operatoria descritta viene tuttavia utilizzata non solo nel trattamento della nevralgia trigeminale, ma
anche per la terapia chirurgica di tutte le altre sindromi da conflitto vaso-nervo in fossa posteriore. I
risultati più eclatanti e significativi si hanno nella decompressione del nervo trigemino in corso di
nevralgia (tic doloureux), del nervo facciale in corso di emispasmo (Figg. 13, 14), del nervo
vestibolo-cocleare in casi di vertigine associata o meno a tinnitus (rumore all’orecchio) (Figg. 15,
16), in casi di Nevralgia del nervo Glossofaringeo (Fig. 17). In caso di emispasmo facciale, al fine
di minimizzare il danno uditivo derivante dalla retrazione da esercitarsi sul nervo cocleare per ben
visualizzare la REZ del nervo, è stato in tempi recenti messo a punto da Zini-Gandolfi (6,7,28,29),
l’approccio chirurgico della “Fossa Cranica media Allargata”. Questa consente di visualizzare
dall’alto, dalla fossa media appunto (mediante craniotomia temporale), sia il nervo cocleare che il
nervo facciale alla loro emergenza dal tronco encefalico, quando si trovano ancora del tutto separati
l’uno dall’altro. Ciò facilita la manipolazione della REZ del n. facciale senza interferire sul decorso,
struttura e vascolarizzazione del n. cocleare.
Considerazioni conclusive
Il concetto di decompressione neurovascolare è ben definito oggigiorno e si presenta come metodo
applicabile alla cura delle numerose manifestazioni da iperfunzione dei nervi cranici in fossa
posteriore prima elencate. Recenti ricerche di Aage Moller sottolineano che, in concomitanza con
l’evento meccanico ed anatomico della compressione vasale sul nervo, deve sussistere, almeno con
certezza nella nevralgia trigeminale e nell’emispasmo facciale, anche una facilitazione dei rispettivi
nuclei centrali dei nervi in causa. La facilitazione di detti nuclei, attraverso un meccanismo di
“kindling” (cioè di favorimento, agevolazione, condizionamento) avverrebbe a seguito della
presenza del contatto vaso-nervo, quale primum movens di una riorganizzazione funzionale del
nucleo, da cui il nervo prende origine o nel quale esso trova contatto. Il terzo fattore che ancora
sfugge ad una identificazione di natura è il così detto suitable substrate, un fattore congenito od
acquisito nel tempo, per cui sarebbe possibile, in un determinato individuo, l’attuarsi di quei
meccanismi che, stante la presenza di un conflitto neurovascolare, influenzano per via retrograda il
corrispondente nucleo centrale. Nel nucleo si verificherebbe una riorganizzazione anatomica, di
certo funzionale, in grado di scatenare (quasi il nucleo fosse in preda ad una “epilessia” e cioè ad
una scarica abnorme ed incontrollata di impulsi) la sintomatologia iperattiva attribuita a quel
determinato nervo che con il nucleo prende contatto o dal quale nucleo prende origine (26).