caricato da
common.user17293
Immunoprofilassi: Vaccini e Prevenzione Malattie Infettive

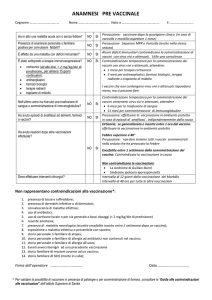
“IMMUNOPROFILASSI” INTERVENTI DI PROFILASSI DELLE MALATTIE INFETTIVE TIPI DI PROFILASSI SPECIFICA PER LE MALATTIE INFETTIVE PROFILASSI IMMUNOPROFILASSI ATTIVA Vaccino CHEMIOPROFILASSI Antibiotici/Chemioterapici PASSIVA Immunoglobuline LA PROFILASSI SPECIFICA CHEMIOPROFILASSI PRIMA DELL’ESPOSIZIONE: Per evitare il contagio aumentando le difese immunitarie (MALARIA) DOPO ESPOSIZIONE: per evitare che il contagio, una volta avvenuto, possa dare origine alla malattia. LA PROFILASSI SPECIFICA IMMUNOPROFILASSI PASSIVA SIEROPROFILASSI ATTIVA VACCINOPROFILASSI IMMUNOPROFILASSI PASSIVA Somministrazione di Immunoglobuline specifiche o polivalenti pronti a svolgere un ruolo antinfettivo: Immunoglobuline umane (sieri omologhi) anti epatite A Sieri immuni da animali (sieri eterologhi) antibotulino, antirabbico. IMMUNOPROFILASSI PASSIVA indicazioni: Immunoglobuline polivalenti prevenzione o attenuazione della malattia: Epatite A: prima dell’esposizione in persone esposte da < di 1 settimana Morbillo: entro i primi 6 gg dall’esposizione (se non disponibili Ig specifiche) Rosolia: in donne gravide entro 72 ore dall’esposizione (se non disponibili Ig specifiche). IMMUNOPROFILASSI ATTIVA NATURALE •Attraverso la via transplacentare gli anticorpi IgG oltrepassano la placenta •Il superamento di una malattia infettiva induce una immunità verso la patologia per tutta la vita •Memoria immunologica: dopo l’esposizione ad un determinato antigene le cellule di memoria (memory B cells) continuano a circolare per molti anni; in caso di nuovo contatto con quel determinato antigene si avrà un aumento degli anticorpi specifici.. PROFILASSI SPECIFICA ATTIVA VACCINOPROFILASSI Intervento di prevenzione primaria. Obiettivo: conferire ai soggetti suscettibili di infezione uno stato di resistenza (Immunità) una protezione immunitaria specifica. VACCINO Preparato biologico in grado di conferire al/ai soggetto/i ricevente/i una protezione immunitaria specifica contro una determinata malattia. •I componenti del vaccino stimolano il sistema immunitario a produrre gli anticorpi “specifici” •Non espongono il soggetto alla patologia e alle sue potenziali complicanze •Inducono un’immunità e una memoria immunologica simili a quelle dell’infezione naturale ma senza il rischio di malattia. LE VACCINAZIONI Le vaccinazioni sono state definite dall’OMS la più importante scoperta medica mai effettuata dall’uomo BENEFICI Sulle PERSONE che ricevono il vaccino Sulla POPOLAZIONE poiché riducono la circolazione dell’agente etiologico responsabile di una determinata malattia HERD IMMUNITY Soglia del tasso di immunità collettiva al di sopra della quale la malattia non ha la possibilità di diffondersi in quanto è minima la probabilità che avvenga un contagio interumano La popolazione immune agisce da barriera tra i soggetti contagiosi e quelli recettivi. Il tasso di immunità collettiva necessario a raggiungere una herd immunity dipende dal grado di contagiosità dell’agente infettivo, dalla durata del periodo di contagiosità, dalla dimensione e dal comportamento sociale della comunità Per raggiungere una herd immunity soddisfacente è necessario che la soglia richiesta sia uniformemente distribuita fra i gruppi della collettività (se ad esempio tra i bambini di una scuola si concentra una elevata quota di recettivi può verificarsi una epidemia, anche se nella collettività da cui i bambini provengono è stata raggiunta la soglia di eliminazione). Herd immunity condizione di eradicazione immune suscettibile QUANTO DURA L’IMMUNITÀ DA VACCINI? • Lo sviluppo di una immunità specifica richiede un certo periodo di tempo, inizierà ad essere attiva dopo circa tre settimane e raggiungerà un massimo alcuni mesi dopo la somministrazione del vaccino. La durata dell’immunità può andare da un anno (antinfluenzale) a 10-20 anni ed oltre (virus vivi attenuati contro morbillo, parotite, rosolia, polio) • Si può ottenere un richiamo dell’immunità con una dose “di richiamo” o “booster”. In caso di richiamo, grazie alla memoria immunitaria, si otterrà in pochi giorni il massimo dell’immunità • In alcuni casi è possibile anche una vaccinazione post-esposizione (es. rabbia). Questo è possibile quando il tempo di incubazione sia piuttosto prolungato (nella rabbia è di oltre un mese). VACCINI classificati in base: Alla loro NATURA: virali batterici Alla loro COSTITUZIONE: microrganismi vivi attenuati microrganismi inattivati frazioni antigeniche Anatossine. VACCINI vivi attenuati ATTENUAZIONE: Selezione di mutanti avirulenti TERRENI COLTURALI (patata glicerinata e biliata per il Bacillo tubercolare) COLTURE CELLULARI TECNICHE DI INGEGNERIA GENETICA (es. vaccino antitifo Ty21a). VACCINI inattivati INATTIVAZIONE: MEZZI FISICI: calore, raggi UV Inattivazione dell’agente patogeno e mantenimento dell’integrità antigenica CHIMCI: formolo, fenolo,acetone. ANATOSSINE Anatossina tetanica CHIMCI: formolo 0,4% X 1 mese a 38-40°. VACCINI a subunita’ Haemophilus influenzae Frammentazione antigenica e purificazione HbsAg dell’HBV Tecniche di DNA ricombinante. TECNICA DI DNA RICOMBINANTE • Identificazione del determinante antigenico e sua sintesi • Isolamento o sintesi del DNA codificante • Inserimento del DNA in un vettore adatto (es.Plasmide di Saccaromyces cerevisiae per HbsAg) • Trasformazione • Purificazione del prodotto. Prodotto ( es.HbsAg) VANTAGGI DELL’INGEGNERIA GENETICA Produzione di vaccini anche nei casi di scarsa e/o difficoltosa reperibilità di materiale antigenico Assenza di contaminanti legati alla linea di attenuazione VACCINI PIU’ SICURI. VACCINI COMBINATI Esempio: Antidifterico ed antitetanico (DT) Antidifterico antitetanico ed antipertosse (DPT ) Antimorbillo antiparotide ed antirosolia (MPR) Premessa • Assenza di interferenza • Preparati contenenti più antigeni. VANTAGGI E SVANTAGGI DIFFERENTI TIPOLOGIE DI VACCINI VACCINI Efficacia Costo Somministrazione Preparazione VIVI Notevole Basso Una sola INATTIVATI Mediocre Basso Diverse FRAZIONI Buona Elevato Diverse ANATOSSINE Notevole Basso Diverse Semplice semplice Vie di somministrazione Denominazione del vaccino Tipo di vaccino Orale Polio (tre sierotipi) Tifoideo (Ty21A) Vivo attenuato Vivo attenuato Intradermica BCG (Calmette-Guèrin) Rabico (HDCV) Vivo attenuato Inattivato Sottocutanea Morbillo,Rosolia,parotite Varicella Rabico (PDEV) IPV (anche i.m.) Febbre gialla (anche i.m.) Meningococcico Vivo attenuato Vivo attenuato Inattivato Inattivato Vivo attenuato Polisaccaridi dei sirotipi A,C,Y,W135 inattivato Colera Intramuscolare DT e DPT HBV Influenza Haemophilis influenz a e b HPV Anatossine +batteri Antigene purificato Inattivato o frazioni Polisaccaridi con proteine REAZIONI AVVERSE Reazioni generali minori Lievi e di breve durata, possono insorgere entro poche ore e fino a 10 gg dalla vaccinazione: • febbre >38°C <39°C • cefalea • anoressia, vomito, diarrea, stipsi • tumefazione dei linfonodi • pallore • irritabilità. CONTROINDICAZIONI L’OMS ha individuato le seguenti controindicazioni alle vaccinazioni: Malattie acute febbrili Disordini immunitari Non costituiscono controindicazione: Allergie Antecedenti familiari di convulsioni Trattamenti in corso con antibiotici Dermatosi, eczema, infezioni cutanee localizzate Affezioni croniche cardiache, polmonari, al fegato e ai reni Ittero neonatale Malnutrizione Allattamento al seno Incubazione di una malattia. REQUISITI DI UN VACCINO Efficace Immunità duratura Innocuo Facile conservazione Facile somministrazione Stabile Basso costo VALUTAZIONE DI EFFICACIA ED INNOCUITA’ Sperimentazione in laboratorio; Sperimentazione su animali valutazione di: 1. 2. 3. Potere immunogeno (prove sierologiche e risposte allergiche) Efficacia protettiva Innocuità Sperimentazione sull’uomo (volontari): su un ristretto numero di persone sotto stretta sorveglianza clinica vengono valutate e requisiti di cui ai punti 1., 2., 3. Sperimentazione su popolazione: studi epidemiologici Caso/Controllo. PROTEZIONE = INDICE DI EFFICACIA : ( 1- % casi malattia nei vaccinati ( E = 100 * % casi malattia nei controlli Rv= % casi malattia nei vaccinati Rc= % casi malattia nei controlli EFFICACIA SUL CAMPO Poliomielite --> eliminata (in via di eradicazione) Difterite --> eliminata Tetano --> complessivamente ridotto Pertosse --> minimo storico di morbosità Epatite B --> riduzione marcata della morbosità nelle coorti vaccinate Meningite --> marcata riduzione della morbosità Morbillo --> riduzione della morbosità che resta, peraltro, superiore ai limiti preventivati Parotite --> idem Rosolia congenita --> mancano dati ERADICAZIONE E’ possibile se: - solo l’uomo è sorgente di infezione - l’agente non è soggetto a variabilità antigenica - esiste un vaccino efficace e sicuro - la malattia è facilmente diagnosticabile - la malattia non ha fasi latenti - l’immunità è permanente E’ resa fattibile da: - disponibilità di risorse operative - disponibilità di risorse economiche E’ resa accettabile da: - percezione di rischio e priorità sanitaria - consenso / compliance - fattibilità dimostrata. ERADICAZIONE DEL VAIOLO 1977: ultimo caso di vaiolo registrato nel mondo (Somalia) l’OMS ha lanciato il programma per l’eradicazione globale del vaiolo 1979: dichiarazione ufficiale dell’OMS della eradicazione del vaiolo nel mondo 1981: In Italia abolito l’obbligo di vaccinare contro il vaiolo tutti i nuovi nati (D.L. n.34 del 26.6.81). LE STRATEGIE VACCINALI non devono essere rigide devono adattarsi rapidamente alle modifiche epidemiogiche delle malattie infettive (febbre tifoide, poliomielite), sia ai progressi della tecnologia farmaceutica (nuovi vaccini più efficaci, vaccini combinati). VACCINI IN CORSO DI SPERIMENTAZIONE • • • • • • • • • • • Herpes Citomegalovirus Rotavirus Gonococchi Meningococco B Streptococco A e B Toxoplasmosi Antirabbico ricombinante Vaccini sintetici, idiotipici Vaccino contro la carie dentaria Vaccino contro AIDS Vaccino contro la Malaria (prossima introduzione) • La malaria è una malattia infettiva dovuta ad un protozoo che si trasmette all'uomo, unico serbatoio della malattia, attraverso la puntura di zanzare • nel 2010 i morti per malaria in Africa sono stati 660 mila mentre 3 miliardi e trecentomila persone corrono il rischio di contrarre la malattia (World Health Organization) • I dati di un test clinico condotto in Africa dicono che a distanza di diciotto mesi dalla vaccinazione il rischio di contrarre la malaria è calato del 46 per cento (11 ottobre 2013) Distribuzione della malaria nel mondo, con individuazione delle aree a basso rischio, per la presenza del solo Pasmodium vivax (aree in grigio chiaro) Le 5 sottozone (Regioni) dell’Oms: da sinistra Regione delle Americhe, Regione africana dell'Oms, Regione del Mediterraneo orientale, Regione europea, Regione del Sud-Est Asiatico, Regione del Pacifico occidentale. www.epicentro.iss.it/problemi/ malaria/epid.asp I Timori: Complicazioni del morbillo a confronto con gli eventi avversi • obiettivo 1: Tutti i paesi riconoscono le vaccinazione come una priorità • obiettivo 2: Gli individui comprendono il valore dei servizi di immunizzazione e dei vaccini e richiedono attivamente le vaccinazioni • obiettivo 3: I benefici della vaccinazione sono equamente estesi a tutta la popolazione attraverso strategie mirate e innovative • obiettivo 4: Sistemi di immunizzazione forti sono parte integrante di sistemi sanitari efficienti • obiettivo 5: I programmi di immunizzazione hanno accesso sostenibile a una finanziamento stabile e a vaccini di elevata qualità industriale Obiettivi del Piano Nazionale Prevenzione Vaccinale 2017-19 Prevenzione delle malattie infettive PNPV riprende il Piano Europeo (EVAP) il nuovo calendario comprende va vaccinazioni per le quali sono da anni previsti programmi nazionali di immunizzazione (le vaccinazioni contro difterite, tetano, polio, epatite B, Haemophilus influenzae b, pertosse, pneumococco, morbillo, parotite, rosolia, meningococco C nei nuovi nati, Hpv nelle ragazze undicenni e influenza nei soggetti di età ≥65 anni) ; Vaccinazioni di nuova introduzione nei Lea (le vaccinazioni anti-meningococco B, anti-rotavirus e anti-varicella nei nuovi nati; anti-Hpv nei maschi undicenni; la vaccinazione anti-meningococcica tetravalente Acwy135 e il richiamo anti-polio con Ipv negli adolescenti; le vaccinazioni anti-pneumococcica e anti-Zoster nei sessantacinquenni CALENDARIO VACCINALE 2017-19 NOVITA’ 2017 IN TEMA DI OBBLIGATOPRIETA Venerdì 19 Maggio 2017, il Consiglio dei Ministri ha approvato un Decreto Legge che prevede come presupposto imprescindibile per la frequenza di Asili Nido e Scuole Materne, la vaccinazione dei bambini da 0 a 6 anniQuali sono i Vaccini Obbligatori? L’elenco dei Vaccini Obbligatori, passati da 6 a 12, è il seguente: – antidifterica (già obbligatorio), – antitetanica (già obbligatorio), – antipoliomelitica (già obbligatorio), – antiepatite virale B (già obbligatorio), – l’anti-pertosse, – l’anti- meningococco B – l’anti-meningococco C, – l’anti-morbillo, – l’anti-rosolia, – l’anti-parotite, – l’anti-varicella – il vaccino contro l’Aemophilus influenzae. NOVITA’ 2017 IN TEMA DI OBBLIGATOPRIETA Questione diversa per le Scuole Elementari: il Decreto Legge appena emanato non prevede l’espulsione dalla scuola dell’obbligo dei bambini non vaccinati, bensì l’irrogazione di una sanzione pecuniaria, dai 500 ai 7 mila e 500 euro, per i genitori inadempienti. In alcuni casi, si potrà giungere fino alla sospensione della potestà genitoriale. Ci sono inoltre 4 vaccinazioni fortemente raccomandate: contro meningococco B, meningococco C, pneumococco e rotavirus. Le vaccinazioni obbligatorie sono gratuite e devono tutte essere somministrate ai nati dal 2017. Per i nati dal 2001 al 2016 devono essere somministrate le vaccinazioni contenute nel calendario vaccinale nazionale vigente nell’anno di nascita. PROFILASSI INTERNAZIONALE • Vaccinazione antitifica • Antiepatite virale A e B • Antipoliomielitica • Antitetanica • Antimeningococcica • Antirabbica • Febbre gialla. INFORMAZIONI •M.S. Direzione Generale della Prevenzione, Malattie infettive e profilassi internazionale, Roma; •Uffici di Sanità Marittima ed Aerea del M.S.; •Centro di Medicina del Turismo, Centro Collaboratore OMS per la Medicina del Turismo, Rimini; •Centri per la profilassi internazionale delle Aziende Unità Sanitarie Locali. OBBLIGATORIETÀ - Fino ad oggi solo la Regione Veneto ha avviato la sospensione dell’obbligatorietà delle vaccinazioni a seguito dello sviluppo di un piano di monitoraggio del Sistema Vaccinale, piano che si propone di verificare le coperture vaccinali e registrare le reazioni avverse ed i casi di infezione/malattia. VACCINAZIONI OBBLIGATORIE PER CATEGORIE Vaccinazione antimeningococcica, categorie a rischio: Contatti di casi di meningite Militari Viaggiatori diretti in zone endemiche Personale sanitario impiegato in reparti ad alto rischio Personale di laboratorio addetto alla manipolazione di campioni biologici. VACCINAZIONI OBBLIGATORIE PER CATEGORIE Antitetanica: L. 5 marzo 1963,n°292 Categorie a rischio: Lavoratori agricoli ed addetti alla pastorizia, allevatori, conciatori, addetti allo smaltimento dei rifiuti, addetti alla manutenzione stradale, metallurgici, operai ferroviari, sportivi affiliati CONI. VACCINAZIONI OBBLIGATORIE PER CATEGORIE Protezione vaccinale nel viaggiatore per Turismo/Lavoro Epatite A Epatite B Tifo Febbre Gialla Diarrea del viaggiatore Tetano Difterite Meningite meningococcica Tracoma Peste Infezioni parassitarie Dengue Filariasi Leptospirosi Oncocercosi Malaria Rabbia Encefalite giapponese VACCINAZIONE PER OPERATORI SANITARI (Piano Nazionale Prevenzione 2011-2013) Vaccinazione anti-epatite B Vaccinazione anti-influenzale Vaccinazione anti-morbillo, parotite, rosolia (MPR) Vaccinazione anti-tubercolare (BCG). VACCINI E GRAVIDANZA • Vaccini sicuri: tetano, influenza, polio inattivato, epatite B • Prescritti solo raramente: pertosse, difterite, rabbia, BCG, meningococco, tifo, febbre gialla • Sconsigliabili: polio orale, rosolia, morbillo, varicella. Agenti infettivi e patogenesi di malattie cronico-degenerative Helicobacter pylori ulcera peptica Hepatitis B e C virus cirrosi, ca.epatico Human papilloma virus ca.cervice uterina Hepstein Barr virus Linfoma B cell Coxackie virus Miocarditi Streptococco B emolitico Valvulopatie Primo vaccino per la prevenzione di un microrganismo coinvolto nel determinismo di una patologia cronico-degenerativa .. .. • HPV L’OMS riconduce la quasi totalità dei casi di carcinoma della cervice • uterina all’infezione da HPV I sierotipi a più alto rischio oncogeno sono il 16 e18, seguiti da 6 e 11 • I vaccini anti HPV, di tipo antigenico, sono: o Bivalenti: o Quadrivalenti: anti HPV16,18 anti HPV16,18,6,11. HPV-Incidenza e Mortalità in Italia L’incidenza e la mortalità del tumore della cervice stimate in Italia dal 1980 al 2015 sono in continua riduzione. Nel 2013 si stimano in Italia 1.580 nuovi casi di tumore del collo dell’utero e circa 720 decessi. Capocaccia R, Martina L, Inghelmann R, et al. Int J Cancer 2009;124(5):1200-5 K-HPV: Dati Epidemiologici Incidenza quarto K più comune nelle donne, ed il settimo in assoluto, con circa 528.000 nuovi casi nel 2012. Quasi l'85% si verifica nelle regioni meno sviluppate. Regioni ad alto rischio: Africa orientale (42,7), Melanesia (33,3), Sud (31,5) e medio (30,6) Africa. I dati sono più bassi in Australia / Nuova Zelanda (5,5) e l'Asia occidentale (4.4). Mortalità Ci sono stati circa 266.000 decessi in tutto il mondo nel 2012, pari al 7,5% di tutte le morti per cancro femminile. Quasi nove su dieci (87%) decessi si verificano nelle regioni meno sviluppate. La mortalità varia 18 volte tra le diverse regioni del mondo, con tassi che vanno da meno di 2 per 100.000 in Asia occidentale, Europa occidentale e Australia / Nuova Zelanda ad oltre il 20 per 100.000 in Melanesia (20,6), Medio (22.2) e orientale (27,6) Africa. K-HPV Incidenza globocan.iarc.fr/old/FactSheets/cancers/cervix-new.asp K-HPV Mortalità nel Mondo Campagna Informativa HPV INFLUENZA Malattia respiratoria acuta causata da un virus appartenente agli Orthomixoviridae (A,B,C) Sorgente dell’infezione: UOMO DIRETTA mediante le goccioline espulse con la tosse, Modalità di trasmissione: starnuto, vociferazione; INDIRETTA attraverso oggetti contaminati con le secrezioni delle vie respiratorie. Sintomi: febbre, cefalea, mialgie, tosse ed astenia. Il Ministero della Salute raccomanda la vaccinazione: • Persone con età maggiore di 64 anni • Coloro che sono in stretto contatto con anziani • Persone a rischio di complicazioni secondarie a causa dell'età o di patologie croniche • Operatori sanitari • Forze dell’Ordine. I vaccini contro l'influenza sono considerati sicuri e sono il più efficace intervento a disposizione per prevenire morbosità e mortalità correlate all’influenza. PROFILASSI INTERNAZIONALE • Vaccinazione antitifica • Antiepatite virale A e B • Antipoliomielitica • Antitetanica • Antimeningococcica • Antirabbica • Febbre gialla. INFORMAZIONI •M.S. Direzione Generale della Prevenzione, Malattie infettive e profilassi internazionale, Roma; •Uffici di Sanità Marittima ed Aerea del M.S.; •Centro di Medicina del Turismo, Centro Collaboratore OMS per la Medicina del Turismo, Rimini; •Centri per la profilassi internazionale delle Aziende Unità Sanitarie Locali.