Toxoplasma gondii
Giovanni Di Bonaventura, BSc, PhD
Dipartimento di Scienze Biomediche
Università “G. d’Annunzio”
Chieti
Toxoplasmosi - Epidemiologia
Toxoplasma gondii (Phylum: Apicomplexa, Classe:
Sporozoea) unica specie del genere in grado di
parassitare gran parte delle specie a sangue caldo,
incluso l’uomo, causando la toxoplasmosi.
Dati di prevalenza sierologica indicano che la
toxoplasmosi è una delle infezioni umane più comuni
nel mondo:
Alta prevalenza in Francia (consumo di carne cruda o poco
cotta) ed in America Centrale (randagismo, clima favorevole
alla sopravvivenza di oocisti).
In Italia, la sieroprevalenza (40-80%) aumenta con l’età
indicando la continuità del rischio di contagio.
Il gatto (Felidae) è l’unico ospite definitivo per gli stadi
sessuali del parassita e rappresenta quindi il principale
serbatoio di infezione.
L’uomo, sede della riproduzione asessuata, è uno dei
possibili (roditori, uccelli, suini) ospiti intermedi.
Toxoplasmosi - Epidemiologia
T. gondii viene trasmesso
all’uomo generalmente tramite
tre modalità: 1) ingestione di
carne infetta (soprattutto di
maiale o montone) cruda o
non adeguatamente cotta o
carne venuta a contatto con
carne infetta; 2) ingestione
accidentale di oocisti derivanti
da feci di gatto o dalla lettiera
o dal terreno (autoinoculazione
da attività di giardinaggio,
frutta o verdura non lavate,
acqua non filtrata); 3)
trasmissione materno-fetale
per via transplacentare (o
trasfusionale, rara).
Ciclo vitale
Ciclo vitale “indiretto” (gatto-uomo)
Trasmissione
materno-fetale
PREMUNIZIONE
Trasmissione
trasfusionale
Tachizoiti (pseudocisti)
Bradizoiti (cisti)
(organi S.R.E.)
(m. scheletrici, SNC, occhio)
Merozoiti
(FASE PARASSITEMICA)
ENDODUOGENESI ASESSUATA
Sporocisti
Sporozoiti
(GATTO)
(epitelio intestinale)
Acidità gastrica
UOMO
Tachizoite (pseudocisti)
• Forma infettante intracellulare
(vacuolo parassitoforo)
• Caratteristica della fase acuta
(parassitemica)
– Responsabile della trasmissione
materno-fetale e trasfusionale
• Ultrastruttura:
– Semilunare, 6-8 µm
– Monostrato citoscheletrico
microtubulare interrotto a livello
dell’anello polare
– Complesso apicale (Apicomplexa):
• conoide
• micronemi, ropthries (fz. lisosomiale)
Bradizoite (cisti)
• A localizzazione
cardiaca, cerebrale,
oculare (retinica),
muscolare, scheletrica
• Caratteristica della fase
cronica
• A lentissima
replicazione
• Contenuti in un vacuolo
parassitoforo a doppia
membrana:
– m. interna (frastagliata,
dal parassita)
– m. esterna (regolare,
dalla cellula ospite)
Patogenesi – sindromi cliniche
Fase acuta: tachizoiti in pseudocisti (leucociti)
Generalmente asintomatica, raramente (10-20%) si
presenta come linfoadenite febbrile benigna selflimited (sindrome mononucleosica-simile)
Efficace risposta immune
Fase cronica: bradizoiti in cisti (cuore, cervello,
occhio, polmone, muscolo, scheletro)
In caso di immunocompromissione (HIV, iatrogena):
riattivazione in sede perivascolare (ascessi cerebrali,
corioretinite necrotica, manifestazioni cliniche della
toxoplasmosi congenita)
meningo-encefalite in soggetti HIV+
Toxoplasmosi congenita
Infezione transplacentare:
nel primo trimestre: più grave
(ma rara perché abortiva)
nel secondo e terzo trimestre:
subclinica (ma frequente, 90%)
“Tetrade di Sabin”
calcificazioni endocraniche
idrocefalo
corioretinite (anche tardiva,
conseguente cecità)
convulsioni
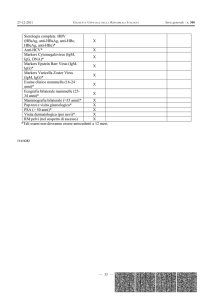
Diagnosi di laboratorio
• Osservazione microscopica diretta del parassita nel
campione (lavaggio broncoalveolare, biopsia linfonodale,
muscolo). Scarsa sensibilità.
• Prova biologica in cavia (topo): inoculazione
intraperitoneale di sangue od altri liquidi corporei. Il topo
viene valutato per la presenza di T. gondii nel liquido
peritoneale dopo 6-10 giorni dall’inoculazione; in caso di
negatività, esame sierologico (sangue da coda o cuore)
dopo 4–6 settimane dall’inoculazione.
• Analisi molecolare del genoma tramite PCR, soprattutto
nella diagnosi di infezioni connatali in utero.
• Sierologia:
– Diretta (test tintoriale - “dye-test” - di Sabin-Feldman),
agglutinazione diretta) od indiretta (ELISA, agglutinazione al
lattice, agglutinazione indiretta, IFA, fissazione del
Complemento)
– IgM, IgA in diagnosi fetale (da funicolocentesi)
Diagnosi sierologica di Toxo
• Inattendibile in pts immunodeficienti (AIDS) (diagnosi
presuntiva)
– possibile infezione disseminata in assenza di titolo
anticorpale
• Generalmente, IgM e IgG aumentano simultaneamente
– IgG, persiste per anni
– IgM, non evidenziabile dopo il trattamento
• Titoli elevati di IgM sono indicativi per una recente
infezione in un soggetto immunocompetente
• Negatività per IgG o IgM esclude la diagnosi
– entrambe debbono essere + in fase acuta
• In caso di positività per IgG, allora determinare IgM
– IgM+ test conferma toxoplasmosi acuta o infezione in
corso (la titolazione di IgM ha bassa specificità;
inoltre, IgM possono persistere per oltre 1 anno)
Diagnosi
sierologica
di Toxo
Diagnosi microscopica
A: Giemsa di liquido peritoneale da
cavia. Tachizoiti di T. gondii, a forma
semilunare e dotati di un prominente
nucleo in sede centrale.
B, C: tessuto cerebrale
colorato con ematossilinaeosina. Cisti di T. gondii
contenente numerosi
bradizoiti.
B
A
C
Terapia
• Soggetti immunocompetenti (non in gestazione):
– Non necessaria (forme self-limited entro alcune
settimane)
– A scopo profilattico per corioretinite in ragazzi.
• Donne in gestazione o soggetti
immunocompromessi:
– pirimetamina + sulfamidico
– spiramicina, in caso di sieroconversione durante la
gravidanza
• Neonati:
– Trattare immediatamente con pirimetamina per
prevenire o ridurre l’insorgenza del quadro clinico
Prevenzione
• Prevenire l’infezione da oocisti secrete dai gatti:
–
–
–
–
lavare la frutta e gli ortaggi prima del consumo
prevenire il contatto di mosche e scarafaggi con il cibo
disinfettare adeguatamente la lettiera del gatto
utilizzare guanti durante il giardinaggio
• Prevenire l’infezione da carni, uova e latte
– cottura adeguata; non bere latte non pastorizzato
– non toccare le mucosa di bocca o occhi mentre si maneggia
la carne cruda
• Prevenire l’infezione al feto
– screening per identificare le donne a rischio
– screening neonatale (ecografia, funicolo- ed amniocentesi)
• Prevenire l’infezione da trasfusione di sangue o da
trapianto d’organo
– non prelevare prodotti ematici da donatori sieropositivi per
riceventi sieronegativi.