n. 36 gennaio-marzo 2012 (*)
UN ESPERIMENTO
Spiegare come funzionano i
farmaci è piuttosto difficile, e questa volta è più difficile del
solito. Abbiamo quindi dedicato un intero articolo (“Come le
cellule comunicano fra loro, a pag. 2-3) ai concetti di base
necessari per capire come funziona il denosumab.
Ci farebbe piacere ricevere via email ([email protected]) il vostro
giudizio: questo esperimento è interessante e utile, o no?
UN “FARMACO BIOLOGICO”
CONTRO L’OSTEOPOROSI
Da pochi mesi è disponibile anche in Italia un nuovo farmaco
contro l’osteoporosi, chiamato “denosumab” e commercializzato
con il nome Prolia®. È stato approvato per il trattamento
dell’osteoporosi in donne post-menopausali ad aumentato rischio
di fratture e negli uomini in terapia ormonale per cancro della prostata con aumentato rischio di fratture). Si deve usare in aggiunta a un adeguato supplemento di calcio e vitamina D. È prescrivibile
in “classe A” solo sulla base di un “piano terapeutico” preparato e registrato via internet da parte di un centro specialistico ospedaliero o da un medico specialista. Solo in presenza di questo “piano terapeutico” il medico di famiglia può preparare la normale
ricetta per ritirare il farm aco in farm acia (con il pagamento del ticket). In assenza di “piano terapeutico” il farmaco può essere
prescritto, ma il suo costo resta a carico del paziente. Il denosumab è venduto in “siringa preriempita” e deve essere iniettato una
volta ogni 6 mesi. Nelle donne con osteoporosi postmenopausale esso riduce significativamente il rischio di fratture vertebrali,
non vertebrali e di femore (solo quelle vertebrali negli uomini con cancro della prostata). Come tutti i farmaci, il denosumab può
provocare reazioni avverse anche gravi, tra cui stitichezza, dolore agli arti, sciatica, infezioni urinarie, respiratorie e cutanee
(cellulite), cataratta. In casi molto rari, è stata segnalata anche con il denosum ab (com e con i bisfosfonati) l’osteonecrosi della
mandibola. Si raccomanda quindi una visita odontoiatrica con appropriata profilassi dentale prima di iniziare la cura, si devono
evitare, se possibile, procedure odontoiatriche invasive durante la cura, e si deve mantenere sempre una buona igiene orale.
MODELLAMENTO E RIM ODELLAM ENTO OSSEO. Per capire come funzionano i farmaci anti-osteoporosi occorre ricordare che
l’osso è un tessuto vivo, che si modifica continuamente lungo tutta la nostra vita. Nell’infanzia e nell’adolescenza lo scheletro deve crescere,
e ogni osso deve assumere le dimensioni e la forma proprie dell’età adulta: si parla quindi di crescita e di modellamento osseo. Ma durante
tutta la vita l’osso deve adattarsi alle diverse esigenze determinate, tra l’altro, dalla nostra taglia corporea e dal tipo di lavoro fisico a cui lo
sottoponiamo: p.es. l’osso di una persona alta e massiccia deve essere più robusto di quello di una persona piccola ed esile; l’osso di una
persona giovane che porta grandi pesi sulle spalle deve essere più robusto di quello di una persona anziana e sedentaria. Per questo, in tutte
le fasi della vita, l’osso deve essere in grado di adattarsi e rinnovarsi (e anche autoripararsi) giorno dopo giorno per mantenere la sua
“microstruttura” interna nelle migliori condizioni, perché da questa microstruttura dipende la sua robustezza e la sua resistenza alle fratture.
E questo processo di mantenimento e autoriparazione è chiamato rimodellamento osseo. Nei giovani, modellamento e rimodellamento
avvengono in parallelo. Negli adulti il modellamento è finito, e resta solo il rimodellamento.
Ma come avvengono modellamento e rimodellamento osseo? Bisogna pensare all’osso come a una specie di “cemento armato” vivente.
Il cemento armato consiste in una intelaiatura di“tondini” di ferro, su cui si cola il cemento: i tondini danno all’insieme elasticità e robustezza,
il cemento dà resistenza alla compressione. Nell’osso, la struttura interna (l’equivalente dei tondini) è costituita da filamenti di una proteina
chiamata collagene, che forma la cosiddetta “matrice proteica”, su cui poi si depositano sali di “idrossiapatite” (fosfato di calcio, l’equivalente
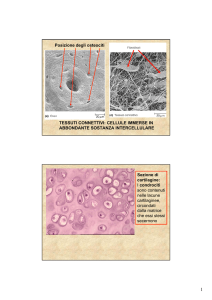
del cemento). Nell’osso ci sono tre tipi di cellule, e sono queste che lo rendono un tessuto vivo. Gli osteoblasti hanno il compito di produrre
la matrice proteica (il collagene), su cui si depositano i sali di calcio (calcio e fosfato arrivano all’osso attraverso il sangue). Gli osteoclasti
hanno il compito di “riassorbire” l’osso nei punti in cui l’osso vecchio deve essere distrutto (sia per modificare la forma sia per rinnovarlo sostituendolo con osso “nuovo”). In pratica, gli osteoclasti fanno nuovamente “sciogliere” i sali di fosfato di calcio nel sangue e distruggono la
matrice proteica. Gli osteociti, cellule che vivono “murate vive” nell’osso, “rilevano” grazie ai loro lunghi filamenti le reazioni dell’osso alle
sollecitazioni meccaniche (compressione, torsione, flessione) e segnalano in quali punti c’è bisogno di un intervento di modellamento o
manutenzione. La vita e la salute dell’osso dipendono dal bilanciamento dell’azione degli osteoclasti (i distruttori di osso) e degli osteoblasti
(i costruttori di osso). La regolazione della loro attività è molto complicata, ed è in parte sotto il controllo di ormoni (paratormone, 1,25diidrossi-vitamina D, calcitonina, estrogeni, ormone della crescita) in parte sotto il controllo di numerose citochine (vedi pag. 2). Uno dei puntichiave della vita dell’osso è proprio l’attivazione degli osteoclasti, cioè l’ordine di iniziare, in una certa localizzazione, l’attività di riassorbimento. Molti dei farmaci contro l’osteoporosi agiscono proprio sugli osteoclasti, abbreviandone la vita o riducendone l’attività “distruttrice”.
––––––––––––––––––––––––
(*) Tutti i numeri arretrati di “ Notizie LIOS” sono disponibili in PDF alla pagina “Pubblicazioni” sul sito http://www.lios.it
1
COME AGISCE IL DENOSUMAB
N.B. Per seguire questa spiegazione piuttosto complicata
è probabilmente necessario leggere (con molta pazienza)
l’articolo qui a fianco.
Il denosumab è un “anticorpo monoclonale” umano, che
agisce sul principale sistema di attivazione degli osteoclasti,
il sistema “RANK/RANKL/osteoprotegerina”. In questo
sistema, RANK è il recettore, che si trova sulla membrana
degli osteoclasti, e RANKL è il ligando naturale, prodotto
dagli osteoblasti, che – legandosi al RANK – attiva questo
recettore, e così facendo stimola gli osteoclasti a
riassorbire osso. L’osteoprotegerina è un “falso recettore”
naturale (=prodotto dal nostro organismo) che regola
l’azione del RANKL e “protegge” l’osso: essa infatti,
legandosi al RANKL gli impedisce di legarsi al RANK e
quindi di attivare gli osteoclasti. Il denosumab (prodotto
“artificiale”) agisce in modo simile all’osteoprotegerina. In
quanto “anticorpo”, il denosumab si lega al RANKL, e gli
impedisce di attivare il RANK. Ciò riduce l’attivazione degli
osteoclasti, e quindi riduce il riassorbimento osseo, sia a
livello corticale che trabecolare.
COME LE CELLULE
COMUNICANO FRA LORO
Negli ultimi anni, molti dei più importanti passi avanti della
medicina sono stati dovuti ai grandissimi progressi della biologia
cellulare. Del resto, il nostro corpo è composto da miliardi di
cellule di diversi tipi (1), e il suo funzionamento “globale”
dipende dalla salute e dal funzionamento coordinato delle cellule
che lo compongono. Tutte le malattie, in ultima analisi, derivano
da alterazioni più o meno gravi del funzionamento delle cellule,
dovute a cause interne (es. tumori, malattie genetiche) o esterne
(es. infezioni, intossicazioni, carenze alimentari). Capire sempre
meglio come le cellule funzionano, come comunicano fra loro,
come regolano la loro attività (anche coordinandosi a distanza
con cellule di altro tipo ma impegnate in compiti “collegati”) è
uno dei grandi temi della biologia e della medicina di oggi. E
questo non solo stimola sem pre nuove ricerche, ma ha già
cominciato a dare risultati molto concreti, come la realizzazione
di farm aci sempre più specifici e “mirati”. Per capire questi
discorsi, molto interessanti ma anche piuttosto complicati,
occorre conoscere alcuni concetti di base, che cercheremo di
presentare qui di seguito.
(1) Anche se la struttura generale delle cellule è sempre la stessa, nel nostro corpo
esistono molti diversi tipi di cellule (es. cellule epiteliali, cellule muscolari,
cellule ossee, cellule nervose), che nell’insieme formano molti diversi tipi e
sottotipi di “tessuti” (es. tessuti epiteliali, tessuto muscolare, tessuto osseo, tessuto
nervoso). Un tessuto in genere contiene diversi tipi di cellule (anche se un tipo di solito prevale e caratterizza il tessuto stesso). Similmente, i vari organi (es.
pelle, cuore, scheletro, cervello) sono costituiti da uno o più tessuti: p.es. lo scheletro contiene osso (tessuto osseo) e cartilagine (tessuto cartilagineo). Ogni cellula
è immersa in un ambiente composto da altre cellule, da sostanze intercellulari più o meno dense, e da fluidi intercellulari (acqua e sostanze chimiche in
soluzione: p.es. sodio, potassio, cloro, calcio, bicarbonato, ossigeno, idrogeno, ecc.). Il sangue –circolando nel sistema delle arterie (vasi che dal cuore vanno
verso tutti gli organi) e delle vene (vasi che dai tessuti riportano il sangue verso il cuore) – permette il continuo ricambio di tutti i fluidi dell’organismo e la
diffusione a tutte le cellule di sostanze essenziali per la vita (in primo luogo l’ossigeno). Il corpo umano è composto da circa 100 miliardi di cellule di vari tipi,
tutte “figlie” della stessa cellula originaria (l’ovulo fecondato) anche se specializzate in compiti diversi. In un essere umano “adulto”, solo certe cellule restano
in grado di riprodursi per sostituire quelle che man mano muoiono (l’esempio più tipico di cellule che devono essere rinnovate continuamente è quello delle
cellule della pelle, delle mucose e del sangue).
1. PREMESSA SULLE CELLULE.
Che cos’è una cellula? Semplificando molto un discorso complicato, diciamo che è la più
piccola entità biologica che può essere definita “vivente”. I batteri, i protozoi e altri
organismi microscopici sono esseri viventi costituiti da una sola cellula. Le piante e gli
animali (compreso l’uomo) sono invece costituiti da molte cellule (oltre che da “sostanze
intercellulari” che di per sé non sono “vive”, come p.es. il collagene e i sali di calcio
dell’osso), e la loro vita dipende dal lavoro coordinato di tutte le cellule che li
compongono. Schematicamente, ogni cellula è delimitata da una membrana cellulare, che
racchiude il citoplasma (un materiale gelatinoso più o meno abbondante, molto ricco di
acqua), che a sua volta
contiene gli organuli intracellulari (p.es. i mitocondri, le “centrali
energetiche” della cellula), e il nucleo (il contenitore delle
“informazioni genetiche” dell’organismo). Noi diciamo che un
LE PAROLE DELLA MEDICINA
organismo è “vivo” in quanto è capace di nutrirsi, di muoversi (grazie
all’energia ricavata dagli alimenti), e di riprodursi. Ovviamente la vita
INFIAMMAZIONE. Risposta dei tessuti viventi vascolarizzati
degli organismi pluricellulari è molto più complicata di quella dei
a uno stimolo “dannoso” di qualsiasi natura (es. infezioni,
batteri e dei protozoi. Le loro cellule devono lavorare tutte insieme
stimoli chimici da parte di sostanze irritanti o tossiche,
(p.es. per esplorare il mondo esterno: le cellule degli organi di senso
stimoli fisici come radiazioni, calore, traumi).
e del sistema nervoso; per assorbire gli alimenti: le cellule
L’infiammazione “acuta” si presenta con rossore, calore,
dell’apparato digerente; per far circolare il sangue: le cellule del cuore
gonfiore (“edema”) e dolore localizzati. In genere si risolve
in poco tempo. Se non riesce a risolversi completamente,
e dei vasi; ecc.), e per lavorare insieme devono essere in grado di
l’infiammazione può diventare “cronica” e determinare
comunicare fra loro.
alterazioni o danni permanenti.
INFEZIONE. Invasione (locale o generale) dell’organismo
da parte di microrganismi patogeni (es. virus o batteri). Le
infezioni determinano sempre una reazione del sistema
immunitario (il sistema “di difesa” del nostro organismo),
che inizia in genere con un processo infiammatorio.
2. ORMONI E CITOCHINE
Ormoni e citochine sono “messaggeri chimici” che permettono la
comunicazione fra le cellule (non sono gli unici: p.es. le cellule del
sistema nervoso comunicano attraverso altre sostanze, dette
“neurotrasmettitori”). I principali ormoni sono conosciuti da decenni,
mentre le citochine sono una scoperta recente, ma il loro meccanismo
2
di funzionamento è molto simile. La distinzione è essenzialmente legata al fatto che gli ormoni sono prodotti da cellule
specializzate raggruppate in organi chiamati “ghiandole endocrine” (es. ipofisi, tiroide, paratiroidi, surrene, gonadi). Le citochine
sono invece prodotte dalle singole cellule presenti nei vari tessuti (particolarmente studiate sono le citochine prodotte dalle cellule
del sistema immunitario, ma anche quelle prodotte dalle cellule ossee). Gli ormoni vengono rilasciati dalle ghiandole nel sangue,
circolano con il sangue e agiscono a distanza sulle cellule di specifici “organi bersaglio”. Invece -- anche se questa è solo una
semplificazione, che ha molte eccezioni -- le citochine sono rilasciate localmente nei fluidi interstiziali, e la loro azione è in genere
limitata alle cellule vicine. Oggi conosciamo molti tipi di citochine. Per esempio, l’attivazione dei “globuli bianchi” del sangue
(le cellule che si attivano nelle infiammazioni e nelle infezioni) e degli osteoclasti (le cellule che distruggono l’osso “vecchio” da
sostituire) è regolata da citochine. Tutti i processi infiammatori (vedi box) sono iniziati e controllati da citochine. Sia le citochine
che gli ormoni agiscono legandosi a specifici “recettori” cellulari.
3. RECETTORI E LIGANDI
I recettori sono molecole speciali presenti sulla membrana o all’interno delle cellule che – quando sono attivati dal legame con
certe sostanze (genericamente chiamate “ligandi”) – attivano o bloccano specifiche funzioni cellulari. Ormoni e citochine agiscono
in genere come “ligandi” di specifici recettori, e quindi possono esser visti come segnali inviati da certe cellule (quelle che li
producono e li mettono in circolo) a certe altre (quelle che posseggono i recettori a cui essi si legano). Esistono innumerevoli tipi
di recettori e di ligandi diversi. La relazione fra un recettore e i suoi ligandi è molto specifica. L’esempio migliore per capirla è
quello di serratura (recettore) e chiave (ligando). Se consideriamo un certo recettore, solo i ligandi “giusti” possono attivarlo, come
solo le chiavi giuste aprono una certa serratura. Esistono anche ligandi che possono legarsi al recettore ma non lo attivano (e quindi
lo bloccano): sono come chiavi che entrano nella serratura ma non la aprono. Ovviamente, i ligandi destinati a recettori diversi
sono come chiavi che proprio non entrano nella serratura, e quindi non possono aver nessun effetto su quel recettore. Molti
farmaci agiscono legandosi a specifici recettori cellulari, esattamente come i ligandi naturali (normalmente prodotti dal nostro
organismo) di quei recettori. Per esempio, la morfina (farmaco) si lega agli stessi recettori (“recettori degli oppioidi”) a cui si legano
le “endorfine” (tipi particolari di “neuro-ormoni”, ormoni prodotti dal nostro sistema nervoso). Una delle azioni delle endorfine
è regolare il funzionamento del nostro sistema di percezione del dolore, e infatti la morfina è un potente analgesico (farmaco che
allevia il dolore). Il fatto che la morfina riesca a alleviare un dolore anche molto grave, su cui le endorfine da sole non hanno
effetto, dipende principalmente dal fatto che la quantità di farmaco che noi possiamo introdurre tutta insieme nell’organismo è
enormemente superiore alla quantità di endorfine che produciamo. E questo meccanismo di azione vale anche per molti altri
farm aci equivalenti a ormoni naturali (es. cortisone, teriparatide, ecc.) o interagenti con i recettori di certi ormoni naturali (es.
“beta-bloccanti”, ecc.).
4. ANTIGENI E ANTICORPI
L’organismo durante lo sviluppo impara a distinguere fra “sé” e “non sé”, cioè fra ciò che è “proprio” e ciò che è “estraneo”. Il
sistema immunitario è un complicatissimo sistema di difesa, basato su vari tipi di cellule (linfociti, plasmacellule, macrofagi, ecc.)
che identificano gli “attacchi” da parte di invasori estranei e – se tutto va bene – riescono a neutralizzarli. Uno dei sistemi di difesa
è basato sulla produzione di “anticorpi” solubili, che vanno a legarsi, con lo stesso meccanismo estrem amente preciso che
abbiamo visto sopra parlando di recettori e ligandi, alle sostanze (“antigeni”) riconosciute come estranee (per esempio la capsula
dei virus o certe molecole presenti sulla membrana dei microbi “invasori”). In questo senso possiamo dire che gli “antigeni”
presenti su un virus o un batterio sono “recettori” per i nostri anticorpi. P.es., se noi sopravviviamo a una prima infezione, il nostro
sistema immunitario impara una volta per tutte a riconoscere gli antigeni caratteristici di quegli specifici agenti patogeni: in caso
di nuova infezione da parte di agenti simili, produrrà immediatamente una grande quantità di anticorpi che andranno a legarsi
agli antigeni degli invasori. Il complesso antigene-anticorpo, per certi tipi di globuli bianchi (p.es. granulociti e macrofagi), è il
segnale che i virus o i batteri così “marcati” vanno distrutti o “fagocitati” (=“mangiati”). Le vaccinazioni sono basate proprio su
questo principio. I vaccini contengono gli “antigeni” di virus (morbillo, polio, influenza, epatite) o batteri (tifo, tetano, difterite)
in forma inattivata e non pericolosa: dopo la vaccinazione, noi iniziamo a produrre anticorpi, che ci eviteranno in futuro di
prendere la malattia. Anche le “allergie” fanno parte dei fenomeni immunitari, coinvolgendo reazioni antigene-anticorpo. Solo
che in questo caso si tratta di reazioni “anomale” a qualcosa che non è necessariamente un “nemico”. Sono reazioni che alcuni
di noi possono avere per sostanze “estranee” di vario tipo (alimenti, farmaci, polline di certe piante, leghe metalliche, ecc.) e che
possono anche essere molto gravi. Esistono anche m alattie, dette “autoimmuni”, in cui il nostro sistema immunitario perde la
capacità di riconoscere il “sè”, e tratta cellule o strutture del nostro organismo come se fossero estranee e pericolose, cercando
di distruggerle. Si parla in questo caso di malattie “autoimmuni” (p.es. lupus eritematoso sistemico, certe forme di tiroidite, epatite
o glomerulonefrite, artrite reumatoide, ecc.).
5. FARMACO BIOLOGICO
Termine generico che indica i nuovi farmaci studiati per agire direttamente a livello di specifici recettori cellulari o dei loro ligandi.
O vviam ente, anche molti dei vecchi farmaci in uso da anni sono “biologici” nel senso che “agiscono direttamente a livello di
specifici recettori cellulari o dei loro ligandi”: p.es. il cortisone, l’insulina, gli estrogeni e la già citata morfina. Ma oggi questa
definizione si utilizza specificamente per indicare farmaci studiati e prodotti con tecniche nuovissime di “ingegneria genetica” (per
esempio, facendo produrre il farmaco a cellule geneticamente modificate e opportunamente “coltivate”). Molti dei nuovi farmaci
biologici appartengono alla classe degli “anticorpi monoclonali” (in inglese “monoclonal antibodies”, abbreviato “mab”), e hanno
dei nomi che appunto finiscono con -mab (es. infliximab, rituximab, denosumab). “Monoclonali” significa che sono prodotti da
un singolo “clone” di cellule immunitarie (cioè cellule tutte derivanti da una stessa “cellula madre”, e quindi con un identico
patrimonio genetico): un farmaco di questo tipo è composto quindi da “anticorpi” tutti perfettamente identici fra loro, e capaci
quindi di agire su un ben preciso antigene-bersaglio (p.es. uno specifico recettore cellulare).
3
DISTURBI DEL COMPORTAMENTO
ALIMENTARE E SALUTE DELL’OSSO
I disturbi del comportamento alimentare (DCA) – che comprendono l’anoressia nervosa (AN), la bulimia nervosa (BN) e altri
disturbi meno definiti – in genere compaiono nell’adolescenza, e sono molto più frequenti nelle ragazze che nei maschi (circa
10:1). Già nel 2007 l’International Osteoporosis Foundation ha lanciato l’allarme sui danni provocati dal più frequente di questi
disturbi, l’AN, e ha rivolto un appello ai giovani invitandoli a “investire” nella salute delle loro ossa. L’AN non riguarda infatti solo
le modelle-grissino, ma purtroppo un numero crescente di ragazze e ragazzi nell’età più delicata per il loro sviluppo (e non solo
per lo sviluppo dell’osso). L’AN deve essere considerata una malattia cronica grave, ed è caratterizzata dal rifiuto di mantenere
un peso minimamente normale, da una forte paura di acquistare peso o di diventare grassi, da un’alterata percezione della forma
e della taglia del proprio corpo, e dall’estrema riduzione della dieta (300-700 chilocalorie al giorno). Considerando che il periodo
di maggior crescita dello scheletro è quello della pubertà e dell’adolescenza, fra gli 11 e i 17 anni, un’alimentazione sbagliata in
questo periodo, in particolare un’alimentazione povera di calcio, può impedire il raggiungimento di un ottimale “picco di massa
ossea” al termine della crescita e dello sviluppo osseo (intorno ai 25-30 anni di età), e quindi predisporre a osteoporosi e fratture
da fragilità. Un’alimentazione insufficiente, alla ricerca di una magrezza irraggiungibile, provoca non solo carenze di proteine,
vitamine, calcio, ferro, acidi grassi essenziali e altri principi nutritivi importanti, ma anche gravi squilibri ormonali, in particolare
una riduzione della produzione di ormoni sessuali. Ritardi dello sviluppo puberale, arresto della crescita e, nelle ragazze,
amenorrea sono conseguenze frequenti dell’AN. Molti soggetti, inoltre, mettono in atto altri comportamenti mirati a “bruciare”
calorie e perdere peso (eccessiva attività fisica, induzione del vomito, abuso di lassativi e diuretici). Gli eccessi di attività fisica
sono non meno dannosi delle carenze alimentari, e possono anch’essi contribuire alle alterazioni ormonali e all’amenorrea. Nelle
ragazze l’irregolarità mestruale è in molti casi un segno precoce, e l’amenorrea totale spesso precede la perdita di peso,
costituendo una vera e propria minaccia per l’osso e un importante fattore di rischio per l’osteoporosi. La riduzione della
produzione di estrogeni causata dall’anoressia è infatti dannosa per l’osso esattamente come la riduzione degli estrogeni causata
dalla menopausa. Una ragazza anoressica che non ha le mestruazioni è come se fosse in menopausa anche se ha vent’anni, e
infatti nell’AN è stato osservato un aumento del riassorbimento e una diminuzione della form azione di osso, principalmente
dovuto al deficit di estrogeni. L’aum ento del peso e la ricomparsa delle mestruazioni può permettere, con il tempo, un buon
recupero di massa ossea a livello sia vertebrale che femorale. Ovviamente, il risultato è tanto più favorevole quanto più precoce
è il recupero, e questo sottolinea l’importanza di una diagnosi precoce e di un intervento psicologico e medico efficace. Il peso
e il valore della “massa magra” (misurabile con la densitometria DXA) al momento della diagnosi sono indicatori importanti per
predire il rischio di perdita di massa ossea. La durata della malattia è il fattore più importante per lo sviluppo di osteoporosi.
La BN è caratterizzata da episodi ricorrenti e incontrollabili di assunzione eccessiva di alimenti (p.es. dolci), in genere fatta di
nascosto per vergogna, seguiti da comportamenti compensatori (come vomito auto-indotto). In genere non si ha significativa
perdita di peso, e la malattia è meno grave dell’AN.
Tutti i DCA possono determinare alterazioni del metabolism o osseo e ridotta massa ossea, con rischio di osteoporosi precoce,
anche perché la malnutrizione determina un’insufficiente assunzione di calcio e proteine. Il trattamento dei DCA, e in particolare
dell’AN, deve avere com e primo obiettivo il recupero di un peso normale e – nelle donne giovani – la ricomparsa delle
mestruazioni (che in genere avviene entro 6 mesi dal recupero del 90% del peso ideale). La guarigione è difficile, e i diversi studi
riportano percentuali di recupero del peso e delle mestruazioni fra il 35% e l’85%. Tuttavia i risultati osservati sul recupero della
massa ossea sono almeno in parte contraddittori, per cui il recupero di un normale peso e equilibrio ormonale è considerato come
condizione necessaria ma non sufficiente. La correzione dell’apporto di calcio e di eventuali carenze di vitamina D sono
importanti, anche se da soli non sembrano risolutivi. L’attività fisica è utile all’osso, ma ovviamente deve essere moderata e non
tale da ostacolare il recupero del peso per eccesso di consumo energetico. Viceversa, i ricoveri ospedalieri con riposo forzato a
letto possono avere effetti negativi sull’osso e devono essere limitati allo stretto necessario. Nonostante la grave carenza di
estrogeni, la terapia ormonale sostitutiva ha in genere dato risultati poco significativi. Anche l’utilità di un’eventuale terapia antiriassorbimento osseo con i bisfosfonati non è stata dimostrata.
!!! sostenete la LIOS onlus !!!
La LIOS onlus ha urgentissimo bisogno del vostro aiuto PER CONTINUARE A VIVERE.
Preghiamo tutti quelli che apprezzano il lavoro della LIOS e che possono farlo di inviarci ogni tanto un piccolo contributo sul
c/c postale 16680209 oppure sul c/c bancario n. 4868080 (Banca Intesa San Paolo - Filiale 01031 - Corso Monforte
2 - Milano) codice IBAN: IT08 W 030 6909 4780 0000 4868 080 (entrambi i conti sono intestati a “Lega Italiana
Osteoporosi”), oppure online con carta di credito (tramite il sito sicuro di Banca Sella), dal sito http://www.lios.it.
La Lega Italiana Osteoporosi conserva i dati anagrafici da Lei forniti solo al fine di inviarLe periodicamente materiale informativo sulle attività
dell’Associazione. Ai sensi della legge 196/2003, Lei ha il diritto di chiedere alla LIOS la correzione o la cancellazione di tali dati.
4