Lezione di clinica chirurgica
02-05-2003
h.16-18
Dott.De Fina
Sbob. Brivio Matteo
PATOLOGIA TIROIDEA
La lezione di oggi verterà sulla patologia tiroidea,privilegiando però l’ aspetto terapeutico
e,in particolare quello chirurgico,a quello clinico,che dovreste già conoscere.
GOZZO NON TOSSICO
Il gozzo non tossico è un aumento di volume della tiroide determinato da un’
iperstimolazione da parte del TSH atta a mantenere uno stato di eutiroidismo,in presenza
di minorazioni funzionali della ghiandola.
Classificazione:
-endemico:un gozzo si definisce come tale se presente almeno nel 5% della popolazione
.Nel nostro paese ed in quelli industrializzati in generale questa patologia è scomparsa,ma
in passato era presente ed era dovuta ad una carenza di iodio nell’ alimentazione:si
riscontrava tipicamente in zone di montagna e più in generale in intere regioni come per
esempio il Veneto.Oggi,nel nostro paese ,tale patologia è scomparsa grazie alla
iodoprofilassi,ma è ancora presente in alcuni paesi dell’ Africa o nel Bangladesh.Questa
forma di gozzo colpisce individui in giovane età,di solito prima della pubertà,determinando
un ingrossamento della tiroide che può essere molto variabile:nei paesi in cui il gozzo è
ancora endemico si possono vedere quadri molto eclatanti:mi è capitato di operare una pz
bosniaca alla quale ho asportato una tiroide che pesava 800 g;non è raro che gozzi di
queste dimensioni non diano una sintomatologia evidente.
-sporadico:è un’ iperplasia tiroidea dovuta sempre a carenza di iodio,che si verifica però
sporadicamente in aree non endemiche A differenza del gozzo endemico colpisce
generalmente individui in età più avanzata ,è una patologia dell’ adulto.
-familiare:dovuto a ridotta sintesi di ormoni tiroidei determinata da difetti congeniti nella
loro produzione,di solito ereditari.
Un’ altra classificazione che può essere effettuata nell’ ambito di tale patologia è di tipo
funzionale,sulla base dei risultati forniti dalla scintigrafia:
-gozzo funzionante:capta il tracciante
-gozzo non funzionante:non capta il tracciante
-gozzo misto:presenta ,al suo interno, un’ alternanza di noduli caldi e noduli freddi
Il meccanismo che porta alla formazione dei noduli è innescato da un eccesso di TSH,
secreto dall’ ipofisi in quantità aumentata per far fronte ad una carenza di produzione di
ormone tiroideo(carenza che può riconoscere diverse cause);la sovrastimolazione della
ghiandola consente il mantenimento di una condizione di eutiroidismo,a scapito però dell’
ingrossamento della tiroide e della formazione di noduli.I noduli risultano palpabili all’
esame obiettivo se hanno un diametro maggiore di 3 cm,mentre al di sotto di tale
dimensione sono rilevabili solo ecograficamente;da un punto di vista
morfologico,riconosciamo 3tipi di noduli:
-parenchimatosi:costituiti da aggregati follicolari;
-misti:costituiti da cellule e da colloide ricca in tireoglobulina;con il tempo i follicoli si
riempiono sempre più di colloide e l’ epitelio follicolare si appiattisce;
-emorragici:caratterizzati dalla presenza di raccolte emorragiche che ,susseguendosi nel
tempo,determinano un aumento di volume del nodulo ed una sua distensione.
Il nodulo parenchimatoso generalmente rappresenta il primo stadio dell’ evoluzione
temporale di un nodulo tiroideo,che ,con il tempo,può veder aumentare il suo contenuto in
colloide ed andare incontro ad episodi emorragici,divenendo così prima misto ed infine
emorragico.
Diagnosi:
-palpazione, se il gozzo ha diametro maggiore di 3 cm;
-ecografia,che dimostra l’ entità dell’ ingrandimento tiroideo e la presenza di alternanza
tra aree solide e cistiche;essa permette inoltre di individuare i noduli sospetti di essere
neoplastici,i quali presentano un’ aumentata vascolarizzazione(tale reperto non è però
naturalmente sufficiente a raggiungere la certezza diagnostica);
-scintigrafia che rappresenta l’ esame più attendibile;
-dosaggio degli ormoni tiroidei:generalmente questi pz sono eutiroidei quindi
presentano FT3 e FT4 normali e TSH aumentato;
-citologia con ago sottile,che si utilizza solo per i noduli unici.
Terapia chirurgica:
Questa patologia richiede una tp chirurgica solo in alcuni casi particolari:
-se c’ è compressione degli organi del collo (soprattutto della trachea )da parte della
tiroide ingrossata;
-se la tumefazione determina un danno di tipo estetico;
-in caso di tracheomalacia: i gozzi che rimangono in sede per molti anni determinano una
compressione prolungata delle pareti della trachea che,quando si procede all’
asportazione della tiroide possono collassare, essendo ormai usurate,determinando l’
insorgenza di un’ insufficienza respiratoria acuta.
Si possono effettuare due tipi di intervento:la tiroidectomia subtotale e quella totale.
Tiroidectomia subtotale:
-vantaggi:minima morbilità
-svantaggi:possibile ripresa della malattia,essendo il rischio di recidiva del gozzo intorno al
10%
-rischi:l’intervento su di un’ eventuale recidiva ha elevata morbilità
Tiroidectomia totale:
-vantaggi:assente il rischio di recidiva
-morbilità:è legata a 3 possibili complicanze:
1)lesione del ricorrente(si verifica in meno dello 0,5% dei casi):tale eventualità è legata
non tanto ad un danno diretto del nervo (come per esempio la sua sezione) da parte del
chirurgo, quanto alla sua manipolazione,che inevitabilmente si verifica in sede di
intervento e che può esitare in un danno a quest’ ultimo.
2)ipoparatiroidismo transitorio(circa 20% dei casi):è un’ eventualità relativamente
frequente legata alla possibile asportazione di una o più paratiroidi durante l’
intervento(sono vicine alla tiroide ma non attaccate ad essa);tale condizione,transitoria,
dura all’ incirca due settimane nella maggior parte dei casi e,per far fronte alla diminuzione
del calcio ionizzato che ne deriva,si somministra vitamina k al pz fino a quando il tessuto
paratiroideo residuo non ricomincia a produrre paratormone.
3)ipoparatiroidismo definitivo:in un ristretto numero di casi(meno dell’1%)
l’ipoparatiroidismo risulta essere definitivo.
NODULO UNICO TIROIDEO
Il nodulo unico tiroideo è frequente nella popolazione (5%),soprattutto nel sesso femminile
e può essere dovuto ad un gruppo eterogeneo di cause;classificazione dei noduli unici:
Non neoplastici:
A)iperplastici:
1)spontanei
2)compensatori
B)degenerativi:
1)emorragici
2)fibrosi e fibrocalcifici
3)cistici
C)infiammatori:
1)tiroiditi:
-di Hashimoto,
-subacuta
-acuta batterica
Neoplastici:
A)benigni:
1)freddi:
-solidi(adenomi)
-cistici
-misti
2)caldi:
-adenoma funzionante
B)maligni:
1)primitivi:
-ca follicolare
-ca papillifero
-ca midollare
-ca anaplastico
2)secondari:
-metastasi intratiroidee da altri tumori
3)linfomi
4)sarcomi
Il nodulo unico è quindi un evento non raro,l’incidenza di neoplasia nell’ambito di un
nodulo unico non funzionante è elevata(5%);non esistono segni di certezza,anche se
sicuramente la presenza di un nodulo molto duro e irregolare è sospetta e se addirittura
compaiono una paralisi ricorrenziale da infiltrazione del nervo o adenopatie metastatiche
possiamo già capire a cosa siamo di fronte.
Percorso diagnostico in presenza di un nodulo unico:
1)scintigrafia(con Tc 99 metastabile):permette di distinguere un nodulo freddo da uno
caldo;
2)ecografia:non permette di avere la certezza diagnostica,ma fornisce dei criteri di
sospetto;
3)citologia con ago sottile:questa indagine deve essere eseguita su tutti i noduli unici
anche se i noduli caldi (che fissano cioè molto il radiotecnezio) sono raramente sede di
neoplasie;è preferibile eseguire il prelievo sotto guida ecografica (si può fare anche a cielo
coperto se il nodulo è palpabile).Il risultato del citologico è molto influenzato dall’ abilità
dell’ ecografista che effettua il prelievo e da quella dell’ anatomopatologo che lo
legge:negli ospedali in cui entrambe queste componenti sono valide si arriva ad una
significatività che supera il 90%,dove ciò non si verifica la significatività si abbassa.
Il numero di falsi negativi è elevato(26%):ciò significa che non ci si può accontentare di un
citologico negativo,soprattutto se il centro in cui è stato effettuato l’ esame non è uno dei
massimi centri di riferimento.
I falsi positivi sono il 3,3%:sono in genere rappresentati da tumori follicolari benigni che
erano stati considerati come maligni dal citologo(generalmente un citologo che da un
preparato costituito da cellule fa diagnosi di ca follicolare commette un azzardo,quindi l’
errore è possibile):essi non rappresentano quindi un grosso problema.
E’ impossibile differenziare un adenoma follicolare da un carcinoma follicolare;quindi se il
citologico evidenzia la presenza di cellule follicolari diventa comunque imperativo
procedere alla chirurgia ,perché potrebbe trattarsi di un ca follicolare.
Percentualmente la citologia fornisce i seguenti esiti:
-benigna:75%
-maligna:5%
-sospetta o indeterminata:20%(l’ esame deve essere ripetuto)
Se in presenza di un nodulo freddo si ha un citologico normale,si presume che sia un
gozzo uninodulare e non c’è indicazione chirurgica a meno che esso non determini una
compressione o un’ evidenza estetica tale da far decidere al pz ci intervenire ,si procede
solo ad una sorveglianza periodica.
In presenza di un nodulo cistico(cisti sierosa),l’ ago aspirato consente di svuotarne il
contenuto ed eventualmente procedere ad alcolizzazione,divenendo così una manovra
terapeutica.
Se c’ è sospetto di neoplasia si procede alla tiroidectomia totale.
IPERTIROIDISMO
L’ ipertiroidismo è caratterizzato da un aumento della concentrazione degli ormoni tiroidei
nel sangue e dai sintomi conseguenti a tale disfunzione.Le cause sono numerose:
1) adenoma tossico: E’ una delle cause più comuni e alla scintigrafia appare come un
nodulo unico caldo perché la sua iperincrezione di tracciante è così elevata da
determinare un’ inibizione ipofisaria completa;non vedremo più la tiroide,ma solo la zona
dell’ adenoma che capta tutto il tecnezio che viene somministrato.Questo reperto ci
permette di fare diagnosi di adenoma tossico o di Plummer:la dizione adenoma tossico è
in realtà un po’ imprecisa,perché poi nella realtà soltanto meno del 10% di essi sono
tumori benigni,gli altri sono noduli follicolari ipercaptanti all’ interno però di un gozzo
nodulare(vedi categoria successiva-ndr-);il problema del trattamento si pone sempre
perché l’ adenoma tossico determina un’ iperfunzione tiroidea con le conseguenze che
essa ha sull’ organismo:
_se l’ adenoma è piccolo(dimensioni inferiori a 2 cm) si fa un alcolizzazione,si introduce
cioè alcool puro nel nodulo sotto guida ecografica determinandone la necrosi;
_se l’ adenoma è più grande si effettua un’emitiroidectomia del lobo interessato.
La terapia chirurgica deve essere preceduta da una terapia farmacologia che riporti un
quadro di eutiroidismo
2)Il gozzo tossico plurinodulare,che è la causa più comune,è un gozzo di vecchia data
che va incontro ad alterazioni della funzione:il TSH stimola la tiroide sotto due profili,quello
proliferativo,dando origine ai noduli e quello della funzionalità e se si manifesta questa
stimolazione il gozzo si trasforma in gozzo tossico.E’ una patologia che compare in pz di
età medio-avanzata,è raro che un gozzo plurinodulare si presenti come una forma tossica
perché c’è bisogno di una stimolazione protratta per anni per trasformare un gozzo
plurinodulare in un gozzo tossico plurinodulare.Questa patologia va trattata
chirurgicamente,previa preparazione con farmaci che frenino la funzione
tiroidea,riportando alla normalità il pz.
3)gozzo tossico diffuso(malattia di Basedow):colpisce prevalentemente donne giovani
o di media età, ha eziologia autoimmune e determina la produzione di anticorpi antiTSH.Tra i sintomi sono importanti da sottolineare quelli cardiaci e in particolare la
fibrillazione atriale e l’ esoftalmo,che si ha solo nella malattia di Basedow,perché è legato
all’ infiltrazione da parte di linfociti dei muscoli oculari(orbicolari),che determina la
protrusione dei globi oculari.
La terapia dell’ ipertiroidismo si basa sull’ uso del tapazolo,i cui effetti collaterali più
importanti sono la granulocitosi e le disfunzioni epatiche,che possono impedire la sua
utilizzazione.
La terapia medica va protratta per almeno un anno-un anno e mezzo,la sua sospensione
può determinare l’ insorgenza di recidive e in questo caso si ricorre alla chirurgia o alla tp
con radioisotopi.In Europa si preferisce la tp chirurgica, soprattutto nelle persone
giovani,negli Stati Uniti si preferisce la tp con radioisotopi(a volte persino all’ esordio,senza
nemmeno utilizzare il tapazolo) anche nelle persone giovani:tale tp consiste nel
somministrare una dose di iodio 131 tale da determinare la distruzione parziale del tessuto
tiroideo;si somministra una prima dose e si vede se essa determina la cessazione dell’
ipetiroidismo altrimenti si effettua una seconda somministrazione ed eventualmente una
terza,fino alla distruzione totale della tiroide.La conseguenza di tale tp ,soprattutto nel giro
di qualche anno,è la comparsa di ipotiroidismo e la necessità di una tp sostitutiva.La
limitazione a tale tp è data da un criterio dimensionale:se il gozzo diffuso si accompagna
anche a una notevole ipertrofia della ghiandola,essa non può essere praticata per l’ entità
del tessuto da eliminare.In Italia si preferisce non attuare tale tp nelle donne giovani per la
possibile induzione di malformazioni nel feto,in caso di un’ eventuale gravidanza,da parte
del radioisotopo.
La chirurgia è la scelta obbligata in caso di insuccesso della tp con radioisotopi ed è la
prima scelta in soggetti giovani,(soprattutto se di sesso femminile)e quando il gozzo
diffuso è di grosse dimensioni. L’ intervento chirurgico consiste nella tiroidectomia
totale,perché se si lascia tessuto residuo esso determina la comparsa di una recidiva.
L’ esoftalmo è controindicazione relativa alla tp con radioiodio perché essa ne determina il
peggioramento e quindi è indicazione relativa alla chirurgia;è consigliabile però evitare di
arrivare al manifestarsi dell’ l’esoftalmo,perché esso non guarisce anche se trattiamo il pz
chirurgicamente (può anzi anche peggiorare un po’),mentre con il radioiiodio peggiora
molto.L’esoftalmo dà anche diplopia,che può essere corretta mediante l’ uso di lenti solo
fino ad un certo angolo di visuale e non esistono interventi chirurgici ad esito certo per
correggere questa patologia (possono correggere parzialmente il difetto estetico,ma non la
diplopia).
4)tiroiditi:si possono inzialmente presentare con un quadro di iperfunzione,oltre a
tumefazione,dolore e febbre.Esistono tiroiditi autoimmuni, in particolare quella di
Hashimoto in cui è presente un’ infiltrazione linfoplasmacellulare del parenchima
tiroideo,interessante perché è stata messa in relazione con il linfoma della tiroide.Alcuni
Autori dopo la diagnosi di tiroidite di Hashimoto (citologia con ago sottile)consigliano la
tiroidectomia come misura preventiva sull’ insorgenza di linfoma ,ma sono una
minoranza:questa è comunque l’ unica tiroidite che può avere evoluzione neoplastica e
sotto questo profilo va quindi seguita nel tempo. A una prima fase di ipertiroidismo che
cessa dopo qualche mese ne segue una di ipotiroidismo che,nei casi più gravi,risulta
persistente.
La tiroidite di De Quevain è la più frequente,ha eziologia virale,ed è quella che più
difficilmente determina ipertiroidismo definitivo;è la più benigna ,non ha indicazione
chirurgica perchè,anche se causa la formazione di nodularità, esse non danno problemi
compressivi.Prevede invece terapia sintomatica con cortisone e antinfiammatori in fase
acuta e sostitutiva in caso determini ipotiroidismo.
La tiroidite di Riedel è la più rara,caratterizzata da infiltrato linfoplasmacellulare(per
questo viene considerata autoimmune),consistenza dura della tiroide(tiroidite lignea) e
segni di compressione.Non determina eccessivo ingrossamento dell’ organo e in genere
quando si interviene per una tiroidite di questo tipo è perché la si pone in d.d. con il ca
tiroideo, altrimenti si lascia perdere,perché essa non dà complicanze se non
l’ipertiroidismo e l’intervento di asportazione è complesso.
TUMORI MALIGNI
Patologia abbastanza frequente,soprattutto fra le donne,anche se l’ incidenza è simile tra i
due sessi,che vengono però colpiti in età diverse(?).
Eziologia
La radioterapia nella regione colpita è un fattore predisponente,ma è importante anche l’
esposizione a materiale radioattivo:il radioiodio(iodio 181)per esempio,scoria
dell’esplosione di Cernobyl, ha determinato un aumento imponente dei tumori della tiroide
in quella regione.
Classificazione
Le classificazioni sono molteplici ma la più importante distingue :
-tumori differenziati:.sono i più frequenti ,sono costituiti da cellule simili a quelle normali
e si dividono in follicolari e papilliferi;sono quelli a prognosi migliore,tanto è vero che il
carcinoma follicolare papillifero,(oggi si tende a non differenziare più follicolare e papillifero
perché hanno caratteristiche molto simili e quasi sempre le due componenti cellulari sono
presenti nello stesso tumore-?-) al di sotto dei 45 aa ha prognosi favorevole nel99%dei
casi,anche in presenza di metastasi;tale comportamento è inusuale per una neoplasia
maligna ed è legato alla possibilità che abbiamo di fare una tp efficace.Tale tumore, al di
sotto dei 45aa,viene diviso in due stadi:
-1°stadio:comprende tutti i T , tutti gli N e i casi con assenza di metastasi viscerali
-2°stadio:comprende tutti i T,tutti gli N e i casi con presenza di metastasi viscerali
Il ca follicolare papillifero al di sopra dei 45aa ha un comportamento intermedio con una
prognosi più severa e questo dipende dal tipo di cellularità presente(affermazione non
meglio specificata-ndr-).
Dal punto di vista della tp chirurgica,il dibattito è oggi ancora aperto tra chi sostiene che
sotto i 45aa sia sufficiente l’ emitiroidectomia e chi sostiene la tiroidectomia
totale,(anche se non sembrano esserci differenze apprezzabili in termini di sopravvivenza
tra le due metodiche),perché il trattamento successivo del pz si basa sulla
somministrazione di iodio radioattivo e la sua efficacia è inversamente proporzionale alla
quantità di tessuto residuo.Infatti,se il pz va incontro alla comparsa di metastasi,queste
vengono trattate efficacemente con lo iodio 131 se è stata effettuata una tiroidectomia
totale,con molta minore efficacia se la tiroidectomia è parziale;in realtà solo una parte dei
pz va incontro a metastasi ,in particolare sotto i 45 aa una parte minima.I chirurghi sono
quindi divisi sulla metodica da seguire ma gli endocrinologi,che seguono i pz dopo l’
intervento,tendono preferire la tiroidectomia totale,perché rende più facile il follow-up e la
correzione di eventuali problemi.Sotto la spinta degli endocrinologi tale metodica viene
utilizzata anche per i tumori differenziati ed oggi è difficile che un chirurgo faccia un
intervento inferiore alla tiroidectomia totale su una neoplasia differenziata,proprio perché l’
endocrinologo non gli manderebbe il pz per la seconda volta(?!!)A mio parere non ha
senso conservare una parte di una tiroide malata e inoltre la facilità di un successivo
controllo in una patologia in cui si possono avere quasi il 100% di guarigioni è
fondamentale,consentendo di non dover più reintervenire sul problema.Ad oggi quindi
chirurghi ed endocrinologi sono quasi tutti d’ accordo che la tiroidectomia totale sia l’
intervento d’elezione per un tumore differenziato della tiroide:questo comporta che,per un
nodulo unico che si considera benigno,nell’ impossibilità di avere un “congelatore”(cioè
una diagnosi istologica in sede di intervento-ndr-),si fa un’ emitiroidectomia e,se l’ istologia
definitiva dice invece che si tratta di un ca follicolare o papillifero si reinterviene per
totalizzare e togliere l’ altro lobo.(Una volta c’ erano chirurghi che eseguivano interventi di
nucleoresezione dei noduli che erano destinati a sicuro insuccesso,perché la recidiva era
la regola,interventi che per questo motivo sono stati oggi abbandonati).Successivamente il
pz viene sottoposto a scintigrafia total body con iodio 131 e ,se ci sono segni di
accumulo(dati da tessuto tiroideo residuo) o metastasi,viene trattato con radiotp e
sottoposto a tp ormonale con T4(Eutirox) a dosaggio tale da mantenere il TSH ai livelli più
bassi possibile,senza indurre un ipertiroidismo.
Per quanto riguarda i linfonodi,è sicuro che ,al di sotto dei45aa la linfoadenectomia è utile
nelle forme differenziate e va sempre fatta nel ca follicolare(si asportano i linfonodi della
catena carotidea ,è una linfoadenectomia di una certa importanza),mentre oltre i 45 aa
alcuni chirurghi lo fanno sempre ,altri solo se c’è positività,ma sembra che non ci sia
differenza nella prognosi tra le due metodiche.Il professore successivamente afferma che
la linfoadenectomia si esegue solo in presenza di metastasi:vengono prelevati alcuni
linfonodi ed inviati all’ anatomopatologo,se sono negativi non si fa nulla,se sono positivi si
asportano.(Da Vieri-Scortecci,-Chirurgia Generale-:”la linfoadenectomia è riservata ai casi
in cui sia presente l’ invasione metastatica ai linfonodi locoregionali,poiché è stata
dimostrata l’ inutilità dell’ asportazione profilattica delle catene linfatiche”…-ndr-).
-ca midollare:entità molto rara e discussa,caratterizzato dalla produzione di
calcitonina(la diagnosi si fa dosando la calcitonina nel sangue),presenta una forma
ereditaria associata ad altre patologia endocrine,che fa quindi parte della patologia
multiendocrina e che è oggetto di molti studi e una forma sporadica che è quella più
frequente.
Il ca midollare è una forma intermedia e piuttosto invasiva che metastatizza
frequentemente:la prognosi è seria ,tanto è vero che se viene identificata una forma
familiare e uno dei componenti della famiglia è portatore del gene che determina l’
insorgenza del tumore,c’è l’indicazione ad operarlo precocemente,quando è bambino,
effettuando una tiroidectomia totale.Il ca midollare non è ormono dipendente,quindi è
inutile effettuare la scintigrafia.
-ca indifferenziato (anaplastico):viene classificato solo come quarto stadio,
indipendentemente da T,N o M perché è sempre mortale;fortunatamente insorge
prevalentemente in età avanzata e si tratta quasi sempre dell’evoluzione di un ca
differenziato.La terapia è la tiroidectomia totale,ma essa non è mai radicale ,la recidiva è
la regola e non ci sono altre possibilità di intervento;si possono fare la radiotp e la
chemiotp complementare ma la prognosi è sempre infausta.Questo ca non è ormono
dipendente ed è quindi inutile fare la scintigrafia.
-tumori non epiteliali:tra questi il più frequente è il linfoma,mentre i sarcomi sono
eccezionali.Nel linfoma se si riesce a fare la tiroidectomia la si fa,altrimenti si fa solo la
chemiotp, che è comunque la tp elettiva ed è diversa a seconda che questa sia l’ unica
localizzazione o ve ne siano altre.
-Un cenno a parte meritano le metastasi di altri tumori che sono abbastanza frequenti ma
che raramente richiedono un trattamento.
Esiste la possibilità di effettuare la diagnosi istologica di un nodulo della tiroide durante l’
atto chirurgico operatorio mediante il congelamento e la successiva sezione del tessuto
,ma è una tecnica che la maggior parte degli anatomopatologi non utilizza,quindi nella
maggior parte dei casi non c’è la possibilità di avere una diagnosi estemporanea certa.
Complicanze della chirurgia tiroidea:
1)Lesione del nervo laringeo superiore:oggi è divenuta eccezionale e si traduce in una
facile affaticabilità della voce.Questo nervo decorre vicino all’ arteria tiroidea superiore e la
sua lesione si poteva verificare allorché tale arteria veniva legata lungo il suo tronco
principale,quando non si è ancora sfioccata nei suoi 3 rami terminali che vanno al polo
superiore,infatti se la si lega a questa altezza non si può ledere il nervo,perché si è già
portato sulla laringe.
Anche il rapporto tra nervo ricorrente e arteria tiroidea inferiore è molto intimo:quella sulla
tiroide è una chirurgia molto delicata,che richiede spesso l’utilizzo di occhiali ingranditori.
2)Sanguinamento postoperatorio: si ha nel 5% delle tiroidectomie(parziali o totali) e
rappresenta un problema non tanto in termini di perdita ematica(è difficile che sia
superiore ai 100cc)ma perché determina una compressione ed un dislocazione della
trachea che induce dispnea nel pz ,creando problemi all’ anestesista che ha grosse
difficoltà nell’ intubazione.Quindi l’ ematoma del collo è una banalità chirurgica ma è un
grosso problema dal punto di vista anestesiologico,potendo anche richiedere una
tracheotomia.
A questo punto il prof.ha proiettato una serie di immagini chirurgiche e di sezioni
anatomiche:ho riportato i pochi concetti espressi.
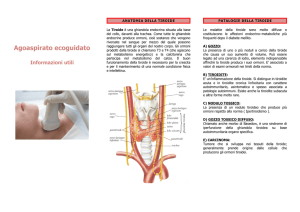
La tiroide estremamente vascolarizzata,tanto che è stato uno degli organi meno “toccati”
dai chirurghi,e,addirittura,alla fine dell’ ’800 si pensava che intervenire sulla tiroide
comportasse la morte certa del pz per emorragia.
L’ intervento di tiroidectomia è molto semplice:si effettua un’ incisione più o meno larga
alla base del collo,si apre la fascia cervicale arrivando sui muscoli pretiroidei che vengono
divaricati sulla linea mediana verso sinistra con un divaricatore (?),si lussa il lobo
tiroideo,si evidenziano le strutture vascolari e nervose che vengono successivamente
legate;a questo punto si può procedere all’ asportazione prima di un lobo e poi dell’ altro.
La chirurgia della tiroide ha oggi una mortalità estremamente bassa,che ,quando si
verifica,è legata all’ instaurarsi di un’ insufficienza respiratoria.
Nella mia esperienza di chirurgo, su 800 interventi sulla tiroide che ho effettuato, c’è stato
un solo decesso:la pz era già stata sottoposta ad emitiroidectomia,intervento che le aveva
procurato la paralisi di una corda vocale,e l’ intervento di totalizzazione per un gozzo
recidivo(che abbiamo già detto essere difficile) ha determinato la lesione del nervo
ricorrente sano:è stato quindi necessaro,per la comparsa di una dispnea acuta,effettuare
una tracheotomia e la pz è morta probabilmente per la dislocazione o l’ostruzione della
tracheostomia durante la notte,che ha causato un’ insufficienza respiratoria acuta.In caso
di emorragia invece,se ci sono delle difficoltà nell’ intubazione,si può evacquare l’
ematoma con il pz sveglio in anestesia locale,permettendo all’ anestesista di fare il suo
lavoro;il verificarsi in questo caso di una dispnea acuta è legato sicuramente ad un errore
grosso dell’ anestesista che approccia il pz(?).
Oggi si cerca di effettuare una chirurgia il più possibile mininvasiva:si assiste ad una
riduzione delle incisioni( si è passati da incisioni “a collare” ad incisioni di 3-6 cm,a
seconda della tecnica utilizzata)ed è possibile addirittura intervenire attraverso incisioni di
1,5 cm per emitiroidectomie effettuate per noduli piccoli,grazie all’ utilizzo di occhiali
ingranditori o della strumentazione laparoscopica.