Modulo 12:
Diagnosi microbiologica di faringite
Giovanni Di Bonaventura, Ph.D.
CI Medicina di Laboratorio
CdS Medicina e Chirurgia
Università “G. d’Annunzio” di Chieti-Pescara
AA 2015-2016
Faringite
• Infiammazione del faringe, ipofaringe, ugole e tonsille
• Trasmissione per droplet e/o contatto diretto
• Infezione virale (sintomi nasali o faringei)
– Adenovirus, Rhinovirus virus parainfluenzali, EBV
• Infezione batterica (solo sintomi faringei)
– Streptococcus pyogenes (gruppo A), causa più comune di faringite
• Portatori sani: 20% nei bambini, % minore negli adulti
– Streptococchi gruppo C, di origine animale: Streptoccocus equi subsp.
zooepidemicus e subsp. equi, Streptococcus dysgalactiae subsp. dysgalactiae
e subsp. equisimilis, Streptococcus constellatus susp pharyngis
– Streptococchi gruppo G (Streptococcus anginosus)
2
Streptococcus pyogenes
•
•
•
•
Gruppo A di Lancefield
Streptolisine (emolisine)
Fattori di diffusione tessutale
Acidi lipoteicoici
– adesine
• Proteina M
– Antifagocitaria
• Tossina eritrogenica
• Tossine possono agire come “superantigeni”
– Iperstimolazione dei linfociti T
• Iperespressione di citochine (es. TNF-alfa)
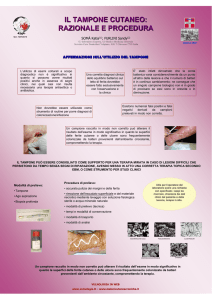
Tampone faringeo-tonsillare
(faringotonsillite, difterite, angina Vincent, pertosse, infezioni virali)
PRELIEVO DEL CAMPIONE
•
MODALITA’ DI PRELIEVO
– Utilizzando un abbassalingua, comprimere
delicatamente la lingua sul pavimento della
bocca.
– Inserire il tampone tra le tonsille, al disotto
della ugola, evitando di toccare la mucosa
delle guance, la lingua, l'ugola e le labbra che
sono fortemente colonizzate dalla flora
commensale.
– Strofinare o ruotare vigorosamente il tampone
sul retrofaringe.
– Utilizzare tamponi in dacron, evitando il
cotone (tossico per alcune specie microbiche)
o l’alginato di calcio (inibitori PCR)
– Non eseguire mai il tampone faringeo se vi è
un sospetto di epiglottidite acuta perché può
indurre una grave ostruzione delle vie aeree
superiori. La diagnosi di tale malattia è
esclusivamente clinica.
Tampone faringeo-tonsillare
(faringotonsillite, difterite, angina Vincent, pertosse, infezioni virali)
•
PERIODO DI ESECUZIONE
– All’insorgenza dei sintomi.
– E' preferibile effettuare il prelievo a digiuno; va evitato l'uso di disinfettanti
locali, antimicotici e antibiotici nei 3-5 giorni precedenti il prelievo.
TRASPORTO E CONSERVAZIONE DEL CAMPIONE
•
•
TEMPO FRA PRELIEVO DEL CAMPIONE E PROCEDURA ANALITICA
– I campioni devono essere trasportati e processati il rapidamente possibile.
– Per la ricerca di N. gonorrhoeae/meningitidis la condizione ottimale si
raggiunge con la semina diretta dei campioni sui terreni al momento del
prelievo ed incubazione senza ritardi. Il tempo di trasporto deve essere il più
breve possibile.
ACCORGIMENTI SPECIALI PER RIDURRE IL DETERIORAMENTO
– I tamponi devono essere inviati in terreno di trasporto (Amies o Stuart).
– Se la semina è ritardata, si preferisce la conservazione refrigerata a quella a
temperatura ambiente.
– La conservazione protratta (>48 h) a
temperatura controllata è, tuttavia,
sconsigliata perché alcune specie patogene
soffrono la refrigerazione (pneumococco,
Haemophilus).
Tampone faringeo-tonsillare
PROCEDURA SUL CAMPIONE
•
•
ESAME MICROSCOPICO
– La microscopia è patognomonica soltanto per la angina di Vincent (ricerca di
Borrelia vincentii e Fusobacterium spp.)
– Non ha senso eseguirla routinariamente nella diagnosi di laboratorio delle
infezioni delle alte vie respiratorie per la massiccia presenza di batteri
commensali non patogeni.
COLTURA E RICERCHE
– Inoculare ciascuna piastra di agar con il tampone
Tampone faringeo: POS (Procedure Operative Standard)
TERRENI DI COLTURA, CONDIZIONI E MICRORGANISMI
(Health Protection Agency UK, 2005-2008)
Tampone faringeo
Ricerca di Streptococcus pyogenes
L’isolamento colturale è il GOLD STANDARD. Tuttavia, è possibile porre diagnosi
rapida mediante ricerca antigenica (agglutinazione al lattice) nel campione.
• SEMINA
– Il tampone viene inoculato per strisciamento su piastre al sangue non- o selettive
(Columbia CNA agar, contenente colistina ed acido nalidixico vs Gram-).
– Le piastre vengono incubate in atmosfera al 5-10% di CO2 od in anaerobiosi ad una
temperatura di 37 °C per 16-24 h.
•
ASPETTO COLONIE
– Piccole dimensioni (diametro: 0.5 mm), cupoliformi, con margine continuo, secche (o
raramente mucose); può essere difficile prelevare le colonie dalla piastra.
– La beta-emolisi (lisi completa dei globuli rossi con formazione di un alone di
chiarificazione del sangue attorno alla colonia) è più evidente in condizioni anaerobiche
perché le emolisine sono più stabili in assenza di ossigeno.
•
ASPETTO MICROSCOPICO
– Colorazione Gram: cocchi Gram+, disposti in corte o lunghe catenelle, talvolta a
grappolo.
•
TESTS BIOCHIMICI
– Catalasi-negativo (vs stafilococchi, catalasi+)
– La sensibilità alla bacitracina a bassa concentrazione è stata utilizzata come metodo di
screening, ma i risultati non sono attendibili. E’ stata segnalata resistenza alla
benzilpenicillina.
– Positività alla prova della pyrrolidonyl arylamidasi (PYR), sebbene anche alcuni ceppi dei
gruppi C e G isolati dall’uomo siano positivi.
– Sensibilità alla bile
Tipizzazione di Lancefield
Strept. pyogenes: catalasi neg
Staph. aureus: catalasi pos
10
PYR rapid test
Tampone faringeo
Ricerca di Streptococchi beta-emolitici gruppi C-G-B
•
•
La presenza di Streptococchi β-emolitici di gruppo C o G (Streptococcus
anginosus) deve essere riesaminata se in carica medio-bassa, per escludere
l'eventualità di una contaminazione transitoria.
E’ opportuno segnalare la presenza di Streptococchi β-emolitici di gruppo B (S.
agalactiae) nei neonati per consentire la valutazione della contaminazione del
bambino in seguito al parto e il rischio di sviluppo di meningite o sepsi in età
perinatale (fino al 1° mese).
Tampone faringeo
Ricerche particolari su richiesta specifica
A. Tampone faringeo, tampone rino-faringeo per la diagnosi di DIFTERITE
• Il tampone viene inoculato su terreno di Tinsdale/Hoyle (agar tellurito) e
incubato a 37°C in atmosfera di CO2 al 5 % per 24-48 ore.
• Colonie sospette per C. diphtheriae: ∅: 1-3 mm, colore grigio-nerastro.
• Tests biochimici: catalasi positive.
• Dalle colonie con morfologia sospetta si può eseguire una colorazione di
Gram per verificare le presenza di bastoncelli Gram+, da tipizzare poi
biochimicamente.
• L’isolato positivo deve essere testato per la produzione della esotossina
difterica, mediante reazione di immunoprecipitazione in agar.
• Esame negativo: assenza di C. diphtheriae
• Esame positivo: presenza di C. diphtheriae produttore di esotossina
difterica.
Crescita su agar tellurito (Hoyle agar). I corinebatteri metabolizzano il tellurito di
potassio presente nel terreno riducendolo a metallo (tellurio), la cui precipitazione
conferisce una colorazione grigio-nerastra alle colonie.
Corynebacterium dyphtheriae può crescere su questo terreno in tre diverse
varianti coloniali: gravis (colonie grandi, piatte, grigio-nerastre); mitis (colonie più
piccole, lucide e cupoliformi); intermedius (colonie molto piccole, lucide o meno).
Corynebacterium diphtheriae, mitis,
produttore di H2S su Tinsdale agar
Corynebacterium xerosis, non
produttore di H2S su Tinsdale agar
Crescita su agar tellurito-cisteina (Tinsdale agar). Questo terreno contiene,
oltre al tellurito, anche cisteina. Alcune specie di Corynebacterium sono capaci di
produrre H2S, formatosi per reazione tra cisteina e tellurito, producendo un alone
marrone diffuso attorno alle colonie nerastre contenenti tellurio.
Corynebacterium diphtheriae, agente eziologico di difterite, è un bacillo
Gram-positivo che può assumere caratteristiche disposizioni: a “lettere
cinesi”, a palizzata, a “V”.
Evidente è la presenza di inclusioni (globoidi e periferiche), formate
da polifosfati e chiamate granuli metacromatici (volutina).
Tampone faringeo
Ricerche particolari su richiesta specifica
B. Esame microscopico per l'angina di Vincent
• Il tampone faringeo viene strisciato su vetrino portaoggetti, colorato
con colorazione di Gram (o Ziehl-Nielsen) ed esaminato a massimo
ingrandimento (x 1.000).
• Esame negativo: presenza di morfotipi propri della flora commensale
(cocchi Gram+ e Gram-, bastoncelli Gram+ e/o Gram-, miceti).
• Esame positivo: presenza di fusobatteri (Fusobacterium spp) o spirilli
Gram- (Borrelia spp), normalmente assenti nella flora orofaringea.
Borrelia burdorferi
Fusobacterium spp.
Tampone faringeo
Ricerche particolari su richiesta specifica
D. Tampone (rino)faringeo, tampone nasale per diagnosi di infezione VIRALE
• Entrambi questi materiali sono idonei per la diagnosi di infezione virale perché
i virus, contrariamente ai batteri, sono presenti in fase di replicazione attiva
sia a livello delle basse che delle alte vie respiratorie.
• Il tampone viene strisciato su appositi vetrini.
• I vetrini vengono quindi fissati con acetone e testati con anticorpi polispecifici
(screening) o monospecifici (conferma) fluoresceinati.
• Il preparato viene letto al microscopio a fluorescenza.
• Ricerca routinaria per: virus influenzali A/B, virus parainfluenzali 1/2/3, Virus
Respiratorio Sinciziale, Adenovirus, Coronavirus.
Esame negativo: assenza di fluorescenza specifica
Esame positivo: presenza di fluorescenza specifica.
NOTA: la diagnosi di faringite da Epstein-Barr virus viene comunemente posta
mediante indagine sierologica e/o ricerca virale diretta su tampone faringeo
con tecniche molecolari (PCR).