9.10.2013
OCCLUSIONE DELLE VIE BILIARI
Per studiare la fisiopatologia, il passaggio, quindi, da fisiologia a patologia, vi sono più fasi: c’è una fase
preoperatoria e la fase post-operatoria. La seconda parte non è di pertinenza vostra, lo sarà per chi farà
chirurgia. Nello specifico, la preoperatoria è l’iter diagnostico del paziente sano in condizioni normali, non
operato. Vi faccio un esempio: il paziente che ha una patologia gastrica, ha una sua fisiopatologia di
qualsiasi affezione che rimarrà nello stomaco, ma il paziente gastro-resecato, a cui manca parte dello
stomaco, che non produce Acido Cloridrico, che non assorbe determinati elementi, la cui secrezione gastrica
non passa più nel duodeno ma direttamente nell’ansa intestinale dove c’è l’anastomosi, ha una sua
fisiopatologia che è completamente diversa: è la fisiopatologia post-operatoria, cioè dei pazienti operati,
sono complicazioni post-operatorie che variano completamente la fisiologia di quel soggetto, quindi anche
le patologie pertinenti alla zona in cui è stato operato.
Siccome faremo le prime lezioni sulle vie biliari, dobbiamo fare una distinzione. Innanzitutto, abbiamo detto
che l’ittero chirurgico non è l’intraepatico e neanche il preepatico; non è l’intraepatico fino a un certo punto,
inteso come cirrosi, inteso come alterazione del parenchima, ma certamente ci interessa l’albero biliare
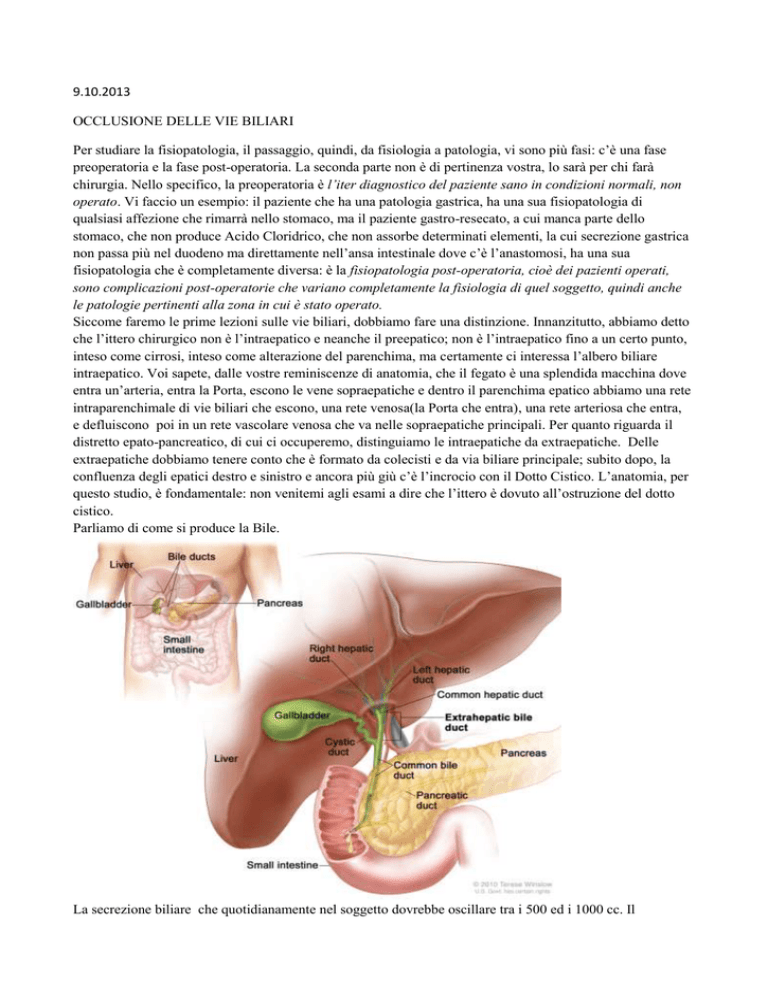
intraepatico. Voi sapete, dalle vostre reminiscenze di anatomia, che il fegato è una splendida macchina dove
entra un’arteria, entra la Porta, escono le vene sopraepatiche e dentro il parenchima epatico abbiamo una rete
intraparenchimale di vie biliari che escono, una rete venosa(la Porta che entra), una rete arteriosa che entra,
e defluiscono poi in un rete vascolare venosa che va nelle sopraepatiche principali. Per quanto riguarda il
distretto epato-pancreatico, di cui ci occuperemo, distinguiamo le intraepatiche da extraepatiche. Delle
extraepatiche dobbiamo tenere conto che è formato da colecisti e da via biliare principale; subito dopo, la
confluenza degli epatici destro e sinistro e ancora più giù c’è l’incrocio con il Dotto Cistico. L’anatomia, per
questo studio, è fondamentale: non venitemi agli esami a dire che l’ittero è dovuto all’ostruzione del dotto
cistico.
Parliamo di come si produce la Bile.
La secrezione biliare che quotidianamente nel soggetto dovrebbe oscillare tra i 500 ed i 1000 cc. Il
meccanismo di produzione, come avrete studiato, si divide in:
-Captazione
-Rielaborazione
-Sintesi
-Escrezione delle sostanze pervenute all’epatocita dal sangue portale
Esiste un circolo intraepatico, per cui quando un paziente ha un drenaggio biliare con derivazione della bile
all’esterno, noi lo depauperiamo della sua bile e quindi depauperiamo il suo circolo intraepatico.
L’epatocita produce acidi biliari, coniugati ed escreti, che, per trasporto attivo nei canalicoli biliari, porterà
alla diffusione passiva di Na e K fino alla produzione di bile.
Bile epatica e colecistica sono diverse perché nella colecisti avviene la concentrazione della bile, tra un
pasto e l’altro, tra il pranzo e la cena, il fegato mantiene il suo ritmo di produzione della bile, che andando
nell’angolo biliare, entra nella colecisti, e ne viene riassorbito il 70%-80% dell’acqua, per cui funge da
serbatoio che “concentra”. E vi spiegate quindi, anche se ne parleremo più avanti, come avviene la
precipitazione dei cristalli e la formazione dei calcoli; e per questo motivo, la colecisti è la prima sede di
calcolosi.
Qual è la composizione della bile? L’ 82,3% è acqua; gli altri componenti che dovete ricordare sono gli acidi
biliari, il colesterolo ed i fosfolipidi. La bile epatica, invece, ha tutta l’acqua che abbiamo detto prima, per
cui è molto più fluida. Nel paziente colecistectomizzato ci sarà solo questa bile epatica, nel paziente che ha la
colecisti normale, la bile sarà concentrata e quando farà lauti pranzi, spremendo la colecisti, manderà la bile
che svolgerà i normali ruoli della bile durante la digestione. La funzione della bile l’avete studiata in
fisiologia, quindi andiamo avanti. La fase di concentrazione, il deposito della colecisti: riassorbimento
selettivo, per trasporto attivo con cloruro di sodio e bicarbonato, e diffusione passiva dell’ acqua. Il processo
si esaurisce quando il tasso di elettroliti viene a mancare. Questa è la bile colecistica dove vi è più possibilità
che si formino le micelle, quindi Sali biliari aggregati a colesterolo; nella bile colecistica si ha una più alta
concentrazione di Calcio e un più basso pH.
I tre componenti fondamentali che possono creare problemi di litiasi nei calcoli, sono il colesterolo, i
fosfolipidi e gli acidi biliari. A secondo del grado della loro concentrazione abbiamo una zona ad alto rischio
di precipitazione. Nella patologia della colecisti o delle vie biliari non c’entra solo la bile, essa è il prodotto
che transita, che serve a digerire che può creare i suoi problemi. Non tutti i soggetti hanno la stessa
situazione anatomica dei vari segmenti delle vie biliari extraepatiche: possono avere una duplicità del cistico,
forme diverse della colecisti, proprio costituzionalmente.
Agli esami non mi dite che l’ittero è dato da ostruzione del cistico, tenete conto che il cistico da valla
colecisti fino alla via biliare principale; una cosa che non posso tollerare è (quando dite) che da qua ho
l’ittero. Qui ho la colecistite, tutto quello che vogliate, ma l’ittero no perché la bile continua a passare , non si
rilascerà mai nel sangue, non avremo rubinemia(?) e non avremo l’ittero.
Sempre parlando delle anomalie della colecisti, parliamo di doppio cistico, varie combinazioni, a clessidra e
altri.
Le colecistopatie sono causate prevalentemente da tre fattori fondamentali: calcolosi, infiammazione e la
Litiasi e quando queste si sovrappongono in maniera importante, si può dire che il paziente sia un paziente
colecistopatico. Per quanto riguarda la litogenesi, non possiamo dettagliare tutti i passaggi, ve la studierete
nel dettaglio da soli, ma non posso soffermarmi sui vari passaggi. La litogenesi è il processo attraverso il
quale si forma un calcolo. Dovrete distinguere se sono dovuti alla precipitazione di colesterolo, lecitine o
acidi biliari. Dovete , poi , sapere che ci sono i calcoli misti e in forma pura. Dovete anche sapere che
esistono dei farmaci, cosiddetti, litolitici che possono consentire di sciogliere i calcoli nelle vie biliari.
Quando i calcoli sono puri e sono di colesterina hanno un significato, e sono “rispondenti”, ma fare una
terapia con calcoli misti, significa esporre il paziente ad una frammentazione dei calcoli che migrano, vanno
nella via biliare, e potrebbero scatenare una pancreatite acuta.
Dovete poi sapere che se un paziente viene da voi perché ha avuto, ad esempio, una calcolosi, perché ha
avuto i calcoli e sono stati sciolti ecc…ecc… non significa che è guarito: il paziente ha una bile litogenetica,
cioè predisposta alla precipitazione degli elementi che la costituiscono e quindi alla formazione di calcoli.
Un paziente che non ha mai avuto una litiasi difficilmente può essere esposto perché non ha una bile
litogenetica. Cosa voglio dire? non perché il paziente che è venuto perché ha avuto una calcolosi della
colecisti ed abbiamo tolto la colecisti, non avrà più calcoli nella sua vita, tant’è che nelle terapie postoperatorie noi siamo per una profilassi nel tempo per evitare che questa bile litogenetica crei dei calcoli
intraepatici o nella via biliare principale, che ugualmente ci darebbero l’ittero e tutte le problematiche che
questo comporta.
QUI ABBIAMO I CALCOLI PURI, MISTI E COMPOSTI.
Le forme pure sono quelle che rispondono alla Litolisi, sono
soltanto quelli di colesterolo. Il resto lo scoprirete più avanti.
Per quanto riguarda la Litiasi, se parliamo del distretto epato-biliare, è certamente la patologia più frequente.
Se un paziente soffre di litiasi biliare, significa che nelle vie biliarie tutte c’è una problematica. Se parlate di
litiasi colicistica, significa che vi è un problema di calcolosi solo nella colecisti.
Nella fisiopatologia è importante sapere anche quali sono i soggetti maggiormente predisposti ad una
determinata patologia. In questo caso lo saranno i soggetti in gravidanza, soggetti di razza indo-europea, poi
ci sono diete che non hanno la stessa incidenza di litogenicità. Altre condizioni che possono favorirla sono,
ad esempio, il digiuno, prolungato digiuno o prolungate terapie di nutrizione parenterale. Il rapporto
dell’incidenza della litiasi fra uomini e donne è di 2-3:1.
la differenza di incidenza da un punto di vista alimentare, ad esempio, a secondo del livello di
colesterimia[da 27:28 a 27:45 non sono riuscita a capire bene]. Questo schema mostra i vari stadi della storia
naturale del calcolo. Se parliamo di litogenicità, possiamo avere formazione di piccole micelle, un aggregato
cristallino che poi si deposita su questo, forma il nucleo aggregante, a partire dal quale si passerà alla
formazione di calcoli di grosse dimensioni , il cosiddetto stato di nucleazione. Il problema più grave, dal
punto di vista patologico, della litiasi della colecisti si ha nel momento della migrazione, a livello delle vie
biliari dove crea problemi.
Non voglio che impariate a memoria le condizioni predisponenti, ma voglio che le leggiate e capiate perché
possano succedere certe cose in quelle condizioni. Se noi ripartiamo da dove abbiamo cominciato tutto,
quindi, dalla bile, parlando di un soggetto predisposto ad avere la bile meno fluida, ovvero litogenetica a cui
è predisposto con i digiuni prolungati oppure con la gravidanza e con cariche ormonali particolari, soggetti
che fanno sport e che usano cariche ormonali anche in questo caso, si creano delle situazioni in cui si hanno
alterazioni a livello della secrezione biliare: condizioni parafisiologiche che portano alla patologia.
Le principali cause di ittero ostruttivo che riguarda il distretto epato-bilio-pancreatico. Noi possiamo avere
un ittero ostruttivo se abbiamo l’occlusione subito dopo gli epatici comuni, da questo momento in poi
abbiamo l’ittero. Se abbiamo la chiusura o l’occlusione del dotto cistico, abbiamo patologie a carico della
colecisti. Se riguarda il pancreas, per compressione da parte di un tumore, per una calcolosi, per una stenosi
ecc..ecc... . avremo il non fluire della bile nel duodeno, quindi ostruzione del circolo interepatico ed
ugualmente avremo l’ittero. In questo abbiamo anche il mancato deflusso del secreto pancreatico. Si potrà
andare incontro ad ipertensione duttale che porta alla pancreatite acuta, sono comunque cose che rivedremo.
Il reflusso bilio-pancreatico è un momento fisiopatologico perché è uno dei momenti che possono scatenare
l’autoattivazione enzimatica intraparenchimale.
L’albero Biliare. Ogni qual volta c’è un rischio di strutture chirurgico(???) , ci sarà un’ipertensione
dell’albero biliare. Dovete sapere che l’epatocita ha due poli: uno vascolare ed uno biliare. L’epatocita ha
una sua forza per immettere la bile prodotta nell’albero biliare. Teniamo presente che nella secrezione
epatica, fino ad un certo punto, il fegato riesce ad immettere bile nell’albero biliare. Ma quando noi abbiamo
la via biliare ostruita, a monte dell’ostruzione, innanzitutto, si ha dilatazione e questo dipenderà
dall’elasticità delle pareti del coledoco(può risalire anche nella colecisti). Se il sistema è completamente
chiuso, raggiungeremo determinate pressioni tali che l’epatocita non riuscirà più ad immettere bile
nell’albero biliare. A questo punto avviene una inversione polare: scarica la bile nel polo vascolare e quindi
consegue l’ittero .
Al pronto soccorso vi capiterà un paziente itterico e dovrete stabilire se deve andare in medicina oppure in
chirurgia. Vi sono degli elementi fondamentali per distinguere di che caso si tratti: se la bile è di un paziente
chirurgico non passa nel circolo enterepatico, ed è tutto in circolo, sarà filtrata a livello renale e avremo le
urine più scure e concentrate e le feci acoliche perché il colorito è dato dal passaggio dei pigmenti biliari. Nel
paziente con l’ittero medico sarà l’esatto opposto.
FASE INTERDIGESTIVA è la fase fra un pasto e l’altro. il fegato produce la bile, essa si riversa
nell’albero biliare, arriva nel coledoco, non va su nel duodeno se tutto funziona bene perché c’è uno stenoma
che tiene chiuso lo sbocco e non lo fa uscire. Si riempie il coledoco e arrivati a un certo punto la pressione è
tale che consente il passaggio nel dotto cistico: si riempie la colecisti e comincia a svolgere la sua funzione di
assorbire acqua finchè ce la fa. Se c’è mangiare, c’è la salivazione, arriva il cibo nello stomaco e si attivano
determinati meccanismi che portano al rilascio dello sfintere di Oddi e quindi ricomincia a essere libero il
passaggio. Nel momento in cui transita, colecistochinina, gastrina ed altri ormoni consentiranno la
“spremitura”, si incontrerà bile con succhi gastrici che neutralizza l’acidità nello stomaco e questa è la
fisiologia. Vi ho semplificato al massimo la fase interdigestiva.
Nella FASE DIGESTIVA si ha l’immissione e il flusso della bile nel duodeno dove, incontrandosi con i
succhi gastrici, incomincia a svolgere le funzioni digestive.
Lo sfintere di Oddi è di fondamentale importanza, infatti, senza di esso l’idrodinamica non sarebbe corretta.
Considerate un paziente che deve fare l’RCP, lo mandate in endoscopia, devono sbloccare la stenosi
dell’Oddi, gli fanno una sfinterotomia microscopica, gli allargano e la bile defluirà sempre, quindi è
un’alterazione fisiopatologica post-operatoria perché, ad esempio, un paziente che viene con un ittero a 2030 anni, generalmente si evita di fare una papillo-sfinterotomia perché le aspettative di vita sono di 50-60
anni, se invece viene un vecchietto di 70-80 anni, l’aspettativa di vita è minore e quindi una papillosfinterotomia lo può liberare dall’ittero ostruttivo che gli potrebbe creare ulteriori problemi. la papillosfinterotomia comporta che, ogni volta che il duodeno e lo stomaco si contraggono, anche la pressione
endoluminale nel tubo digerente è superiore a quella delle vie biliari e avremo un reflusso intestinale
coledocico. Invece, la stenosi sfinteriale dell’Oddi, impedirebbe tale reflusso.
Per quanto riguarda i meccanismi regolatori della digestione, essi stanno agli ormoni, lo avevamo accennato.
Gli ormoni implicati sono la Colecistochinina, la Gastrina, Secretina[la registrazione in questo pezzo si sente
malissimo]. Il fatto che io vada avanti e non mi soffermi su questi dettagli, dimostra che agli esami non sarò
pignolo su queste cose ma è giusto che voi le correliate perché se un domani vi troverete con una patologia
pancreatica o altre che producono uno di questi ormoni, voi dovete conoscere la funzionalità degli elementi
implicati.
Schema esemplificativo dei vari strati di costituzione dei fasci muscolari della parete della colecisti per
capire come può avvenire correttamente la contrazione della Colecisti.
Innervazione simpatica e parasimpatica.
Peristalsi Duodenale, idrodinamica dei flussi biliari, regolazione dei regimi, vi ho già detto tutto.[Gli
argomenti degli ultimi 4 righi li ha solo nominati, così come li ho scritti qui].
L’Ipertensione è un capitolo importante, voi sentirete parlare in diagnostica di Ipertensione Biliare,
Ipertensione Pancreatica e riguardano ciò che avviene a monte dell’ostruzione, dove normalmente abbiamo
un deflusso biliare(nel primo caso), pancreatico(nel secondo caso). Poi c’è l’ostruzione causata dal calcolo a
livello del bacino renale che causerà una ipertensione che prenderà il nome di pionefrosi. C’è anche
l’ostruzione da parte di calcolo a livello delle ghiandole salivari: un meccanismo di idrodinamica che viene
alterato perché crea patologie. L’ostruzione provocherà stasi a monte; l’accumulo dei prodotti porterà
tossicità e lesioni che si inseriscono in un altro discorso. Se abbiamo un ittero chirurgico prolungato, si ha un
danno sia renale, sia epatico che porta ad una sindrome renale irreversibile. L’ittero chirurgico, quindi, va
trattato il prima possibile. Esso causa danni irreversibili intracellulari, conseguenza è l’ insufficienza epatica
e renale che dipenderà dal tempo e dall’entità dell’ittero.
OCCLUSIONI INTESTINALI
E’ stato dimostrato che almeno il 60% delle patologie tumorali sono addebitabili a problemi alimentari,
quindi l’apparato digerente entra in ogni caso a far parte integrante dell’eziopatogenesi della gran parte delle
neoplasie, e vien da sé anche che la dieta svolge un ruolo assolutamente importante.
Parliamo dell’Ileo, che dal greco significa torcere/serrare. Per quanto riguarda i tipi di occlusione o di
torsione, possiamo differenziarli in:
-Occlusione Meccanica
-Occlusione Paralitica
-Occlusione Pseudoostruttiva
Dal punto di vista eziologico, qual è la parte anatomica che può essere interessata dall’ostruzione? Può essere
interessato il lume. Sapete che la cavità digerente è una cavità “virtuale”. L’ostruzione può interessare anche
la parete del tubo digerente, oppure ci possono essere le cosiddette ostruzioni ab estrinseco che sono
extraparietali e che non interessano direttamente l’apparato digerente, ma la compressione viene dall’esterno.
per parlare in maniera specifica dell’Ileo Meccanico, ovvero quando si tratta di un ostacolo meccanico. Se
quest’ostruzione è determinata da problemi, per esempio, neurologici che vanno ad inficiare la motilità
intestinale e poi vedremo nel proseguio che si verifica anche questo, l’ileo non sarà meccanico, ma siccome
ad essere interessata sarà la fibrocellula muscolare, che è parte integrante del tubo digerente, si parlerà di Ileo
Dinamico. Le ostruzioni possono essere Intraluminali e interessano il lume. Ci sono alcune delle più
importanti cause che possono ostacolare il percorso, il cammino del materiale fecale che possono essere i
calcoli intraluminali. Famoso è il tipo bezoar che riguarda chi, per esempio, ingurgita capelli che dà vita a un
materiale che causa occlusione. Vi possono essere anche cause parassitarie che possono portare ad
un’occlusione intraluminale. Oppure c’è l’impattamento fecale che riguarda quei pazienti che hanno
problemi di motilità intestinali dove le feci si possono quasi murare e dare vita a occlusioni intestinali.
Per quanto riguarda le cause intramurali, che significa che interessano non la cavità virtuale che viene
ostruita da un tappo, ma riguardano la parete del tubo digerente. Queste cause intramurali possono essere sia
congenite o addirittura possono essere innescate da patologie infiammatorie croniche come il Morbo di
Crohn o la Diverticolite. Per quanto riguarda le congenite, l’atresia, ovvero la mancanza di un pezzo di tubo,
provoca l’occlusione intestinale e si verifica soprattutto in età neonatale perché altrimenti non è possibile che
ci sia l’atresia in soggetti anziani. O, ad esempio, la stenosi che può essere provocata da agenti caustici Come
la soda caustica, la varichina. Le cause intramurali, oltre che congenite ed infiammatorie, interessano un altro
capitolo importante: il 30-40% dei tumori interessa l’apparato digerente, soprattutto il nostro intestino, quindi
una delle cause intramurali abbiamo anche le neoplastiche. Poi ci sono anche le cause traumatiche come la
formazione di ematomi o la sindrome da schiacciamento. Vi sono anche cause ostattiniche(?), come per i
pazienti sottoposti a terapia radiante che può provocare oltre che processi infiammatori acuti, anche stenosi
fibrotiche soprattutto all’apparato digerente. Nei pazienti operati all’apparato digerente, vi possono essere
delle complicanze post-chirurgiche, come le aderenze o briglie aderenziali¸che ostacolano la naturale
motilità intestinale provocando un’occlusione intestinale. Anche l’invaginazione, soprattutto durante l’età
pediatrica, avrete certamente sentito che vi è una malattia chiamata intussuscezione che non è altro che una
invaginazione della porzione superiore dell’intestino all’interno di quella inferiore e provoca l’occlusione
intestinale. Poi ci sono dei processi patologici che non sono di interesse specifico dell’apparato digerente ma
che grazie ai processi infiammatori che innescano, possono provocare secondariamente, a loro volta, delle
occlusioni intestinali con cause intramurali come l’endometriosi e la pneumatosi intestinale. Esistono anche
delle cause esterne al tubo digerente che possono provocare l’ostruzione. Fra le cause intramurali ci sono
anche quelle post-operatorie, le quali soprattutto possono essere inquadrate nelle cause di natura extramurale
perché dall’esterno possono provocare questa problematica. Le Briglie Aderenziali, gli Ascessi, gli Ematomi,
le Erniazioni interne dell’apparato digerente, il Volvolo Gastrico che non è altro che una rotazione attorno
all’asse principale che riguarda lo stomaco. Abbiamo parlato anche di corpi estranei che si verifica in età
pediatrica specialmente, ma anche in soggetti con patologie psichiatriche. Poi ci sono altre patologie che
possono provocare occlusioni intestinali e sono considerate come causa extramurali.
Dal punto di vista fisiopatologico, una volta che si è occluso questo lume e la motilità intestinale non riesce
a far progredire il materiale fecale, si verificano vari step che è importante conoscere ai fini della cosiddetta
prognosi e della terapia. Una volta che si è verificata l’occlusione ci sono delle alterazioni ipoelettrolitiche.
Sapete che il nostro apparato digerente produce dei gas in abbondanza e vi è anche un’alterazione dei gas a
causa di alterazioni che riguardano la flora batterica. Come conseguenza, vi è anche un’alterazione della
circolazione a livello della parete e quindi la peristalsi è inizialmente rallentata e poi si blocca
completamente. È un circolo vizioso. È inevitabile che se si tratta di un problema meccanico, è necessario
eliminare le ostruzioni meccaniche. Se si tratta di ileo dinamico, paralitico bisogna intervenire per
ripristinare la motilità intestinale. È quasi lapalissiano capire che se l’ostruzione è meccanica è molto più
grave e che se l’ostruzione è paralitica e dinamica, si ha una non tanto remota speranza che il tutto si possa
ripristinare senza un intervento chirurgico.
Il primo approccio strumentale che si fa, oltre la visita semeiologica-clinica, è quella dell’RX addome in
bianco che determina la presenza di aria che sta ad indicare se c’è uno stop, un ostacolo al transito o meno.
Tornando al discorso iniziale delle ostruzioni, tra le cause normali di ostruzione vi possono essere quelle di
pseudoostruzione che possono essere secondarie ad altre patologie. Le pseudoostruzioni croniche secondarie
possono essere determinate da problematiche neurologiche, da farmaci(l’assunzione di un eccessivo numero
di farmaci diversi tra di essi). Ci sono delle patologie determinate anche da problemi genetico-neurologici,
come l’atonìa che è il mancato funzionamento delle fibrocellule muscolari che può provocare
pseudoostruzione. Vi sono anche delle problematiche congenite come la miopatie viscerale congenita che è
cromosomica dominante che può provocare l’ostruzione.
Quando parliamo di occlusione intestinale, non si tratta di una semplice patologia, ma è considerata una
sindrome perché vi sono più elementi che bisogna prendere in considerazione e quindi è una patologia più
complessa. Questa occlusione è caratterizzata dall’arresto completo e prolungato nel tempo del transito
intestinale. Chiaramente all’interno dell’intestino vi è materiale solido, liquido e gassoso prodotto dalla flora
batterica e dai prodotti in degradazione degli alimenti che normalmente non digeriamo. Bisogna fare una
distinzione perché non sempre si ha un quadro di occlusione completa, ma vi sono dei pazienti che
manifestano il cosiddetto alvo chiuso alle feci ma aperto ai gas; in questo caso, l’occlusione non è completa
ma è parziale e noi ci riferiamo ad essa con il termine subocclusione intestinale. Quindi quando l’alvo è
chiuso solo alle feci e non ai gas si tratta di sindrome subocclusiva e può darsi che, nel tempo, si possa
andare incontro ad occlusione completa ma nello specifico dev’essere considerata come subocclusione
intestinale. Chiaramente ci dà un po’ di tempo in più per indagare e vedere di che cosa si tratta.
Quindi, dal punto di vista patogenetico bisogna fare delle distinzioni per quanto riguarda l’ileo meccanico e
l’ileo dinamico e andiamo a vedere che tipo di meccanismo si innesca e che tipo di meccanismo ci dà.
Abbiamo detto che l’ileo meccanico è sicuramente più drammatico rispetto a quello dinamico ed
all’eventuale subocclusione intestinale perché il problema meccanico va rimosso dal punto di vista
chirurgico. Vediamo nella slide come l’ileo meccanico solitamente nel tempo dà una partecipazione seria dal
punto di vista vascolare. Sapete che l’ossigenazione tissutale, la funzionalità del nostro organismo è
importante e nel momento in cui un problema meccanico determina una ostruzione di interessamento
vascolare, l’ostruzione può provocare la cosiddetta necrosi. Quindi l’occlusione intestinale è importante da
risolvere in tempi brevi. Quando si verifica uno strozzamento, come il volvolo, vi rendete conto che nel
momento in cui vi è una situazione similare che può essere determinata non da rotazione ma anche dal punto
di vista dei gas, addirittura il nostro intestino si può gonfiare come un palloncino ed una sola estensione delle
anse causa uno schiacciamento vascolare ed una sofferenza seria dal punto di vista vascolare. Quindi, nel
caso di strozzamento questo si verifica in maniera significativa. Nel caso dell’ostruzione semplice non
sempre vi è una partecipazione vascolare e quindi dal punto di vista clinico e terapeutico, il tutto è più
semplice da trovare ed affrontare. Per quanto riguarda l’ileo dinamico, l’ileo paralitico e spastico sono le due
differenziazioni che devono essere fatte: il(ileo) paralitico può essere tossico, infiammatorio, riflesso e
metabolico; lo spastico è solitamente di carattere neurologico e secondario a problematiche neurologiche.
Quindi dal punto di vista dell’eziologia dobbiamo considerare dei fattori che possono essere di natura
organica, intrinseci all’intestino , abbiamo visto inizialmente le infiammazioni, neoplasie, volvoli, oppure
possono essere estrinseci all’intestino come compressioni, briglie post-chirurgiche ecc…ecc… i fattori
eziologici dell’ileo dinamico (abbiamo detto che si tratta di un problema funzionale e non c’è una vera e
propria lesione intestinale estrinseca o intrinseca, quindi c’è un’alterazione del tono e un problema correlato
alla motilità intestinale, detta peristalsi) e questa ipomopbilità o disturbo della mobilità intestinale può essere
causata da condizioni tossiche, dismetabolismo, stimoli nervosi che possono essere secondari. Quindi per
quanto riguarda la consecutio di tutte queste problematiche, l’ileo per essere innescato può avere patogenesi
diverse; chiaramente e inizialmente, a seconda del caso, le alterazioni fisiopatologiche possono essere
diverse ma in conclusione alla fine del processo possono essere sovrapponibili. Se ad esempio c’è
un’occlusione intestinale, sia essa data da cause meccaniche o non meccaniche , riflesse e altro, la
problematica finale è uguale quindi parliamo e inquadriamo la patologia in un unico capitolo che è quello
delle occlusioni intestinali perché il processo finale è quello dell’immobilità dell’intestino determinato da
cause meccaniche, neurologiche ecc.. ma alla fine è uguale.
l’occlusione meccanica per processo organico che chiude il lume intestinale può essere anche differenziato a
seconda se c’è un interessamento vascolare con sofferenza importante a livello dell’ossigenazione tissutale e
quindi i processi necrotici , se il paziente arriva nella sala operatoria dopo qualche ora, massimo due ore, il
colorito della matassa intestinale è quasi normale, se invece c’è l’interessamento vascolare e il processo
supera le due ore è chiaro che il colorito dell’intestino è assolutamente violaceo perché ci indica che vi è una
sofferenza vascolare. Ai fini della determinazione della cosiddetta prognosi. È importante questo discorso
perché quando si devono realizzare delle resezioni intestinali e fare le cosiddette anastomosi, cioè realizzare
la cosiddetta continuità intestinale dopo aver tolto quello che era necessario togliere, è chiaro che i processi
riparativi tissutali, quando v’è sofferenza tissutale, avvengono in maniera non adeguata e spesso si possono
verificare le deiscenze anastomotiche , cioè il distacco dei due monconi che vengono uniti. Di solito, le
deiscenze sono determinate da problemi sia di ipossia, scarsa ossigenazione, e sia da problemi batterici che
riguardano l’apparato digerente che a differenza di altri distretti è molto più complesso. Per farvi un esempio,
nell’apparato digerente non abbiamo solo il tubo digerente, abbiamo il fegato, abbiamo il pancreas, la milza
e quindi vi rendete conto che è un insieme di apparati considerati come un unico apparato. A parte la
complessità, giornalmente dobbiamo misurarci con la carica batterica che è incredibile. A livello cardiaco
non vi sono batteri e flora batterica, mentre l’apparato digerente ha un problema in più rispetto agli altri
distretti perché la carica batterica è spropositata. Le deiscenze si verificano per problemi vascolari o per
problemi di carica batterica e ciò è vero, ma solo in parte perché nei soggetti miopatici, nei soggetti anziani
con problemi correlati al diabete, insufficienza renale ecc.. la deiscenza non è determinata dalla carica
batterica ma da un problema vascolare e quindi quando si fanno le deiscenze è importante che si tenga conto
che la vascolarizzazione dei due monconi debba essere adeguata perché i processi riparativi tissutali senza la
forma adeguata non si possono verificare.
Parlando nuovamente della classificazione eziologia, delle cause endonucleari, dicevamo inizialmente che
c’era anche la possibilità, oltre ai bezoar e quant’altro, che ci fosse un corpo estraneo nel tubo digerente a
provocare l’ileo meccanico e questo è un elenco che non è dal punto di vista statistico molto significativo,
ma è importante conoscerlo bene ed è quello dell’ occlusione dell’ileo meccanico provocato dall’ileo biliare,
ovvero dalla formazione di un grosso calcolo biliare all’interno della pparato digerente, nell’intestino, e nel
passaggio di un calcolo della colecisti nell’apparato digerente è necessario che si venga a verificare un
tramite come una fistola bio-digestiva che per processi infiammatori cronici si apre spontaneamente dal
fondo della colecisti che si poggia a livello della cosiddetta ci(???) duodenale , provoca un processo
infiamamtorio cronico che degenera in prefistoloso che fa migrare il calcolo dalla colecisti al duodeno e se si
tratta di calcolo di grosse dimensioni può anche provocare un ileo meccanico.
Abbiamo accennato anche come causa endoluminale le cosiddette neoplasie intestinali stenosanti e si
chiamano così perché hanno partenza non dal lume, perché sarebbe una causa intramurale del tubo digerente,
e siccome ha un processo a sviluppo endoluminale, man mano che si sviluppa va a provocare una stenosi ed
un ostacolato transito. Abbiamo anche accennato al discorso dell’ileo provocato dai vermi, dalle ascaridi o da
masse di residui alimentari o di palle di pelo ecc…ecc…
per quanto riguarda le cause parietali sia neoplasie benigne che maligne che danno uno sviluppo
intramurale, anche per esempio i grossi polipi possono provocare l’occlusione. Sempre fra le cause parietali
abbiamo accennato le infismmazioni croniche quindi le flogosi, il morbo di crohn , possono provocare
occlusioni e anche anomalie di sviluppo del tubo digerente che possono essere riscontrabili in età pediatrica,
le atresie e zone perforate. Tra le cause extraparietali abbiamo accennato al discorso della compressione
dall’esterno, ab estrinseco, e le masse che possono provocare tale ostruzione possono essere solide o liquide,
processi infiammatori, infettivi, possono ostacolare il transito intestinale, aderenze briglie post
infiammatorie, abbiamo accennato anche alle erniazioni di un tratto dell’intestino che provocano l’occlusione
intestinale e abbiamo fatto l’esempio del volvolo che è una rotazione di 180 gradi sul proprio asse di
qualsiasi organo cavo che provoca occlusione. Nel momento in cui si verifica, c’è una distensione
progressiva dei segmenti intestinali a monte dell’ostacolo ed è determinata da un accumulo dei gas e dei
liquidi e quindi a monte dell’ostruzione si viene a dilatare l’intestino e quindi liquidi, secrezioni intestinali e
gas provocano questa occlusione intestinale a monte.
Maria Leonardo