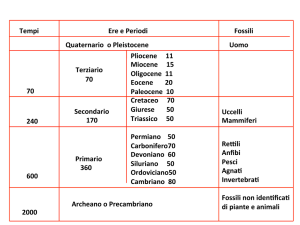
2
L’esofago di Barrett:
tutto incominciò con un errore...
L’eponimo esofago di Barrett nasce, come qualche volta
accade nella comunità scientifica, da un clamoroso errore
di interpretazione. Norman Barrett, australiano di nascita,
tornò in Inghilterra negli anni 20 per diventare un chirurgo toracico. Nel 1950 descrisse l’esofago rivestito da
mucosa gastrica in un giovane paziente ed erroneamente
ne interpretò l’origine come una malformazione acquisita.
L’equivoco fu spiegato solo negli anni 70 grazie agli studi
sperimentali di Bremner e dalle osservazioni di Skinner:
l’esofago di Barrett non era congenito, ma una manifestazione tardiva di un grave reflusso gastro-esofageo.
Negli anni successivi incominciò a chiarirsi anche il nesso
tra Esofago di Barrett ed adenocarcinoma dell’esofago
inferiore. Quarant’anni dopo la descrizione di Barrett, la
definizione attualmente accettata è quella di un epitelio
endoscopicamente visibile nell’esofago inferiore, istologicamente costituito da cellule con caratteristiche intestinali (cellule caliciformi): un epitelio geneticamente instabile e con possibilità di degenerare.
Poco si sa ancora sui meccanismi che - per riparare il danno
epiteliale causato dal reflusso - portano alla sostituzione
dell’epitelio pavimentoso con epitelio di tipo intestinale:
probabilmente avviene attraverso cellule staminali totipotenti che si attivano ed ancora meno noto è il meccanismo
che porta in alcuni casi alla degenerazione neoplastica.
La terapia medica
Fotografia di Norman Barrett all’età di 60 anni e di una resezione esofago gastrica per una displasia di alto grado insorta in
un paziente con esofago di Barrett (l’esofago è colorato con
Lugol, per rendere più evidente l’epitelio di tipo gastrico nella
parte inferiore).
dell’esofago di Barrett
L’esofago di Barrett si presenta con i sintomi della malattia da reflusso gastro-esofageo, ma tra tutti i pazienti
che nei nostri ambulatori ogni giorno lamentano pirosi
e reflusso acido, solo una minoranza (10-15%) è affetta da esofago di Barrett: sono generalmente pazienti al
di sopra dei 40 anni, più frequentemente di sesso maschile.
I fattori di rischio sono una lunga storia di sintomatologia da reflusso e l’insorgenza dei sintomi prima dei
35 anni.
E’ chiaro quindi che tutti i pazienti con una lunga storia
di reflusso gastro-esofageo, soprattutto se di età superiore a 50 anni dovrebbero sottoporsi ad EGDS!
Ma quando abbiamo identificato un paziente con esofago di Barrett, esiste una chiara indicazione al trattamento?
La risposta è si, poiché questi pazienti presentano un
maggior rischio di sviluppare adenocarcinoma dell’esofago distale rispetto alla popolazione generale, soprattutto nel caso di pazienti con reflussi acidi più severi, più
frequenti e di durata maggiore e/o con un’ampia ernia
jatale (maggiore di 5 cm); come dire che il paziente con
sintomatologia più accentuata, che spesso risponde
meno anche al trattamento medico standard, è anche
quello a maggior rischio di neoplasia.
G. Zaninotto
F. Farinati
M. Franco
L’adenocarcinoma dell’esofago inferiore fortunatamente
non ha una elevata incidenza, ma nei pazienti con frequente pirosi retrosternale (più di 3 volte a settimana
o per più di 20 anni) il rischio di tale neoplasia aumenta anche di 45 volte!
Di fronte ad un paziente che lamenta tale sintomatologia non possiamo quindi non considerare questa potenziale spada di Damocle, tenendo anche presente che
l’incidenza di tale neoplasia negli ultimi anni è in
costante aumento e che la frequenza dell’adenocarcinoma della giunzione esofago-gastrica supera ormai quella del carcinoma epidernoide dell’esofago.
Non è il caso comunque di creare allarmismi visto che
il rischio di adenocarcinoma nei pazienti con esofago
di Barrett è complessivamente ancora basso (0.40.5/anno per paziente); tuttavia siamo in dovere di trattare questi pazienti, visto che alcuni Autori hanno osservato che la terapia medica riduce il rischio di sviluppare displasia ed adenocarcinoma, mentre è sicuramente
assodato che la terapia anti-reflusso è in grado di evitare la progressione del Barrett anche in termini di estensione, inducendo spesso anche una certa, se pur modesta riduzione della stessa.
Resta aperto il quesito sul tipo di terapia, sulle dosi e
sulla durata della stessa.
3
Naturalmente gli inibitori della pompa protonica (PPI
nel linguaggio corrente), già noti protagonisti nel trattamento dell’ulcera peptica, giocano un ruolo fondamentale nel trattamento della malattia da reflusso associata
ad esofago di Barrett.
Infatti il principale imputato nello sviluppo dell’esofago
di Barrett e delle sue complicanze è il reflusso acido,
associato o meno a quello biliare.
La terapia con PPI, a dosi piene e per tempi prolungati,
riduce l’esposizione all’acido ed alla bile dell’esofago distale, riportando il pH nell’esofago distale al di sopra del livello soglia (pH = 4), e così facendo riduce il rischio di progressione, anche verso lo sviluppo di displasia e neoplasia.
Abbiamo parlato di dosi piene, qual è quindi il dosaggio indicato? Questo è il problema. La medicina infatti
non è matematica, i pazienti non sono tutti uguali e se
ad alcuni sono sufficienti dosi standard di PPI per normalizzare l’esposizione all’acido, per altri sono necessarie dosi molto maggiori.
Possiamo quindi iniziare la terapia con la dose standard, raddoppiandola e passando così a dosi piu ele-
vate in caso di mancato controllo della sintomatologia,
fermo restando che studi pHmetrici hanno dimostrato
come esista un tetto (di solito a 3 x la dose standard) al
di sopra del quale un ulteriore aumento dei dosaggi non
comporta più nessun guadagno terapeutico e sempre
fermo restando che è praticamente impossibile ottenere
un pH esofageo in pazienti reflussori superiore a 4 per
24 h al giorno.
Serve comunque ricordare che anche quando i nostri
pazienti non si lamentano più non è detto che il problema sia risolto, dato che l’eliminazione dei sintomi infatti
non sempre garantisce l’eliminazione del reflusso.
Questi pazienti devono quindi essere correttamente
inquadrati e correttamente seguiti dal punto di vista
endoscopico, per controllare dell’eventuale progressione a lesioni di tipo pre o francamente neoplastico.
Chiaro è che ove non si ottenesse un adeguato controllo sintomatologico o vi fosse progressione delle lesioni
istologiche od endoscopiche, “a mali estremi, estremi
rimedi”, è probabilmente giunto il momento di passare
la parola al chirurgo.
Esempio endoscopico di un esofago di Barrett corto (a sinistra) ed un esofago di Barrett lungo (a destra), con lunghezza maggiore
di 3 cm.
La terapia chirurgica
dell’esofago di Barrett
Gli scopi della terapia (medica o chirurgica) dell’Esofago
di Barrett sono di controllare i sintomi del reflusso gastroesofageo, prevenirne le complicanze (ulcere, stenosi) ed
indurre la regressione dell’EB e il conseguente rischio di
degenerazione neoplastica: sino ad ora non vi era nessuna evidenza che la terapia medica o chirurgica influissero sulla estensione dell’EB, né che tantomeno potessero
ridurre il rischio neoplastico.
La terapia chirurgica dell’EB consiste nell’eseguire una fundoplicatio, ossia di circondare l’esofago addominale con il
fondo gastrico (Fig. 1), impedendo così il reflusso gastroesofageo. Almeno in linea teorica i vantaggi della terapia
chirurgica sulla terapia medica sono di consentire un controllo più completo del reflusso (evitando sia il fenomeno
del reflusso notturno, sia quelli legati a ridotta compliance
del paziente) e di controllare anche il reflusso biliare.
Fundoplicatio a 360° gradi secondo Nissen.
E. Ancona
G. Zaninotto
4
Gli svantaggi sono quelli di essere una terapia invasiva, e
sono legati agli effetti collaterali come disfagia post-operatoria, flatulenza e talvolta senso di ripienezza postprandiale, quasi sempre peraltro reversibili nel tempo.
Negli ultimi anni si stanno accumulando osservazioni sia
in letteratura, sia nella nostra esperienza, che la terapia
chirurgica antireflusso sia in grado di modificare sia il
fenotipo che il genotipo cellulare che costituisce l’Eb.
Seguendo una coorte di pazienti con esofago di Barrett
ed operati di fundoplicatio per via laparoscopica per un
periodo mediano di oltre 2 anni e sottoposti a periodici
controlli endoscopici abbiamo documentato una scomparsa della metaplasia intestinale al controllo endoscopico nel 17% dei casi ed una riduzione nel 32%; questa
riduzione si osservava però solo nei soggetti nei quali l’intervento aveva controllato in modo ottimale il reflusso ed
era più evidente nei pazienti con segmenti corti di esofago di Barrett (meno di 3 cm di lunghezza).
Ad ulteriore conferma che la modificazione non era solo
fenotipica, veniva anche documentata la scomparsa dell’espressione di CdX-2, una proteina codificata da un
gene presente solo nelle cellule con differenziazione in
metaplasia intestinale.
I fattori predittivi di regressione ad una analisi univariata
100%
erano la presenza di un segmento “corto” e la presenza
di metaplasia intestinale di tipo completo.
Un altro dato interessante è stata la documentazione del
“miglioramento” del tipo di metaplasia intestinale: le cellule intestinali infatti possono essere ulteriormente suddivise, a seconda del tipo più o meno acido di mucine espresse, in cellule mature (metaplasia intestinale completa) o
immature (metaplasia intestinale incompleta).
Queste ultime cellule sono le “più instabili” geneticamente e quelle a maggior rischio di degenerazione neoplastica. Nei segmenti intestinali lunghi (nei quali veniva
documentata una prevalenza di metaplasia intestinale
di tipo incompleto) si assisteva al viraggio verso forme
più mature e stabili (Fig. 2).
Una ulteriore osservazione è stata la regressione della
neoplasia non invasiva di grado lieve in un paziente su
due, mentre in nessun paziente si è osservata progressione verso neoplasia non invasiva lieve o grave, in un totale di 82 anni/paziente di follow-up.
La chirurgica antireflusso rimane quindi una potente arma
terapeutica che, specie in questi pazienti, nei quali sono
già presenti le complicanze della malattia da reflusso
gastro esofageo, andrebbe serenamente presa in considerazione.
Metaplasia
incompleta
75%
50%
25%
0%
PRE-OP
POST-OP
*p<0.01
Metaplasia
completa
Modifiche del tipo di epitelio intestinale in pazienti con segmenti lunghi di esofago di Barrett: è evidente l’aumento di metaplasia di
tipo completo (più stabile).
PERSONALE MEDICO AFFERENTE AL CENTRO:
Ermanno Ancona
049 8211240 - [email protected]
Giovanni Zaninotto
049 8211718 - [email protected]
Alberto Ruol
049 8213158 - [email protected]
Mario Costantini
049 8211743 - [email protected]
Giorgio Battaglia
049 8213182 - [email protected]
Paolo Bocus
049 8211719 - [email protected]
Carlo Castoro
049 8218842 - [email protected]
NEL PROSSIMO NUMERO:
30 anni di patologia esofagea a Padova
Le nuove frontiere per la terapia del carcinoma esofageo
Periodico semestrale del “Centro Regionale delle Malattie dell’Esofago”
Direttore Responsabile Prof. Giovanni Zaninotto - Comitato di redazione: Ermanno Ancona, Alberto Ruol, Giorgio Battaglia, Mario Costantini, Carlo Castoro - Direzione e redazione: c/o
l’Ist. di Clinica Chirurgica 3ª, Policlinico 3° Piano Via Giustiniani, 2 - 35128 Padova - Aut. Tribunale di Padova n. 1464 del 18/02/2003 - Poste italiane Sp.A. - Spedizione in
Abbonamento Postale - D.L. 353/2003 (conv. in L. 27/02/2004 n° 46) Art. 1, comma 1, DCB Padova • Editore Tipografico S.G.E. - Padova. euro 1,20 N° 4 - NOVEMBRE 2004
SOMMARIO:
L’esofago di Barrett:
tutto incominciò
con un errore...
Giovanni Zaninotto
La terapia medica
dell’esofago di Barrett
F. Farinati
M. Franco
La terapia chirurgica
dell’esofago di Barrett
In caso di mancato recapito restituire all’ufficio di Padova CMP
Ermanno Ancona
Giovanni Zaninotto
Centro Regionale
delle Malattie dell’Esofago
Dove siamo e Come contattarci:
Direzione: Prof. Ermanno Ancona tel. 049 821 1240
e-mail: [email protected]
Segreteria Direzione:
Sig.ra Brigitte Mazzocco tel. 049 821 1240
Segreteria del Centro Regionale delle Malattie dell’Esofago:
Sig.ra Daniela Brugnara tel. 049 821 8838
Segreteria Assistenziale:
Sig.ra Simonetta Corongiu tel. 049 821 1720
Ambulatori (Centro Unico Prenotazione: 840 000 664 numero Verde)
Ambulatorio di Endoscopia: tel. 049 821 3164-3142
Laboratorio di Fisiopatologia Digestiva:
tel. 049 821 3156 e-mail: [email protected]
EDITORIALE
Ancora sull’esofago di Barrett
Perché un numero di Disfagia interamente dedicato all’Esofago di Barrett?
L’esofago di Barrett è un problema attuale ed emergente: è una condizione
precancerosa ben nota ed il tumore
che prende origine da questa condizione - l’Adenocarcinoma dell’esofago inferiore e del cardias - è il tumore
in più rapida crescita tra i tumori solidi, eccezion fatta per il melanoma, nei
paesi occidentali. Questo dato è confermato anche dalle osservazioni del
Centro Regionale per la Diagnosi e
Terapia delle Malattie dell’Esofago:
l’Adenocarcinoma dell’esofago una
volta se non proprio eccezionale, era
sicuramente molto meno frequente del
Carcinoma epidermide. Negli ultimi
10 anni la prevalenza dell’Adenocarcinoma è andata progressivamente
aumentando sino ad eguagliare il numero dei carcinomi epidermoidi osservati. Come in gran parte delle neoplasie la possibilità di guarigione è legata alla precocità della diagnosi: la nostra esperienza conferma che i pazienti nei quali l’adenocarcinoma viene diagnosticato per la comparsa di
disfagia hanno una sopravvivenza
nettamente peggiore rispetto a coloro
nei quali venga diagnosticato in fase
pre-clinica, in corso di sorveglianza
endoscopica per un esofago di Barrett
(Fig. 1). Ma le domande a cui dobbiamo dare risposta sono ancora molte:
qual è l’incidenza di questa condizione nella nostra Regione ed in quelle
circostanti? Qual è il reale rischio di
degenerazione neoplastica nei pazienti con Esofago di Barrett? Possiamo modificare questo rischio? Sono
utili i programmi di sorveglianza endoscopica? Quali sono i meccanismi
biomolecolari che portano a questa situazione geneticamente instabile e poi
al cancro?
Per rispondere a queste domande è
iniziato un progetto di ricerca interdisciplinare supportato da finanziamenti sia privati che pubblici. Il programma vede coinvolti molti gruppi nel nostro territorio: endoscopisti, anatomo
patologi, chirurghi e biologi molecolari: dalla loro indispensabile cooperazione ci aspettiamo le risposte alle nostre domande.
Ermanno Ancona
100%
90%
80%
70%
60%
50%
40%
30%
20%
10%
0%
0
6
12
18
24
30
36
42
48
54
60
months
Reperto Occasionale
Barrett non in sorveglianza
Barrett in sorveglianza
Curva di sopravvivenza in pazienti con adenocarcinoma dell’esofago: risulta
evidente la migliore sopravvivenza nei pazienti nei quali la diagnosi è stata
fatta in corso di sorveglianza endoscopica per esofago di Barrett.