Articolo inviato dal suo autore per la pubblicazione sul sito www.infermieristica.135.it
L’Infarto Acuto del Miocardio
di Silvio Simeone
L’infarto del miocardio è dovuto ad una ischemia( ridotto apporto di sangue) in genere di durata
superiore ai 20 minuti che provoca un danno permanente al cuore.
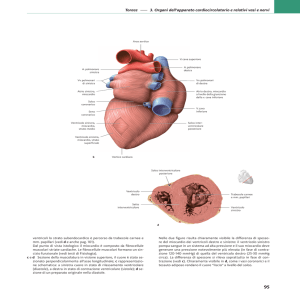
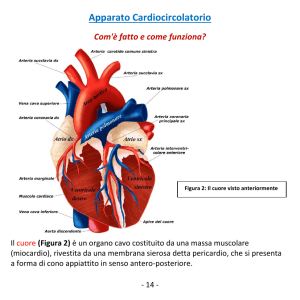
Il cuore è un organo cavo, a forma di cono con apice in basso situato nel mediatino anteriore, in
sede retrosternale.E’ costituito da 4 camere, due atri( le due camere superiori) e due ventricoli( le
due camere inferiori); fisiologicamente le camere di destra sono separate da quelle di sinistra da un
setto verticale che prende il nome di setto interatriale a livello degli atri e di setto interventricolare a
livello dei ventricoli.Tra gli atri ed i ventricoli sono situate delle valvole che, aprendosi nella fase
diastolica, permettono il passaggio del sangue dagli atri ai ventricoli, chiudendosi in fase sistolica
impediscono il reflusso del sangue dai ventricoli agli atri. Le stesse funzioni sono svolte dalla
valvola aortica, compresa tra ventricolo sinistro ed aorta, e dalla valvola polmonare, compresa tra
ventricolo destro ed artreria polmonare.
Il cuore è dotato di tre tuniche: endocardio, miocardio ed epicardio, ed è avvolto dal sacco
pericardio. Di tali tuniche il miocardio, cioè lo strato muscolare, è responsabile della funzione della
pompa cardiaca. Per tale motivo ha uno spessore maggiore nei ventricoli che negli atri,
maggiormente nel ventricolo sinistro( camera cardiaca che invia il sangue nella circolazione
sistemica).Il miocardio riceve la sua irrorazione dal circolo coronario. Le arterie coronarie partono
dall’aorta.La coronaria destra irrora l’atrio ed il ventricolo destro ed una porzione della parete
posteriore del ventricolo sinistro. La coronaria sinistra, con i suoi due rami, il circonflesso e
l’interventricolare sinistro, irrora l’atrio ed il ventricolo sinistro. La gran parte del flusso coronario
avviene in fase diastolica, quando le arterie coronarie sono sottoposte ad una minore pressione
esercitata dalla muscolatura miocardia.
La circolazione venosa coronaria segue in modo quasi parallelo quella arteriosa ed il sangue venoso
viene raccolto nel seno coronario e da qui nell’atrio destro.
La generazione e la conduzione dell’impulso elettrico cardiaco, fisiologicamente, parte dal nodo
Seno Striale, definito appunto segnalassi primario dato che le sue cellule sono fornite di maggiore
automatismo.
Il potenziale di azione, attraverso le fibre internodali, arriva al nodo AtrioVentricolare ed a seguire
il fascio di His e le fibre di Purkinje. .
Questa è solo una breve e rapida ripetizione della struttura cardiaca, per comprendere meglio la
patologia oggetto di tale lavoro. Per un migliore approfondimento rimando a testi specifici di
anatomia e fisiologia.
Mentre l’angina pectoris è espressione clinica di un danno cellulare reversibile, l’infarto è dovuto ad
una ischemia prolungata che porta a morte cellulare.
Affezione assai frequente, è dovuta all’improvvisa occlusione di un arteria coronaria, di solito per la
formazione di un coaugulo od un trombo(trombosi coronaria).La corrente del sangue rimane
bloccata, e la zona di miocardio che normalmente riceveva il sangue dall’arteria occlusa, rimane
priva di irrorazione e va incontro a necrosi.
La morte cellulare si verifica dopo circa 20 minuti di ischemia: a questo punto nelle aree necrotiche
il miocardio non è più capace di conservare una funzione contrattile. L’infarto può essere
transmurale, cioè interessare tutto lo spessore della parete miocardia, oppure limitarsi alla porzione
subendocardica. La sede dipende dal ramo coronorico coinvolto nel processo ateromasico.
I segni clinici tipici di un paziente con un Infarto Miocardio Acuto, in atto, sono:
• Dolore, della durata superiore a 20 minuti, che non scompare con l’uso di nitroglicerina.Di
solito è di tipo costrittivo o come un peso, a sede retro o sotto sternale, si irradia al collo, alla
mandibola, braccio ,schiena e talvolta in sede epigastrica( simile all’ernia iatale).Bisogna
tuttavia aggiungere che il dolore può anche non rientrare tra i sintomi, difatti esistono i
cosiddetti infarti silenti;
• Nausea e vomito, per stimolazione riflessa;
Articolo inviato dal suo autore per la pubblicazione sul sito www.infermieristica.135.it
•
Sudorazione e vasocostrizione, per stimolazione simpatica( la cute apparirà fredda e
bagnata);
• Febbre, quale manifestazione sistemica del processo infiammatorio del miocardio
infartuato;generalmente compare nelle prime 24 ore;
• Manifestazioni cardiovascolari: la Pressione arteriosa prima elevata tende poi a ridursi; il
volume urinario può ridursi e possono presentarsi i segni dell’insufficienza cardiaca,
epatomagalia, edema periferico.
Il reperto obbiettivo cardiaco è variabile a seconda della compromissione del cuore: sdoppiamento
dei toni, soffi( per insufficienza valvolare).
Oltre a tali segni clinici la diagnosi di I.M.A. può essere effettuata sulla base di semplici criteri:
• Segni elettocardiografici, schematizzati come da tabella
1 FASE
2 FASE
3 FASE
4 FASE
Sovraslivellamento S-T Ritorno graduale della Onda T ritorna quasi
Presenza di onde Q
Onde T invertite
linea S-T alla linea
alla normalità
isoelettrica
• Esami di laboratorio:
L’aumento degli enzimi cardiaci dopo l’infarto del miocardio può indicare l’estensione dell’infarto.
La creatinfosfochinasi CPK aumenta entro le 6 ore e ritorna nella norma entro 2 o 3 giorni.Della
diverse bande di tale enzima, la MB è espressione di danno miocardio. Anche la GOT che si
innalza dopo 4-5giorni,è espressione di danno micardico, ma essendo espressa a vari livelli (fegato,
muscoli)muscolari, ha bassa specificità. Le LDH aumentano in 1 giornata, con un picco in 3 e
ritornano nella norma dopo circa 1 settimana.
I leucociti possono aumentare sino a 12.000\14.000 mmc:
la glicemia può aumentare fino a 300mg\dl.
L’ecocardio da stress ci è utile per distinguere le aree necrotiche( e quindi l’estensione
dell’I.M.A.) da quelle ibernate, cioè da quelle aree di miocardio ancora vitali che, per preservarsi,
nei momenti che seguono l’inferto non hanno alcuna attività. Stessa risposta si può cercare con la
scintigrafia miocardia al tallio.
Il soggetto con I.M.A. deve essere condotto al più presto presso una Unità si Cura Coronaria.I dati
degli ultimi 20 anni indicano una riduzione della mortalità coronaria con la prevenzioni delle
aritmie fatali( prima complicanza dell’IMA) e con la terapia di un eventuale scompenso. Inoltre
negli ultimi 6 anni la terapia trombolitica precoce( entro 6 ore dall’IMA) ha ridotto al 5% la
mortalità da infarto.In presenza di un soggetto con infarto in atto occorre registrare un ECG,
mantenere pervio un accesso venoso periferico con un fleboclisi a lenta velocità d’in fusione( per la
terapia farmacologia), e somministrare ossigenoterapia.
I principali farmaci utilizzati nell’emergenza sono morfina per alleviare il dolore, lidocaina, anche a
scopo preventivo delle aritmie, trombolitici, un precoce utilizzo dei beta-bloccanti( ruduce il
reinfarto).
Il soggetto riceverà una dieta liquida in prima giornata, quando vi può ancora essere nausea; nei
giorni successivi è consigliabile una dieta leggera, inizialmente semiliquida, ridotta di calorie,
grassi, colesterolo e sodio.
L’assistenza infermieristica sarà rivolta anche all’aspetto psicologico del soggetto infartuato;
cercare di capire e di calmare il “paziente” aiuterà lo stesso ad affrontare serenamente l’iter
diagnostico che lo attende. E se il soggetto è sereno, calmo, anche il suo organismo( col suo cuore)
avrà meno stimoli esterni cui rispondere.
Molto si fa per la prevenzione di tale evento, agendo principalmente sull’eliminazione dei fattori di
rischio; i principali sono:
• Arterosclerosi;
• Ipertensione arteriosa;
• Familiarità;
• Fumo di sigaretta;
Articolo inviato dal suo autore per la pubblicazione sul sito www.infermieristica.135.it
• Obesità;
Rientrano in tali fattori di rischio anche alcune patologie croniche, come il diabete e l’obesità.
L’arterosclerosi è una patologia che colpisce prevalentemente la parete delle arterie, per
deposizione di grassi nello spessore della parete, formando la cosiddetta placca aterosclerotica,
con conseguente riduzione del calibro del vaso e del flusso sanguigno.L’arterosclerosi è il
principale fattore di rischio per l’infarto, consideriamo però che gli altri su elencaati fattori di
rischio, tra loro complementari, concorrono tutti anche alla formazione della placca
aterosclerotica.
Quest'opera è stata rilasciata sotto la licenza Creative Commons AttribuzioneNonCommerciale-NoOpereDerivate 2.5 Italy. Per leggere una copia della licenza visita il sito
web http://creativecommons.org/licenses/publicdomain/ o spedisci una lettera a Creative
Commons, 559 Nathan Abbott Way, Stanford, California 94305, USA.